
- •Введение
- •Занятие № 1 анатомия, гистология, физиология кожи. Первичные и вторичные морфологические элементы
- •Физиологические функции кожи
- •Первичные и вторичные морфологические элементы.
- •Методика обследования больного
- •Описание пораженной кожи и слизистых
- •Занятие № 2 принципы лечения дерматозов
- •Занятие № 3 псориаз. Красный плоский лишай. Розовый лишай Псориаз
- •Красный плоский лишай
- •Розовый лишай
- •Занятие № 4 дерматиты, Токсидермии и экзема
- •Дерматиты
- •Занятие № 5 нейродерматозы
- •Кожный зуд
- •Нейродермиты
- •Почесуха
- •Крапивница
- •Занятие № 6 дерматомикозы
- •Кератомикозы
- •Дерматофитии
- •Кандидоз
- •Трихомикозы
- •Микроспория
- •Трихофития
- •Занятие № 7 болезни соединительной ткани (коллагенозы)
- •Красная волчанка (рубцующийся эритематоз)
- •Склеродермия
- •Особенности течения склеродермии у детей
- •Дерматомиозит
- •Занятие № 8 пиодермиты. Чесотка. Педикулез Пиодермиты
- •Стафилодермии
- •Глубокие стафилококковые поражения
- •Поверхностная стрептококковая пиодермия
- •Смешанные стрепто- стафилококковые пиодермиты
- •Чесотка
- •Педикулез
- •Занятие № 9 пузырные дерматозы
- •Пузырные дерматозы
- •Пузырчатка
- •Герпетиформный дерматит Дюринга (гдд)
- •Вирусные дерматозы
- •Занятие № 10 этиология сифилиса. Течение сифилиса. Первичный сифилис. Дифференциальный диагноз.
- •Основные клинические проявления первичного сифилиса Твердый шанкр
- •Поражения лимфатических узлов
- •Течение первичного периода сифилиса
- •Задание № 11 основные клинические проявления вторичного и третичного сифилиса
- •Папулезный сифилид
- •Пустулезный сифилид
- •Пигментный сифилид
- •Сифилид слизистых оболочек
- •Основные клинические проявления третичного сифилиса
- •Занятие № 12 врожденный сифилис. Лечение и профилактика сифилиса
- •Ранний врожденный сифилис Основные клинические проявления
- •Поздний врожденный сифилис Основные клинические проявления
- •Рекомендуемые схемы:
- •Альтернативные схемы:
- •Лечение первичного сифилиса Ведение половых партнеров
- •Рекомендуемые схемы:
- •Альтернативные схемы:
- •Лечение вторичного и раннего скрытого сифилиса Рекомендуемые схемы:
- •Альтернативные схемы:
- •Лечение третичного и скрытого позднего сифилиса
- •Рекомендуемые схемы:
- •Лечение сифилиса у беременных и детей
- •Специфическое. Профилактическое и превентивное лечение беременных
- •Первичный сифилис Рекомендуемые схемы:
- •Вторичный и ранний скрытый сифилис Рекомендуемые схемы:
- •Превентивное лечение беременных
- •Профилактическое лечение детей
- •Клинико-серологический контроль
- •Занятие № 13 Гонококковая инфекция и негонококковые уретриты у мужчин.
- •Классификация по мкб х пересмотра
- •Гонококковая инфекция у мужчин
- •Гонококковая инфекция с локализацией вне мочеполовых органов
- •Диссеминированная гонококковая инфекция Рекомендуемая схема: цефтриаксон 1,0 г в/м или в/в каждые 24 часа.
- •Лечение беременных
- •Профилактическое лечение новорожденных, родившихся от матерей, больных гонококковой инфекцией.
- •Негонококковые заболевания мочеполовых органов
- •Трихомониаз
- •Лечение урогенитального трихомониаза
- •Лечение осложненного или ре11идивируюшего мочеполового трихомониаза и трихомониаза других локализаций
- •Лечение беременных (не ранее 2-го триместра)
- •Показания к стационарному лечению
- •Урогенитальный хламидиоз
- •Лечение
- •Лечение неосложненного хламидиоза нижних отделов мочеполовых органов
- •Лечение хламидиоза верхних отделов мочеполовой системы. Органов малого таза и других органов
- •Лечение беременных Неосложненный хламидиоз
- •Показания к стационарному лечению:
- •Лечение детей
- •Лечение хламидийного конъюнктивита и пневмонии новорожденных
- •Микоплазменные заболевания мочеполовой системы
- •Рекомендуемые схемы лечения
- •Бактериальный вагиноз
- •Рекомендуемые схемы лечения.
- •Лечение беременных
- •Занятие № 14 Кожные проявления спид
- •История болезни
- •У больных дерматозами
- •Anamnesis morbi больных сифилисом
- •Anamnesis morbi больных гонококковая инфекция, иппп
- •Анамнез жизни
- •Объективное исследование
- •Описание пораженной кожи у больных дерматозами
- •Описание поражений кожи у больных сифилисом.
- •Описание локального статуса у больных гонококковой инфекцией.
- •План лабораторного исследования
- •0Ценка преподавателя. Приложение
- •Методика применения некоторых диагностических приемов обследования кожных больных.
- •Тестовые контрольные задания
Условия
изучения кожных и венерических болезней
значительно усложнились. Преподаватели
столкнулись с необходимостью в предельно
сжатый срок при ограниченном количестве
часов дать в современной интерпретации
основные сведения об этиологии,
патогенезе, лечении и профилактике
ряда кожных и венерических заболеваний.
Усвоение студентами большого материала
при дефиците учебных часов во многом
зависит от рационального использования
бюджета времени студентов в учебные и
внеучебные часы. Настоящее учебное
пособие предназначено для самостоятельной
работы студентов лечебного факультета
во внеучебное время при подготовке к
предстоящим практическим занятиям.
Пособие состоит из следующих разделов,
применительно к каждому практическому
занятию: краткой
теоретической справки по теме занятия; цели
предстоящего занятия (что должен знать
и уметь студент); перечня
вопросов для самоподготовки;
В пособие также включена схема истории
болезни и тестовые контрольные
задания.
Пособие составлено в соответствии с
государственным стандартом и учебной
программой по дерматовенерологии.
Пособие поможет студентам качественно
подготовится к практическим занятиям.
Зав. кафедрой дерматовенерологии
Оренбургской государственной
медицинской академии
профессор
Л.Г.Воронина
Студент должен
знать:
анатомическое и гистологическое
строение кожи, физиологические функции,
гистопатоморфологические изменения
при патологических состояниях.
Студент должен
уметь:
диагностировать и дифференцировать
первичные и вторичные морфологические
элементы, пальпировать кожу,
воспроизводить диагностические
феномены (определение дермографизма,
диаскопия элементов, выявление трех
феноменов при псориазе и др.).
Кожа является
органом, функциональная нагрузка
которого чрезвычайно разнообразна.
Поэтому ее строение довольно сложное,
ее функция неразрывно связана с
деятельностью всего организма. Кожа
содержит, кроме соединительно-тканной
основы, большое количество сосудов,
желез, мощный нервный аппарат, различные
клеточные элементы, а также придатки
- волосы, ногти, сальные и потовые железы.
Гистологически
различают три отдела кожи: самый
поверхностный — эпидермис (epidermis),
средний — дерма (derma)
и глубокий — подкожная жировая
клетчатка (hipoderma).
Строение эпидермиса.
Базальный, или герми нативный, слой
(stratum
germinativum)
состоит из одного ряда цилиндрических
клеток с базофильной протоплазмой,
клетки расположены полисадообразно.
За счет постоянно наблюдаемой в нем
картины митозов происходит
восстановление эпидермиса, восполнение
вышележащих слоев. Его особенностью
является герменативная функция. В
протоплазме клеток базального слоя
содержится пигмент меланин, но в
основном меланин вырабатывается в
дендритических клетках базального
слоя — меланоцитах. Над базальным слоем
лежит шиповидный (stratum
spinosum),
состоящий из 8-15 рядов клеток полигональной
формы: кубические — к глубине слоя,
уплощающиеся — ближе к поверхности.
Клетки связаны друг с другом обильным
количеством межклеточных мостиков,
имеют бледное пузырькообразное ядро
и большое количество тонофибрилл. Над
шиповидным слоем располагается
зернистый слой (stratum
granulosum),
состоящий из 1-3 рядов продольно вытянутых
веретенообразных малоструктурных
клеток. В результате процесса
ороговения в них появляются зерна
кератогиалина, являющегося белковым
компонентом протоплазмы. Количество
клеток зависит от степени ороговения.
Отчетливее зернистый слой обнаруживается
в тех участках кожи, в которых более
выражен роговой слой. Три нижних слоя
эпидермиса — базальных, шиповидный
и зернистый — называют также
мальпигиевым слоем.
По мере ороговения
клеток протоплазма и ядро превращаются
в гомогенное вещество — элеидин,
блестящее, прозрачное и резко преломляющее
свет. В этом слое, называемом блестящим,
или элеидиновым (stratum
lucidum),
расположенным выше мальпигиевого слоя
в виде тонкой прозрачной пластинки,
содержится 2-3 ряда плоских клеток.
Слой отчетливо выражен на ладонях и
подошвах. Толщина пятого, поверхностного
рогового слоя (stratum
corneum)
варьирует в пределах 0,02-0,05 мм и более.
Роговой слой состоит из ороговевших
клеток, лишенных ядер, продольно
расположенных и более крепко связанных
друг с другом в глубине слоя. Отторгающаяся
часть его носит название отшелушивающегося
слоя, что наблюдается и при физиологическом
шелушении.
Граница между
эпидермисом и дермой волнистая, при
этом выросты эпидермиса называются
эпидермальными выступами, и вклинивающаяся
дерма определяется как дермальные
сосочки. Такая граница обеспечивает
прочную связь между эпидермисом и
дермой.
Дерма, или собственно
кожа, состоит из двух слоев: поверхностного
— сосочкового (stratum
papillare),
глубокого — сетчатого (stratum
reticulare),
граница между ними — поверхностное
сосудистое сплетение.
Основу дермы
составляют коллагеновые (свыше 98%
соединительной ткани кожи), эластические
и аргирофильные волокна в виде
тонких, рыхлых пучков в верхнем слое и
толстых, переплетающихся — в нижнем
слое. Расположение коллагеновых и
эластических волокон большей частью
параллельно поверхности кожи. На
границе с эпителием они образуют
базальную мембрану, которая играет
важную роль в обменных процессах
эпидермиса и дермы. Аргирофильным
волокнам придается значительная
роль в гистогенезе коллагеновых волокон.
Жировая ткань в виде долек образует
подкожный жировой слой. В дерме и
гиподерме, границей между которыми
является глубокая сосудистая сеть,
находится небольшое количество клеточных
элементов, преимущественно фибробластов,
немного лейкоцитов и пигментных
клеток.
К придаткам
эпидермиса относятся эккринные и
апокриновые потовые железы, сальные
железы, волосы и ногти. Эккринные
железы имеются по всей поверхности
кожи, но больше в подмышечных впадинах,
на ладонях, подошвах. Они относятся к
простым трубчатым железам и функционируют
с рождения ребенка; выработка секрета
происходит без гибели клеток. Роль
эккринных желез в организме очень
важна: ими выделяются пот и продукты
азотистого обмена. В отличие от эккринных,
протоки апокриновых желез выводятся
несамостоятельно на поверхность
эпидермиса, а в сально-волосяной
фолликул. Функция апокриновых желез
связана с функцией половых желез,
поэтому развитие их происходит, в
основном, в период полового созревания.
Характерна локализация апокриновых
желез: в подкрыльцовых впадинах, вокруг
сосков, в области лобка, гениталий,
ануса и в измененном виде в области
век, живота. Железы отличаются более
крупными размерами и глубоким залеганием,
сложным ячеистым, альвеолярным
строением.
Сальные железы
имеют голокриновый тип секреции, их
выводные протоки чаще впадают в
волосяной фолликул или открываются
непосредственно на поверхности кожи,
они отсутствуют на ладонях и подошвах.
К придаткам кожи
относятся волосы и ногти. Волосы —
длинные, щетинистые и пушковые.
Наружная часть волоса (стержень),
возвышается над уровнем кожи, скрытый
в толще кожи — корень волоса, а
заканчивающийся корень в виде
грушевидного утолщения с клетками
волосяной матрицы называется волосяной
луковицей.
Кожа, как граница
между организмом и внешней средой,
обладает многими функциями,
обеспечивающими сохранение физиологических
констант индивидуума и защиту от
неблагоприятных внешних воздействий.
Во-первых, кожа является органом чувств,
что позволяет человеку в коррекции
адекватных реакций на внешние
раздражители; тепло и холод, болевые и
тактильные раздражения. Другими
основными функциями кожи являются
защитная, секреторная и экскреторная,
дыхательная, резорбционная,
терморегуляционная и обменная.
Защитная функция
кожи
осуществляется благодаря плотности
ее стромы, наличию водно-липидной мантии
с кислой реакцией (рН 5,0-6,0) и
отрицательному заряду верхних слоев
кожи, бактерицидным свойствам секрета
сальных и потовых желез, отторжению с
поверхности рогового слоя. Кожа
участвует в выработке иммунных
факторов в борьбе с инфекцией (влияние
УФО, внутрикожное введение вакцин).
Следует также отметить, что кожа
отражает иммунный статус организма и
его аллергическое состояние (кожные
пробы с микробными и другими антигенами).
Секреторная и
экскреторная
функции зависят от потовых и сальных
желез, которые выделяют различные
вещества (аммиак, мочевая кислота,
аминокислоты, углеводы, вода и др.);
кожное сало, смешанное с потом, образует
водно-жировую эмульсию в виде пленки;
выделяются некоторые лекарственные
и токсические вещества. У взрослых кожа
играет небольшую роль в дыхании, но у
детей через кожу происходит больший
обмен газов (поглощение кислорода
и выделение углекислого газа).
Всасывательная
способность кожи находится в зависимости
от количества сально-волосяных
фолликулов, буферной способности
поверхности и от состояния водно-липидной
мантии. Вещества, растворимые в жирах
и липоидах (йод, окись свинца, деготь,
гормоны, ртуть, борная и салициловые
кислоты, сера и др.), хорошо всасываются
кожей, и поэтому нужно быть осторожными
в применении кислот и гормонов, а также
других компонентов.
Терморегуляционная
роль осуществляется при помощи
химических и физических механизмов:
поддержание температуры тела обменом
веществ, теплоизлучением, теплопроводностью
и испарением воды с поверхности
кожи. В этом участвуют кровеносные
сосуды и потовые железы, регулируемые
симпатическими нервами.
Участие в обмене
проявляется образованием кератина,
меланина и витамина Д на базе
биохимических процессов. Нарушения
в организме углеводного, белкового,
жирового и минерального обмена
отражаются на состоянии кожи. Недостаток
витаминов А, С и группы В существенно
влияет на обменные процессы в коже,
определяется весьма тесная связь
состояния кожи с гормонами и
деятельностью центральной нервной
системы.
Детская кожа
имеет некоторые физиологические
особенности: морфологическую
незавершенность, склонность к
экссудативным реакциям из-за высокой
гидрофильности и повышенной проницаемости
сосудов, возникновение быстрой ответной
реакции, повышенную ранимость и в то
же время высокую регенеративную
способность, повышенную ассимиляционную
активность. Отмечается снижение
защитной функции детской кожи из-за
понижения бактерицидности секрета
потовых и сальных желез и слабощелочной
или нейтральной реакции поверхности
кожи.
Патологические
процессы в коже при воспалении проявляются
в виде альтерации, вплоть до некроза,
экссудации либо пролиферации клеток.
Последняя более характерна для
хронических процессов, экссудация —
для остро протекающих воспалительных
явлений.
В эпидермисе
наблюдаются гистологически определяемые
нарушения. Гиперкератоз
характеризуется значительным утолщением
рогового слоя, хорошо выражен на ладонях
и подошвах. Его обнаруживают при
кератодермиях, нейродермите, ихтиозе
и др. При этом чешуйки на участках
гиперкератоза отделяются с трудом.
Паракератоз
— нарушение ороговения — характеризуется
сохранением ядер в клетках некомпактного
рогового слоя. Зернистый и блестящий
слои при этом отсутствуют. Процесс
чаще встречается при псориазе, меньше
— при экземе и других болезнях.
Чешуйки при этом процессе легко
отделяются. Гранулез—
увеличение количества рядов зернистого
слоя — типичен для гистологической
картины красного плоского лишая. К
серозному типу воспаления эпидермиса
относятся меж- и внутриклеточный
отек, баллонирующая дегенерация, При
спонгиозе — межклеточном отеке —
воспалительный экссудат накапливается
в межклеточном пространстве шиповидного
слоя, щели расширяются, клетки сжаты
и частично погибают. За счет разрыва
межклеточных мостиков и накопления
жидкости образуются пузырьки в
мальпигиевом слое, например, при экземе.
При вакуольной дегенерации, т.е.
внутриклеточном отеке, вакуоли оттесняют
ядра в шиповидных клетках, приобретающих
вид пузырьков, способствуют
пикнотическому сморщиванию и дегенерации
ядра. Реже происходит вакуолизация
ядер (гидропия): ядро клетки набухает
и превращается в округлый пузырек,
происходит исчезновение в нем хроматина
(при экземе). При баллонирующей дегенерации
явления спонгиоза сочетаются с нарушением
связи между клетками, в серозном
содержимом плавают шаровидной формы
отторгнувшиеся клетки, нередко
гиалинизированные. Баллонирующая
дегенерация, возникающая вследствие
некробиотических процессов,
встречается у больных герпесом, ветряной
оспой. При другом патологическом
процессе — акантолизисе — наступают
дегенерация (лизис) межклеточных
протоплазматических мостиков, смещение
клеток. Утрачивается связь между
клетками шиповидного слоя, появляются
пузырьки и пузыри внутри эпидермиса.
Клетки шиповидного слоя уменьшаются
в размере, но ядро увеличивается.
Такие изменения наступают преимущественно
при пузырчатке. Паренхиматозная
дегенерация определяется наличием
дегенеративных проявлений со стороны
протоплазмы и ядра клеток мальпигиевого
слоя. Акантоз, отмечаемый при псориазе,
экземе, обусловлен усиленным размножением
клеток базального и шиповидного слоя,
что ведет к утолщению шиповидного слоя,
а также внедрением эпидермальных
выступов в дерму. Папилломатоз—выраженная
пролиферация сосочков дермы.
Первичными
элементами
называются те формы высыпных элементов,
которые появляются первично в результате
какого-то патологического или реже
физиологического процесса, а вторичными
— те, которые проявляются в результате
эволюции первичных элементов или
как результат какого-то внешнего
воздействия.
Различают 8 первичных
морфологических элементов; пятно,
папула, бугорок, узел, пузырек, пузырь,
гнойничок, волдырь. В соответствии с
гистоморфологической разницей между
острым и неострым воспалением первичные
элементы подразделяют на экссудативные
и инфильтративные. К инфильтративным
элементам относятся: пятно, узелок,
бугорок, узел, волдырь к экссудативным
— пузырек, пузырь, гнойничок.
1. Пятно (macula)
— первичный элемент, характеризующийся
изменением окраски кожи. Пятна бывают
сосудистые, геморрагические и пигментные.
Сосудистое пятно может быть
островоспалительным (розеола, эритема),
невоспалительным (телеангиэктазии,
эритема стыдливости). Как первичный
элемент, островоспалительная розеола
появляется у больных розовым лишаем,
дерматитом, экземой, детскими инфекциями.
Неостровоспалительная розеола
бледно-розового цвета и с четкими
очертаниями, возникает как первичный
элемент у больных вторичным сифилисом.
Геморрагические пятна могут
образовываться в результате выхода
форменных элементов крови из сосудов,
либо в результате разрыва сосудистой
стенки, либо под действием повышенной
проницаемости. Различают точечные
петехии, пурпурозные — размером не
более ногтя, экхимозы — неправильной
формы крупные высыпания, вибицес —
линейные, гематомы — обширные
кровоизлияния.
Пигментные пятна
делятся на депигментированные и
гиперпигментированные. Они могут
быть приобретенными (лейкодерма,
витилиго, меланодермия) и врожденными
(альбинизм, невусы).
2.
Узелок (papula)
— инфильтративный элемент, возвышающийся
над уровнем кожи. В процессе разрешения
может оставить пигментированное
или депигментированное пятно. Инфильтрат
залегает либо в эпидермисе (при псориазе),
либо в сосочковом слое дермы (при
вторичном сифилисе).
3.
Бугорок (tuberculum)
— инфильтративный элемент, залегающий
в глубоком сетчатом слое дермы, склонный
к изъязвлению и дающий в исходе рубец.
4.
Узел (nodus)
— инфильтративный элемент, залегающий
в гиподерме. На месте глубоких изъязвлений
формируется обширный рубец (например,
сифилитическая гумма в третичном
периоде сифилиса, при скрофулодерме,
лепре).
5.
Пузырек (vesicula)
— экссудативное полостное образование
с серозным содержимым, несколько
возвышающееся над уровнем кожи,
небольшого размера — от просяного
зерна до мелкой горошины.
6.
Пузырь (bulla)
— более крупный, чем пузырек, экссудативный
полостной элемент с серозным содержимым,
располагается внутриэпидермально или
под эпидермисом. При вскрытии пузыря,
также как при вскрытии пузырька,
возникает эрозия, которая
эпителизируется.
7.
Гнойничок (pustula)
— полостной элемент с гнойным содержимым,
залегающий в эпидермисе (импетиго) или
глубже (эктима).
8.
Волдырь (urtica)
— бесполостной экссудативный элемент,
эфемерный, т.е. быстровозникающий и
также быстро исчезающий. Характеризуется
ограниченным отеком сосочкового слоя
дермы при крапивнице. Вначале красного
цвета, затем в центре элемента появляется
побледнение за счет сжатия кровеносных
сосудов; изменений на коже не оставляет.
К вторичным
морфологическим элементам относятся:
пигментация, чешуйки, корки,
поверхностные и глубокие трещины,
ссадины, эрозии, рубцы лихенизация
и вегетации.
Вторичные
морфологические элементы развиваются
в результате эволюции первичных
морфологических элементов (эрозия
после вскрытия пузырька, язвочка после
вскрытия фурункула и тд.) или вследствие
воздействия на кожу механических или
внешних факторов (лихенификация у
больных нейродермитом возникает
вследствие слияния папул, раздражения
пятен и их инфильтрации клеточными
элементами).
При наличии
первичных морфологических элементов
нескольких типов говорят об истинном
полиморфизме (экзема, лепра, герпетиформный
дерматит Дюринга). Отмечается еще и так
называемый ложный полиморфизм, при
котором наряду с первичными элементами
одновременно наблюдается и несколько
вторичных элементов (врожденный
эпидермолиз).
В процессе курации
больного необходимо выяснить общие
сведения о больном:
1.
Фамилия, имя, отчество.
2.
Возраст.
3.
Специальность (для взрослых, для детей
— посещает ли детское учреждение).
4.
Жалобы при поступлении.
5.
Анамнез заболевания: давность, с чем
связано начало заболевания или
обострение, течение заболевания,
длительность ремиссии, сезонность,
проводимое ранее лечение, эффективность
его.
6.
Осмотр кожных покровов. Общие свойства
кожи больного:
цвет (смуглая,
покрасневшая, с желтушным оттенком,
бледно-розовая), растяжимость и
эластичность, пото- и салоотделение,
дермографизм (красный, белый, смешанный),
пиломоторный рефлекс, волосы (пушковые,
длинные). Общие свойства слизистых
(конъюнктивы глаз, век, красной каймы
губ, полости рта, носа, наружных половых
органов и ануса), цвет, чистые или
вовлечены в патологический процесс,
влажность.
7.
Состояние лимфатических узлов.
Особенности
расположения высыпных элементов
(симметричные, несимметричные),
распространенное или ограниченное
поражение, характер воспаления
(неостровоспалительный процесс,
островоспалительный, подостровоспалительный),
локализация патологических высыпаний,
мономорфные или полиморфные высыпания.
Определение
первичного морфологического элемента
высыпаний: пузырек, пузырь, пустула,
волдырь, пятно, папула, бугорок и
т.д. Цвет, величина элементов (от и до),
границы (четкие, нечеткие, сливные или
несливные), поверхность (гладкая,
бугристая, шероховатая, блестящая,
лакированная и т.д.), форма (плоская,
шаровидная, конусовидная, полушаровидная),
очертания, консистенция
(плотно-эластическая, плотная, мягкая,
тестоватая, деревянистая и т.д.),
склонность элементов к периферическому
росту, склонность к группировке
(сгруппированные, несгруппированные).
Вторичные
морфологические элементы.
Также необходимо
отразить данные пальпации, поскабливания,
определения дермографизма, диаскопии,
воспроизведения пиломоторного рефлекса,
симптома зонда, гистологических
препаратов.
Вопросыдля
самоподготовки:
1.
Назовите основные слои эпидермиса.
2.
Назовите основные слои дермы.
3.
Перечислите особенности строения
детской кожи.
4.
Укажите первичные морфологические
элементы неостровоспалительного
характера.
5. Назовите
первичные морфологические элементы
островоспалительного
характера.
6.
Перечислите принципы классификации
пятен, папул.
7.
Дайте определение паракератоза.
8.
Перечислите гистопатоморфологические
изменения в эпидермисе.
9.
Дайте определение акантоза.
10.
Перечислите вторичные морфологические
элементы.
11.
Что такое истинный и ложный полиморфизм?
Студент должен
знать: методы
местной терапии, классификацию наиболее
часто применяемых лекарственных средств
по механизму действия, значение
гидротерапии и рациональной первичной
обработки очага, лекарственные формы.
Студент должен
уметь: выписывать
рецепты
Лечение кожных
и венерических болезней должно быть
комплексным, включать общее и местное
лечебное воздействие, а также качественный
уход за больными.
Общее лечение
направлено на устранение непосредственной
причины заболевания или патогенетических
и предрасполагающих к заболеванию
факторов. Для этой цели в дерматовенерологии
применяется широкий спектр медикаментозных
препаратов различного механизма и
направленности действия. Чаще всего
таковыми могут быть антибактериальные
(антибиотики, сульфаниламиды),
антигистаминные (димедрол, супрастин,
тавегил, кетотифен), седативные
(бромкамфора, валериана), транквилизаторы
(элениум), общеукрепляющие (витамины),
иммуномодуляторы, гормоны и другие
медикаментозные средства для энтерального
и парентерального введения в организм
человека. Поскольку этиология многих
хронических дерматозов неясна, а
патогенетические механизмы развития
болезней требуют уточнений, лечение
заболеваний кожи не может быть
трафаретным, оно всегда требует -
индивидуального подхода. Поэтому, если
возможной причиной возникновения
заболевания предполагается стресс,
то в комплексное лечение целесообразно
включать гипнотерапию, злектросон и
т.д. Если выявлены сопутствующие
дерматозу заболевания органов
пищеварения, то обязательным лечебным
фактором должны быть соответствующая
диета и ограничение или полный отказ
от вредных привычек. Таким образом,
успех проводимого лечения дерматозов
с длительным и упорным течением во
многом зависит от полноценного
обследования и учета выявленных
патологических изменений при выборе
лекарственных средств и других методов
лечебного воздействия. К ним, в первую
очередь, относятся физиотерапевтические
методы, санаторно-курортное лечение,
спелеотерапия и др. В период лечения
заболеваний кожи, а также для
предупреждения их возникновения
немаловажное значение имеет соблюдение
правил личной гигиены, правильный режим
труда и отдыха, здоровый образ жизни.
Местное лечение
при кожных заболеваниях, так же как и
общее, может быть направлено на
устранение причины их возникновения
(чесотка, поверхностные пиодермиты),
однако чаще оно является симптоматическим
- для устранения сопутствующих
субъективных расстройств (зуд, боль) и
разрешения (исчезновения, обратного
развития) патологических изменений
кожи, т.е. первичных и вторичных
морфологических элементов. Для этой
цели используют лекарственные формы
для наружного применения: растворы,
присыпки, взбалтываемые взвеси
(болтушки), мази, пасты, пластыри, лаки
и др. Многообразие лекарственных форм
для наружного применения обусловлено,
с одной стороны, рациональностью
применения фармакологического
средства, а с другой - тем, что каждой
из перечисленных лекарственных форм
присущи особые физические свойства,
позволяющие их унифицированное
применение при различных заболеваниях
различной этиологии; Более того,
правильный выбор той или иной лекарственной
формы для наружного применения иногда
гораздо важнее, чем состав входящих в
нее компонентов. К примеру, при остром
процессе с активной гиперемией и
мокнутием пораженных участков кожи
можно применять только растворы в виде
примочек или влажно-высыхающих
повязок. Нерациональный выбор
лекарственной формы в этом случае
приводит к резкому обострению кожного
процесса.
ОСНОВНЫЕ СПОСОБЫ
НАРУЖНОГО ПРИМЕНЕНИЯ ЛЕКАРСТВЕННЫХ
СРЕДСТВ В ДЕРМАТОЛОГИИ
Присыпки
состоят из порошкообразных веществ,
которые наносят на участок поражения
ровным тонким слоем. Присыпка высушивает
и обезжиривает (вследствие гигроскопичности)
кожу, охлаждает ее (в результате усиления
теплоотдачи) и способствует сужению
поверхностных сосудов кожи. Назначая
присыпки при острых воспалениях кожи,
врач ставит цель уменьшить гиперемию,
отек (особенно в области складок кожи),
ощущение жара и зуда. Однако при наличии
в очагах поражения мокнутия присыпки
не применяют, так как вместе с экссудатом
они образуют корки, усиливающие
воспалительный процесс, и раздражают
кожу. Их применяют против повышенной
потливости и при усиленном салоотделении.
Для присыпок
используют минеральные или растительные
порошкообразные вещества. Из минеральных
веществ наиболее часто в состав присыпок
входят: силикат магния — тальк (Talcum),
окись цинка (Zinci
oxydatum),
из растительных — пшеничный крахмал
(Amylum
tritici).
Крахмал может подвергаться брожению,
поэтому его не следует употреблять при
повышенной потливости, особенно в
кожных складках. Сульфиналамиды и др.
в виде порошка, ксероформ, дерматол
вводят в состав присыпок для лечения
эрозий и язв: Rp.
Talci veneti
Zinci oxydati aa 15,0
Bismuthi subnitrici 10,0
M.D.S.
Наружное Rp.:
Zinci oxydati
Talci veneti aa 10,0
M.D.S.
Присыпка Rp.:
Zinci oxydati
Talci veneti aa 15,0
Dermatoli
Bolus albae aa 10,0
M.D.S.
Наружное
Rp.:
Zinci oxydati
Talci veneti
Amyli aa 10,0
M.D.S.
Присыпка
Жирные присыпки,
содержащие нафталанскую нефть,
оказываются эффективными при некоторых
зудящих дерматозах, различного рода
дерматитах, не носящих слишком острый
характер, в некоторых стадиях экземы—
при острой и подострой экземе без
наклонности к мокнутию и импетигинизации
и т.д. Можно пользоваться следующей
прописью:
Rp.:
Naphtha-Naphthalani
Zinci oxydati
Talci veneti aa 10,0
M.D.S.
Присыпка
Примочки
в форме водных и спиртовых растворов
в дерматологии применяют часто как
противовоспалительное, вяжущее или
дезинфицирующее средство. Способ
применения: охлажденными лекарственными
растворами смачивают 4—6
марлевых салфеток или мягкую ткань,
отжимают их и накладывают на пораженный
мокнущий участок. Примочки меняют через
5—15 мин. в течение 1—1,5 ч; всю процедуру
повторяют несколько раз в сутки. Чаще
всего для примочек используют 1—2%
раствор танина, 0,25%, раствор нитрата
серебра (ляпис), 2% раствор борной кислоты,
0,25—0,5% свинцовую воду.
Если в очагах
островоспалительного поражения имеется
гноевидная инфекция, то применяют
дезинфицирующие примочки: 0,1% раствор
этакридина лактата (риванол), фурацилина
(1:5000), перманганата калия (0,05%), резорцина
(1—2%).
Детям примочки с
раствором борной кислоты назначают с
осторожностью из-за возможного
токсического действия. Вследствие
аллергизирующего воздействия ограниченно
используют примочки с этакридина
лактатом и фурацилином.
Влажно-высыхающая
повязка.
Такую повязку готовят по тому же
принципу, что и примочку, но слоев марли
больше (8—12) и меняют повязку
значительно реже (1/2 —1 ч и более) по
мере высыхания. Сверху влажно-высыхающую
повязку покрывают тонким слоем
гигроскопической ваты и прибинтовывают.
Эти повязки способствуют стиханию
симптомов острого воспаления, так
как медленно испаряющаяся жидкость
вызывает охлаждение кожи (однако менее
активно, чем примочка).
Смазывания
производят водными или спиртовыми
растворами анилиновых красителей
(например, бриллиантового зеленого),
водно-спиртовыми растворами ментола
(1—2%), нитрата (1—1,5%), водными растворами
медного купороса (2—10%), нитрата серебра
(2—10%), фукорцином.
Взбалтываемые
взвеси (болтушки)
бывают водными и масляными. Это те же
порошки, но взвешенные в воде и глицерине
и поэтому не осыпающиеся быстро с
поверхности кожи. После испарения воды
порошки (они составляют 30—45% всей
массы болтушки) отлагаются на коже
тонким равномерным слоем и удерживаются
на ней длительное время благодаря
глицерину. Таким образом, болтушки, как
и примочки, оказывают противовоспалительное
и подсушивающее действие.
В качестве
порошкообразных веществ чаще всего
берут окись цинка, тальк, белую глину,
крахмал. Водные болтушки действуют так
же, как присыпки: противовоспалительно,
успокаивая зуд и жжение.
Rp.:
Zinci oxydati
Talci
veneti
Glycerini
Aq. destillatae aa 25,0
M.D.S.
Перед употреблением взбалтывать
Водно-спиртовые
болтушки содержат 96% этиловый спирт.
Rр.
Zinci oxydati
Talci veneti
Amyli tritici aa 30,0
Glycerini
Sp. Vini rectif. 96% aa
25,0
Aq.
destill. Ad
220,0
M.D.S. Наружное
(водная болтушка)
Масляные болтушки
состоят из порошкообразных веществ и
жидкой жировой основы (подсолнечное,
персиковое или вазелиновое масло).
Очень часто пользуются масляной
болтушкой, называемой «цинковое масло»,
которая содержит 30% окиси цинка и 70%
растительного масла. Масляные болтушки
смягчают кожу, уменьшают чувство
напряжения, стягивания и помогают
снять чешуйки и корки.
Rp.: Zinci oxydati 30,0
Ol.
Helyanthi
70,0
M.D.S. Наружное
(масляная болтушка)
К болтушкам, о
которых мы говорили выше, можно добавлять
препараты серы, ихтиол, деготь, ментол
и др. Перед употреблением водные и
масляные взвеси взбалтывают и куском
ваты наносят на пораженный участок (с
отеком и эритемой островоспалительного
характера), где они быстро высыхают. Их
не применяют на волосистую часть головы.
Взбалтываемыми
взвесями пользуются при острых, подострых
и хронических воспалениях кожи
(дерматитах, экземе и др.), отсутствии
мокнутия и излишней сухости пораженных
участков кожи. Достоинствами взбалтываемых
взвесей является возможность их
применения без наложения повязок.
Пасты
представляют собой смесь в равных
весовых частях индифферентных
порошков (окись цинка, тальк, крахмал
и др.) и жировой основы (ланолин,
вазелин и др.). Официнальная цинковая
паста имеет следующую пропись:
Rp.:Zinci
oxydati
Amyli tritici aa 10,0
Vaselini20,0
M.D.S.
Наружное Rp.:
Zinci oxydati
Talci pulverati
Lanolini
Vaselini aa 10,0
M.D.S.
Наружное
Пасты действуют
глубже, чем болтушки, но менее активно,
чем мази, оказывают, противовоспалительное
и подсушивающее действие. Тестовая
консистенция паст позволяет накладывать
их без повязки. На волосистую часть
головы при наличии мокнутия их не
применяют. Пасту наносят на кожу 1—2
раза в день; 1 раз в 3 дня ее снимают
тампоном,
смоченным
растительным маслом.
Уменьшая количество
порошкообразных веществ, можно готовить
мягкие пасты.
Компрессы
оказывают согревающее действие и
предназначены для рассасывания кожных
инфильтратов, уменьшая воспаление,
защиты пораженных участков от внешних
влияний. Для компрессов применяют
главным образом спирт, буровскую
жидкость, свинцовую воду.
Масла
в чистом виде употребляют для очистки
пораженных участков кожи от вторичных
болезненных наслоений, удаления с кожи
остатков применявшихся лекарственных
веществ. Употребляют различные масла:
персиковое, льняное, подсолнечное,
оливковое и др.
Крем
применяют при сухой коже, уменьшении
ее эластичности и незначительных
воспалительных явлениях. Входящий в
крем ланолин (животный жир) делает кожу
более мягкой, эластичной. Вода, находящаяся
в креме, охлаждает кожу, осуществляя
этим противовоспалительное действие.
Крем хорошо переносится кожей, но для
детей вазелин, раздражающий кожу,
заменяют касторовым или подсолнечным
маслом. Широкое применение нашел крем
Унны, а также «Детский», «Спермацетовый»,
«Восторг» и многие другие, выпускаемые
парфюмерной промышленностью. В креме
Унны вместо вазелина целесообразнее
использовать растительное масло
(оливковое, персиковое, подсолнечное,
рициновое): Lanolini,
01 Helyanthi,
Aq.
destill.
aa.
Широко используются
в лечебной практике мази, кремы и
аэрозоли, Содержащие кортикостероиды
и оказывающие противовоспалительное
и гипосенсибилизирующее действие. При
резком воспалении, мокнутии целесообразнее
применять аэрозоли.
Известны
многочисленные стероидные мази и кремы:
бетновейт, дермовейт, фторокорт, элоком,
кутивейт, латикорт, триакорт, локакортен,
целестодерм, синафлан. Созданы новые
синтетические негалогенизированные
кортикостероиды — адвантан, апулеин,
локоид, дерматоп, элоком. Для лечения
дерматозов, осложненных бактериальной
инфекцией, применяются тридерм, белогент,
дипрогент, целестодерм В, синалар Н,
флуцинар N,
полькортолон ТС; препаратами
противовоспалительного, противомикробного
и противогрибкового действия является
тридерм, синалар К, сикортен плюс,
лотридерм, травокорт, сангвиритрин.
В последние годы
применяются мази и гели, приготовленные
на основе липосомальных эмульсий,
в состав которых включены биологически
активные вещества из экстрактов
лекарственных растений и цитокины.
Мазь
содержит одно или несколько лекарственных
веществ, равномерно смешанных с
жировой мазевой основой (вазелин,
ланолин, свиное сало, нафталан и др.),
которая должна быть химически нейтральной
(чтобы не вызывать раздражения кожи) и
обладать мягкой, эластичной консистенцией,
не изменяющейся под влиянием температуры
тела.
Все большее
применение находят мазевые основы из
синтетических веществ: полимеры
этиленоксидов, производные целлюлозы
и др. Мази с такой основой лучше проникают
в кожу и легче освобождаются от включенных
в них лекарственных средств, не
окисляются и не разлагаются, хорошо
переносятся кожей.
Мази оказывают
глубокое действие и поэтому их назначают
при хронических и подострых заболеваниях,
при наличии в коже воспалительного
инфильтрата (рассасывающие или
кератопластические мази). К
кератопластическим веществам относят
нафталан, дегти, ихтиол. К веществам,
вызывающим отслойку рогового слоя
(кератолитическим), относят салициловую
(в мази в концентрации 5%) и молочную
кислоты.
Употребляют 2—10%
серную мазь, 2—3% дегтярную, 1—3% белую
ртутную, 2% салициловую, 2—5% ихтиоловую,
2—3% нафталановую мазь и пр. Пользуются
мазями с антибиотиками (эритромициновая
(2,5—5%, тетрациклиновая, линкомициновая
и др.). При лечении пузырькового лишая,
опоясывающего лишая применяют
интерфероновую мазь, оксолиновую,
госсипол.
Пластырь —
в его основу (emplastrum),
кроме жира, входят воск или канифоль,
нередко смолы, каучук и другие вещества.
При включении в пластырь лекарственных
веществ образуются лечебные пластыри
(например, пластырь с мочевиной,
салициловый, феноловый и др.). Пластырь
по сравнению с мазью имеет более
густую и липкую консистенцию, действует
глубже. Перед употреблением его
нагревают, он прилипает к коже и плотно
на ней удерживается.
Лак —
жидкость, быстро высыхающая на поверхности
кожи с образованием тонкой пленки.
Чаще всего лак состоит из коллодия
(Collodii
97,0 01. Ricini
3,0), в который вводят различные
лекарственные вещества (Ac.
salicylici,
Resorcini,
Gryseofulvini
и др.). Обычно лак применяют при
желании получить глубокое воздействие
на ткань (например, на ногтевую пластинку)
и на ограниченном участке:
Rp.: Ac. lactici
Ac. salicylici
Resorcini aa 10,0
01.
Ricini 3,0
Collodii
ad
100,0
M.D.S.
Лак для смазывания вульгарных, подошвенных
бородавок, мозолей, а также ногтевых
пластинок, пораженных грибом.
Широко используются
для лечения онихомикозов лаки «Лоцерил»,
«Батрафен».
По характеру
действия все наружные средства делят
на несколько групп. Так, различают
противовоспалительные, противозудные,
дезинфицирующие, кератолические и
кератопластические, прижигающие,
фунгицидные и другие средства. Такое
деление наружных средств по характеру
их действия удобно в дидактических
целях, хотя является и условным, так
как одно и то же вещество в зависимости
от формы его применения и концентрации
может оказывать различное действие.
Наиболее доказателен в этом отношении
резорцин,
который действует кератопластически
(в небольших концентрациях), кератолитически
(в несколько больших концентрациях) и
прижигающе (в еще больших концентрациях).
Деготь — типичное кератопластическое
средство — используют также с
противопаразитарной и противозудной
целью. Салициловая кислота в концентрации
до 3% действует как слабое кератопластическое
средство, а свыше 3% — как кератолитическое.
Противовоспалительными
средствами являются все те медикаменты,
которые используют для примочек,
присыпок, болтушек, паст, а также
кортикостероидные мази и кремы.
Кератопластические
средства в малых концентрациях
действуют и противовоспалительно.
Такими средствами являются ихтиол,
препараты серы, дегтя, нафталанская
нефть и нафталан, препарат АСД (3-я
фракция) и др., применяемые главным
образом в форме мазей и паст при
хронических неостровоспалительных
поражениях кожи.
К кератолическим
средствам относят преимущественно
различные кислоты (особенно широко
используют салициловую кислоту, а также
молочную, бензойную) и щелочи в 10—15%
концентрации, применяемые для
отшелушивания поверхностных частей
рогового слоя.
Противозудные
вещества можно разделить на две группы.
Первую составляют такие средства,
которые (в растворе, мази, креме) дают
только противозудный эффект: ментол,
анестезин, растворы уксуса, тимол,
хлоралгидрат
и др. Во вторую группу входят средства,
которые, действуя противовоспалительно
или кератопластически, одновременно
уменьшают чувство зуда: препараты дегтя
и серы, салициловая кислота, кортикостероиды
в мазях и кремах.
К дезинфицирующим
(антисептическим) и антипаразитарным
относится большая группа средств,
оказывающих только дезинфицирующее,
либо еще и антипаразитарное, либо только
антипаразитарное действие. К этим
группам относят йод, спирт, борную
кислоту, салициловую кислоту, резорцин,
тимол, бензойную кислоту, мыло К,
препараты серы, дегтя, антибиотики,
сульфаниламиды, дерматол, ксероформ,
бензилбензоат бензиловый эфир бензойной
кислоты), спрегаль и др.
В группу прижигающих
и разрушающих средств входят салициловая
кислота и резорцин (в больших
концентрациях), нитрат серебра, молочная
кислота, раствор подофиллина, пирогаллол,
уксусная и трихлоруксусная кислоты,
едкие щелочи и др.
Больным грибковыми
заболеваниями назначают фунгицидные
средства, к которым относятся йод (2-5%
спиртовые растворы), анилиновые
красители, препараты ундециловой
кислоты, а также сера и деготь в форме
мазей.
Фотозащитными
свойствами обладают хинин, салол, танин,
парааминобензойная кислота.
Вопросы
для самоподготовки:
Примочка
дезинфицирующая, противовоспалительная.
Мазь дезинфицирующая
и кератопластическая, рассасывающая.
Взбалтываемая
смесь противозудная.
Масляная взвесь
дезинфицирующая и противовоспалительная.
Паста защитная
и кератопластическая, кератопластическая.
Линимент
дезинфицирующий, противозудный
Пластырь
дезинфицирующий.
Лак кератолитический.
Водно-спиртовая
краска дезинфицирующая.
Студенты должны
знать:
этиологию и патогенез псориаза и
красного плоского лишая, клинические
формы, диагностические и
дифференциально-диагностические
критерии, методы обследования, современные
методы терапии,
Студенты должны
уметь
диагностировать клинические формы
и стадии псориаза, выявлять три феномена
на папулах при псориазе, поставить
изоморфную реакцию, провести
дифференциальную диагностику в типичных
случаях, определить дальнейшие лечебные
и профилактические рекомендации.
Псориаз (чешуйчатый
лишай) — один из наиболее часто
встречающихся дерматозов, которым
страдает около 2% населения планеты.
В последние годы наблюдается не только
рост числа больных, но и «омоложение»
болезни, а также более тяжелое ее течение
(псориатическая эритродермия,
артропатический псориаз и др.).
Этиология и
патогенез этого хронического заболевания
недостаточно выяснены, а терапия
часто представляет трудности. В настоящее
время высыпания псориаза характеризуются
эпидермальной пролиферацией с
ангиогенезом и воспалительным
инфильтратом. У большинства больных
можно выявить признаки нарушения
функций центральной и вегетативной
нервных систем, эндокринных желез,
иммунологические сдвиги, изменения в
обмене веществ. Часто можно наблюдать
развитие псориаза на фоне пиогенной
инфекции (хронические очаги, тонзиллиты
и т.п.), нарушения жирового и углеводного
обмена, предшествующих явлений
экссудативного диатеза, нервных
стрессов. Особенно велика роль
наследственных факторов, когда у
родителей или у близких родственников
выявляются или отмечаются в анамнезе
псориатические высыпания. Все это
обуславливает необходимость изучения
этого заболевания, которое приносит
много страданий пациентам. Псориаз
— заболевание, первичным морфологическим
элементом является папула, которая
считается эпидермальной, так как она
приподнимается над уровнем кожи
преимущественно за счет утолщения
эпидермиса (паракератоз и акантоз).
Папулы имеют различные размеры, так
как псориатическая папула при своем
возникновении увеличивается за счет
периферического роста, имеют розовый
цвет, покрыты серебристо-белыми
чешуйками. Обычно первые высыпания
локализуются на коже волосистой части
головы и лица, на разгибательных участках
верхних конечностей, передних поверхностях
голеней. Нередко поражение локализуется
в виде небольших папул на разгибательной
поверхности локтевых суставов в течение
многих лет.
При псориазе
наблюдается также изменение ногтевых
пластинок, которое бывает единственным
проявлением псориатической болезни.
Клиника поражения ногтей дает следующую
картину: а) истончение и расслаивание
ногтевых пластинок, определяемое
как онихолизис; б) точечные вдавления
на поверхности ногтей, напоминающие
наперсток; в) утолщение ногтевых
пластин, похожих на когти птиц, и их
усиленный рост (онихогрифоз).
Псориазу присуще,
как и многим другим кожным заболеваниям,
волнообразное течение; периоды нарастания
и распространения поражения сменяются
спокойным течением, а затем подчас и
самостоятельно наступающей ремиссией.
В связи с этим и течении псориаза
выявляют три стадии этого заболевания:
прогрессирующая
— появление мелких свежих папул с
периферическим воспалительным
венчиком роста, не покрытым чешуйками,
слияние элементов и увеличение их
размеров, обильное шелушение,
положительная изоморфная реакция
Кебнора (появление высыпаний на местах
травм, давления, трения, ожога кипятком,
эритемной дозы УФО, применения
раздражающих мазей и др.);
стационарная —
не появляются свежие элементы, не
отмечается слияния близко расположенных
папул, отсутствует периферический
венчик розового цвета, однако еще может
проявиться изоморфная реакция;
регрессирующая
— в центре папул и бляшек появляются
просветы здоровой кожи, исчезает
шелушение на поверхности высыпных
элементов, вокруг уплощающихся папул
появляются псевдоатрофические кольца
Воронова (заметное побледнение кожи),
на месте бывших высыпаний возникают
депигменти-рованные или гиперпигментированные
пятна.
Проявления псориаза
весьма разнообразны, в связи с чем можно
выделить, кроме стадий течения, следующие
формы; типичную, ограниченную,
распространенную, экссудативную,
извращенную (inversus),
ладонно-подошвенную, тяжелые формы
(иритродермию, артропатический псориаз,
эксудативный псориаз и пустулезный
псориаз).
В детском возрасте
псориатические высыпания часто
проявляются на лице, в складках кожи,
на половых органах, что укладывается
в картину извращенной формы; из-за
особенностей кожи элементы в большинстве
случаев имеют экссудативный характер
и распространяются по всему кожному
покрову, не имея определенной типичной
локализации. Проявления псориаза
сопровождаются полиаденитом и
нередко выраженным зудом. У детей
раннего возраста патологические
элементы располагаются часто в складках
кожи, сопровождаются мацерацией и
отслойкой эпидермиса по периферии
очагов, что напоминает пятнистые
высыпания при опрелости, кандидозе,
экзематидах.
При диагностике
псориаза принимается во внимание
мономорфность высыпаний (папулы),
типичность или атипичность расположения,
выявление трех феноменов, присущих
псориатическим папулам и обусловленных
скоблением папул плотной бумагой
или деревянным шпателем; 1) стеаринового
пятна (из-за паракератоза в роговом
слое); 2) терминальной пленки (из-за
отсутствия зернистого и блестящего
слоев); 3) точечного кровотечения
(из-за акантоза и неравномерного
папилломатоза). Затем определяем стадию
псориаза, что необходимо для решения
применения соответствующих методов
терапии.
При необходимости
производится постановка изоморфной
реакции: на видимо здоровой коже
наносится царапина острой иглой до
появления небольших капелек крови, и
через 6-7 дн. на этом месте при прогрессирующей
стадии псориаза появляются папулы. Это
свидетельствует не только о прогрессирующей
стадии болезни, но и характеризует
общую патологическую направленность
ответа организма больного и его кожи
на различные раздражители (ожоги,
потертости, эритема от УФО и т.п.).
Дифференциальную
диагностику необходимо проводить с
проявлениями красного плоского
лишая, нумулярной экземой, себореей,
красной волчанкой, сифилитическими
папулами, дерматомикозами,
Патогистологические
изменения пеориатичсских высыпаний
выражены паракератозом, акантозом и
микроабсцессами Мунро в эпидермисе,
неравномерным папилломатозом, повышенной
васкуляризацией в дерме и небольшим
инфильтратом из лимфоцитов, гиетиоцитов
и полинуклеаров.
Лечение.
При распространенных формах и при
прогрессирующей стадии заболевания
необходима госпитализация. Терапия
должна проводиться с учетом стадии
заболевания, общего состояния
организма пациента и этиопатогенетических
факторов. Назначаются десенсибилизирующие
средства (глюконат кальция в/м, тиосульфат
натрия в/в, сернокислую магнезию в/м),
антигистаминные препараты (супрастин,
тавегил, диазолин, димедрол), седативные
средства (тазепам, радедорм, седуксен,
беллатаминал). Используют витамины С,
В1, ВЗ, В6, В12, В15, левит. Иммуностимулирующая
терапия включает лирогенал, аутогемотерапия,
иммуномодуляторы. При
тяжелом течении (эритродермия, артропатия)
используют: глюкокортикоидные гормоны
(преднизолон, дексаметазон) и цитостатики
(метотрексат) и др.; фотохимиотерапию
(ПУВА) — ультрафиолетовое излучение
спектра А (320-400 им) с фотосенсибилизаторами
(пувален в таблетках по 0,6 на 1 гк массы
тела); ароматические ретиноиды (тигазон)
— синтетические производные витамина
А; хороший эффект получен от нового
препарата ликопида в таблетках по
20 мг в сутки в течение 10 дн. под наблюдением
врача; иммунодепрессанты: циклоспорин
А — сандиммун.
Наружная терапия
включает следующее.
В прогрессирующую
стадию, а также при эритродермии
назначаются смягчающие и охлаждающие
кремы, а также кератопластические мази
(1-2% салициловая, 5% нафталановая мази
или кремы), на отдельные ограниченные
участки — стероидные мази к кремы.
В стационарную и
регрессирующую стадии используют
кератолитические мази и кремы (5-10%
салициловую мазь, 10-15% нафталановую
мазь, деготь, ихтиол), а также УФО,
парафин, озокерит.
Важное значение
в терапии псориатической болезни имеют
курортные факторы: морские купания,
солнечное облучение, грязелечение,
радоновые ванны, которые применяются
преимущественно в стационарную и
регрессирующую стадии, а также с учетом
зимних и летних форм псориаза.
За последнее время
увеличилось количество больных красным
плоским лишаем (КПЛ) не только среди
взрослых, но и среди детей. Причины
заболевания до сих пор неизвестны.
Одной из наиболее вероятных теорий
является нейрогенная, в меньшей степени
учитывается вирусная роль, немаловажное
значение придается наследственным
факторам происхождения КПЛ. Клиническая
картина. Мономорфные высыпания присного,
красно-фиолетового цвета, плоские,
полигональных очертаний, с блестящей
поверхностью и пупковидньм вдавлением
в центре папулы. Преимущественная
локализация в типичных случаях —
кожа сгибательных поверхностей верхних
конечностей, боковых поверхностей
туловища, внутренних поверхностей
бедер. Поражение кожи лица и волосистой
части головы, ладоней и подошв встречается
реже. Наряду с кожей также могут
поражаться слизистые полости рта и
гениталий, ногтевые пластинки. На
поверхности папул или на слизистых
просматривается
серовато-белесоватые
точки и полосы, напоминающие сеть,
которая становится более заметной при
смачивании элементов водой или смазывании
маслом- Такой феномен образуется за
счет неравномерно гипертрофированного
зернистого слоя (гипергранулез)
эпидермиса и получил название сетки
Уикхема КПЛ у детей отличается
экссудативным характером из-за
гидрофильности и обильной васкуляризации
кожи. Иногда на поверхности элементов
возникают пузыри, такая форма КПЛ
называется пемфигоидной. Встречаются
также бородавчатая, или гипертрофическая,
форма, чаще на голенях, атрофический,
кольцевидный, монилиформный, остроконечный
КПЛ. Нередко
процесс ограничивается поражением
только слизистой полости рта, красной
каймы губ или половых органов. В некоторых
случаях отмечается поражение ногтей
в виде продольных гребешков беловатого
цвета, трещин, повышенной ломкости
подлине ногтя (онихорексис), подногтевого
гиперкератоза.
Как и при псориазе,
при КПЛ различают 3 стадии течения
болезни: прогрессирующую (также
отмечается изоморфная реакция на
раздражители ~ царапину, порезы и т.п.),
стационарную и регрессирующую.
Заболевание характеризуется волнообразным
течением, но склонность к рецидивам
проявляется гораздо реже по сравнению
с течением псориаза.
В период обострения
больных беспокоит сильный зуд, а при
неблагоприятном течении может развиться
эритродермия. Дифференциальный
диагноз проводят с псориазом, вторичным
сифилисом, пятнистой склеродермией,
розовым лишаем, стоксико-аллергическим
дерматитом, при котором могут также
появляться папулы полигональных
очертаний, но без пупковидного вдавления
в центре и сетки Уикхема.
Патогистология
папулы КПЛ; гиперкератоз, неравномерный
гранулез, незначительный акантоз и
воспалительный полосовидный инфильтрат
в сосочковом слое, что дает основание
назвать папулы при КПЛ эпидермодермальными.
Лечение
проводится с целью коррекции выявленных
этиологических факторов и патогенетических
компонентов. Необходимо учитывать
стадию заболевания ив первую очередь
назначил, седативную терапию:
триоксазин, беллатаминал или беллоспон;
антигистаминные и десенсибилизирующие
препараты, витамины А, группы В,
аскорбиновую кислоту, рутин. В некоторых
случаях могут быть полезными антибиотики
широкого спектра действия, УФО, иногда
при тяжелом течении — стероидные
гормоны.
Наружно назначают
крем Унны с 1-2% содержанием салициловой
кислоты, цинковую болтушку (масляную
или водно-спиртную), стероидные мази.
Для рассасывания инфильтратов при
дисртрофической форме используют
ихтиол, деготь, препарат АСД фракция №
3, также можно применять диатермокоагуляцию,
криодеструкцию, лазеротерапию. На месте
исчезающих папул развивается обычно
выраженная гиперпигментация, проходящая
со временем.
В период разрешения
процесса показано пребывание на курортах
с применением сероводородных и радоновых
ванн (Пятигорск, Сочи, Серноводск).
Эритематозно-сквамозный
дерматоз предположительно
инфекционно-аллергического, вирусного
происхождения. Нередко розовый лишай
развивается после инфекционных
лихорадочных болезней, кишечных
расстройств, вакцинации. Заболевание
чаще возникает весной или осенью,
характеризуется фазностью течения,
нередким обострением и экзематизацией,
т. е. развитием аллергической реактивности.
У детей старшего возраста розовый лишай
составляет 3,5% заболеваемости кожными
болезнями, а в возрасте до 2 лет встречается
очень редко.
Этиология и
патогенез. Окончательно не выяснены;
по-видимому имеет место
инфекционно-аллергический процесс с
предполагаемой стрептококковой или
вирусной этиологией.
Клиническая
картина. Заболевание проявляется
возникновением круглого или овального
эритематозного очага с четко очерченными,
слегка отечными краями и несколько
запавшим основанием, покрытым характерными
нежными чешуйками, напоминающими
гофрированную папиросную бумагу.
Первичный очаг, называемый «материнская»
бляшка, может располагаться на любом
участке кожного покрова, но чаще он
возникает в области груди, спины, живота
или бедер.
Предшествующие
продромальные симптомы больные не
замечают, но они легко выявляются в
процессе осмотра: артралгии, головная
боль, лихорадочное состояние. Чувство
озноба может сохраняться и в период
диссеминации высыпаний. Через несколько
дней после появления первичного очага
возникает сыпь в виде ярких отечных
розово-красных пятен и уртикоподобных
пятнисто-папулезных высыпаний. Характер
особенностью сыпи являются преобладающие
овально-округлые очертания, четкие
границы и внешний вид очагов, напоминающих
«медальоны» из-за своеобразного
шелушения в центре, похожего на смятую
папиросную бумагу. Своеобразно и
расположение высыпаний параллельно
линиям Лангера (линиям расщепления
кожи). У взрослых высыпания иногда
сопровождаются зудом или чувством
жжения. Лицо и нижние конечности обычно
не поражаются.
В детском возрасте
розовый лишай сопровождается более
выраженными экссудативными эффлоресценциями
в виде везикулобуллезных форм с
интенсивным зудом и парестезиями. Кроме
того, у детей элементы сыпи чаще бывают
на лице и шее и возможны на волосистой
части головы, где пятна имеют
бледно-розовый оттенок и обильно
шелушатся.
При нерациональном
уходе и лечении розовый лишай осложняется
экзематизацией или пиодермией. Особенно
часто подобные явления наблюдаются в
крупных складках кожи и на местах
тесного прилегания одежды.
Течение дерматоза
сезонное (чаще в весенне-зимний или
осени зимний период), цикличное,
длительностью 4—6,
реже 8 нед. с развитием пигментации и
длительным иммунитетом,
Диагноз. Основывается
на остром начале дерматоза, наличии
материнской бляшки, характерных
«медальонов», чаще мономорфностью реже
полиморфностью сыпи, располагающейся
по линиям Лангера в области
груди, спины, шеи, бедер. Эти симптомы
и отсутствие соответствующей триады
признаков позволяют проводить
дифференциальную диагностику с
псориазом. Исследование чешуек на грибы
дает основание дифференцировать
дерматоз с поверхностными
дерматомикозамикозами; серологические
данные крови, исследование на бледную
трепонему, анамнез, присутствие, как
правило, нешелушащихся пятен и других
проявлений сифилиса дают возможность
провести дифференциальный диагноз с
сифилитической розеолой. Себороиды
исключаются на основан отсутствия
сплошного шелушения и типичной
локализации по лини Лангера.
Лечение. Эффективность
лечения антибиотиками и сульфаниламидной
в комплексе с антигистаминными и
гипосенсибилизирующими средствами
наиболее часто наблюдается у взрослых
и детей с наличием очагов хронической
инфекции, ОРВИ, бронхитами, ангинами,
синуситами. Однако больные неосложненным
розовым лишаем в лечении не нуждаются,
но им на протяжении всего периода
болезни разрешается лишь кратковременный
душ. Рекомендуется, при интенсивных
воспалительных явлениях аутогемотерапию
или внутривенные вливания 30% натрия
тиосульфата по 2,0— 3,0—5,0 мл через день,
по 10 вливаний на курс лечения. Детям
натрия тисульфат назначают внутрь (5%
или 10% раствор по 1 столовой ложке 3 раза
в день после еды).
Наружное лечение
осуществляется мазями с антибиотиками
и глюкокортикоидными гормонами типа
гиоксизон, лоринден А или лоринден С
или мазями с противовоспалительным
действием —бутадионовая, солкосерил,
10% метилурациловая, 2% индометациновая.
Ограничиваются экзогенные (мытье,
ношение синтетичестической или шерстяной
одежды), а также пищевые (углеводы,
экстрактивные и другие аллергизирующие
вещества) раздражители.
Вопросы
для самоподготовки:
1.
Перечислите стадии псориаза.
2.
Какова клиническая картина прогрессирующей
стадии псориаза?
3.
Назовите 3 феномена, подтверждающие
псориатическую триаду.
4.
Назовите признаки при красном плоском
лишае.
5.
Что такое изоморфная реакция,
обнаруживаемая при псориазе и красном
плоском лишае?
6.
Какой патогистологический процесс
обуславливает сетку Уикхема и при каком
заболевании?
7.
Какие формы изменения ногтей отмечаются
при псориазе?
8.
Какие наружные средства можно
рекомендовать больному с красным
плоским лишаем?
Студент должен
знать
этиологию, патогенез и основные
клинические признаки заболеваний,
знать общие принципы лечения и
профилактики дерматозов, дифференциальную
диагностику.
Студент должен
уметь
поставить диагноз дерматитов и экземы,
поставить кожные пробы и трактовать
их результаты, разбираться в лабораторных
анализах крови, оказать экстренную
помощь при тяжелых формах дерматитов,
применять, примочки и другие лекарственные
средства для наружно-то лечения, а также
средства общей терапии.
В связи с применением
в повседневной жизни различных
синтетических материалов (одежда,
красители, косметические средства), с
приемом в пищу консервированных
продуктов и красящих веществ, с введением
для лечения новых лекарственных
препаратов, ухудшением экологической
обстановки увеличивается риск появления
неадекватной реакции организма человека,
проявляющейся в сенсибилизации организма
и возникновения аллергических заболеваний
в виде дерматитов и экземы. Возникновению
этих патологических реакций также
способствует наличие почти у трети
детей врожденной аномалии в виде
экссудативного диатеза.
Нерациональное
лечение дерматитов может привести к
переходу их в экзему, течение которой
хроническое и требует больших усилий
в достижении терапевтического успеха.
Поэтому изучение этого раздела
дерматологии заслуживает пристального
внимания.
В группу дерматитов
включают заболевания, возникающие от
воздействия разнообразных раздражителей
на организм или кожу человека экзогенного
или эндогенного происхождения, которые
вызывают островоспалительную или
хронически протекающую воспалительную
реакцию кожи. В
настоящее время существует следующая
классификация дерматитов: а) простой
контактный, б) аллергический контактный
дерматит, в) токсидермии, г) профессиональные
дерматиты.
Простой контактный
дерматит —
это физиологическая реакция кожи
на ее повреждение тем или иным экзогенным
раздражителем. К ним относятся физические
(высокие и низкие температуры,
солнечные лучи, УФО, рентгеновское
и радиоактивное излучение), механические
(трение, давление, ушибы), химические
(кислоты, щелочи, боевые отравляющие
вещества, синтетические смолы, инсектициды
и т.п.), биологические (лютиковые,
первоцвет, эфирные масла некоторых
растений, гусеницы и др.).
Простой контактный
дерматит проявляется на коже в виде
эритемы, пузырей, расположенных
изолированно либо на фоне эритематозной
кожи, уртикарных элементов,
гиперкератотических участков со слабой
эритемой.
Больные могут
предъявлять жалобы на жжение и
болезненность в очаге поражения,
нередко бывает ощущение зуда. При этом
дети становятся беспокойными, у них
нарушается сон.
Клиническими
особенностями простого контактного
дерматита являются: степень проявления
дерматита соответствует силе раздражителя;
ответная реакция кожи наступает вне
зависимости от реактивности человека
(отсутствует сенсибилизация);
быстрая реакция
кожи на воздействие раздражителя;
ответная реакция кожи происходит на
площади действия раздражителя и не
распространяется на другие участки;
полиморфность высыпных морфологических
элементов в очаге поражения (эритема,
гиперкератозы, пузыри, волдыри);
сравнительно быстрое восстановление
исходного состояния кожи после удаления
раздражителя и адекватного лечения
(в сроки от суток до 3-5 дн).
В детском возрасте
простой контактный дерматит может
возникнуть от грубой одежды, тесной
обуви, горячей воды, холода и солнечных
лучей, концентрированных дезинфицирующих
средств. Так, у детей при неправильном
уходе в крупных складках кожи
возникает эритема с четкой границей,
иногда с явлениями мацерации — этот
дерматит называют опрелостью. Под
влиянием холода на открытых участках
(лицо, тыл кистей) появляются
синюшно-красного цвета отечные пятна,
нередко на тыле кистей очаг эритемы с
трещинами. Этот дерматит называют
озноблением.
Аллергический
контактный дерматит
возникает при определенных условиях
и не у всех лиц. При этом дерматите
наблюдается развитие моновалентной
сенсибилизации, которая развивается
от наружного воздействия раздражающих
веществ (растворители, краски, пластмассы,
моющие средства, цемент, некоторые
лекарственные вещества, косметические
средства и т.п.).
Для развития такого
типа дерматита необходимы 3 основных
условия: наличие аллергена, изменение
реактивности организма, время для
развития сенсибилизации. При аллергическом
дерматите наблюдается распространение
патологического процесса за пределы
очага воздействия экзогенного
раздражителя. Следует отметить, что
развитию аллергического дерматита
способствует наличие у пациента
каких-либо нарушений со стороны
желудочно-кишечного тракта, нерациональное
питание, острые респираторные
заболевания, отклонения в углеводном
обмене, курение и т.п.
В детском возрасте
аллергический дерматит может проявляться
от контакта с пластмассовыми игрушками,
от пеленок, при стирке которых применялись
синтетические моющие средства, от
пластмассовых горшочков, синтетических
тканей, зубной пасты, наружных
лекарственных средств.
Таким образом, при
постановке диагноза аллергического
дерматита важная роль принадлежит
анамнезу, при котором необходимо
выяснить возможные аллергические
факторы, приведшие к развитию
заболевания. В клинической картине
следует учитывать наличие пятен
воспалительного и невоспалительного
характера, папул, волдырей, пузырьков
и пузырей, эрозий на месте вскрывшихся
полостных элементов. После соответствующего
лечения и достижения значительного
улучшения или выздоровления необходимо
установить аллерген, приведший к
развитию моновалентной сенсибилизации
и возникновению заболевания. Для
этого применяются кожные пробы с
возможными аллергенами: капельная,
компрессная, скарификационная и
внутрикожная; наиболее информативной
и безопасной является скарификационная
проба. Результаты проб учитываются
через 24 ч после их постановки: появление
эритемы или уртикарного элемента
указывает на положительный ответ.
Проявления
профессиональных
дерматитов
аналогичны таковым при контактных
простых и аллергических дерматитах,
но причиной их являются производственные
факторы (аллергены или чрезвычайные
раздражители) — химические, физические,
инфекционные и паразитарные. В
зависимости от влияющих факторов
наблюдаются ограниченные гиперкератозы
и изъязвления от мелких травм, отложения
в коже частиц металла и угольной пыли
и т.п., сухость кожи от растворителей,
ожоги от кислот, фотодерматозы и
токсические меланодермии от смол
каменноугольного и нефтяного
происхождения (гудрон, асфальт), от
никеля и цемента, в котором в небольшом
количестве находится хром. Большое
значение в развитии профессиональных
дерматитов имеют синтетические смолы,
входящие в пластические массы, краски
и лаки.
При лечении больных
с аллергическим дерматитом необходимо
прекратить воздействие на кожу
предполагаемого аллергена, назначить
антигистаминные и десенсибилизирующие
препараты (диазолин, фенкорол, тавегил
и т.п., гипосульфит натрия, пантотенат
кальция, аскорутин), наружные средства
включают водно-спиртовую цинковую
жидкую пасту (болтушку) — Zinci
oxydati,
Talci
veneti,
Amyli
tritici,
Glycerini
и Spirit.
aethylici
ana
15,0 и Aq.
destil.
ad
150,0, стероидные мази, крем Унна и дерматола
5%. В случае осложнения пиодермией также
нужно применить кремы или мази с
антибиотиками и стероидами («Гиоксизоновая
мазь», «Оксикорт», «Дермозолон»,
«Лококартен С» и др.).
Токсико-аллергический
дерматит,
или токсикодермия, развивается от
попадания аллергена в организм через
пищеварительные или дыхательные
пути, от подкожных, внутримышечных или
внутривенных введений лекарственных
веществ (антибиотики, снотворные,
сульфаниламидные препараты и др.). Для
проявления токсикодермии необходим
период сенсибилизации.
Клинически
токсико-аллергический дерматит
проявляется воспалительными пятнами,
папулами, волдырями, петехиями,
пигментациями, пузырьками и пузырями.
Высыпания обычно сопровождаются зудом.
Нередко от применения
сульфаниламидных препаратов появляются
высыпания на коже туловища и конечностях
в виде ограниченных очагов, на слизистой
оболочке полости рта, на половых органах.
В очагах поражения возникает отечная
эритема, на фоне которой могут быть
также различной величины пузыри, которые
в области слизистых оболочек быстро
вскрываются, а на их месте эрозии
очень болезненны. На коже на месте
высыпаний возникает пигментация. При
повторном приеме препаратов на месте
бывшего поражения вновь возникают
высыпания. Такое проявление
токсико-аллергического дерматита
получило название фиксированной
сульфаниламидной эритемы, которую
в случае поражения в области видимых
слизистых не следует смешивать с
пузырчаткой и многоморфной экссудативной
эритемой в ее варианте синдрома
Стивенса-Джонсона.
Тяжелой формой
токсикодермии является синдром Лайелла
— токсический
эпидермальный некролиз (ТЭН).
Причиной его возникновения является
широкое применение различных новых
антибиотиков и других лекарственных
средств, которые приводят к развитию
поливалентной сенсибилизации у
некоторых лиц.
По клиническому
проявлению в течении ТЭН можно различать
4 стадии. Сначала отмечается продромальная
стадия, характеризующаяся повышением
температуры тела, ознобом, рвотой,
диареей, тяжелым общим состоянием. При
эруптивной стадии на коже и слизистых
появляются эритема, уртикарные элементы,
петехии, везикулы и пузыри, нередко с
геморрагическим содержимым. Затем
поражение генерализуется, пузыри
вскрываются, возникают обширные эрозии,
эпидермис легко снимается даже на
местах без пузырных высыпаний (симптом
Никольского положительный за счет
акантолиза в шиловидном слое). Вид
больного напоминает последствия ожога
II степени (синдром «обваренной кожи»)
— это эрозивная стадия. Состояние
пациента может улучшиться в результате
терапевтических мероприятий, либо
нарастают тяжелые общие явления:
из-за скопления чешуек-корок затрудняется
открывание рта и глаз, нарастает
поражение слизистых, в процесс вовлекаются
легкие и почки (полинефропатия), в крови
отмечаются лимфоцитоления, тромбоцито
пения, общая гипопро-теинемия.
Наконец, в IV стадии
наступает выздоровление от проведенного
лечения или летальный исход. Терапия
ТЭН базируется на принципах лечения
тяжелых ожогов в стерильных условиях
с применением гормональных препаратов,
антибиотиков, гемосорбции, наружных
антисептических средств. Профилактикой
аллергического и токсико-аллергического
дерматитов является предостережение
от контакта с установленным аллергеном
и противопоказание от повторного
применения лекарственных средств
и других факторов, бывших причиной
токсикодермии. Необходима отметка в
истории болезни или в амбулаторной
карте о наличии аллергии у пациента
к тому или иному лекарственному
препарату, а у детей с клиническими
проявлениями дерматитов необходим
временный отвод от прививок.
Следует отметить
осложнения в течении аллергического
дерматита и токсикодермии: эритродермию,
когда кожный процесс распространяется
на большие участки кожного покрова;
присоединение
вторичной инфекции — пиодермии; при
неадекватном лечении и повторном
воздействии аллергенов может произойти
трансформация в экзему.
Дифференциальная
диагностика аллергического дерматита
проводится с экземой и рубромикозом.
Так, в отличие от дерматитов при
экземе наблюдается поливалентная
сенсибилизация, в клинической картине
превалируют микровезикуляция,
длительность течения и нет указаний
на определенный аллерген, вызвавший
очередное обострение или рецидив
заболевания. При рубромикозе очаги
поражения на гладкой коже имеют
фестончатые очертания, при этом по
периферии отмечается более выраженный
воспалительный валик с папуловезикулами,
при этом можно обнаружить пораженные
грибком ногти или межпальцевые
складки, а при микроскопии во всех
пораженных очагах выявляется возбудитель.
Экзема
Экзема — весьма
распространенное кожное заболевание
аллергической природы, характеризующееся
хроническим рецидивирующим течением,
проявляющееся полиморфизмом первичных
элементов и ведущим симптомом —
микровезикуляцией.
Этиологическими
факторами развития экземы являются
различные аллергены: химические,
лекарственные, пищевые, биологические
и бактериальные элементы, глистные
инвазии, нарушения функции
желудочно-кишечного тракта. Большое
значение в развитии экземы также играют
предшествующие явления экссудативного
диатеза, перенапряжения в деятельности
нервной и эндокринной систем, нарушения
обменных процессов и иммунных
ответов. Очевидно, все этиологические
причины ведут к проявлению
наследственной конституциональной
предрасположенности в виде экзематозной
реакции кожных покровов,
В патогенезе экземы
играют роль преобладание парасимпатической
нервной системы, повышенная проницаемость
стенок сосудов и их расширение в
сосочковом слое дермы, экзосероз и
спонгиоз в шиловидном слое эпидермиса,
образование микровезикул, проявление
аллергической реакции замедленного
типа на фоне поливалентной сенсибилизации.
По этиологическим
факторам и клиническому проявлению
различают истинную, микробную,
профессиональную и себорейную экземы,
а также детскую экзему, по клиническому
течению нередко напоминающую сочетание
истинной и микробной или себорейной
и микробной экземы. По характеру течения
экзема имеет хроническое течение, но
иногда ремиссия сменяется острыми
явлениями на фоне погрешностей в
диете, нервных стрессов, острых вирусных
респираторных инфекций.
Истинная экзема.
Эта форма экземы характеризуется
симметричностью высыпаний в виде
очагов эритемы, на фоне которых могут
быть папулы розового цвета величиной
с просяное зерно и аналогичных размеров
микровезикулы. Эритематозные участки
кожи яркого красного цвета имеют
неправильные очертания; серозные
папулы и микровезикулы могут располагаться
изолированно. В этот период у больных
наблюдаются повышенная раздражительность,
нарушение сна и резкое ощущение зуда.
В результате расчесов и травмирования
микровезикулы вскрываются, образуются
точечные эрозии, из которых выделяется
серозная жидкость (эта картина получила
название «серозные колодцы»).
При этом почти на
глазах возникают новые микровезикулы
и свежие «серозные колодцы», поэтому
эту стадию течения экземы нередко
называют стадией мокнутия. На поверхности
очагов поражения образуются серозные
корочки, а вследствие расчесов появляются
и серозно-геморрагические корочки.
Из-за выраженного аллергического
состояния и нервного напряжения
пациенты даже во время сна непроизвольно
наносят себе расчесы.
Но затем в результате
лечения или самостоятельно экзематозный
процесс стихает (прекращается
микровезикуляция), увеличивается
шелушение на фоне эритемы и небольшой
инфильтрации — это так называемый
период шелушения и инфильтрации в
течении экземы. Потом наступает период
разрешение кожного экзематозного
процесса (уменьшаются эритема,
инфильтрация и шелушение). Иногда этот
процесс не заканчивается ремиссией
из-за нерационального лечения или
сохранения факторов, приведших к
заболеванию. Экзема принимает
хроническое течение: в очаге поражения
остается инфильтрация и шелушение,
образуются трещины.
Микробная экзема
подразделяется на паратравматическую,
гипостатическую и нуммулярную. Этот
термин образовался от названия экзем
такого этиопатогенеза: пусковым
механизмом при этом являются развитие
сенсибилизации на стрептококки и
стафилококки, микотическую инфекцию.
Так, паратравматическая экзема возникает
на месте травмы, открытого перелома
костей, пролежней, когда на месте
применения дезинфицирующих веществ
и возникновения вторичной инфекции
наступает местная сенсибилизация,
а аллергическая реакция приводит к
экзематозному процессу. При этом очаг
поражения сплошной, проявляющийся
эритемой и микровезикуляцией, с четкими
границами. Вокруг очага нередко
появляются гнойные элементы, а с течением
времени процесс принимает симметричный
характер. При развитии аллергического
состояния на отдаленных от основного
очагах поражения появляются аллергические
высыпания; на лице, туловище, на руках
возникают эритема, папулы и даже
везикулы.
Гипостатическая
(варикозная) экзема проявляется на фоне
расширенных вен нижних конечностей»
выражаясь сначала эритемой и расчесами,
затем наступает импетигинизация,
приводящая к сенсибилизации и в
конце концов к экзематозной реакции.
Часто процесс начинается на одной
голени, а затем переходит на другую.
При неадекватном
лечении микоза стоп присоединяется
стрепто-стафилококковая инфекция,
которая оказывает сенсибилизирующее
местное влияние и может привести к
развитию микробной экземы. Вокруг
сосков у кормящих матерей присоединения
пиококковой инфекции также может
развиться микробная экзема.
Название нумулярной
экземы (разновидность микробной)
происходит от ее клинической картины;
очаги экземы представлены округлыми
воспалительными пятнами величиной с
монеты, на фоне которых располагаются
серозные папулы и микровезикулы;
сами очаги часто окружены также мелкими
папулами. Первые проявления могут
быть асимметричными, но затем, как
правило, процесс носит симметричный
характер. Это своеобразие клинической
картины, очевидно, связано с особенностями
нейротрофического влияния и
иммуноаллергического ответа различных
зон кожного покрова, напоминающего
аналогичное проявление так называемых
фиксированных сульфаниламидных эритем
при токсикодермиях.
Себорейная экзема
характеризуется проявлениями в области
волосистой части головы, носогубных
складок, за ушными раковинами, области
груди и спины. При этой форме экземы
наиболее выражен паракератоз и слабо
выражены внутриклеточный отек и
спонгиоз, поэтому микровезикуляция не
наступает, а чешуйки оказываются
пропитанными серозным жирноватым
экссудатом. В очагах поражения возникают
эритематозные пятна с желтоватым
оттенком и папулезные элементы.
Вследствие зуда и механического
воздействия легко снимается
паракератотический слой, нередко в
области лба, за ушными раковинами, на
щеках возникает мокнутие, которое очень
стойкое на эрозивных участках,
образующихся на местах расчесов, До
настоящего времени нет единого мнения
по этиопатогенезу этой формы экземы.
Некоторые авторы считают, что она
стрептококкового происхождения, а,
возможно, комбинация стрептодермии и
кандидоза.
Профессиональная
экзема в
своей основе, как и профессиональные
дерматиты, имеет в качестве сенсибилизирующих
факторов производственные материалы.
В основном она проявляется как
истинная экзема и развивается в
результате неадекватных методов
лечения аллергического и
токсико-аллергического дерматитов от
профессиональных вредностей. Нередко
причиной развития сенсибилизации
от профессиональных вредностей
является грибковое поражение гладкой
кожи и ногтей, которое способствует
аллергизации организма.
В детском возрасте
мы наблюдаем истинную, микробную и
себорейную экзему. Развитие экземы у
детей нередко обусловлено
неблагоприятным течением беременности
у матери, наличием аллергического
анамнеза у родителей, предшествующим
экссудативным диатезом, глистными
инвазиями, искусственным вскармливанием
или ранним введением прикорма. В
проявлении экзематозной реакции у
детей определенную роль играют усиление
проницаемости стенок сосудов на фоне
преобладания парасимпатических
медиаторов в коже, недостаточность
иммунитета, приводящего к хронической
рецидивирующей воспалительной реакции
в дерме. Все это может усугубляться
частыми острыми вирусными респираторными
заболеваниями.
При истинной
экземе
поражение часто возникает на щеках, в
области лба и подбородка, где на фоне
эритематозной и отечной кожи появляются
микровезикулы и обильное мокнутие.
Процесс может проявляться также на
других участках тела, при этом очаги
имеют неправильные очертания, имеется
чередование здоровых участков кожи и
эритематозных пятен, величиной с
просяное зерно папул, микровезикул и
серозных «колодцев». На пораженных
участках образуются серозные корочки.
Раздражение кожи (горячая вода,
потертости, дезинфицирующие средства
и др.) может привести к проявлению
изоморфной реакции, т.е. к появлению
новых экзематозных участков.
Часто у детей
наблюдается микробная
экзема в
виде ее разновидностей — паратравматическая
и нумулярная. Название микробной
экземы указывает на первую причину
сенсибилизации кожи и организма
больного: стрептококки, стафилококки,
грибки, дрожжеподобные грибы. Сначала
поражение бывает на ограниченных
участках, где возникает сплошной очаг
со сравнительно четкими границами, на
поверхности эритематозной кожи могут
еще сохраняться единичные пустулезные
элементы, но преимущественно образуются
микровезикулы, а на их месте — мокнутие
в виде серозных «колодцев». Такие очаги
у детей образуются на месте скрытых
переломов, когда вокруг раны появляются
пустулезные элементы, а нерациональная
терапия поддерживает микробную
сенсибилизацию. Такой же процесс может
наблюдаться на местах культей конечностей,
порезов, в очагах мацерации от грибковых
поражений. При нарастании сенсибилизации
и выраженном аллергическом состоянии
на отдаленных очагах (лицо, руки) могут
появляться так называемые вторичные
аллергические высыпания — эритематозные
пятна и папуловезикулы, симметрично
расположенные.
Нередко у детей
экзема проявляется в виде нумулярной
экземы на туловище и конечностях, а
на лице может проявляться по типу
истинной или себорейной экземы. Несмотря
на название микробной экземы, у
больных детей отмечается поливалентная
сенсибилизация, а начальная микробная
сенсибилизация сыграла роль пускового
механизма для развития экзематозной
реакции.
При себорейной
экземе у детей клиническая картина
напоминает течение экземы у взрослых,
однако на коже туловища могут быть
высыпания похожие на эффлоресценции,
напоминающие высыпания при нумулярной
экземе. Следует отметить, что у больных
экземой определяется красный дермографизм.
В течении экземы
наблюдаются осложнения в виде эритродермии
и присоединение вторичной инфекции.
Но у детей бывает более тяжелое
осложнение в виде repпетиформной
экземы Капоши, когда после контакта
с больными простым герпесом через 5-12
дн., а реже через 2 дня повышается
температура тела до 38-39°С. В очагах
поражения наряду с бывшими элементами
возникают сгруппированные оспенновидные
пустулы с пупковидным углублением,
корки становятся серозно-гнойными, на
месте разрешения пустулезных элементов
образуются рубчики. Общее состояние
ребенка тяжелое, развиваются конъюнктивит,
кератит, стоматит, отмечаются лимфадениты,
менингеальные явления, расстройства
желудочно-кишечного тракта. В некоторых
случаях прогноз этого осложнения может
быть неблагоприятным. Поэтому лицам с
проявлениями простого герпеса в
течение 3 нед. после заболевания запрещено
общение с больными экземой. Также
может быть осложнение в виде вакцинной
экземы (вакцинии) после противооспенной
прививки или от контакта с детьми,
получившими эту прививку. После
инкубационного периода около 7 дн. и до
2-3 нед. в месте прививки появляются
многокамерные пузырьки и оспенноподобные
пустулы с центральным вдавлением,
которые оставляют после себя рубчики.
У ребенка могут наблюдаться повышение
температуры тела, нарушение общего
самочувствия. Высыпания редко
диссеминируют, осложнения (менингоэнцефалиты,
изъязвления роговицы) наблюдаются
нечасто. Для профилактики необходимы
отводы от прививок, надо избегать
допуска по уходу за больным экземой
лиц после вакцинации. Дифференциальный
диагноз
основывается на отсутствии при других
сходных заболеваниях проявлений,
характерных для экземы истинного
полиморфизма: эритемы, мелких экссудативных
папул и микровезикул, а также хронического
рецидивирующего течения. При диффузном
нейродермите имеется характерная
локализация (лицо, шея, область локтевых
и лучезапястных суставов и др.), где
отмечается лихенизация, в типичных
случаях определяется белый дермографизм,
а мокнутие чаще бывает при обострении
процесса и на местах расчесов. Образование
везикул при детской почесухе обычно
происходит на папулезном основании,
они располагаются изолированно,
локализуются на разгибательной и
наружной поверхностях конечностей,
не возникают серозные «колодцы». При
герпетиформном дерматите Дюринга
прочная покрышка пузырьков, сгруппированное
расположение, отсутствие при расчесах
мокнутия в виде серозных «колодцев»,
наличие эозинофилов в содержимом
пузырьков и пузырей и, наконец,
положительная проба Ядассона помогут
поставить диагноз. Представляет
затруднение дифференцирование в
некоторых случаях экземы и аллергического
дерматита, но при последнем удается
установить возможный аллерген. А при
длительном течении дерматита и
упорстве в проведении терапии, развитии
поливалентной сенсибилизации и
преобладании в клинической картине
микровезикул и мокнутия в виде серозных
«колодцев» диагностируют экзему.
Лечение
экземы должно быть комплексным с учетом
наличия очагов хронической инфекции,
состояния желудочно-кишечного тракта
и нервной системы пациента, наличия
грибкового поражения стоп,
профессиональных вредностей,
наследственных факторов, нарушения
обменных и иммунных процессов и
аллергического состояния. Выявленные
причины заболевания необходимо по
возможности устранить и соответственно
проводить симптоматическое,
гипосенсибилизирующее и противововспалительное
лечение.
Как для взрослых,
так и для детей большое значение имеет
качество питания: важно ограничить
прием поваренной соли и углеводов,
жидкости, исключить мясные бульоны,
бульоны с курятиной, кофе, консервы,
шоколад, цитрусовые, бананы, помидоры,
клубнику и т.п., а употреблять вегетарианские
супы, отварное говяжье мясо, кисломолочные
продукты, яблоки, сливы, капусту,
крыжовник и др.
В первую очередь
рекомендуется уменьшить проницаемость
стенок сосудов путем применения
препаратов кальция (глюконат кальция,
пантотенат кальция, аскорутнн, пангамат
кальция), многие из которых являются и
гипосенсибилизирующими средствами.
Можно также рекомендовать внутримышечные
инъекции 10% раствора глюконата
кальция или внутривенное введение
тиосульфата натрия 30% раствора по 5-10
мл. Важно назначить антигистаминные
средства; диазолин, фенкарол, супрастин,
тавегил, пипольфен, перитол, трексил,
фенистил, задитен (кетотифен) и др.,
которые также обладают антибрадикининовым
и антисеротониновым действием.
Для устранения
невротических расстройств нужно
применять седативные средства и
транквилизаторы: отвары и настойки
пустырника и корня валерианы, череды,
боярышника, тазепам, седуксен и др.
Кроме соблюдения
диеты, для улучшения деятельности
желудочно-кишечного тракта по показаниям
рекомендуется назначать внутрь
панзинорм-форте и мезим-форте,
бифидум-бактерин, а при IgE-зависимой
пищевой аллергии можно назначить
интал (0,15 за один час до еды).
Витаминотерапия
включает витамины А, группы В, С, Е,
особенно важно применение витаминов
В2 и В6 при себорейной экземе.
В случае осложнения
экзематозного процесса пиодермией
необходимо при обширных поражениях
назначение антибиотиков: эритромицин,
ампициллин, оксациллин, инъекции
гентамицина, а при герпетиформной
экземе — кефзол и клафоран в соответствующих
дозах.
Глюкокортикоиды
(преднизолон, триамцинолон, дексаметазон)
можно назначать в случаях генерализации
экзематозного процесса и упорстве при
проведении общей и местной терапии, а
также при герпетиформной экземе Капоши.
Отмена кортикостероидов должна
проводиться постепенно путем снижения
дозировки.
Наружные средства
лечения включают примочки, пасты и
мази. Лечение должно проводиться в
соответствии с течением процесса и
результатов предшествующего лечения.
При явлениях выраженного воспалительного
процесса и мокнутия взрослым назначаются
примочки: 2% борная, 0,25% амидопириновая,
розовый раствор перманганата калия,
0,25% раствор нитрата серебра, 1-2% раствор
танина. Под примочку целесообразно
наносить тонким слоем стероидные кремы.
Маленьким детям сложно применять
примочку, поэтому им лучше применять
водно-цинковую жидкую пасту («болтушку»).
После прекращения мокнутия нужно
переходить к водно-спиртовым жидким
цинковым пастам и пастам с кератопластическими
средствами: 2% дегтярной пасте, пасте
цинковой с 5% содержанием препарата АСД
фракции № 3, а нафталановые пасты нередко
плохо переносятся детьми. В этот период
необходимо чередование стероидных
кремов и мазей (гидрокортизоновой,
преднизолоновой, флюцинара, лориндена
и др.) утром, а вечером — кератопластических
паст и мазей. В случае лечения детей
рекомендуется стероидные мази
размешивать с кремом Унна в соотношении
1:1 или 1:2. При осложнении экземы пиодермией
необходимо применять глюкокортикоидные
мази и кремы с антибиотиками или
дезинфицирующими средствами
(«Гиоксизоновая», «Оксикорт», «Лоринден
«С» и др.), а имеющиеся расчесы тушировать
темным раствором перманганата калия.
После приема душа или ванны имеющиеся
очаги экземы (участки с эрозиями,
эритематозные участки с инфильтрацией)
нужно продезинфицировать темным
раствором перманганата калия, а затем
нанести ланолиновый крем с 5% содержанием
дерматола.
При сохраняющихся
очагах эритемы и инфильтрации
рекомендуется применение
физиотерапевтических процедур,
кератопластических паст и мазей. Для
излечения или удлинения ремиссии очень
важно, чтобы уже здоровые участки кожи
подверглись УФО или облучению
солнечными лучами до образования
загара.
Профилактика.
Для профилактики заболевания важно
устранение причин заболевания экземой,
указанных выше. Здоровый образ жизни,
отказ от курения и злоупотребления
алкоголем, рациональное питание
беременных женщин, а особенно с
экссудативным диатезом в прошлом или
с бывшими аллергическими заболеваниями
у супруга или родителей — вот залог
нормального развития будущего потомства.
Вопросы для
самоподготовки:
1. Назовите
причины, вызывающие дерматиты.?
2. Какова
классификация дерматитов ?
3. При каких
дерматитах наблюдается сенсибилизация?
4. К каким дерматитам
относится опрелость, встречающаяся у
детей?
5. Какие высыпания
отмечаются при токсико-аллергическом
дерматите?
6. Каковы причины
и как проявляется экссудативный диатез?
7. Как проявляется
ознобление у детей ?
8. Какие первичные
и вторичные элементы встречаются при
экземе?
9. Какая
сенсибилизация имеет место при экземе?
10. Что способствует
развитию гипостатической экземы ?
11. Какие
разновидности микробной экземы
встречаются у детей?
12. Назовите
осложнения экземы у детей.
13. Почему в острой
стадии экземы необходим отвод от
вакцинации у детей?
14. Какие общие
методы лечения экземы Вы знаете?
15. От чего зависит
наружное лечение экземы ?
16. Какие
разновидности кожных тестов употребляются
для выявления сенсибилизации?
Студент должен
знать:
- концепции этиологии
и патогенеза нейродерматозов;
- особенности их
клинической картины;
- дифференциальную
диагностику;
- осложнения
нейродерматозов;
- современные
методы лечения и профилактики
нейродерматозов.
Студент должен
уметь:
- собрать анамнез
заболевания;
- описать
дерматологический статус больных
нейродерматозами;
- определить
дермографизм, состояние пиломоторного
рефлекса, выявить клинические
признаки гипокортицизма;
- выписать рецепты
на средства общего и наружного лечения;
- рекомендовать
физиотерапевтические процедуры, а
также курортные методы терапии и
профилактики.
Нейродерматозы
объединяют кожные заболевания,
отличающиеся в большинстве своем
хроническим течением, сложным
этиопатогенезом, торпидностыо к
проводимой терапии, началом заболевания
в детском возрасте, а также значительной
распространенностью. Нередко в их
развитии играют роль предшествующие
явления экссудативного диатеза и
наследственные факторы. Поэтому
своевременная терапия и дальнейшие
профилактические меры обеспечивают в
ряде случаев стойкую ремиссию заболеваний.
Нейродерматозы
подразделяются на следующие нозологические
формы: кожный зуд, нейродермиты, почесуху
и крапивницу.
В этиопатогенезе
кожного зуда большая роль принадлежит
нарушениям центральной и периферической
нервных систем, эндокринопатиям,
наблюдаемым в старческом возрасте и
нередко у детей, обменным нарушениям
и ферментопатиям. В настоящее время
кожный зуд многими дерматологами
считается симптомом многих заболеваний
(различные поражения печени и почек,
болезни крови, лимфомы, новообразования
внутренних органов, снижение функции
половых желез, нейросексуалъные
нарушения, а также вегетоневрозы с
локальным гепергидрозом). У детей
явления кожного зуда также развиваются
на фоне укусов насекомых, гельминтозов
(острицы, аскариды), мастурбаций.
Кожный зуд
подразделяется на локализованный и
универсальный. Больные обычно
жалуются на сильный зуд, который •ведет
к невротическим расстройствам, и,
наоборот, развитию кожного зуда
предшествуют невротические расстройства.
При кожном зуде
отсутствуют первичные морфологические
элементы, а в результате расчесывания
появляются только вторичные
морфологические элементы: экскориации
и геморрагические корочки, а также
симптом «полированных ногтей» (результат
трения ногтей о кожу).
Локализованный
кожный зуд отмечается в области ануса,
промежности и наружных половых органов,
в области затылка.
Универсальный зуд
захватывает кожные покровы лица, шеи,
туловища и конечностей. В результате
раздражения кожи могут появляться
эритема и даже лихенизация.
Диагноз кожного
зуда ставится после тщательного
обследования пациента и исключения
патологии со стороны эндокринных
желез и других внутренних органов.
Лечение изложено в разделе «Нейродермиты»
В этиопатогенезе
нейродермита, кроме перечисленных
факторов (см. «Кожный зуд»), большая
роль принадлежит также нарушениям со
стороны желудочно-кишечного тракта
(ферментативная недостаточность,
нарушение пристеночного пищеварениия
и т.п.), иммуноаллергическим отклонениям
(уменьшение Т-супрессоров, снижение
содержания секреторного IgA,
нередко гиперпродукция IgE,
трансформация из детской экземы,
повышенная чувствительность к
лекарственным средствам, пыльце растений
и пищевым продуктам, сочетание
нейродермита с бронхиальной астмой,
вазомоторным ринитом), наследственным
фактором (наличие у родителей аллергических
заболеваний).
Нейродермит делится
на ограниченный и диффузный (атопический
дерматит). Больные при нейродермите
жалуются на сильный зуд, при котором
часто возникают глубокие экскориации
с последующими геморрагическими корками
(такой интенсивности зуд называют
биопсирующим), зуд часто носит
приступообразный характер. Болевой
синдром от расчесов на время приглушает
чувство зуда; больные обычно
раздражительны, эмоционально
лабильны, у них плохой сон.
При ограниченном
нейродермите процесс асимметричный,
локализуется в области шеи на боковых
и задней поверхности, на предплечьях,
вокруг ануса, на мошонке и больших
половых губах, на голенях; очаги
поражения округлых или неправильных
очертаний.
Первичные
морфологические элементы — папулы
округлых или полигональных очертаний
до 2-3 мм в диаметре розового или телесного
цвета; папулы в центре очага сливаются,
образуя лихенизацию, а по периферии
очага нередко наступает гиперпигментация.
На поверхности пораженного участка
могут быть также шелушение, расчесы и
серозно-геморрагические корочки.
Дермографизм,
характеризующий состояние вегетативной
нервной системы, может быть красным,
что является признаком ваготонии,
белым или смешанным, когда в центре
раздражения кожи имеется розовая
полоска, а по обе ее стороны возникает
белая окраска.
Диффузный
(атопический) нейродермит. Проявление
этого заболевания часто начинается с
раннего детства, когда у ребенка
наблюдается экссудативный диатез, было
искусственное вскармливание, нередко
у одного из родителей имели место
проявления экземы и нейродермита.
Больные обычно жалуются на сильный
зуд, который возникает даже во время
сна, и утром у них в очагах поражения
видны свежие расчесы.
При осмотре у
больных обнаруживаются пятнистые и
папулезные элементы в излюбленных
местах поражения; в области лица (часто
кожа периорбитальной области
синюшно-красноватого цвета и слегка
отечна), шеи, локтевых сгибов, лучезапястных
суставов и подколенных впадин.
При внимательном
осмотре можно увидеть папулезные
элементы полигональных или
полушаровидных очертаний, при этом
полигональные папулы плоские, красноватого
или телесного цвета, склонные к
слиянию и вследствие расчесов и
постоянного раздражения образуют
очаги лихенизации в отмеченных выше
участках поражения. При определении
дермографизма почти всегда имеется
преобладание симпатической нервной
системы — стойкий белый дермографизм,
а при успешном лечении и стойкой
ремиссии наблюдается переход белого
дермографизма в смешанный или
красный.
При расспросе
больных диффузным нейродермитом и
клиническом обследовании нередко
удается выявить признаки гипокортицизма;
гиподинамию, гипотонию, гипогликемию,
повышенную утомляемость, понижение
секреции желудочного сока, уменьшение
диуреза.
Характеристикой
аллергического состояния может быть
повышение содержания эозинофилов
в крови, обострение кожного процесса
от пищевых продуктов (сырое молоко»
куриные яйца, рыба, цитрусовые, бананы
и др.), в период цветения ~ от пыльцы
растений, сочетание с бронхиальной
астмой. Отрицательное влияние на
течение нейродермита оказывают острые
респираторные инфекции, хронический
тонзиллит. При
течении атопического дерматита у детей
наступает экссудация в очагах
поражения, напоминающая экзематозную
реакцию, но без образования пузырьков,
отмечается так называемое «холодное»
опухание шейных, паховых и бедренных
лимфоузлов. Выражением снижения
иммунного статуса является частое
осложнение, наряду с экзематизацией и
эритродермией (распространение
эритемы и папулезных элементов за
пределы очагов излюбленной локализации
на обширные участки кожи), вторичной
пиодермией, проявляющейся
стрепто-стафилодермией и вульгарным
импетиго. В период ремиссии у пациентов
часто остаются очаги лихенизации в
углах рта и небольшая отечность в
периорбитальной области с
синюшно-пигментированной окраской.
Почесуха
подразделяется на детскую (строфулюс)
и почесуху взрослых. В этиологии и
патогенезе строфулюса важную роль
играют нарушения функции желудочно-кишечного
тракта в результате дефицита
пищеварительных ферментов и
непереносимости пищи из-за
иммунологических механизмов, ведущих
к истинной пищевой аллергии, начало
прикормов и период прорезывания зубов,
явления экссудативного диатеза, укусы
насекомых, гельминтозы, очаги хронической
инфекции, применение различных
медикаментов. Из пищевых аллергенов
можно привести коровье молоко, землянику,
рыбу, куриные яйца и др., но нередко
непереносимость пищи обусловлена
химическими пищевыми добавками
(красители, консерванты).
Заболевание детской
почесухой обычно начинается в возрасте
от 6 мес. до 2-3 лет. Поражение проявляется
волдырями, папуловезикулами, локализуется
на туловище, разгибательных поверхностях
конечностей, на ягодицах, редко могут
быть и буллезные высыпания. В результате
расчесов образуются эрозии и
серозно-геморрагические корочки.
Дермографизм у больных детей —
красный.
В случае
нерационального лечения, нарушения
режима питания, частых простудных
заболеваний и применения в связи с ними
лекарственных средств детская почесуха
рецидивирует и может перейти в почесуху
взрослых и даже в нейродермит.
При дифференциальном
диагнозе с чесоткой обращают внимание
на отсутствие характерного для чесотки
зуда в вечернее и ночное время; зуд при
строфулюсе возникает при появлении
новых высыпаний, нет поражения подмышечных
впадин и при обследовании не обнаруживаются
чесоточные клещи.
При почесухе
взрослых пациенты жалуются на сильный
зуд в области высыпаний, которые состоят
из бледно-розовых папул полушаровидных
или конических очертаний, папулы
плотноватые и сухие, располагаются
чаще на разгибательных поверхностях
конечностей. На поверхности узелков
имеются ссадины от расчесов и
серозно-геморрагические корочки. В
результате постоянных расчесов могут
возникать лихе инфицированные участки
кожи, отмечается увеличение
подмышечных, локтевых и паховых
лимфоузлов, при пальпации безболезненных.
У таких больных выявляется белый
дермографизм, как правило, кожа в области
лица и сгибателъных поверхностей
конечностей остается свободной от
высыпаний.
Течение заболевания
в зависимости от успеха терапии может
длиться неделями, а иногда и в течение
многих месяцев, нередко осложняясь
стрепто-стафилококковой инфекцией.
Крапивница
(Urticaria)
—- аллергическое заболевание, при
котором высыпные элементы в виде
волдырей быстро возникают, существуют
короткое время и бесследно исчезают.
Крапивница классифицируется на
острую, хроническую рецидивирующую,
включающую отек Квинке (ангионевротический
отек Квинке).
Крапивница возникает
в любом возрасте и зависит от экзогенных
(лекарственные средства, пищевые
продукты, химические вещества,
температурные факторы и т.п.) и эндогенных
факторов (нарушение функции
желудочно-кишечного тракта, заболевание
печени, ферментативная недостаточность,
гельминтозы, повышение проницаемости
мелких сосудов). Ведущими факторами
возникновения крапивницы являются
аллергические механизмы повреждения
тканей в результате реакции немедленного
типа.
Острая крапивница
появляется после погрешностей в диете
или введения лекарственных средств,
при этом внезапно на отдельных участках
кожи появляются уртикарные элементы
розового цвета, сопровождающиеся
сильным зудом. Нередко волдыри
увеличиваются в размерах распространяясь
на другие участки. Дермографизм у этих
больных красный и нередко уртикарного
характера. Пациенты ощущают при этом
чувство стягивания кожи, отмечаются
повышение температуры тела с ознобом,
головная боль и недомогание. Поражение
может распространяться на лицо и
ладони, а также видимые слизистые.
Обычно волдырные высыпания при
ограниченных очагах через 2-3 ч
исчезают, но при распространенном
процессе высыпания держатся несколько
дней и при рациональной терапии исчезают
бесследно.
При остром
ограниченном отеке Квинке происходит
отек не только сосочкового слоя, но
также дермы и гиподермы. Особенно
опасно поражение носоглотки с отеком
гортани, когда может наступить смерть
вследствие асфиксии.
При хронической
рецидивирующей крапивнице аллергическую
реакцию могут поддерживать очаги
хронической инфекции, нарушение
функции гепатобилиарной системы, когда
проявления крапивницы совпадают с
обострениями заболевания в
гепатобилиарной системе, влияние холода
или повышенная чувствительность к
солнечным лучам.
В некоторых случаях
хронической крапивницы к межтканевому
отеку на месте волдырей присоединяется
полиморфная клеточная инфильтрация,
после исчезновения волдырей в некоторых
местах остаются папулы, повторяющие
формы и размеры бывших волдырей.
Лечение.
Необходимо выявить возможные
этиопатогенетические факторы
возникновения кожного зуда и направить
лечебные мероприятия на их ликвидацию.
У взрослых лиц важно нормализовать
функцию желудочно-кишечного тракта,
применяя седативные средства,
антигистаминные препараты, у мужчин
произвести обследование предстательной
железы, у женщин — яичников. У детей
необходимо провести дегельментизацию,
назначить диету с исключением
экстрактивных веществ и консервиронанных
продуктов, для улучшения пищеварения
применять пищеварительные ферменты:
панзинорм, мезим форте, фестал и др.
Внутрь назначить витамины, в некоторых
случаях можно использовать антигистаминные
препараты. У
пожилых лиц (при сенилъном зуде) при
повышенной сухости кожного покрова
можно назначать (при отсутствии
противопоказаний) смягчающий и
питающий ланолиновый крем. В некоторых
случаях может уменьшить зуд протирание
кожи раствором ментола — 0,5, анестезина
— 3,0, карболовой кислоты — 1,0, лимонной
кислоты — 2,0, этилового спирта - 50,0
или смазывание наиболее зудящих участков
стероидными мазями.
При ограниченном
и диффузном нейродермите необходима
ликвидация обнаруженных очагов
хронической инфекции, нормализация
состояния нервной системы (седативные
средства, настойка пустырника,
препараты брома и т.д.), применяются
антигистаминные препараты, препараты
для улучшения пищеварения.
При наружном
лечении необходимо применять средства
для снижения воспаления в очагах
поражения и рассасывания инфильтрации,
кремы со стероидными гормонами, пасты
с 5% содержанием препарата АСД фракции
N3 или нафта-нафталаном (не всегда хорошо
переносится детской кожей), дерматоловые
кремы, физиотерапевтические процедуры,
лазеротерапию; УФО, солнечные ванны,
массаж, парафиновые аппликации,
морские купания.
Лечение детской
почесухи включает удаление или
нейтрализацию факторов, вызвавших
заболевания; важны соблюдение диеты
(исключение шоколада, куриных яиц, рыбы,
клубники, бананов, цитрусовых,
консервированных продуктов и др.),
терапия укусов комаров и других
насекомых (смазывание спиртом или
темным раствором перманганата калия
с последующим нанесением стероидной
мази), нормализация функции кишечника.
Внутрь назначаются
антигистаминные препараты, препараты
кальция, раствор тиосульфата натрия
по 0,25-0,5 3 раза в день, витамины В1 и В2,
аскорутин; из наружных средств можно
применять водно-спиртовую цинковую
болтушку, стероидную мазь, 2% борно-дегтярную
пасту.
При лечении почесухи
взрослых используются методы лечения
диффузного нейродермита.
Крапивница. При
лечении необходимо уточнить возможные
причины заболевания (очаги хронической
инфекции, отклонения в диете,
гельминтозы) и при их обнаружении
санировать очаги инфекции и провести
дегельментизацию. Важно установить
возможную связь обострения крапивницы
с нарушениями в гепатобилиарной системе
(повышение уровня билирубина при
элиминационом тесте или другие
отклонения). Иногда имеется связь этих
нарушений с проявлениями холодовой
крапивницы, что соответственно требует
лечения желудочно-кишечного тракта в
комплексе с обычными методами лечения
крапивницы.
Внутрь назначают
антигистаминные препараты, витамины
В2, В6, анаболические гормоны, аскорутин,
в некоторых случаях (распространенный
процесс, отек Квинке) — кортикостероидные
гормоны. Были получены положительные
результаты от инъекций гистаглобина
по схеме внутрикожно по 0,1 до 0,5 мл через
день, на курс до 15-20 инъекций.
Наружно можно
применять жидкие цинковые пасты
(водно-спиртовые или масляные цинковые
«болтушки»), на отдельные очаги —
стероидные мази. Необходимо отметить,
что при отеке Квинке, захватывающем
область гортани, в некоторых тяжелых
случаях прибегают к экстренной
коникотомии. Профилактические меры
при нейродерматозах включают ликвидацию
очагов хронической инфекции, нормализацию
функции желудочно-кишечного тракта,
соблюдение диеты и нормальной смены
труда и отдыха, морские купания,
умеренные солнечные ванны, отказ
взрослых и детей от вредных привычек
(употребление алкоголя и курение).
Вопросы для
самоподготовки:
1. Какие заболевания
входят в группу нейродерматозов?
2. Какие первичные
элементы обнаруживаются при кожном
зуде ?
3. Какой дермографизм
наблюдается при диффузном неиродермите?
4. Какова клиническая
картина ограниченного нейродермита?
5. Какие первичные
элементы встречаются при детской
почесухе?
6. Какие причины
могут вызвать кожный зуд?
7. В каком слое
дермы возникает уртикарный элемент?
8. Какие признаки
гипокортицизма можно выявить у больных
атопическим дерматитом?
9. Какое осложнение
может наступить в течении диффузного
нейродермита ?
Студент должен
знать:
этиологию и патогенез дерматомикозов,
клинические проявления заболеваний
этой группы, их эпидемиологию, методы
исследования и результаты лабораторных
данных, общие принципы лечения, методы
профилактики при дерматомикозах.
Студент должен
уметь:
поставить диагноз в типичных случаях
заболевания отрубевидным лишаем,
эритразмой, эпидермофитией, рубромикозом,
кандидозом, трихомикозами и глубокими
микозами, взять материал для анализа
на грибы, составить план лечения,
выписать рецепты на лекарственные
препараты для лечения микозов,
оценить результаты обследования.
В настоящее время
наиболее общепринята следующая
классификация: 1) кератомикозы; 2)
дерматофитии; 3) кандидозы; 4) глубокие
микозы.
Микозы представляют
собой обширную группу заболеваний,
возникающих вследствие инфицирования
кожи грибками. В общей дерматологической
структуре заболеваемости дерматомикозы
занимают одно из первых мест, поэтому
изучение клинических особенностей
течения грибковых заболеваний в
организации борьбы с ними является
актуальной задачей.
К ним относятся
отрубевидный, или разноцветный, лишай,
узловатая трихоспория, подмышечный
трихомикоз и условно эритразма. Для
этой группы заболеваний характерно
поражение рогового слоя эпидермиса.
Разноцветный, или
отрубевидный, лишай — возбудитель
Pityrosporum
orbiculare.
Субъективные ощущения не отмечаются,
больные иногда жалуются на появление
буроватых или светлых пятен на туловище.
При осмотре на коже груди и межлопаточной
области обнаруживаются точечные
невоспалительные пятна желто-бурого
цвета или более крупные пятна с тенденцией
к периферическому росту. В результате
слияния соседних пятен возникают более
обширные очаги поражения (с ладонь и
более). Такие диффузные очаги обычно
имеют фестончатые края, не возвышаются
над уровнем кожи и окрашены в желтоватый
цвет или цвет кофе с молоком различной
интенсивности. Могут быть также
гипопигментированные и депигментированные
пятна после загара (ложная лейкодерма).
На поверхности очагов поражения
отмечается отрубевидное шелушение,
которое легко выявляется при поскабливании.
Для подтверждения диагноза пятна
смазываются йодом и выявляется более
насыщенная их окраска по сравнению
с окружающей кожей (проба Бальцера). Лечение
отрубевидного лишая проводится с
помощью низорала (15-20 дней) кератолитических
и фунгицидных средств. С этой целью
используют 3-5% салициловый спирт,
мази с бензил-бензоатом, мазь с
клотримазолом. Положительные результаты
наблюдаются при назначении жидкости
Андриасяна (уротропин 5,0, глицерин 10,0,
раствор 8% уксусной кислоты 35,0).
Профилактика
заключается в устранении повышенной
потливости, соблюдении гигиены кожи,
закаливании организма.
Эритразма.
Заболевание относится к псевдомикозом,
т.к. возбудитель Corynebacterium
minutissimum
не является грибом. Высыпания
локализуются преимущественно в паховых
складках, где обнаруживаются
невоспалительные пятна коричневатого
цвета с небольшим шелушением на
поверхности и четкой границей. При
повышенной потливости иногда возникает
незначительная воспалительная реакция.
У мужчин кожа мошонки не поражается.
Нередко патологический процесс возникает
в подмышечных впадинах, под грудными
железами. Субъективные ощущения
отсутствуют. В детском возрасте эритразма
встречается редко, но в связи со
склонностью кожи у детей к экссудативной
реакции на пятнах могут быть явления
отечности.
Лечение.
Благоприятные результаты наблюдаются
при лечении 5% эритромициновой мазью,
мазью с клотримазолом, канестеном. В
случае отечности и явлений воспаления
можно сочетать лечение с кортикостероидными
мазями.
Они делятся на
паховую эпидермофитию и микоз стоп.
Возбудителем паховой эпидермофитии
является гриб Epidemophyton
floccosum.
Заболевание характеризуется
возникновением круглых, слегка
возвышающихся воспалительных пятен
розовато-красного цвета в паховых
областях. Обладая выраженным периферическим
ростом, они сливаются и образуют крупные
очаги полициклических очертаний. При
этом в центральной части эффлоресценций
воспалительные явления ослабевают,
красный цвет становится коричневым,
появляется отрубевидное шелушение,
а по периферии выявляется сплошной или
прерывистый валик, состоящий из
пузырьков, эрозий и серозных корочек.
При длительном течении патологический
процесс выходит за пределы паховых
областей, захватывая кожу бедер и
промежности. Диагноз подтверждается
при обнаружении возбудителя под
микроскопом или при посеве на культуральную
среду.
Лечение.
В случаях паховой эпидермофитии без
резко выраженных явлений острого
воспаления хорошие результаты дает
применение 1-2% спиртового раствора
йода, серно- и борно-дегтярной мази
3-5%, низораловой или микосептиновой
мази. При выраженных явлениях экзематизации
лечение лучше проводить микозолоновой
мазью, в которой хорошо сочетаются
микосептин и стероидная мазь.
Возбудителем
микоза стоп
является гриб Trichophyton
mentagrophytes,
вариант interdigitale.
Различают следующие клинические
варианты микоза стоп; сквамозную,
интертригинозную, дисгидротическую,
стертую формы, эпидермофитию ногтей.
Сквамозная форма
микоза стоп характеризуется выраженным
шелушением на слегка гиперемированиой
коже свода стопы и ее боковых поверхностей.
Субъективные ощущения выражены слабо.
На начальных стадиях процесс носит
односторонний характер, однако в
дальнейшем поражается и вторая стопа.
При интертригинозной
форме предъявляются жалобы на сильный
зуд в межпальцевых складках, иногда
жжение и болезненность. Процесс, как
правило, развивается в межпальцевых
складках стоп — между III и IV пальцами.
Кожа межпальцевых складок эрозирована,
влажная, темно-красного цвета, в глубине
видны беловатые обрывки мацерированного
рогового слоя и иногда довольно глубокие
трещины. Края пораженных участков
четкие и окружены отслаивающимся
роговым слоем эпидермиса. Нередко
в окружности образуются небольшие
пузырьки. Процесс может переходить
на тыл стоп.
При дисгидротической
форме поражение локализуется в области
свода стоп, нижнебоковых поверхностях
стоп, где на фоне эритемы образуются
группы саговидных пузырьков, расположенных
на различной глубине. Пузырьки, сливаясь,
образуют многокамерные пузыри
размерами до горошины, вишни и крупнее,
При присоединении стрептококковой
инфекции содержимое пузырьков мутнеет
и процесс распространяется по периферии.
На местах вскрывшихся пузырьков и
пустулезных элементов образуются
эрозии и корочки.
При выраженных
явлениях дисгидротической формы
(пузырьки, эрозивные участки) микоза
стоп наступает сенсибилизация организма,
в результате на лице и руках возникают
аллергические высыпания в виде
эритемо-папулезных и даже везикулезных
элементов, которые называются
эпидермофитидами.
При заболевании
ногтей, вызванном грибами, чаще всего
поражены ногтевые пластинки большого,
четвертого и пятого пальцев стоп,
что объясняется их более частой
травматизацией обувью. Поражение
начинается со свободного края ногтя,
который постепенно утолщается,
становится охряно-желтым и легко
крошится, валик ногтя остается
неизмененным. Диагноз подтверждается
микроскопическим обнаружением мицелия
гриба.
Лечение
микоза стоп проводится в зависимости
от клинических форм заболевания,
которые могут переходить одна в другую.
При наличии экзематизации и образовании
аллергических высыпаний (эпидермофитидов)
больные получают гипосенсибилизирующую
терапию антигистаминными препаратами,
10% раствор глюконата кальция внутримышечно
или внутривенно 30% раствор натрия
тиосульфата, аскорутин, пантотенат
кальция и др. При наличии пузырьков или
пузырей необходимо их стерильное
вскрытие с последующим наложением
влажновысыхающих повязок с растворами
риванола 1:1000, перманганата калия 1:600,
смазыванием очагов поражения 1-2%
спиртовыми растворами анилиновых
красок (метилвиолет, бриллиантовый
зеленый), жидкостью Кастеллани. По мере
стихания воспалительных явлений
рекомендуется применять пасты и мази,
содержащие серу и деготь в 5% концентрации,
микозолон, гиоксизоновую мазь в случае
присоединения гнойной инфекции, ундецин,
микосептин, низораловую и ламизиловую
мази. Лечение микоза ногтей производится
таким же образом, как и при рубромикозе
с поражением ногтевых пластинок.
Рубромикоз.
Возбудителем руброфитии является
красный трихофитон (Trichophyton
rub
rum).
Рубромикоз делится на несколько
клинических видов: 1) рубромикоз стоп;
2) рубромикоз стоп и кистей; 3) рубромикоз
ногтевых пластинок; 4) рубромикоз
гладкой кожи и крупных складок; 5)
генерализованный рубромикоз.
Рубромикоз стоп
— наиболее частый вариант микоза. В
большинстве случаев процесс начинается
с поражения межпальцевых складок стоп
и постепенно распространяется на кожу
подошв, где отмечается сухость кожи,
наблюдается в большей или меньшей
степени диффузная застойная гиперемия,
в утрированных бороздах наблюдается
муковидное шелушение, поражение на
стопах чаще симметричное. При поражении
рубромикозом у детей, в основном в
возрасте 7-15 лет, преобладает экссудативный
компонент, когда на фоне очагов
гиперкератоза имеются также пузырьки
и эрозии, напоминающие экзематозное
поражение.
Диагноз подтверждается
микроскопически и культурально; для
исследования берется материал с гладкой
кожи и пораженных ногтевых пластинок.
При посеве рост возбудителя микоза
стоп и рубромикоза происходит на
16-18-йдень, а окрашивание среды в красный
цвет наблюдается на 20-21-й день роста,
подтверждающее наличие рубромикоза.
Рубромикоз кистей
и стоп. Заболевание начинается с кожи
стоп, затем переходит на кожу кистей,
при этом поражение может быть
асимметричным и в процесс вовлекается
тыльная и ладонная поверхности кистей,
где в очаге поражения можно обнаружить
эритему с четкой границей и шелушение.
Патологический процесс захватывает
и ногти, начиная со свободного края.
При этом можно отметить 3 типа поражения
ногтей: нормотрофический, гипертрофический
и атрофический. При нормотрофическом
типе ногтевая пластинка поражена со
свободного края или сбоку в виде
утолщения и разрыхления белого или
желтого цвета, нередко это ведет к
разрушению 1/3 или 1/2 ногтя; при
гипертрофическом типе ногтевая пластина
утолщается за счет подногтевого
гиперкератоза, становится тусклой,
легко крошится, отделяется от
ногтевого ложа в своей дистальной части
при онихомикотическом типе. В связи с
высокой контагиозностью, как правило,
поражается большинство ногтей на кистях
и стопах.
Рубромикоэ
генерализованный возникает примерно
у 20-25% больных после длительного поражения
стоп и кистей. Генерализация грибкового
поражения осуществляется лимфогематогенным
путем, очень часто поражаются крупные
складки кожи — паховые, межъягодичная,
под молочными железами. В процесс могут
вовлекаться пушковые волосы, которые
поражаются как снаружи, так и внутри
волоса- Клинические проявления
рубромикоза гладкой кожи имеют
разнообразные формы; эритематозно-сквамозную
(поверхностную), фолликулярно-узелковую
(глубокую), экссудативную и
эритродермическую. Границы поражения
четкие, нередко в виде прерывистого
фестончатого валика, окраска очагов
поражения буроватого цвета, а по
периферии - синюшного, в центре отмечается
шелушение. Фолликулярно-узловатая
форма локализуется чаще всего на бедрах
и голенях; у детей поражение приобретает
экссудативный характер и может напоминать
экзему.
Лечение
рубромикоза комплексное. Оно включает
применение противогрибковых
препаратов (низорал, ламизил, орунгал,
гризеофульвин), назначение патогенетической
и общей стимулирующей терапии.
Местное лечение гладкой кожи — 5% крем
с гризеофульвином, низоралом или
ламизилом. При поражении руброфитией
кожи стоп или кистей перед применением
фунгицидных мазей необходимо произвести
отслойку очагов гиперкератоза с
помощью 10% салициловой мази, накладывающейся
под окклюзионную повязку на 24 ч. Местное
лечение пораженных ногтей заключается
в удалении их при помощи уреопласта
или хирургическим путем с последующим
применением фунгицидных средств, лаков
батрофена, лоцерила.
Это поражение
кожи, слизистых оболочек, ногтевых
пластинок и внутренних органов,
вызванное дрожжеподобными грибами
(Candida
albicans
или Monilia).
Заболевание развивается при сниженном
иммунитете, в случаях дисбактериоза и
применения антибиотиков или стероидных
гормонов, при нарушении углеводного
обмена, мацерации кожи, попадании на
кожу сахарной пыли, контакте с
молочнокислыми продуктами и перезревшими
фруктами. Кандидоз подразделяется на
поверхностный (мелких и крупных
складок, слизистых оболочек, ладоней
и подошв, кандидозные онихии и паронихии),
кандидоз гладкой кожи — кандидозный
дерматит, хронический генерализованный
(грану-лематозный) и висцеральный
кандидоз. При поверхностном кандидозе
кожи отмечаются жалобы на небольшой
зуд, жжение и болезненность в очагах
поражения. Процесс может локализоваться
в мелких и крупных складках —
пахово-бедренных, межъягодичной, в
углах рта, межпальцевых складках, за
ушными раковинами, в области пупка,
заднего прохода. На указанных участках
кожи образуются красного цвета эрозии
с резкими границами, мокнутием; по
периферии очагов —- белесоватого цвета
бордюр из мацерированного и отслаивающегося
эпителия (рогового слоя). Вокруг
очагов поражения нередко выявляются
дочерние элементы или отсевы,
состоящие из мелких пузырьков и пустул.
В глубине складок образуются глубокие
трещины.
Кандидозный
дерматит грудных детей.
Поражение может быть ограниченным или
распространенным, характеризуется
появлением эритематозных шелушащихся
пятен, местами возникают белесоватые
мацерированные участки, одновременно
могут быть также дрожжевые поражения
в складках. Это дрожжевое поражение
может сочетаться с себорейной экземой.
В некоторых случаях бывает только
кандидозный дерматит ладоней и подошв,
при котором наблюдаются грязно-коричневого
цвета ладони и подошвы, гиперкератоз,
грязного цвета корочки.
Дрожжевые поражения
слизистых оболочек выявляются в основном
у детей грудного возраста и известны
под названием молочницы. Процесс
начинается с появления на слизистой
оболочке рта точечных налетов
белесоватого цвета. В результате их
слияния образуются пленки белого цвета,
при снятии которых проявляется красная
поверхность слизистой. Микотическая
заеда встречается у лиц пожилого
возраста, характеризуется выраженной
мацерацией рогового слоя в углах рта,
трещинами, у детей встречается нечасто,
но иногда сопутствует атопическому
дерматиту.
Кандидоз слизистых
гениталий
проявляется у мальчиков в виде баланитов,
баланопоститов, а у девочек — в форме
вульвитов и вульвовагинитов с поражением
уретры. Для этих видов кандидоза
характерны жалобы больных на зуд и
жжение в области пораженных участков.
При осмотре обнаруживаются белесоватый
налет и выделения творожистого характера.
Кандидоз ногтевых
валиков и ногтей
локализуется, как правило, на пальцах
кистей. Процесс начинается с поражения
околоногтевых валиков (паронихий),
которые гиперемированы, в большинстве
случаев отсутствует ногтевая кожица.
Ногтевая пластинка имеет буровато-коричневый
цвет, ее деформация начинается с луночки,
затем поражаются боковые поверхности.
При надавливании на пораженный ногтевой
валик из-под него выделяется небольшое
количество гноя; при длительно
существующем процессе на ногте
появляется поперечная исчерченность,
может присоединиться гнойная инфекция.
Кандидозы
висцеральные.
Наиболее частое проявление кандидоза
внутренних органов — микотическая
пневмония, характеризующаяся затяжным
течением с периодическими обострениями.
Могут поражаться также и другие органы;
бронхи, почки, желудочно-кишечный
тракт.
Хронический
генерализованный (гранулематозный)
кандидоз детей начинается в грудном и
раннем детском возрасте. Процесс
начинается с дрожжевого стоматита
(молочницы) и, генералиэуясь, поражает
кожу, ногтевые пластинки и внутренние
органы. На высоте клинической картины
генерализованные и инфильтрированные
очаги поражения возникают на волосистой
части головы, туловище и конечностях,
постепенно превращаясь в более
глубокие — гранулематозные. В дальнейшем,
медленно разрушаясь, оставляют после
себя рубцово-атрофические изменения.
Диагноз
кандидоза подтверждается обследованием
на дрожжеподобные грибы: микроскопирование
нативных или окрашенных препаратов,
посев на среду, в некоторых случаях
ставится реакция агглютинации с
дрожжеподобным антигеном (положительный
результат при титре 1:160 и выше).
Лечение.
Важное значение при лечении придается
коррекции углеводного обмена в случае
выявления сахарного диабета,
устранению явлений дисбактериоза на
фоне лечения гормонами или
антибиотиками. При местном лечении с
успехом применяютсся 1-2% водные или
слабоспиртовые (20-40°) растворы
анилиновых красителей —- генцианвиолета,
метиленового синего, бриллиантового
зеленого, а также жидкость Кастеллани.
Хорошие результаты отмечаются при
наружном применении нистатиновой,
низораловой мази. Пораженные участки
на слизистых рекомендуется смазывать
несколько раз в день 10-20% раствором буры
в глицерине. При висцеральных формах
назначается внутрь низорал, дифлюкан,
нистатин или леворин в зависимости от
характера и тяжести процесса.
Вопросы для
самоподгтовки:
1. Как размножаются
грибы ?
2. Назовите
заболевания, относящиеся к группе
дерматомикозов.
3. Назовите
возбудителя паховой эпидермофитии.
4. С какими
заболеваниями необходимо дифференцировать
эритразму?
5. Дайте определение
кератомикозов.
6. Характерно ли
для микозов стоп множественное поражение
ногтей?
7. Какие средства
применяются при лечении рубромикоза
?
8. Перечислите
клинические признаки интертригинозного
микоза стоп.
9. Назовите
основные симптомы отрубевидного лишая.
10. Какое лечение
необходимо провести ребенку с молочницей
?
Студент должен
знать:
этиологию и патогенез, основные
клинические признаки микроспории,
трихофитии и фавуса, методы лабораторной
диагностики, общие принципы лечения
и профилактики.
Студент должен
уметь:
поставить диагноз в типичных случаях,
наметить план лечения и эпидемиологических
мероприятий, взять материал (волосы,
чешуйки) для исследования под микроскопом,
готовить препарат и микроскопировать,
осмотреть очаги поражения в лучах
лампы Вуда, выписать рецепты на мази
и гризеофульвин для лечения больных.
К группе трихомикозов
относятся микроспория, трихофития и
фавус. Эти заболевания являются
контагиозными, поэтому знание клиники,
путей распространения микозов и их
профилактики в детских коллективах
приобретает особое значение. В настоящее
время фавус почти не встречается, однако
изучение микроспории и трихофитии
весьма актуально для врачей-педиатров,
так как эти микозы занимают определенное
место в структуре детских кожных
заболеваний.
Возбудителями
заболевания являются антропофильный
гриб Microsporum
ferrugineum
(ржавый микроспорум) и зооантропофильный
гриб Microsporum
lanosum
(пушистый, или кошачий, микроспорум).
Из всех грибов наиболее контагиозным
является ржавый микроспорум, который
передается от человека к человеку.
Дети заражаются при непосредственном
контакте с больным человеком, котятами
и кошками, реже с собаками (если
возбудитель зооантропоф ильный) или
заражение ребенка может произойти
через предметы (игрушки, одежда и т.д.).
Проявления
микроскопии на волосистой части головы
обычно обнаруживаются родителями при
посещении парикмахерской. В анамнезе
удается установить контакт с кошками
или собаками, больными микроспорией.
При этом нужно учитывать, что часть
кошек может быть носителем микроспории
без видимого клинического проявления
на коже. В типичных случаях на
волосистой части головы имеется очаг
поражения с разреженными и обломанными
волосами на уровне 5-7 мм от поверхности
кожи, округлых очертаний диаметром до
2-4 см с мелкими очажками вокруг. При
поражении гладкой кожи отмечаются
эритематозные пятна округлых очертаний
с четкими границами, с валикообразным
краем и небольшим шелушением на
поверхности. Субъективных ощущений не
отмечается. Степень воспалительных
явлений зависит от вида возбудителя
микроспории. При антропофильной
микроспории в очаге поражения
наблюдается более выраженная
воспалительная реакция. На коже
могут быть единичные или множественные
участки поражения; при антропофильной
микроспории на гладкой коже можно
обнаружить очаги поражения в виде
вписанных друг в друга колец из тесно
прилегающих папул и везикул типа iris,
В процессе обследования ребенка можно
выявить еще один характерный симптом
поражения длинного волоса микроспорией;
при удалении волоса на его конце
обнаруживается чехол, состоящий из
спор и мицелия гриба.
Подтвердить диагноз
можно лабораторным путем: волос, взятый
с пораженного участка, помещается на
предметное стекло в каплю 20% раствора
щелочи, накрывается покровным стеклом
и немного подогревается над спиртовкой,
через 20 мин производится микроскопия
под малым и средним увеличением. В
случае наличия микроспории обнаруживаются
мелкие споры, расположенные беспорядочно
вокруг волоса, нити мицелия. Необходимо
произвести обследование очагов поражения
в лучах лампы Вуда (ультрафиолетовый
источник с фильтром, состоящим из
стекла с солями никеля). В случаях
микроспории пораженный волос дает
изумрудное свечение. Для идентификации
видов микроспорума или трихофитии
делается посев на среду; в случае наличия
культуры ржавого цвета ставится диагноз
микроспории (антропофильной). При росте
пушистой культуры белого цвета
определяется микроспория зооантропофильная. Лечение.
После постановки диагноза ребенок
изолируется по месту жительства,
проводятся противоэпидемические
мероприятия: осмотр бытовых (членов
семьи) и групповых (детских сад, школа)
контактов, необходимо выявить источник
заболевания (дети, кошки, собаки). Лечат
детей, заболевших микроспорией,
антибиотиком гризеофульвином (таблетки
по 0,125) при отсутствии противопоказаний
— внутрь в суточной дозе 21-23 мг на I кг
массы тела. Препарат обладает
фунгистатическим действием на
возбудителей микроспории и трихофитии,
хорошо усваивается при одновременном
приеме рыбьего жира или растительного
масла, однако может давать осложнения
в виде токсидермии. Одновременно
рекомендуется назначить наружное
лечение: волосы на голове либо полностью
сбривают, либо только в очагах
поражения, затем проводится отслойка
роговых масс 5% салициловой мазью, после
чего применяется 2% раствор йодной
настойки и 10% серно-дегтярная мазь как
на местах поражения волосистой части
головы, так и на гладкой коже. В случае
непереносимости гризеофульвина при
приеме внутрь назначается 5%
гризеофульвиновый крем. В процессе
терапии проводятся контрольные
исследования формулы крови, мочи,
отрастающих волос под лампой Вуда,
микроскопия волос из очагов поражения
на наличие спор и мицелия. При трехкратном
отрицательном анализе на грибы с
отрастающих волос в бывших очагах
поражения ребенок выписывается из
стационара и в течение 2 нед. принимает
гризеофульвин в суточной дозе 2 раза
в неделю.
Возбудителями
трихофитии являются антропофильныс
грибы (Trichophyton
endothrix),
вызывающие поверхностную трихофитию,
и зооантропофильные грибы (Trichophyton
ectothrix),
являющиеся причиной инфильтративно-нагноительной
глубокой трихофитии. Заболевание
контагиозное. Заражение антропофильным
грибом происходит от больного ребенка
или взрослого с хронической трихофитией,
а зооантропофильным — от животных
(крысы, мыши, кролики, телята, коровы,
лошади), больного человека и даже через
инфицированные предметы. Tr.ectothrix
располагается снаружи волоса, поэтому
он вызывает бурную воспалительную
реакцию со стороны кожи.
При поверхностной
трихофитии
волосистой части головы (вызывается
Tr.violaceum)
могут быть жалобы на появление в
одном или нескольких местах шелушащихся
очагов с обломанными волосами. При
осмотре можно обнаружить мелкие очаги
до 0,5-1 см в диаметре с обломанными
волосами над уровнем кожи на 1-2 мм,
часть очагов может сливаться. На этих
участках имеется небольшое шелушение,
а иногда и покраснение кожи. Очень
характерно, что в очаге обламываются
не все волосы. Также возможно поражение
гладкой кожи, где заболевание представлено
в виде овальных или округлых, местами
сливающихся зритематозных пятен с
небольшим мелкопластинчатым шелушением
и воспалительным валиком по краю,
состоящим из микровезикул и корочек,
иногда — пустул.
У больных со
слабовыраженной клинической картиной
поражения волосистой части головы
или гладкой кожи или в случаях
проведения недостаточно эффективного
лечения грибковое поражение может
к периоду полового созревания
(преимущественно у мальчиков)
исчезнуть, а у девочек возможен переход
в хроническую форму заболевания. Это
обусловлено недостаточным иммунитетом,
вызванным наблюдаемыми у этих больных
эндокринными нарушениями (позднее
начало менструаций, нерегулярные
менструации и др.), вегетативными
расстройствами (акроцианоз и др.),
гиповитаминозами, сопутствующими
заболеваниями. Такие больные с хронической
поверхностной трихофитией являются
потенциальными источниками трихофитии
детского возраста.
При этом характерные
проявления поверхностной трихофитии
претерпевают изменения: на волосистой
части головы наступает поредение
волос, обусловленное мелкими до 2-3 мм
участками атрофии кожи и черными
точками (пораженный изнутри грибами
волос обламывается на уровне кожи); на
гладкой коже (в области ягодиц, бедер,
голеней и предплечий, реже на лице и
туловище) появляются эритематозно-синюшные
пятна неопределенных очертаний без
четкой границы с небольшим шелушением.
В патологический процесс в 1/3 случаев
вовлекаются ногти: они утолщаются,
крошатся по краю и отстают от ногтевого
ложа, принимают грязно-серую окраску.
Такие проявления могут держаться
десятилетиями, а сами больные могут
служить источниками заболевания. Глубокая
фолликулярная инфильтративно-нагноительная
трихофития, возбудителями которой
являются 2 разновидности — мелкоспоровая
(гриб Trgypseum)
и крупноспоровая (гриб Tr.vcrrucosum),
локализуется у детей обычно на волосистой
части головы и на бровях, на гладкой
коже. У взрослых часто поражается
область бороды и усов. Нередко при
распространенных очагах поражения
на голове отмечаются недомогание,
повышение температуры тела, головная
боль, болезненность затылочных и шейных
лимфоузлов. В анамнезе заболевания
можно отметить пребывание ребенка
в сельской местности и участие в
работе по уходу за животными, появление
поражения в виде небольших очагов и
быстрое увеличение площади поражения.
При осмотре можно
обнаружить на волосистой части головы
гиперемированные инфильтративные
бляшки с четкой границей, покрытые
гнойными корками. Волосы в этих местах
легко выпадают, а при сдавливании бляшек
с боков из фолликулов выделяется
гной подобно меду из сот. Отсюда и
название заболевания Kerion
Celci.
Регионарные лимфоузлы увеличены и
болезненны при пальпации. На гладкой
коже обычно отмечается менее выраженная
воспалительная реакция и очаг в меньшей
степени приподнимается над уровнем
кожи, поражение чаще локализуется
на конечностях и может быть одиночным
или множественным. В результате
нарастания инфекционно-аллергического
процесса на высоте заболевания на
туловище и конечностях может возникнуть
аллергическая сыпь в виде розоватых
фолликулярных папул величиной с
просяное зерно, так называемых
трихофитидов.
Больной ребенок
с подозрением на поражение трихофитией
направляется к врачу-дерматологу,
который ставит диагноз на основании
клинической картины, анамнестических
данных и лабораторных исследований,
проводящихся аналогично обследованию
на микроспорию. Под микроскопом в
препарате обнаруживается характерное
поражение волоса: споры грибов
расположены либо внутри волоса в
виде цепочек при антропофильной
трихофитии, либо снаружи — при
зооантропофильной трихофитии;
культуральная диагностика позволяет
идентифицировать вид гриба.
Лечение.
Больные дети с проявлениями трихофитии
госпитализируются, где им проводится
лечение, подобное лечению микроспории.
Следует отметить, что в случае
инфильтративно-нагноительной глубокой
трихофитии может наступить самоизлечение
через 2-3 мес., но в местах поражения
развиваются атрофические явления. При
этой же форме при ограниченных очагах
поражения можно применить только
наружное лечение (5% крем с гризеофульвином,
10% серно-дегтярная мазь, микосептин,
низорал, ламизиловая мазь и др).
Противоэпидемические
мероприятия заключаются в необходимости
осмотра лиц, бывших в контакте с больным
ребенком (групповые или члены семьи),
особенно взрослых, в случае поверхностной
трихофитии (источниками заражения
могут быть бабушки и другие родственники),
связи с ветслужбой района для выявления
и лечения больных животных. Врач,
установивший окончательный диагноз,
заполняет извещение о заболевании по
форме № 089У и, кроме того, экстренное
извещение по форме № 059-У как на больного
трихофитией, так на больного микроспорией
или фавусом. В профилактике трихомикозов
большая роль принадлежит
санитарно-просветительной работе среди
населения.
Вопросы для
самоподготовки:
1. Какой антибиотик
применяется при лечении трихомикозов?
2. Почему возникают
аллергические высыпания при трихомикозах?
3. Какое
дополнительное лечение необходимо
применять при трихофитиях?
4. Перечислите
основные заболевания относящиеся к
группе трихомикозов?
5. Назовите
основных возбудителей микроспории.
6. На каком уровне
над поверхностью кожи обламываются
волосы при микроспории?
7. Какое свечение
под лампой Вуда наблюдается при
микроспории?
8. На основании
каких данных ставится диагноз трихомикозов
?
9. От кого мог
заразиться ребенок при заболевании
микроспорией?
10. Кто может быть
источником заболевания ребенка глубокой
трихофитией?
11. Назовите
основные лабораторные методы диагностики
трихомикозов.
12. С какими
заболеваниями следует дифференцировать
поверхностную трихофитию гладкой
кожи?
Студент должен
знать:
1. этиологию и
патогенез коллагенозов,
2. клиническую
классификацию и симптоматику,
3. методы диагностики
и результаты лабораторных данных,
4. принципы общей
и наружной терапии и профилактику
коллагенозов.
Студент должен
уметь:
1. выделять
этиопатогенетические факторы при сборе
анамнеза,
2. диагностировать
болезни соединительной ткани в типичных
случаях,
3. констатировать
симптом Бенье — Мещерского, выявлять
фолликулярный гиперкератоз у больных
красной волчанкой,
4. трактовать
показатели лабораторных исследований
при этих дерматозах,
5. составить план
лечения и профилактических мероприятий,
6. определять
биодозу на ультрафиолетовое облучение,
7. выписать
лекарственные средства для терапии
этих больных.
К группе коллагенозов
относятся следующие заболевания:
красная волчанка, склеродермия,
дерматомиозит, ревматизм с артритом,
узелковый периартериит. В основе этих
болезней лежит структурная дезорганизация
соединительной ткани. Сложный
этиопатогенез, непрерывное тяжелое
течение с поражением кожи, а также
других органов и систем организма,
нередко со смертельным исходом,
трудности диагностики и лечения
требуют дальнейшего детального изучения
клинической симптоматики, разработки
новых лабораторных методов исследования
и терапии этих дерматозов. Нередкое
проявление этих заболеваний у детей
как в период новорожденности, так и в
более старшем возрасте делает изучение
коллагенозов еще более актуальным.
Этиопатогенез
красной волчанки довольно сложен.
Существует несколько теорий возникновения
заболевания, характеризующегося
системным поражением соединительной
ткани: фокально-септическая (наличие
в организме больного стрептококков),
вирусная, нейроэндокринная, аутоиммунная.
В настоящее время
наиболее признанной является аутоиммунная
теория патогенеза красной волчанки.
Развитие заболевания может произойти
в результате действия вирусной инфекции
либо вследствие генетической
детерминированности, которая приводит
к снижению активности Т-супрессоров,
уменьшению продукции интерлейкина-2,
нарастанию количества цитокинов
(лимфокинов и монокинов), принимающих
участие в активации и дифференциации
В-лимфоцитов в антителопродуцирующие
клетки. Это вызывает последующее
гиперпродуцирование антител, в том
числе и аутоантител. Образующиеся
антитела оказывают как прямое повреждающее
действие на клетки (тромбоциты, Т-клетки),
нативную ДНК и др., так и опосредованное
— путем формирования иммунных комплексов,
элиминация которых нарушена. Антитела
и иммунные комплексы откладываются
на базальных мембранах кожи и клубочков
почек, в капиллярах, в сосудистых
стенках, оказывая повреждающее действие
и вызывая воспалительную реакцию.
В соединительной
ткани наблюдаются увеличение количества
фибробластов и склероз, генералиэованное
поражение сосудов и ядерная патология.
Эти явления ведут к высвобождению
новых антигенов, а в ответ на них
формируются новые антитела и иммунные
комплексы. Таким образом создается
порочный круг неконтролируемой выработки
множества аутоантител, в особенности
к ядерным антигенам.
По мнению большинства
авторов, провоцирующими факторами,
запускающими аутоиммунные патологические
реакции, являются: 1) очаги хронической
инфекции; 2) переохлаждение и простудные
заболевания; 3) некоторые медикаменты
(антибиотики, сульфаниламиды, вакцины,
сыворотки); 4) внешние раздражители
(ультрафиолетовые и инфракрасные лучи,
солнечная радиация); 5) нарушения
деятельности нервной системы; 6)
нейроэндокринные расстройства и
генетическая предрасположенность.
Подтверждением
развития аутоиммунного заболевания
могут служить следующие моменты: 1)
обнаружение в сыворотке крови больных
высокого уровня гамма-глобулина,
особенно макроглобулина — агрессивного
белка, так называемого антиядерного
фактора (фактор Хазерика); 2) под действием
этого фактора повреждаются клетки
крови, прежде всего моноциты и лимфоциты,
а в костном мозге и в периферической
крови появляются своеобразные LE-клетки
(клетки красной волчанки), как результат
нуклеофагоцитоза — LE-феномен; 3) в
сыворотке крови больных определяются
антинуклеарные антитела; 4) повышается
уровень иммуноглобулинов G,
А и М.
Красная волчанка
подразделяется на 1) хроническую красную
волчанку, при которой различают:
дискоидную, диссеминированную формы,
центробежную эритему Биетта и глубокую
форму Калоши — Ирганга; 2) подострую
красную волчанку (промежуточная
форма между хронической и острой красной
волчанкой); 3) острую, или системную,
красную волчанку.
Клинические
проявления.
При дискоидной красной волчанке пациенты
отмечают в очагах поражения легкий
зуд, небольшое жжение, чувство стягивания,
покалывание или «ползание мурашек».
Поражение, как правило, располагается
на открытых участках тела: на области
спинки носа и прилегающих участках
щек (в виде бабочки), на лбу и подбородке,
но могут поражаться волосистая часть
головы, кожа туловища и конечностей,
красная кайма губ и слизистая ротовой
полости. Типичный очаг состоит из
инфильтрированной эритемы, явлений
фолликулярного гиперкератоза,
представленного в виде плотно сидящих
чешуек, и участков рубцовой атрофии в
центре очагов поражения.
Эритематозно-гиперкератотический
участок имеет тенденцию к периферическому
росту. При попытке удаления чешуйки
больной отмечает болезненность (симптом
Бенье — Мещерского), на обратной стороне
чешуйки сохраняется шипик, соответствующий
фолликулярному гиперкератозу.
Нередко в очагах
поражения можно наблюдать телеангиэктазии,
чередование участков гипер- и
депигментации, на волосистой части
головы остаются стойкие очаги атрофии
и алопеции, на слизистой ротовой полости
можно выявить лейкопластические пятна
с розовато-красным венчиком, а иногда
эрозии или язвы.
В области красной
каймы губ могут быть типичные проявления
в виде застойной гиперемии, инфильтрации
и атрофии, при этом также отмечаются
плотно сидящие чешуйки, иногда очаги
бывают ярко-красного цвета, отечные, с
эрозиями, трещинами и геморрагическими
корочками.
При диссеминированной
красной волчанке, кроме лица, поражение
занимает другие участки тела в виде
типичных для дискоидной формы очагов.
Центробежная эритема Биетта проявляется
в виде эритемы и гиперкератоза, которые
располагаются на лице, часто асимметрично.
Поражение распространяется по периферии.
Такая форма красной волчанки
преимущественно возникает в детском
возрасте.
Глубокая форма
дискоидной красной волчанки Капоши —
Ирганга характеризуется образованием
на месте поражения глубоких
инфильтратов, проникающих вплоть до
подкожной жировой клетчатки.
Узловатого типа очаги могут располагаться
на голове, верхних отделах туловища,
на плечах. Такие элементы плотные на
ощупь, не спаяны с окружающими тканями,
иногда даже могут изъязвляться.
Гистопатология:
в эпидермисе наблюдается фолликулярный
гиперкератоз, особенно выраженный в
устьях фолликулов, в клетках базального
слоя отмечается вакуольное перерождение
и атрофия клеток, в дерме — очаговая
пролиферация лимфоцитов, гистиоцитов
и плазматических клеток, коллагеновые
волокна в состоянии отека и дегенерации.
Системная (острая)
красная волчанка (СКВ) может развиться
самостоятельно (так называемая forme
demblee
— неизвестно откуда взявшаяся) или
трансформируется из хронических форм,
одинаково часто как из дискоидной или
диссеминированной формы, так и из
центробежной эритемы. Заболевание
характеризуется злокачественным
течением. Субъективно
у больных отмечаются общая слабость,
бессоница, раздражительность, снижение
аппетита. У пациентов наблюдаются
лихорадка, похудание, повышенная
потливость, они жалуются на боли в
суставах, мышцах и в области сердца. На
кожных покровах высыпания обычно
полиморфные: эритематозные пятна с
шелушением, обусловленные небольшим
гиперкератозом, уртикарные элементы,
на фоне эритемы возникают пузыри и
пузырьки. Эти кожные высыпания могут
напоминать проявления многоморфной
экссудативной эритемы и токсико-аллергического
дерматита. Весьма характерными для СКВ
являются поражения на ладонях и
кончиках пальцев рук в виде расширенных
сосудов и даже петехий.
У больных СКВ
наблюдаются нарушение кровоснабжения
кистей рук и стоп в виде синдрома
Рейно, геморрагический синдром:
тромбоцитопения, гипохромная анемия,
тромбозы, васкулиты, сетчатое ливедо;
отмечаются перикардит и миокардит,
плеврит, волчаночный гломерулонефрит.
Часто возникает поражение
преимущественно мелких суставов кистей,
лучезапястных и голеностопных суставов,
при этом рентгенологически обнаруживают
эпифизарный остеопороз межфаланговых
суставов кистей, а у некоторых больных
наблюдаются асептические некрозы
головок бедренных и плечевых суставов.
Проявления поражения нервной системы
могут быть в виде психотических реакций,
эпилептиформных припадков, полиневритов,
астеновегетативного синдрома: повышенной
утомляемости, общей слабости и угнетенного
настроения.
Для больных СКВ
детей, у которых она встречается редко,
характерно медленное прогрессирование,
при этом дискоидная форма красной
волчанки чаще встречается у мальчиков,
а диссеминированная и СКВ возникает
преимущественно у девочек, что, возможно,
обусловлено часто наблюдаемым у больных
красной волчанкой нарушением
метаболизма эстрогенов. Начальные
проявления заболевания у детей неясные:
субфебрилитет, фотодерматоз,
эритематозные пятна на лице и других
участках тела, жалобы на боли чаще в
области больших суставов. Отмечается
увеличение почти всех лимфатических
узлов, печени и селезенки, у детей
также констатируются лейкопения (хотя
у детей до 7 лет она встречается редко),
анемия, высокое СОЭ до 40-70 мм/ ч, сдвиг
формулы крови влево в нейтрофильном
ряду.
Диагноз дискоидной
красной волчанки ставится на основании
типичной клинической картины
(инфильтративная эритема, фолликулярный
гиперкератоз с последующей рубцовой
атрофией), которая имеет определенную
локализацию в большинстве случаев.
Такое поражение кожи часто отмечается
при системной красной волчанке, а при
центробежной эритеме отсутствует
рубцовая атрофия, хотя процесс может
существовать длительное время.
Важное значение
имеет повышенная чувствительность к
ультрафиолетовым лучам.
При постановке
диагноза необходимо учитывать характерные
лабораторные данные:
1. повышение уровня
иммуноглобулинов;
2. наличие анемии
и лимфопении, повышение СОЭ;
3. дефицит Т-клеток,
как количественных, так и качественных
их показателей;
4. увеличение
В-лимфоцитов;
5. гистологическое
обнаружение иммунофлюоресцентным
методом фиксированных иммунных
комплексов в виде свечения на месте
высыпаний при дискоидной красной
волчанке (в 70-80% случаев), а при СКВ и на
видимо не пораженной коже в зоне
базальной мембраны;
6. обнаружение
клеток красной волчанки — LE-клеток;
7. выявление
антиядерных антител в периферической
крови; а также на основании характерных
при СКВ поражениях внутренних органов
и сердечно-сосудистой системы.
Дифференциальный
диагноз.
Хронические формы красной волчанки
следует дифференцировать с туберкулезной
волчанкой, рубромикозом, простым лишаем.
псориазом, красными угрями, красным
плоским лишаем. При туберкулезной
волчанке имеются бугорки, феномен
«яблочного желе» и симптом зонда; при
рубромикозе выявляется возбудитель
— красный трихофитон; при псориазе
положительны три феномена: стеаринового
пятна, терминальной пленки и точечного
кровотечения. Системную красную волчанку
дифференцируют с дерматомиозитом,
токсико-аллергическим дерматитом и
многоформной экссудативной эритемой.
Лечение
дискоидной красной волчанки. Назначаются
препараты хинолинового ряда
(противомалярийные препараты): делагил,
плаквенил, хингамин, резохин, малорекс,
нивакин, хлорахиндифосфат. Эти препараты
тормозят синтез нуклеиновых кислот,
снижают активность некоторых ферментов,
обладают противовоспалительным и
противоаллергическим действием,
тормозят образование LE-клеток,
взаимодействуя с фактором Хазерика
и нейтрализуя его, предотвращают
образование иммунных комплексов,
обладают фотозащитным действием, т.е.
действуют этиопатогенетически. Их
используют циклами по 5 дн. с 2-5-дневными
перерывами.
Одновременно
назначают витамины группы В (В1, В2, В6,
В12), РР, обладающей фотодесенсибилизируюшим
действием, а также витамины А, Е, С и Р,
активирующие обмен соединительнотканных
компонентов дермы и нормализующие
процессы окислительного фосфорилирования-
Применяют пантотеновую и фолиевую
кислоты, гипосенсибилизирующие препараты
(препараты кальция, тиосульфат натрия).
Наружно назначаются кортикостероидные
мази и кремы, в летнее время также
фотозащитные кремы.
При системной
красной волчанке наиболее эффективными
являются кортикостероидные препараты
(преднизолон, дексаметаэон и др.) с
медленным подбором терапевтической
дозы и плавным постепенным снижением
ее до поддерживающей дозы,
В комплексную
терапию включают также витамины,
противомалярийные препараты,
анаболические гормоны, иммуномодуляторы,
при осложнении вторичной инфекцией —
антибиотики. Применяют экстракорпоральные
методы лечения (гемосорбция, плазмаферез),
снижающие количество циркулирующих
антител и иммунных комплексов. В тяжелых
случаях назначают цитостатики
(метотрексат и др.), которые помогают
снизить дозировку гормонов и улучшают
их переносимость.
Профилактика.
Во время лечения и в период ремиссии
больные красной волчанкой должны
находиться под диспансерным
наблюдением, необходимым условием
сохранения ремиссии для больных
является защита от солнечного облучения.
Поэтому в весенне-летнее время
открытые участки кожи смазываются
фотозащитными кремами и пастами: кремами
«Щит», «Луч», «Фотон» и др., пастой с
салолом. Также рекомендуется всем
лицам, направляющимся из северных
широт к южному солнцу, придерживаться
строгих правил принятия солнечных
ванн.
В основе этого
системного заболевания лежат изменения
соединительной ткани, характеризующиеся
выраженным фиброзом и патологией
сосудов (преимущественное поражение
мелких сосудов) в виде облитерирующего
эндартериолита. Склеродермия
отмечается как у взрослых, так и у детей.
Женщины и девочки болеют чаще; у детей
склеродермия встречается чаще, чем
красная волчанка.
Этиология
заболевания
еще не выяснена, однако в патогенезе
развития склеродермии придают значение
следующим факторам; 1) к нейроэндокринным
причинам относят угнетение активности
гипофизарно-надпочечниковой системы,
дисфункцию щитовидной железы и
половых желез, невротические расстройства
и травмы; 2) с точки зрения иммуноаллергической
считается, что склеродермия проявляется
как своеобразная аллергическая
реакция на проникновение гетерогенных
белков во время вакцинации, переливания
крови, введения сыворотки и других
медикаментов; 3) инфекционное влияние
заключается в том, что в ряде случаев
болезнь возникает после перенесения
острых или хронических инфекций
(скарлатины, дифтерии, рожи, тифа,
туберкулеза).
Все эти причины
вместе с провоцирующими моментами
(перегревание, переохлаждение,
вибрации, УФО, различные стрессы)
приводят к патологическому процессу
в сосудистых стенках и соединительной
ткани. Уменьшение активности гиалуронидазы,
накопление мукополисахаридов и
фибриноидная дегенерация
соединительнотканных элементов в
сочетании со спазмом сосудов
вследствие накопления сератонина
приводят к отечно-индуративным
изменениям в коже. Затем наступают
усиленный синтез коллагена, облитерация
мелких сосудов, что проявляется
атрофическими процессами, обусловленными
прогрессирующим фиброзом.
Классификация:
хотя эта классификация несовершенна,
склеродермия делится на ограниченную
(очаговую), пятнистую (поверхностную)
и диффузную (системную) формы.
Ограниченная
склеродермия
включает в себя несколько клинических
разновидностей. Наиболее часто
встречается бляшечная склеродермия.
Жалобы со стороны больного обычно
отсутствуют. На возникновение
заболевания у детей чаще обращают
внимание родители. Из анамнеза удается
выяснить, что заболевание прогрессирует
и со временем происходит изменение
окраски кожи в очагах поражения.
Клиническая картина
ограниченной (бляшечной) склеродермии
зависит от стадии заболевания:
1) воспалительный
отек (эритематозно-продромальная фаза);
2) уплотнения
(склероз);
3) атрофия.
В I стадию болезни
на любом ограниченном участке кожного
покрова (чаще это туловище, шея, верхние
и нижние конечности, реже лицо)
появляется эритематозное отечное пятно
розовато-фиолетового цвета. Пятно
округлых очертаний, размерами от
монеты до ладони, безболезненное при
пальпации, несколько плотноватое
по сравнению с окружающей кожей.
Поражение может быть единичным или
множественным, некоторые пятна могут
сливаться.
По мере развития
заболевания на пятнах усиливается
уплотнение кожи (II стадия), она
становится напряженной, плотной, не
берется или с трудом собирается в
складку, сглаживается нормальный
рисунок кожи. Одновременно с этим центр
бляшки бледнеет, приобретает деревянистую
плотность, цвет слоновой кости с блеском.
По периферии остается розовато-синеватый
венчик (лиловое кольцо), свидетельствующий
об активности процесса и являющийся
патогномоничным для бляшечной
склеродермии. В таком виде заболевание
может протекать несколько недель
или месяцев. Далее развивается III
атрофическая стадия: сиреневое
кольцо исчезает, уплотнение кожи
становится менее выраженным, инфильтрат
замещается соединительной тканью.
Атрофичные участки залегают ниже уровня
здоровой кожи, кожа истончается и имеет
пеструю окраску в результате чередования
участков гипер- и депигментации. Пушковые
волосы, сальные и потовые железы в
участках атрофии отсутствуют.
В ряде случаев у
некоторых больных развивается глубокий
склероз, образуются узлы (узловатая
форма) или формируются келоидоподобные
плотные рубцы буро-красного цвета
(келоидоформная разновидность). В
области очагов могут появиться пузыри
(буллезная форма), изъязвления
(изъязвляющаяся форма). Вариантом
бляшечной склеродермии является
полосовидная (линейная) склеродермия.
Для нее характерно линейное расположение
бляшек вдоль конечностей, иногда по
ходу нервно-сосудистого пучка
(лентовидная, вокруг туловища —
зостериформная). Выделяют вариант
линейной склеродермии по типу «удара
саблей», при которой полосовидная
бляшка «идет» через лоб, переносицу,
реже нос, верхнюю и нижнюю губу и даже
подбородок и шею.
Диагноз
ограниченной склеродермии наряду с
характерной клинической картиной
подтверждается гистологическими
исследованиями; в свежих случаях
отмечаются воспалительные изменения
в виде инфильтрата из лимфоцитов вокруг
сосудов дермы и гиподермы; коллагеновые
пучки гомогенизированы и вследствие
отека разъединены; в клетчатке наблюдается
дегенерация жировых клеток. В
склеротической стадии дерма значительно
утолщена, коллагеновые волокна
гипертрофированы, располагаются
компактно. Воспалительный инфильтрат
почти полностью отсутствует,
сосудистые стенки утолщены, склерозированы,
затем наступает склероз коллагена,
атрофия волос и сальных желез, наблюдаются
фибриноидная дегенерация коллагена,
гомогенезация и атрофия мышечных
волокон, истончение жировой клетчатки.
Пятнистая
склеродермия — поверхностное поражение
кожи, аналогичное изменениям при
ограниченной (бляшечной) склеродермии,
включающее болезнь белых пятен. Однако
атрофический процесс не распространяется
на глубокие слои кожи. При ограниченных
формах может наступить выздоровление,
возможны длительные ремиссии.
Субъективных жалоб больные пятнистой
склеродермией не предъявляют. На коже
отмечаются красновато-синюшные
пятна с небольшими уплотнениями.
Одновременно могут быть небольшие
очаги атрофии на месте бывших пятен.
Диффузная (системная)
склеродермия — наиболее тяжелая форма
склеродермии. Обычно начинается с
продромальных симптомов (общее
недомогание, чувство ползанья мурашек
на кистях и предплечьях). Предъявляются
жалобы на зуд, онемение, повышение
температуры, расстройство сна и аппетита,
парестезии и суставные боли. В
анамнезе отмечается начало заболевания
в области кистей в виде синдрома Рейна
с последующим распространением процесса
на предплечья, лицо, грудь и нижние
конечности.
Клиническая
картина:
кожа в местах поражения гладкая,
блестящая, уплотнена, при пальпации не
перемещается под подлежащими тканями,
которые также вовлекаются в патологический
процесс. В результате склероз ирования
наступает ограничение или затруднение
подвижности, лицо становится маскообразным,
ротовое отверстие суживается. Вовлечение
в процесс внутренних органов (пищевода,
кишечника, легких, сердца, почек) проводит
к затруднению речи и глотания, дыхания
и сердечной деятельности. Кожа принимает
восковидный цвет, она как бы натянута
на костный скелет. Отмечаются вывороты
век, трофические язвы на конечностях.
Нередко возникает склеродактилия
(при атрофии мышц кистей преобладание
тонуса сгибателей приводит пальцы в
согнутое положение), происходит
рассасывание костей на фалангах
(остеолиз — укорочение пальцев рук
и ног). Иногда у больных диффузной
прогрессирующей склеродермией
наблюдаются подкожные узелки как
следствие кальциноза. Эти узелки могут
вскрываться и образовывать язвы
(синдром Тибьержа — Вейссенбаха). Диагноз
диффузной
склеродермии подтверждается
гистологическим исследованием,
результаты которого идентичны таковым
при ограниченной склеродермии, и
иммунофлюоресцентным методом (обнаружение
антиядерных и антицитоплазматических
факторов).
У детей склеродермия
редко встречается в раннем возрасте и
гораздо чаще отмечается у детей более
старшего возраста. При этом очаговая
склеродермия наблюдается значительно
чаще, чем системная.
Особенностью
течения очаговой склеродермии заключается
в том, что у детей нередко наблюдается
любая стадия заболевания. В результате
остается поверхностная атрофия кожи
или патологический процесс разрешается
бесследно — это при так называемой
поверхностной склеродермии (сиреневая
форма Гужеро). У детей младшего возраста
возможно появление вокруг предплечий,
голеней, пальцев кистей и стоп плотного,
сжимающего, западающего кольца
различной ширины, нередко приводящего
к ампутации пальцев (кольцевидная форма
склеродермии).
Дифференциальный
диагноз ограниченной и пятнистой формы
склеродермии проводится с витилиго,
лепроматозным типом лепры, атрофической
формой красного плоского лишая.
Системная склеродермия дифференцируется
с болезнью Рейно, дерматомиозитом,
склеремой Бушке. Склерема Бушке —
заболевание взрослых, в детском
возрасте не встречается; обычно
начинается в области шеи, затем
переходит на лицо, плечевой пояс,
туловище и конечности.
При болезни Рейно,
как правило, процесс начинается с
пальцев кистей, где возникают
парестезии, боли, а затем отечность и
краснота, трофические расстройства,
язвы, гангрена, мутиляции.
Лечение
склеродермии комплексное:
1. назначают витамины
А, С, Е, В15, нормализующие состояние
соединительной ткани;
2. используют
лидазу, ронидазу, стекловидное тело,
т.е. вещества, вызывающие рассасывание
коллагена и соединительной ткани;
3. для улучшения
микроциркуляции, нормализации
проницаемости и обменных процессов
в микрососудах, уменьшения отека
применяют но-шпу, никошпан, трентал,
андекалин;
4. рекомендуется
пенициллин от 8 до 10-15 млн ЕД на курс для
детей в зависимости от возраста, который
способствует не только устранению
возможных очагов фокальной инфекции,
но и рассасыванию склерозированных
участков;
5. в начальной
стадии заболевания (стадия воспалительного
отека) показаны кортикостероидные
гормоны: преднизолон, триамсинолон,
дексаметазон в небольших дозировках;
6. для коррекции
эндокринных нарушений назначают
тиреоидин, гормоны яичника;
7. для снижения
вязкости крови и улучшения кровотока
применяют низкомолекулярные
декстраны: полиглюкин — внутривенно
капельно, курс — 6-7 вливаний;
8. благотворное
влияние оказывают физиотерапевтические
процедуры: ультразвук, электрофорез
лидазы, йодида калия, УФО, косвенная и
местная диатермия, сероводородные и
радоновые ванны, лечебные грязи,
аппликация озокерита и парафина;
9. наружно на очаги
поражения назначают мази с вазоактивными
веществами типа теониколовой, 5-10%
компламиновой с 30-50% димексида, а также
солкосерил, бутадионовую, троксивазиновую
и гепариновую мази. Рекомендуются мази
и кремы с протеолитическими ферментами
— хемопсином, трипсином, альгипором,
аппликации на пораженные участки 40-70%
раствора димексида. Весьма эффективно
нанесение на очаги поражения 90% раствора
димексида с содержанием 0,05% дексаметазона.
Прогноз при
бляшечной и пятнистой склеродермии
благоприятный. При диффузной
склеродермии можно добиться длительной
ремиссии, но предсказать исход заболевания
весьма сложно.
Диспансерное
наблюдение врача-дерматолога и педиатра
позволяет пролонгировать ремиссию
и принимать своевременные меры при
обострении заболевания.
Редко встречается
в детском возрасте и протекает в
доброкачествен ной ювенильной форме.
Этиология и
патогенез
окончательно не установлены. Однако
острые инфекции, тонзиллиты, грипп,
ревматизм, аллергические заболевания
рассматриваются как патогенетические
факторы развития данной болезни. Клиническая
картина:
заболевание начинается после
продромального периода, реже внезапно.
Вначале появляются неопределенные
боли в конечностях, общая слабость,
недомогание, головокружение,
тахикардия, повышение температуры,
потливость. На коже лица появляется
ярко-красная, а позднее лиловая или
винно-красная отечная эритема, особенно
выраженная вокруг глаз (симптом очков).
Одновременно отечная эритема может
появиться на шее, в паховой области,
верхних отделах груди и на других
участках. Кроме эритемы, на коже могут
появиться уртикарные элементы, узелки
и пузыри, после разрешения которых
остаются участки атрофии гипер- и
депигментации, телеангиэктазии,
напоминающие пойкилодермию. Впоследствии
поражается мышечная система, появляется
болезненная припухлость, нарастает
мышечная слабость, а затем развивается
атрофия мышц (преимущественно плечевого
пояса), ведущая к адинамии. В процесс
вовлекаются другие органы и системы,
развиваются полиневрит, расстройства
кишечника (может быть рвота),
гломерулонефрит, остеопороэ, гипотония,
гепатоспленомегалия, анемия, миокардит,
недостаточность кровообращения,
повышение температуры тела до 40вC.
Характерной чертой дерматомиозита
в детском возрасте является отложение
солей кальция в подкожной соединительной
ткани, мышцах, суставах, миокарде вплоть
до развития универсального кальциноза.
В крови определяют;
анемию, лейкоцитоз, лимфопению, повышение
СОЭ.
Гистологически
обнаруживаются тяжелая дегенерация,
расщепление и атрофия мышечных
пучков, воспалительная периваскулярная
лимфоцитарная инфильтрация, а также
снижение резистентности капилляров и
показателей электромиографии.
Лечение:
кортикостероидные препараты из расчета
1-5 мг/кг массы тела в сутки при отсутствии
злокачественных новообразований,
антибиотики широкого спектра действия,
ан-тигистаминные и противомалярийные
препараты, витамины А, Е, С. Отечную
эритему и другие высыпания смазывают
гормональной мазью, а также
витаминизированным кремом.
Прогноз заболевания
мало удовлетворителен, больные нуждаются
в диспансерном наблюдении дерматологами
и педиатрами.
Вопросы для
самоподготовки:
1. Какие заболевания
объединяются в группу болезней
соединительной ткани?
2. Чем заканчивается
дезорганизация соединительной ткани
при диффузной склеродермии?
3. Какие органы
и системы преимущественно поражаются
при системной красной волчанке?
4. Перечислите
клинические формы хронической красной
волчанки.
5. Какие основные
диагностические критерии позволяют
поставить диагноз дискоидной красной
волчанки?
6. Укажите основные
противопоказания к назначению
антималярийных препаратов при
лечении красной волчанки.
7. Какие
элементы могут наблюдаться на коже у
больных системной красной волчанкой?
8. Чем обусловлен
симптом «дамского каблучка» при
дискоидной красной волчанке?
9. Дайте классификацию
склеродермии.
10. Какие стадии
течения ограниченной склеродермии Вы
знаете?
11. Назовите
физиотерапевтические методы лечения
склеродермии.
12. Перечислите
наиболее характерные признаки
дерматомиозита.
Студент должен
знать:
1. этиологию и
патогенез пиодермитов;
2. клинические
формы пиодермии, особенности их
проявления у детей;
3. дифференциальную
диагностику пиодермитов;
4. принципы общей
и наружной терапии и профилактику
пиодермий.
Студент должен
уметь:
1. собрать анамнез
с уточнением возможных причин заболевания,
2.
при осмотре кожных покровов и видимых
слизистых определить наличие первичных
и вторичных высыпных элементов, оценить
состояние лимфоузлов и выявить наличие
лимфангоитов. лимфаденитов;
3. описать кожный
статус пациента;
4. анализировать
результаты лабораторных исследований
(формулы крови, анализ мочи и крови
на сахар и др.);
5. поставить
клинический диагноз;
6. наметить план
терапевтических мероприятий.
Название «пиодермиты»
(пиодермии) произошло от сочетании
слов: гной (pion)
и кожа (derma).
Таким образом, пиодермии, или
гнойничковые заболевания кожи, являются
следствием взаимодействия
макроорганизма и инфекционного начала,
приводящих к возникновению на коже
полостных элементов с гнойным содержимым,
называемых пустулами. Пиодермии
как у взрослых, так и у детей являются
наиболее риспространенным кожным
заболеванием (до 25-35% всех дерматозов).
К появлению пиодермии ведут микротравмам
как в быту, так и на производстве, а
заражение детей может происходить даже
во внутриутробном периоде.
В связи с
распространенностью пиодермитов,
нередко их склонностью хроническому
течению, способностью сенсибилизировать
организм и на этом фоне вызывать
аллергические дерматозы, возникает
необходимость внимательного изучения
гнойничковых заболеваний.
Этиология.
Гнойничковые заболевания кожи могут
быть вызваны различными микроорганизмами:
в первую очередь стафилоккоками (до
80%) и стрептококками (до 21%), а также
синегнойными палочками, вульгарным
протеем, кишечной палочкой, грибами,
гонококками и др. Патогенез.
Проявления гнойничковых заболеваний
на коже весьма разнообразны и зависят
не только от вирулентности инфекционного
начала, но и от способности макроорганизма
и его кожных покровов противостоять
микроорганизмам. Поэтому при
рассмотрении патогенетических факторов,
приводящих к развитию пиодермии,
учитывают экзогенные и эндогенные
причины.
К экзогенным
факторам относятся микротравмы в быту,
травмирование и загрязнение кожи на
производстве, переохлаждение или
перегревание кожи, снижение бактерицидных
свойств кожи из-за простудных заболеваний,
у детей — из-за плохого ухода за кожей.
Эндогенными
факторами являются снижение иммунитета
(низкий титр комплемента, антитоксина
и фагоцитоза, понижение содержания
гаммаглобулина), гипергликемия,
гиперхолестеринемия, гиповитаминозы,
хронические заболевания, патологии
желез внутренней секреции (болезнь
Кушинга, гипер- и гипотиреоз, гипофизарный
нанизм и др.).
В патогенезе также
играют роль вирулентность штамма
кокков, токсические и ферментативные
вещества, продуцируемые стафилококками
(коагулаэа, лейкоцидин, энтеротоксин,
гемолизины и др.) и стрептококками
(стрептокиназы, гиалуронидазы, клеточные
антифагоцитарные субстанции и др).
Развитию пиодермии
у детей способствуют анатомо-физиологические
особенности кожи, которая еще
характеризуется рыхлостью и легкой
ранимостью рогового слоя эпидермиса,
повышенной влажностью и потливостью
вследствие несовершенства
нервно-терморегуляционной системы, а
также сглаженностью или слабо
выраженным волнистым строением
сосочкового слоя кожи и повышенной
проницаемостью сосудов. Эти факторы
способствуют проявлению сенсибилизирующих
свойств стафилококков и стрептококков
у детей в большей степени, чем у взрослых.
Классификация.
В зависимости от этиологического агента
пиодермиты подразделяются на
стафилококковые и стрептококковые,
а также смешанные, поверхностные и
глубокие в зависимости от поражения
слоев кожи.
Стафилодермии
поверхностные: везикулопустулез,
буллезное импетиго новорожденных,
эпидемическая пузырчатка новорожденных,
эксфолиативный
дерматит новорожденных Риттера,
остеофолликулит, стафилококковое
импетиго; глубокие; множежественные
абсцессы у детей (псевдофурункулез),
фолликулит, сикоз, фурункул, карбункул,
гидраденит).
Везикулопустулез
наиболее часто развивается у новорожденных
в первые дни жизни, поражение возникает
в устьях потовых желез в виде пустул
величиной с просяное зерно или чуть
более с воспалительным венчиком вокруг
пустулы, локализуются преимущественно
на участках кожи в складках, на туловище
на голове, где кожа отличается повышенной
потливостью. Поражение в большинстве
случаев остается поверхностным, но у
детей с пониженным иммунным статусом
инфекция может распространяться в
глубину кожи.
Дифференциальный
диагноз иногда приходится проводить
с чесоткой осложненной пиодермией. При
этом у маленьких детей можно обнаружить
парные папуловезикулы, чесоточные ходы
в области живота, сгибательной поверхности
предплечий, на ягодицах, ладонях и
подошвах.
Другое поверхностное
стафилококковое не связанное с
фолликулами поражение определяется
как буллезное стафилококковое импетиго
новорожденных, которое проявляется в
виде пузырей величиной от вишневой
косточки до вишни. Пузыри располагаются
на туловище и конечностях, они быстро
вскрываются, серозно-гнойное отделяемое
ссыхается в корки. Самочувствие детей
остается хорошим.
Эпидемическая
пузырчатка новорожденныx.
Если пузыри при буллезном импетиго
увеличиваются в размерах, повышается
температура тела, ухудшается общее
состояние ребенка, а поражение
распространяется на новые участки, то
в этом случае можно ставить диагноз
эпидемической пузырчатки новорожденных.
Пузыри, содержимое которых все же имеет
гнойное содержимое из-за непрочных
межклеточных связей и слабо выраженного
сосочкового слоя у новорожденных,
быстро распространяются по периферии,
их непрочная покрышка вскрывается,
образуются эрозии и серозно-гнойные
корки. Поражение чаще локализуется в
области живота, крупных складках, на
верхних и нижних конечностях, нередко
процесс захватывает слизистые оболочки
рта, носа, гениталий и область глазниц,
приобретает септический характер:
температура повышается до 39°С, бывает
рвота, частый стул, рожистое воспаление,
флегмоны, отиты, пневмония. В крови
отмечаются повышенная СОЭ, лейкоцитоз,
эозинофилия. Дети должны изолироваться
из-за высокой контагиозности заболевания.
Дифференциальный
диагноз проводится с буллезным
эпидермолизом, сифилитической пузырчаткой
новорожденных, локализующейся чаще
на ягодицах, ладонях, голенях и подошвах,
при этом пузыри не крупные, располагаются
на инфильтрированном синюшном основании,
в пузырях находят бледные трепонемы,
а в крови определяется положительная
реакция Вассермана; с ветряной оспой,
при которой пустулы напоминают пузырьки
с центральным западением и окружены
гиперемированным венчиком, а при
заживлении образуется серозно-геморрагическая
корочка
Эксфолиативный
дерматит новорожденных
Риттера также является контагиозным
заболеванием, начинается остро и
является тяжелой формой эпидемической
пузырчатки новорожденных. Дерматит
имеет 3 стадии: эритерматозную,
эксфолиативную и регенеративную. После
общих явлений (повышение температуры
тела, тошнота) возникает отечная
эритема вокруг пупка, на шее, в области
рта, ануса и гениталий, эритема быстро
распространяется, на ее фоне появляются
крупные пузыри, которые вскрываются,
вместе с покрышками пузырей отслаиваются
и другие участки эпидермиса, при этом
определяется положительный симптом
Никольского. Состояние ребенка тяжелое,
его кожа красная с множеством эрозий
и отслоившимися участками эпидермиса.
Высокая температура у детей сохраняется,
могут быть отиты, флегмоны, пневмония,
эрозии в области рта, гениталий, трещины
на губах и в углах рта. В регенеративную
стадию наступает эпителизация эрозий,
уменьшаются отечность и эритема
кожи. В тяжелых случаях, когда также
появляются осложнения в виде менингита,
пиелонефрита, абсцессов, кандидозов
слизистых, может наступить летальный
исход, несмотря на проводимую терапию.
Дифференциальный
диагноз проводится с буллезным
эпидермолизом; десквамативной
эритродермией Лейнера, которая в первые
дни жизни не проявляется, развивается
медленно, начинаясь в области крупных
складок, ануса и гениталий с образованием
жирных чешуек с желтоватым оттенком,
эрозивных участков менее яркой окраски,
с буллезной формой врожденной
ихтиозиформной эритродермии, при
которой дети рождаются с определенными
клиническими симптомами и не имеют
температурной реакции.
При поражении
устья волосяного фолликула возникает
остифолликулит, который имеет коническую
форму и пронизан волосом, имеет вокруг
воспалительный венчик величиной с
просимое зерно. Такие пустулы могут
единичными, но если вокруг возникают
другие остиофолликулиты, быстро
распространяясь на прилегающие участки,
то это клиническое проявление называется
стафилококковым импетиго (impetigo
staphylogenes).
При распространении
процессов глубже в фолликул образуется
красноватый инфильтрат с пустулой на
поверхности, пронизанной волосом.
Гнойный инфильтрат после лечения или
самостоятельно ссыхается в гнойную
корочку и отпадает, на его месте остается
точечный рубчик. Единичные фолликулиты
часто возникают на задней поверхности
шеи, на волосистой части головы, а могут
быть и на других участках тела.
Сикоз вульгарный
(sycosis
vulgaris,
или staphylogenes)
- хроническое заболевание, обусловленное
сложными иммунными и эндокринными
отклонениями, чаще поражает мужчин. и
области бороды и усов появляется большое
количество остиофолликулитов и
фолликулитов, кожа в этих областях
становится кирпично-красного цвета.
При удалении пинцетом волоса обнаруживается
вокруг корня гнойная муфточка. На коже
возникают серозно-гнойные корочки,
неопрятный вид угнетает психику
больного.
Дифференцировать
необходимо с глубокой трихофитией
(сикоз паразитарный) и вульгарными
угрями.
Фурункул,
как и фолликулит, является глубоким
пораженном кожи, отличается от
фолликулита формированием острого
гнойно-некротического воспаления
волосяного фолликула и окружающей его
соединительной ткани, во время
выздоровления «р
эротический
стержень отторгается, на его месте
возникает язва с последующим формированием
рубца.
Особую опасность
представляют фурункулы, локализующиеся
в области кожи лица выше уровня ротового
отверстия, так как венозные и лимфатические
сосуды этой области связаны с мозговым
и венозным синусом, что может привести
к менингиту и септическому состоянию
с летальным исходом.
Фурункулез
проявляется рецидивированием единичных
или множественных фурункулов в течение
1-2 мес. и более. Такое течение глубокой
пиодермии обусловлено снижением
иммунитета, возможным нарушением
углеводного обмена, общим истощением
организма и авитаминозом. При фурункуле
и фурункулезе возможно повышение
температуры тела, возникновение
лимфангита и лимфаденита.
Карбункул
характеризуется гнойным воспалением
нескольких волосяных фолликулов,
объединенных общим гнойно-некротическим
инфильтратом, захватывающим дерму и
гиподерму. Карбункул часто располагается
на задней поверхности шеи, в области
поясницы, достигает размера грецкого
ореха, а иногда и больше, на синюшно-красной
поверхности появляются пустулы, затем
они вскрываются и выделяется гной с
примесью крови и некротических масс.
Поражение сопровождается повышением
температуры, недомоганием и сильными
дергающего характера болями. Затем
большая язва замещается глубоким грубым
рубцом.
Псевдофурункулез,
или множественные абсцессы, у детей —
это глубокое поражение клубочков
потовых желез, возникающее у детей в
возрасте до 1-2 лет чаще на фоне
экссудативного диатеза, экземы или
нейродермита, а иногда везикулопустулез
может оказаться причиной развития
глубокого поражения потовой железы.
Обычно в области спины, на шее или
верхних конечностях образуются
ограниченные инфильтраты с красноватой
кожей над ними, затем они становятся
мягкими, кожа над ними истончается,
при пальпации определяется флюктуация.
Затем происходит вскрытие очагов, и из
них выделяется гнойное содержимое. У
детей общее самочувствие не нарушается,
повышение температуры не наблюдается.
Осложнения в виде флегмон, воспаления
среднего уха и сепсиса отмечаются у
истощенных детей.
Гидраденит
возникает у детей в период полового
созревания и у взрослых, когда
функционируют апокриновые железы,
располагающиеся в области сосков,
подмышечных впадин, лобка, наружных
половых органов женщин, вокруг пупка,
ануса, в паху. Заболевание начинается
с плотных узлов в гиподерме, затем узлы,
увеличиваясь в размерах, спаиваются с
кожей, принимающей сине-красную
окраску. Узлы выбухают в виде сосков с
пустулой на верхушке и напоминают сучье
вымя, затем они флюктуируют и вскрываются
с выделением сметанообразного гноя.
Потом образующиеся язвы рубцуются. У
больных может повышаться температура,
отмечаются болезненность и даже потеря
работоспособности. Гидраденит нередко
принимает хроническое течение и
трудно поддается лечению.
Дифференциальный
диагноз псевдофурункулеза и гидраденита
нужно проводить с фурункулами и
колликвативным туберкулезом, который
отличается от гидраденита длительным
течением, безболезненностью, большим
количеством свищей и образованием
рубцов в виде мостиков.
Вульгарные угри
появляются при повышенном салоотделении
на лице (жирная себорея), которое
наблюдается в начале пубертатного
периода. При этом повышенная функция
сальных желез обусловлена преобладанием
андрогенов и изменением состава кожного
сала, ведущими к резкому снижению его
антибактериальных и фунгицидных
свойств. Возбудителями являются
стафилококки и Corynebacterium
acne,
которые внедряются в сальные железы и
вызывают вульгарные юношеские угри в
виде папулезных, пустулезных и
флегмонозных элементов. Сначала угорь
проявляется в виде конической красного
цвета папулы, затем на ее вершине
образуется пустула, пронизанная волосом.
В результате воспаления вокруг сальной
железы и волосяного фолликула могут
наступить некротизация и абсцедирование,
ведущие к образованию флегмонозного,
или шаровидного, угря (acne
conglobata),
который оставляет после себя деформирующие
рубцы. Поражение нередко распространяется
также на область груди и типы к принимает
хроническое течение.
Дифференциальный
диагноз проводят с демодикозом,
пустулезными сифилидами и папулонекротическим
туберкулезом. При последнем не отмечается
жирной себореи и комедонов, нет
островоспалительных угревых элементов,
а в центре элементов элементов
определяются явления сухого казеозного
некроза.
Стрептококковое
поражение кожи у детей встречается
очень часто; первичным морфологическим
элементом при таком заболевании является
пустула, которая называется фликтеной.
Этот нумулярный элемент не связан с
фолликулярным аппаратом ними, расположен
в эпидермисе и поэтому свободно
распространяется но поверхности кожи,
его покрышка не напряжена и быстро
вскрывается.
Содержимое
фликтены прозрачное или слегка
желтоватого цвета, поэтому ссыхающиеся
корки на месте вскрывшихся фликтен
имеют желтовато-сероватую окраску.
Стрептококковые пиодермиты весьма
контагиозны, могут передаваться через
игрушки, грязные руки, пыль и даже
мухами, часто возникают
у детей с
зудящими дерматозами.
Простой лишай
(pityriasis
simplex)
— это такое поражение кожи
стрептококком, при котором не образуется
фликтена, а на коже у детей возникают
розоватые шелушащиеся пятна с четкими
границами, но затем, вероятно, от
выраженного иммунитета или в летнее
время под влиянием солнечных лучей
организм ребенка справляется с инфекцией
и на поверхности кожи остаются
гипопигментированные участки с небольшим
шелушением. Такой исход поражения
кожи необходимо дифференцировать с
возможным развитием витилиго.
Стрептококковое
импетиго
(impetigo streptogenes seu flictena). Поражение
может состоять из единичных фликтен
на воспаленном фоне, которые часто
располагаются на лице, на боковых
поверхностях туловища, на конечностях.
При слиянии фликтен формируется типичная
картина стрептококкового импетиго:
в центре очага эрозивная поверхность
с серозно-гнойным отделяемым, по
периферии обрывки вскрывшихся фликтен,
а также единичные фликтены,
серозно-гнойные корки желтоватого
цвета. При нерациональном лечении
(применение синтомициновой эмульсии,
смазывание йодной настойкой и др.) и
особенно у детей со склонностью к
экссудативным реакциям может наступить
экзематозная реакция: на фоне
воспалительных явлений возникает
микровезикуляция.
Ангулярный
стоматит
(заеда), или щелевидное импетиго
(angulusinfectiosus,
perleche),
проявляется в углах рта, где фликтена
быстро вскрывается, затем образуется
трещина, вызывающая болезненность.
По краям эрозии появляются влажные
серозно-гнойные корочки. Поражение
необходимо дифференцировать с
кандидозным заболеванием, простым
лишаем и сифилитической эрозией.
Поверхностный
панариций,
или турниоле, возникает от проникновения
инфекции через небольшую травму или
трещины околоногтевого валика, где
возникает эритема и на ее фоне фликтена,
захватывающая валик и часть поверхности
конечной фаланги. Пустула плоская с
серовато-беловатым содержимым, может
вызывать болезненные ощущения.
Интертригинозная
стрептодермия
(intertrio
streptogenes)
поражает крупные складки у детей с
пониженным иммунитетом, страдающих
диабетом, потливостью, экссудативным
диатезом. На эритематозном фоне
появляются фликтены размером с
чечевицу, некоторые сливаются и в
складке вскрываются, а по краям образуются
серозно-гнойные корки соломенно-желтого
цвета. Плохой уход за ребенком,
неадекватное лечение способствуют
хроническому течению.
Буллезное импетиго
— эта разновидность поверхностного
стрептококкового поражения нередко
возникает на местах с предшествующей
травмой кожи (ссадина, потертость,
слабый ожог). При этом некоторые фликтены
становятся напряженными и величина
их может достигать размеров лесного
или грецкого ореха, напряженные пустулы
окружены красным венчиком, а после
вскрытия на фоне эрозий образуются
гнойные корочки.
Заболевание
необходимо дифференцировать с
герпетиформным дерматитом Дюринга.
Сифилоподобное
папулезное импетиго
(Impetigo
papulata
syphiloides)
возникает в местах трения: на ягодицах,
в межягодичной складке, на бедрах, в
подмышечных областях, где также часто
возникают и сифилитические поражении
папулезного характера. В этих местах
фликтены вскрываются, но в связи с
плохим гигиеническим уходом и от трения
эрозии не эпителизируются, а несколько
инфильтрируются и поэтому очень похожи
на сифилитические папулы, при которых
инфильтрат более выражен и определяются
положительные серереакции.
Рожистое воспаление
(erysipelas)
— острое стрептококковое поражение
кожи, сопровождающееся подъемом
температуры, ознобом, ухудшением общего
состояния, вызванным очаговыми поражением
кожи и подкожной жировой клетчатки с
проявлениями отечной эритемы с контурами
в виде пламени и развитием лимфаденита
и лимфангоита. Различают эритематозную,
везикулопустулезную, гангренозную и
флегманозную формы рожистого воспаления.
Особенно тяжело
болезнь протекает у новорожденных и у
детей первых трех месяцев жизни. Входными
воротами инфекции почти всегда служит
пупочная ранка, реже перианальная или
область гениталий. Нередко заболевание
может начинаться без повышении
температуры, а у недоношенных и
гипотрофичных детей могут быть,
гипотермия, вялость, судороги и кома.
Из осложнений можно
отметить
средний отит, бронхопневмонию, менингит,
септицемию, которые могут быть причиной
смерти детей, наступающей через несколько
дней от начала заболевания. Рецидивы
рожистого воспаления могут привести
к элефантиазу.
Глубоким
стрептококковым поражением является
вульгарная
эктима,
которая начинается с образования
фликтены, но в основании ее быстро
возникает изъязвляющийся инфильтрат,
после чего формируется рубец. В случаях
тяжелого течения инфильтрат и
образование язвы происходят в более
глубоких слоях дермы, поэтому такую
эктиму называют проникающей, или
проподающей (ecthyma
terebrans),
а если на месте язвы образуется некроз
и гангренизация, то такая эктима
называется гангренозной.
Дифференциальный
диагноз рожистого воспаления нужно
проводить с дерматитом Дюринга, герпесом,
герпетиформной экземой Капоши, а эктиму
— с сифилитической эктимой и язвами
на месте колликвативного туберкулеза.
Вульгарное
импетиго
возникает в области лица, шеи и туловища,
когда появляются фликтены, а затем
остиофолликулиты. После вскрытия
фликтен образуются эрозии, серовато-желтые
корочки, а после ссыхания поверхностных
стафилококковых пустул возникают
корки грязного и зеленого цвета.
Заболевание контагиозно, может
вызвать повышение температуры тела.
После лечения корки отпадают, остающаяся
эритема потом исчезает.
Хроническая
язвенная вегетирующая пиодермия
начинается с поверхностной пиодермии,
но затем воз никают глубокие инфильтраты
с последующим изъязвлением и гра
нуляциями на дне. Поражение может
распространяться по периферии.
Заболевание у детей, так же как и у
взрослых, протекает длительно, оставляя
на коже неровные пигментированные
рубцы.
Шанкриформная
пиодермия
возникает на половых органах, но иногда
на лице и губах, представляется эрозивным
или язвенным дефектом на инфильтрированном
основании с приподнятым валиком вокруг,
отличается нередко отсутствием
болезненности и увеличением
плотноватых регионарных лимфоузлов,
поэтому ее необходимо дифференцировать
с твердым шанкром.
Пиогенная гранулема
(ботриомикома) развивается на месте
травмы, недостаточного лечения
остиофолликулита или элемента
контагиозного моллюска, похожа на
опухолевидное образование мягковатой
консистенции на тонкой ножке, с
поверхностью, напоминающей ягоду
малины, красного цвета и кровоточащей
при небольшой травме. На поверхности
образуются серозно-гнойно-геморрагические
корочки. Дифференциальный диагноз
проводится в основном с бородавчатым
туберкулезом кожи
Лечение пиодермитов.
Терапия проводится наружными средствами
и назначением антибиотиков и средств,
повышающих иммунитет и нивелирующих
патогенетические факторы, приведшие
к развитию пиодермии. Выбор средств
зависит от степени распространения и
глубины поражения.
Ограниченные
поверхностные стрептококковые и
стафилококковые поражения подвергаются
наружному лечению: мази или кремы
с антибиотиками
и стероидами (гиоксизон, оксикорт и
др.) можно чередовать с 2% борно-дегтярной
пастой, а окружающая здоровая кожа
обрабатывается 1-2% салициловым спиртом,
раствором перманганата калия.
При распространенных
поверхностных поражениях с наличием
симптомов общей интоксикации и повышением
температуры тела требуется назначение
антибиотиков широкого спектра действия,
а также препаратов из групп цефалоспоринов
и фторхинолонов. При этом нужно учитывать
их переносимость и чувствительность
к ним инфекционного начала. Одновременно
надо назначать антигистаминные
препараты во избежание аллергической
реакции и соответствующее наружное
лечение. Такой же подход к лечению
необходимо осуществлять и при лечении
глубоких стрепто-стафилодермий.
При хронических
пиодермитах необходимо использовать
гамма-глобулин, аутогемотерапию,
стафилоанатоксин и стафилоантифагин,
анаболические препараты, УФО. В последние
годы достигнут определенный успех в
лечении хронической язвенной вегетирующей
пиодермии путем комбинации антибиотиков
и стероидных гормонов.
Профилактика и
лечение гнойничковых заболеваний имеют
не только личное значение в плане
сохранения здоровья и снижении
аллергических заболеваний, но и большое
общественное значение.
В последнее время
отмечается увеличение заболеваемости
чесоткой, обусловленное кризисным
состоянием общества, миграцией населения,
ошибками в диагностике, неполным
обследованием источников заражения и
контактных лиц, слабой санитарно-просветительной
работой. Поэтому знание клиники и
диагностики этого страдания является
актуальным.
Этиология и
патогенез. Чесотка (Scabies)
— заразное паразитарное заболевание
кожи, вызываемое чесоточным клещом
(Sarсорtes
scabiei).
Заражение происходит при тесном
контакте, а также
через
одежду, постельное белье и другие
предметы быта, в банях
и раздевалках.
Жизненный цикл
клеща состоит из репродуктивного и
метаморфического, при котором превращение
самки во взрослую особь проходит две
нимфальные стадии — протонимфы и
телеонимфы, а у самца — стадию протонимфы.
После копуляции самцы погибают, а самка
внедряется в роговой слой эпидермиса,
прокладывает чесоточный ход и откладывает
яйца. Длина чесоточного хода в среднем
от 0,5 до 1 см, в нем через 5-6 дн. вылупляются
личинки и через крышу хода выходят на
поверхность кожи. На месте внедрения
самки в кожу и выхода личинки на
поверхность образуются парные
папуловезикулы, а при расселении
личинок и внедрении их в устья волосяных
фолликулов, где происходит их линька
(метаморфоз), возникают единичные
фолликулярные папулы и везикулы. На
превращение личинок во взрослых самок,
способных прокладывать ходы, требуется
2 нед.
Клиническая
картина
складывается из жалоб больных на
сильный зуд в вечернее и ночное время,
высыпания на коже в виде папул, везикул,
парных папуловезикул, линейных и парных
точечных расчесов; могут быть также
волдыри и папулы как результат
аллергической реакции на клещей и
продукты их жизнедеятельности. Поражение
локализуется в области живота, боковых
поверхностях туловища, на предплечьях,
в области грудных желез у женщин в
межпальцевых складках кистей, на
ягодицах в области полового члена.
Чесоточные ходы в виде разрыхленного
рогового слоя или уртикарного валика
хорошо выявляются в местах с тонким
роговым слоем. Иногда поражение
проявляется в области локтей в виде
папул или пустул, покрытых кровянистыми
и гнойными корочками (симптом
Горчакова-Арди).
У детей грудного
и младшего возраста чаще поражаются
кожа ладоней и подошв, лицо, шея и даже
волосистая часть головы. При этом более
выражены экссудативные явления на
элементах сыпи.
Осложнением чесотки
являются пиогенные элементы, которые
часто затушевывают истинную картину
заболевания, дерматит, постскабиозный
зуд.
Дифференциальный
диагноз
проводится со строфулюсом, при котором
поражение обычно не захватывает
подмышечные области, с токсико-аллергическим
дерматитом, экземой. Подтверждением
диагноза является обнаружение в
препарате хода самки клеща, яиц, личинок
или опустевших яйцевых оболочек,
нередко пробное лечение.
Лечение.
Применяется 33% серная мазь для взрослых,
а для детей — мазь 10% концентрации;
втирание проводится 1 раз в день в
течение 3 дней, затем мытье и смена
белья; еще 3 дня — нанесение мази, а
потом мытье и смена белья. В последние
годы стали применять мазь с бензилбензоатом:
втирание в течение 3 дня, затем на 4-й
день мытье и снова втирание мази 3 дня
с последующим мытьем, спрей «Спрегаль»
и «Медифокс».
При наличии
аллергических высыпаний или пиодермии
противочесоточное лечение нужно
сочетать с применением антигистаминных
и гипосенсибилизирующих препаратов и
мази с антибиотиками и глюкокортикоидами. Профилактика
заключается в выявлении бытовых и
групповых контактов, обязательной
дезинфекционной обработке белья и
одежды, детских игрушек, проведении
санитарно-просветитель-ской работы.
Вшивость (педикулез,
фтириаз) — паразитарное заболевание,
вызываемое тремя видами вшей — головными,
платяными, лобковыми, или плошицами,
возникает при антисанитарных условиях
жизни, скученности населения и отсутствии
личной гигиены. Возбудители вшивости
передаются при прямом контакте, через
носильные вещи и постельное белье. Вши
размножаются гнидами, которые они
откладывают в складках одежды или на
волосах, при укусе вши выделяют токсины,
которые вызывают зуд, эритематозные,
папулезные и уртикарные высыпания.
При вшивости головы
обычно отмечается сильный зуд, особенно
в затылочной части, к расчесам
присоединяется пиодермия, возникает
экссудация, большое количество
серозно-гнойных корок, волосы ссыхаются
в пучки, появляется регионарный
лимфаденит. На волосах отмечается
множество гнид. Вшивость
туловища (платяная) проявляется
преимущественно на участках,
соприкасающихся со складками белья,
где платяная вошь живет и откладывает
гниды (гниды также откладываются и
на пушковых и длинных волосах). В этих
местах (шея, лопатки, подмышечные
впадины, поясница, бедра) возникают
расчесы, а при хронической вшивости
появляется бурая пигментация, кожа
становится сухой, лихенифицированной,
развивается стрепто-стафилодермия,
возникают белесоватые рубцы. Как и
другие вши, платяная вошь еще опасна
как переносчик вирусов, риккетсий и
бактерий.
Вшивость лобковая
передается при интимном контакте,
поражение сопровождается сильным
зудом. Вши прочно прикрепляются
хоботком в устьях фолликулов и выглядят
на коже сероватыми точками, с трудом
отделяемыми от кожи; в местах укусов
развиваются серовато-голубоватые
округлые пятна диаметром от 0,1 до 1 см
(Maculae
coeruleae).
У неопрятных людей вши могут
распространиться на область груди,
живота, бедра, подмышечные области
и даже на брови и ресницы; на волосах
вши откладывают гниды. У детей заражение
может произойти при близком контакте;
поражение локализуется на бровях,
ресницах, иногда на волосистой части
головы.
Дифференциальный
диагноз пятен, возникающих на местах
укусов лобковых вшей и образующихся
от влияния слюны вшей на гемоглобин,
проводится с сифилитическими и тифозными
розеолами (последние при надавливании
исчезают).
Лечение. При
вшивости головы проводится стрижка
волос и обработка 10-20% эмульсией
бензилбензоата с последующим мытьем
головы и смачиванием волос теплым
раствором столового уксуса; применение
состава с анестезином 2,0, бензил-бензоатом
20,0 (для детей 15,0) и вазелиновым маслом
80,0 на голову под пленку на 60 мин с
последующим мытьем головы избавляет
пациента от вшей и гнид.
При вшивости
туловища показаны частые мыльные ванны,
дезинфекция одежды, кипячение белья с
обработкой калийным мылом, кожные
покровы обрабатываются эмульсией с
бензил-бензоатом.
В области лобка
следует сбрить волосы, обработать кожу
эмульсией с 10-20% бензил-бензоата 2
раза в день в течение 3 дня или втирать
в области поражения серую ртутную мазь.
Вопросы для
самоподготовки:
1. Перечислите
поверхностные стрептококковые поражения.
2. Какие признаки
фолликулярной пустулы Вы знаете?
3. Назовите
глубокие стафилококковые поражения
кожи.
4. Что способствует
развитию пиодермии?
5. Какие
стафилококковые поражения бывают у
новорожденных?
6. Какие лабораторные
исследования необходимы при хроническом
течении пиодермии ?
7. Назовите
клинические разновидности смешанных
стрепто-стафилококковых поражений.
8. Укажите показания
к назначению антибиотиков при пиодермии.
Студент должен
знать:
этиопатогенез пузырных дерматозов, их
клинические разновидности, клиническую
картину, цитологию и гистопатологию;
лекарственные средства, назначаемые
при этих дерматозах, показания к их
применению, осложнения.
Студент должен
уметь:
обследовать больных, страдающих
пузырными дерматозами, проводить
постановку пробы йодидом калия, выявить
симптом Никольского, взять мазки на
акантолитические клетки, оказать первую
врачебную помощь, наметить план лечения.
Раздел о пузырных
заболеваниях кожи представляет большой
теоретический и практический интерес.
За последние годы систематизированы
новейшие достижения по изучению
патогенеза тяжелых пузырных дерматозов
с учетом данных иммунологии, биохимии,
аллергологии, эндокринологии и других
сложных дисциплин.
Группа
пузырных дерматозов весьма разнообразна
как по клинической картине, так и по
своей этиологической и патогенетической
сущности. Пузырь как первичный
морфологический элемент сыпи может
быть основным признаком истинной и
ложной пузырчатки, герпетиформного
дерматита Дюринга, токсидермии, синдрома
Лайелла, стрептококкового и
стафилококкового импетиго, врожденного
сифилиса, синдрома Стивенсона - Джонсона,
дерматитов, обусловленных действием
высоких и низких температур. Однако
механизмы образования пузырей при этих
заболеваниях резко отличаются друг от
друга. Поэтому в данном разделе
рассматривается группа тяжелых пузырных
дерматозов (группа истинной
пузырчатки), объединенных общими
клинико-морфологическими и
патогистологическими признаками.
Этими общими признаками являются:
1) длительное
хроническое волнообразное течение
дерматозов с развитием пузырей (на
неизмененной коже или слизистых
оболочках), имеющих тенденцию к
генерализации и слиянию; дерматозы
сопровождаются нарушением общего
состояния больных, до применения
кортикостероидной терапии чаще
заканчиваются летально; 2)
общий механизм образования пузыря
путем акантолиза; 3)
внутриэпидермальное расположение
пузырей; супрабазальное при вульгарной
и вегетирующей пузырчатке и субкорнеальное
или супраинтрагранулярное при листовидной
и эритематозной пузырчатке; 4)
отложение иммуноглобулинов класса G
в межклеточном пространстве эпидермиса.
Пузырчатка истинная
(акантолитическая) представляет собой
аутоиммунное заболевание с образованием
аутоантител (преимущественно
иммуноглобулинов IgG)
против межклеточной субстанции
эпидермиса. Пузыри возникают вследствие
акантолиза. Клинически акантолитическую
пузырчатку подразделяют на обыкновенную,
вегетирующую, листовидную и эритематозную
(себорейную, или синдром Сенира —
Ашера).
Обыкновенная
(вульгарная) пузырчатка характеризуется
высыпанием вялых пузырей,
располагающихся, как правило, на
неизмененной коже и слизистых
оболочках, с прозрачным содержимым.
Пузыри быстро вскрываются с образованием
болезненных эрозий, имеющих красную
мокнущую поверхность, увеличивающихся
даже при легкой травме. При трении
пузыри могут возникать и на видимо не
измененной коже, особенно вблизи пузырей
(симптом Никольского). Высыпания могут
располагаться на любом участке
кожного покрова, но наиболее часто
поражаются слизистые оболочки, складки
кожи, а также участки, подвергающиеся
травматизации. Примерно у 60% больных
процесс начинается в полости рта и
длительное время может ограничиваться
только этой областью, напоминая стоматит.
Заболевание
развивается чаще в пожилом возрасте,
хотя может наблюдаться и у детей.
Патогистология.
Ранним признаком пузырчатки является
межклеточный отек эпидермиса и деструкция
межклеточных мостиков (десмосом) в
нижних участках мальпигиевого слоя. В
результате потери связи между
эпителиоцитами (акантолиз) образуются
сначала щели, а затем пузыри, локализующиеся
преимущественно надбазально.
Базальные клетки хотя и теряют связь
друг с другом, остаются прикрепленными
к базальной мембране. Полость пузыря
содержит круглые акантолитические
клетки с большими гиперхромными ядрами
и бледно-окрашенной цитоплазмой.
При электронно-микроскопическом
исследовании кожи в области пузыря
и в клинически не измененных ее участках
обнаружено, что основные изменения
находятся в области межклеточных
контактов.
Гистогенез.
В основе акантолиза лежат изменения в
цементирующей субстанции, находящейся
в непосредственном контакте с наружным
слоем плазматической мембраны
эпителиоцитов и в большом количестве
в десмосомах. Установлено, что в первичном
повреждении цементирующей субстанции
большую роль играют иммунные
комплексы.
Методом прямой
иммунофлюоресценции в коже выявлены
антитела типа IgG, локализующиеся в
межклеточных промежутках эпидермиса.
Методом непрямой иммунофлюоресценции
сыворотки крови больных выявлены
антитела против компонентов
межклеточной цементирующей субстанции
при обработке люминесцирующей
анти-lgО-сывороткой
человека.
Вегетирующая
пузырчатка.
Клинической особенностью ее является
наличие в области эрозий
папилломатозно-верукозных разрастаний,
локализующихся преимущественно в
складках кожи и периорифициально.
Диагноз основывается
на наличии эрозивных участков на
слизистой оболочке полости рта и
вегетирующих бляшек на коже, локализующихся
в местах естественных складок и
сопровождающихся зловонным отделяемым;
на положительном симптоме Никольского
в участках кожи, непосредственно
прилегающим к очагам поражения; на
наличии акантолитических клеток в
мазках-отпечатках с поверхности
вегетации и эрозий на слизистой оболочке
полости рта; выявлении фиксированных
IgG в межклеточных пространствах
эпидермиса при прямой иммунофлюоресценции
и результатах гистологического
исследования (внутриэпидермальные
абсцессы с эозинофилами на фоне
папилломатоза и акантоза).
Листовидная
(эксфолиативная) пузырчатка.
Заболевание характеризуется
поверхностным расположением пузырей,
в результате чего они клинически
мало заметны, быстро покрываются
чешуйко-корочками, часто слоистыми
из-за повторного образования пузырей
под ними. Процесс, обычно генерализованный
в отличие от обычной пузырчатки,
протекает с воспалительной реакцией.
Слизистые оболочки поражаются редко,
симптом Никольского резко положительный,
при травмировании возникают обширные
эрозивные поверхности. Прогноз при
этой форме менее благоприятный, чем
при обыкновенной пузырчатке.
Диагноз основывается
на наличии дряблых поверхностных
пузырей, быстро вскрывающихся,
сливающихся между собой, имеющих
тенденцию к генерализации, развитию
крупнопластинчатого шелушения, что
создает картину частичной или полной
эритродермии. Важными диагностическими
признаками листовидной пузырчатки
являются повторное появление пузырей
на предшествующих эрозивно-корковых
участках, положительный симптом
Никольского на внешне неизмененной
коже, наличие акантолитических клеток,
расположение пузырей под роговым и
зернистым слоями эпидермиса, а также
акантолиз и дискератоз зернистых
клеток.
Эритематозная
(себорейная) пузырчатка.
Очаги поражения располагаются
преимущественно на лице, груди и в
межлопаточной области. Они имеют
клинические признаки пузырчатки
(пузыри), красной волчанки (эритема,
иногда атрофия) и себорейного дерматита
(наслоение чешуйко-корок), могут
напоминать также импетиго, экссудативный
псориаз.
Диагноз основывается
на особенностях клинической картины
— наличии эритематозно-сквамозных
очагов поражения на коже лица в виде
бабочки, на коже средней части груди,
межлопаточной области, а также на
наличии эрозивных участков и спавшихся
пузырей, положительного симптома
Никольского, обнаружении акантолитических
клеток в мазках-отпечатках, данных
гистологического исследования (наличие
внутриэпидермальных щелей, пузырей и
фолликулярного гиперкератоза).
Лечение
пузырчатки должно быть комплексным,
однако основными препаратами терапии
этого дерматоза являются кортикостероидные
гормоны и цитостатики, т.е. иммунодепрессивные
препараты. Кортикостероиды комбинируются
с препаратами калия и кальция,
анаболическими гормонами, витаминами,
гемотрансфузиями и антиульцерогенными
средствами (альмагель, фосфалюгель и
др.). Кроме того, используется
экстракорпоральнаядетоксикация
(гемосорбция, плазмаферез). Наружно
применяют анилиновые красители (2%
раствор метиленового синего, бриллиантового
зеленого, жидкость Кастеллани),
кортикостероидные кремы и др.
Это хроническое
аутоиммунное заболевание с наличием
IgA-антител
против структурных компонентов
дермальных сосочков вблизи базальной
мембраны. По современным представлениям,
ГДД является полиэтиологическим
синдромом, развивающимся у лиц, страдающих
изменением тонкого кишечника с
нарушением процессов всасывания
преимущественно белков злакового
происхождения, т.е. синдромом мальабсорбции
— глютенчувствительной энтеропатией
(ГЧЭ) и последующим формированием
иммуноаллергических реакций.
Отмечаются жалобы
на зуд, жжение и болезненность в очагах
поражения. При осмотре обнаруживаются
высыпания, характеризующиеся истинным
полиморфизмом. Среди первичных элементов
можно выделить: 1) уртикароподобные
эритематозные элементы, которые,
сливаясь или группируясь, образуют
различные очертания и фигуры; 2)
напряженные пузырьки на отечном
эритематозном основании, имеющие
выраженную тенденцию к группировке
и герпетиформное расположение.
Вскрываясь, они образуют эрозии на
отечном фоне, по периферии которых
видны обрывки покрышек пузырьков. На
поверхности эрозий образуются корки,
под которыми быстро наступает
эпителизация, оставляя нередко очаги
гиперпигментации; 3) напряженные пузыри
диаметром 0,5-2 см на фоне вышеописанных
элементов. Слизистые оболочки полости
рта у взрослых поражаются редко, но в
детском возрасте они нередко вовлекаются
в патологический процесс. У детей также
чаще появляются пузырные элементы
и в меньшей степени наблюдается
группировка сыпи.
Диагноз ГДД
основывается на:
1) наличии
субэпидермальных пузырей на
гиперемированном отечном основании,
сопровождающихся чувством жжения,
зудом; 2) наличии наряду с пузырями
пятнистых, уртикароподобных и везикулезных
элементов, отличающихся группировкой;
3) циклическом хроническом течении
заболевания; 4) эозинофилии в пузыре и
нередко в крови; 5) отсутствии
акантолитических клеток; 6) отрицательном
симптоме Никольского; 7) повышенной
чувствительности к препаратам йода
(диагностическая компрессная проба
с мазью, содержащей 50% йодида калия,
проба Ядассона); 8) обнаружении в биоптатах
кожи методом прямой иммунофлюоресценции
фиксированных, гранулярно расположенных
IgA
в дермоэпидермальной зоне или в
сосочковом слое дермы; 9) обнаружении
в сыворотке крови больных методом
непрямой иммунофлюоресценции
IgA-антиэндомизийных, IgA-анти-ретикулиновых
и IgA-антиглиадиновых антител; 10)
обнаружении при исследовании биоптатов
тонкого кишечника субатрофии или
атрофии ворсинчатого аппарата; 11)
высокой терапевтической эффективности
препаратов сульфонового ряда (ДДС,
авлосульфона, дапсона и т.д.).
Лечение
должно быть комплексным. Оно включает
в себя обязательное и строгое соблюдение
больными аглютеновой диеты (исключение
из рациона питания продуктов, содержащих
глютен, т.е. изготовленных из ржи,
пшеницы, овса и ячменя); применение
препарата ДДС по 0,005 2-3 раза в день
5-дневными циклами; ферментных
препаратов, улучшающих процессы
пищеварения; антигистами новых
средств и витаминов. В тяжелых случаях
назначается кортикостероидная терапии,
по в меньших дозах, чем при пузырчатке.
Наружно: достаточно
ограничиться проколом пузырей и
смазыванием пораженных участков
спиртовыми растворами анилиновых
красителей.
Вопросы для
самоподготовки:
1. Назовите
разновидности пузырчатки.
2. Какие первичные
морфологические элементы возникают
при пузырчатке?
3. Какова клиническая
картина герпетиформного дерматита
Дюринга?
4. Где может
начинаться поражение при пузырчатке?
5. Какие клинические
разновидности отмечаются при
герпети-формном дерматите Дюринга?
6. Назовите
разновидности выявления симптома
Никольского.
7. Где располагается
пузырь по отношению к слоям кожи при
пузырчатке?
8. Где располагается
пузырь при герпетиформном дерматите?
9. Какие препараты
наиболее эффективны при лечении
пузырчатки ?
10. Какова одна
из причин, вызывающих появление
герпетиформного дерматита Дюринга?
В патогенезе
развития вирусных дерматозов большая
роль принадлежит снижению иммунитета,
вегетоневрозам, а проникновению
инфекции способствует травматизация
кожи и слизистых оболочек. Вирусы
могут передаваться воздушно-капельным
путем, при прямом контакте с больным,
а также внутриутробно и даже через
инфицированные белье и предметы
домашнего быта. У детей вирусные
дерматозы чаще возникают на втором
году жизни, когда исчезает пассивный
материнский иммунитет.
Инкубационный
период при инфицировании вирусами
длится от 2-3 дн. до 3-6 нед.
Классификация
вирусных заболеваний: 1) группа герпесов
— простой пузырьковый и опоясывающий
лишай, 2) группа оспы — контагиозный
моллюск, 3) группа акантом — простые,
плоские, юношеские и подошвенные
бородавки, остроконечные кондиломы.
Простой пузырьковый
лишай
вызывается вирусами, обладающими
тропизмом к коже, слизистой оболочке
и нервной системе — производным
эктодермы. Эта группа вирусов находится
в симбиозе со стафилококками. Они
персистируют у вирусоносителей в
качестве потенциальных возбудителей
на протяжении жизни. Факторы, снижающие
иммунитет (переохлаждение, инфекционные
заболевания, перегревание и УФО), могут
способствовать переходу вирусов в
активную форму и вызывать рецидив
простого пузырькового лишая. Но бывает
только первичное проявление инфекции,
однократное ее выражение и исчезновение
с последующим явлением стойкого
иммунитета. Заболевание проявляется
очагом эритематозной, слегка отечной
кожи или участка слизистой, на котором
появляются мелкие, сгруппированные
пузырьки, содержимое которых быстро
мутнеет. Если пузырьки вскрываются, то
образуется эрозия полициклических
очертаний с серозно-гнойными корочками.
Очаги локализуются на лице, губах,
слизистой полости рта (герпетический
стоматит), крыльях носа, роговице и
половых органах. Перед появлением
высыпаний пациенты могут отмечать
общую слабость, озноб, чувство покалывания
или жжения в месте будущего поражения,
расстройство деятельности
желудочно-кишечного тракта, которое
чаще бывает у детей. Заболевание может
быть рецидивирующим, абортивным,
отечным, зостериформным (локализация
по ходу нервов) и иметь тяжелую язвенную
форму.
Опоясывающий
лишай.
Проявлению болезни предшествуют
болезненные ощущения и жжение, повышение
температуры тела, головная боль,
лихорадка, ухудшение общего самочувствия.
Очаг поражения в виде эритематозной и
отечной кожи с сгруппированными
пузырьками на поверхности локализуется
по ходу иннервации участка кожи,
поражение нередко бывает симметричным.
Содержимое пузырей может быть
геморрагическим, в основании элементов
нередко развивается гангренизация.
Заболевание часто осложняется пиодермией.
Как правило, поражение сопровождается
болями, особенно при вовлечении в
процесс верхней ветви тройничного
нерва. Различают следующие разновидности
лишая; 1) абортивную, 2) геморрагическую,
3) гангренозную (некротизация и
изъязвления), 4) буллеэную и 5)
генерализованную формы. Считают, что
возбудитель опоясывающего лишая —
Strongi-loplasma
zonae
— идентичен вирусу ветряной оспы и что
у детей, перенесших ветряную оспу,
вырабатывается иммунитет к опоясывающему
лишаю. А у взрослого человека при условии
пониженного иммунитета при контакте
с болеющими ветряной оспой детьми
через инкубационный период (7-8 дн) могут
возникнуть проявления опоясывающего
лишая. Обычно у взрослых лишаи не
рецидивирует, но рецидивы возможны при
наличии заболевания ВИЧ-инфекцией,
злокачественными новообразованиями
и болезнями крови. Осложнениями
опоясывающего лишая являются пиодермия,
изъязвления, рубцы, невралгия и парезы
мышц, парез тройничного или лицевого
нерва, изъязвление роговицы и панофтальмия.
Обычно опоясывающим лишаем болеют
лица пожилого возраста, а у детей
лишай проявляется редко, что, вероятно,
связано с наличием иммунитета у
большинства из них после перенесенной
ветряной оспы.
Дифференциальный
диагноз простого пузырькового лишая
проводится с эрозивным твердым шанкром,
при котором имеются уплотнение в
основании, эрозия округлых, а не
полициклических очертаний, не
обнаруживается бледная трепонема и
нет выраженного регионарного лимфаденита;
при острой язве вульвы отмечаются
резкая болезненность и температурная
реакция; при афтах слизистой рта нет
полициклических очертаний краев. От
простого пузырькового лишая и рожистого
воспаления опоясывающий лишай отличается
локализацией по ходу иннервации,
наличием предшествующих и во время
болезни болей, иногда весьма выраженных.
Лечение.
При лечении вирусных дерматозов —
простого пузырькового и опоясывающего
лишая — необходимо стимулировать
выработку интерферона путем назначения
внутрь индукторов интерферона
(витамины группы В, дибазол по 1/2 таблетки
1 раз в день для взрослых, а также витамины
С и Р), иммуностимуляторов (метилурацил
и пентоксил), циклоферон, виферон,
иммунофан.
Наружно рекомендуется
применять мази с интерфероном, при
осложнении пиодермией — мази
гиоксизоновую, оксикорт, для улучшения
эпителизации через день можно назначить
солкосерил. При рецидивирующем
пузырьковом лишае применяют
антигерпетическую поливакцину 2 раза
в неделю (три цикла).
Бородавки.
Вирусы входят в семейство Papova,
делятся на акантоматозные, папилломатозные
и вакуолизирующие штаммы, из них 5
папилломатозных штаммов являются
причиной развития бородавчатых
дерматозов. Простые бородавки вызываются
II типом вируса, передаются
непосредственно или через инфицированные
предметы. Входными воротами являются
травмы кожи, которым сопутствовали
гипергидроз, снижение кислотности
водно-липидной мантии, может быть, и
аутоинокуляция.
Болезненность
отмечается при локализации в области
околоноггевого валика, в подногтевой
зоне и при расположении на подошве, так
как бородавка при ходьбе вдавливается
в толщу стопы. Клинически бородавки
похожи на папулы, приподнимаются над
уровнем кожи серовато-беловатого цвета,
но со временем темнеют от загрязнения.
Иногда бородавки сливаются, образуя
бугристые участки. На ладонях и подошвах
бородавки почти не приподнимаются над
уровнем кожи и имеют гладкую поверхность,
эти бородавки вызываются I вирусом
папилломы человека.
Гистология: в
основе бородавки лежат явления
папилломатоза и гиперкератоза.
Дифференциальный диагноз проводится
с бородавчатым туберкулезом кожи,
при котором вокруг имеется фиолетово-красная
каемка, а в центре — атрофия, со
старческими бородавками и мозолями.
Лечение.
Простые бородавки (Verrucae
vulgares)
нередко поддаются лечению внушением,
подкрепленным приемом витаминов,
кондилином. Можно применить
диатермокоагуляцию, жидким азотом
(избегать давления при процедуре).
Подошвенные бородавки также удаляют
при помощи электрокоагуляции и кюретажа.
К указанным методам лечения можно
добавить смазывания противовирусными
мазями — теброфеновой, бонафтоновой
и др.
Плоские юношеские
бородавки
вызываются дермотропными вирусами III
типа, которые легко внедряются при
снижении кислотности в морфологически
незрелый эпидермис у детей. Бородавки
имеют плоскую или полушаровидную
гладкую поверхность, округлые или
полигональные очертания, размеры от
просяного зерна до чечевицы, цвет
нормальной кожи или желтовато-розоватого,
локализуются на лице, шее, тыле кистей,
иногда на месте царапины имеют линейное
расположение.
Гистологически
обнаруживаются акантоэ и гиперкератоз.
Необходимо дифференцировать с красным
плоским лишаем.
Лечение.
Аналогичное при вульгарных бородавках,
может быть эффект от кератолитических
мазей, УФО, витаминов группы В,
противовирусных мазей.
Остроконечные
кондиломы.
Возбудителем является акантома-тозный
вирус V типа, поражение чаще локализуется
в области половых органов и ануса на
фоне выделений гонорейного, три-хомонадного,
хламидийного или неспецифического
характера, а также развивается из-за
несоблюдения правил гигиенического
ухода. Заболевание может передаваться
во время половых контактов.
Клинически поражение
представляется папулоподобным элементом
на тонкой ножке мягковатой консистенции
розоватого или телесного цвета с
поверхностью в виде сетки из полосок,
разделяющих элемент на множество долек
и напоминающих ягоду малины, цветную
капусту или толстый гребень петуха. У
детей поражение встречается редко и
обычно может локализоваться в
носогубной складке, в углах рта.
Дифференцировать необходимо с широкими
кондиломами, при которых имеется широкое
основание, они плотноватые, поверхность
не имеет дольчатого строения и на них
обнаруживаются бледные трепонемы.
При остроконечных кондиломах имеет
смысл исследовать кровь на реакцию
Вассермана.
Лечение
проводится методом криодеструкции,
смазывание кондилом, диатермокоагуляции,
смазывания 10% раствором нитрата
серебра. После отторжения кондилом
нужно дезинфицировать очаги темным
раствором перманганата калия с
последующим нанесением оксолиновой
или теброфеновой мази, кондилина.
Контагиозный
моллюск
является весьма заразительным
заболеванием, передающимся
непосредственно при контакте и через
предметы, загрязненные возбудителем
Molitor
hommis,
который считается самым крупным
фильтрующимся вирусом. Инкубационный
период — от 2 нед. и до нескольких
месяцев, заболевание чаще поражает
детей. У взрослых подвержены болезни
пловцы и спортсмены, занимающиеся
спортом в закрытых помещениях. Среди
взрослых контагиоэный моллюск нередко
обнаруживается у супругов в области
лобка, ягодиц, прилегающих отделов
бедер и на половых органах. У детей
поражение чаще располагается на лице,
шее, груди и на плечах. Заболевание
проявляется папулами размером от
просяного зерна до чечевицы; мелкие —
округлых очертаний и полушаровидные,
а более крупные — слегка овальных
очертаний и плоские, в центре с
пупковндным вдавлением, окраска
элементов телесного цвета с перламутровым
оттенком и нередко по краям розоватого
цвета. Элементы моллюска могут быть
единичными и множественными, некоторые
сливаются, иногда после расчесов
поражение осложняется пиодермией. Для
подтверждения диагноза производится
сдавливание элемента моллюска из
которого при этом выделяется
творожисто-подобное содержимое, в
котором микроскопически обнаруживаются
эпителиальные клетки с крупными
протоплазматическими включениями
— «моллюсковыми тельцами». Лечение
заключается в выскабливании острой
ложечкой Фолькмана и смазывании
раствором йода, диатермокоагуляции,
прижигании трихлоруксусной кислотой.
Вопросы для
самоподготовки:
Какие заболевания
вирусной этиологии проявляются
пузырьковыми высыпаниями?
Какие вирусные
заболевания на коже проявляются без
воспалительных явлений?
Какие факторы
могут провоцировать появление простого
герпеса?
Какие формы
опоясывающего лишая Вы знаете?
Назовите методы
лечения простого пузырькового лишая.
Какие разновидности
бородавок Вы знаете?
Какие препараты
являются индукторами выработки
интерферона ?
Почему может
рецидировать опоясывающий лишай?
Какова клиника
остроконечных кондилом?
Как подтвердить
диагноз контагиозного моллюска?
Студенты
должны знать:
этиологию и патогенез, течение сифилиса,
клинические особенности первичного
сифилиса, дифференциальный диагноз.
Студенты
должны уметь:
диагностировать клинические формы и
стадии сифилиса, проводить дифференциальную
диагностику в типичных случаях.
В процессе
самоподготовки студенты должны
подготовить реферативные сообщения
по теме:
а) Причины роста
венерических болезней;
б) Ошибки диагностики
сифилиса;
в) К морфологии
бледной трепонемы.
Сифилис (Syphilis,
Lues)
— хроническое контагиозное инфекционное
заболевание, поражающее все органы и
ткани человека и характеризующееся
длительным течением с периодическими
рецидивами и ремиссиями. Существенной
особенностью болезни является
клиническое ее проявление на коже и
слизистых оболочках. Заражение
сифилисом в основном происходит
половым путем, реже отмечаются случаи
бытового заражения. Частота регистрации
случаев бытового сифилиса во многом
определяется общей и санитарной
культурой населения, санитарно-гигиеническими
условиями жизни. Заражение возможно
через поцелуи с больными, у которых
на губах или слизистой рта имеются
эрозированные сифилитические высыпания,
через предметы домашнего обихода
(посуда, сигареты, помада и др.).
Медицинский персонал (врачи-хирурги,
акушеры-гинекологи, стоматологи,
оториноларингологи, венерологи,
акушерки, медицинские сестры,
лаборанты) может заразиться при
обследовании больного или при
проведении лечебных процедур и
несоблюдении мер предосторожности.
Эти случаи относятся к профессиональному
сифилису. Возможно заражение сифилисом
при переливании крови, взятой от донора,
больного сифилисом. Врожденный сифилис
развивается при инфицировании плода
через плаценту в период беременности
больной сифилисом.
Этиология.
Возбудитель сифилиса—бледная
трепонема
(Treponema
pallidum)
относится к отряду Spirochaetalis,
семейству Spirochaetaceae,
роду Treponema.
Она имеет спиралевидную форму (8—12
закругленных завитков одинаковой
величины), однако может иметь и форму
цисты, L-форму. Длина возбудителя
составляет обычно 6—14 мкм, толщина —
0,2—0,5 мкм.
Размножается
возбудитель путем поперечного деления
на две части и более. Существует, однако,
мнение о других возможных способах
размножения, например путем
сегментообразования. Для бледной
трепонемы очень характерны разнонаправленная
подвижность и плавность движений
При неблагоприятных
условиях для жизнедеятельности бледной
трепонемы (антибиотикотерапия, большое
количество антител в организме больного
и проч.); наблюдается цистообразование
и появление L-форм. Цисты образуются в
результате свертывания бледной трепонемы
в клубок, при этом она покрывается
многослойной оболочкой, защищающей
ее от проникновения антибиотиков и
антител. Из цисты при соответствующих
условиях снова могут образовываться
спиралевидные формы микроорганизма. Бледная
трепонема хотя и окрашивается анилиновыми
красителями, но воспринимает краску
слабо. Благодаря этой особенности она
и получила название бледной. Следует
также отметить, что при окраске препарата
не обнаруживается такой характерный
дифференциальный признак возбудителя,
как плавность и разнообразие движений,
отличающий бледную трепонему от других
спирохет сапрофитов (щечной, зубной
и др.).
Наиболее эффективным
способом обнаружения бледной трепонемы
при диагностике сифилиса является
не окраска мазков, а исследование в
нативном препарате с использованием
светового микроскопа, имеющего
параболоид-конденсор. Это позволяет
обнаружить в затемненном поле зрения
при боковом освещении лампой в капле
серозной жидкости или лимфы (серума),
взятой из очага поражения кожи или
слизистой оболочки, различные светящиеся
твердые частицы (лейкоциты,
эпителиальные клетки), в том числе и
живые подвижные бледные трепонемы.
Такой способ выявления возбудителя
сифилиса называется методом
микроскопического исследования в
темном поле зрения.
При этом исследуемый объект освещается
только косыми лучами, попадающими
непосредственно в объектив микроскопа.
Он становится видимым на темном фоне
благодаря отражению в объективе
микроскопа. В связи с тем что бледная
трепонема слабо преломляет свет, она
определяется в виде тонкой светящейся
пунктирной спирали, так как выпуклые
стороны ее завитков интенсивнее
отражают свет. Обнаруживают
бледную трепонему обычно в период
активного проявления сифилиса на коже
и слизистых оболочках в первичной
сифиломе, эрозированных папулах,
мокнущей поверхности широких
кондилом и др. Предварительно
поверхность эрозии, язвы или других
активных элементов сифилиса очищают
от гноя, корочек, чешуек ватным тампоном,
смоченным изотоническим раствором
натрия хлорида. После этого поверхность
слегка поглаживают бактериологической
петлей до появления капли серума,
которую переносят на предметное стекло,
предварительно обезжиренное смесью
Никифорова (этиловый спирт и эфир в
равных частях). Рядом наносят такую же
каплю изотонического раствора натрия
хлорида. Эти капли смешивают, накрывают
покровным стеклом, помещают препарат
под микроскоп (объектив х 40, окуляр х
10) на верхнюю линзу темнопольного
конденсора, наносят каплю иммерсионного
масла и проводят микроскопирование.
При отрицательном результате такое
исследование повторяют несколько раз
после предварительного применения
больным примочек с изотоническим
раствором натрия хлорида. В случаях
отрицательного результата исследования
на бледную трепонему в период
активного течения заболевания проводят
микроскопирование пунктата рсгионарного
лимфоузла. Однако не всегда при этом
можно обнаружить возбудителя
сифилиса. В сифилитических проявлениях
бледная трепонема не обнаруживается:
при технических
погрешностях
(неправильном взятии материала для
исследования, неправильном
микроскопировании); при
лекарственной терапии
(лечении сопутствующих заболеваний,
самолечении). Вне
организма бледная трепонема малоустойчива.
Оптимальная температура для ее
жизнедеятельности +37 °С. Губительное
действие на нее оказывает высушивание,
при температуре 100°С она погибает
моментально, при 60 °С — в течение 15
мин, при 40— 45 °С—через 4—6 ч. К низким
температурам бледная трепонема
более устойчива. При температуре —78
°С жизнеспособность ее сохраняется в
течение одного года, в тканях трупа на
холоде она патогенна 2—3 суток и более.
Губительное
действие на возбудителя сифилиса
оказывают различные антисептические
препараты (раствор сулемы 1 : 4000, 0,5 %
раствор фенола, 60 % этиловый спирт и
др.). Под влиянием кислот, оснований
даже 0,5 % концентрации, мыльной пены
бледная трепопема утрачивает свою
подвижность.
Условия заражения
сифилисом.
Заражение сифилисом происходит при
попадании на слизистые оболочки или
поврежденную кожу бледной трепонемы.
Причем повреждение кожи при этом может
быть незначительным (только рогового
слоя эпидермиса), даже невидимым
невооруженным глазом. Для развития
заболевания достаточно проникновения
в организм человека небольшого количества
(1—2) бледных трепонемы. Известны случаи
развития заболевания в результате
переливания крови от доноров, болеющих
сифилисом, включая период инкубации
и скрытое течение болезни (трансфузионный
сифилис). Поэтому перед сдачей крови
все доноры должны пройти тщательное
клиническое и серологическое обследование
для исключения заболевания сифилисом.
Общее течение
сифилиса следующее.
1. Время от момента
заражения до появления первых
клинических симптомов заболевания
составляет в среднем 3—5 недель —
инкубационный
период.
2. Через 3—5 недель
на месте внедрения бледной трепонемы
появляется твердый шанкр (Ulcus
durum,
syphiloma
primaria)—
первый
клинический признак заболевания,
3. Спустя 6—7 дней
после появления твердого шанкра
увеличиваются регионарные лимфатические
узлы—регионарный
бубон
(adenitis
regionaris).
В последующие 7 дней бубон
развивается с противоположной
симметричной стороны.
С момента появления
твердого шанкра наступает первичный
период сифилиса,
который длится 6—9 недель.
В начале развития
болезни (первые 2—3 недели) классические
серологические реакции крови (реакция
Вассермана) отрицательны. Поэтому такой
сифилис принято называть первичным
серонегативным
(lues
primaria
seronegativa).
Отмечается последовательность нарастания
клинических проявлений болезни.
4. Через 3 недели с
момента появления твердого шанкра
упомянутые выше серологические реакции
крови становятся положительными, и
такой сифилис называют первичным
серопозитивным
(lues
primaria
seropositiva).
В конце первичного серопозитивного
сифилиса у больных может регистрироваться
увеличение всех лимфатических узлов
(сифилитический полиаденит). При
этом у части больных появляются общая
слабость, головная боль, субфебрильная
температура. Общие симптомы
сифилитической инфекции возникают
вследствие ее генерализации (спирохетный
сепсис). В этот период могут появляться
также диспепсические жалобы, булимия
боль в суставах, костях и мышцах
(чаще ночью). Ухудшение самочувствия
больного нередко ошибочно определяют
как гриппозное состояние. Такой
продромальный период болезни длится
5—7 дней, и чаще всего без какого-либо
перерыва заболевание переходит во
вторичный период
(lues
secundaria). 5.
Вторичный период сифилиса начинается
с момента появления мономорфных или
полиморфных высыпаний на различных
участках кожи и слизистых оболочках
(розеолы, папулы, реже — пустулы) и
длится около 2—3 лет. В течение этого
срока происходит периодизация клинических
проявлений сифилиса на коже и слизистых
оболочках, что послужило основанием
для выделения вторичного свежего,
вторичного рецидивного и вторичного
латентного сифилиса.
Первое появление
на коже и слизистых оболочках
вторичных сифилидов, которые исчезают
через 3,0—90 дней (1—Змее.), отражает
клинику вторичного
свежего сифилиса
(Lues
secundaria
recens).
После разрешения вторичных свежих
сифилидов на протяжении более или
менее длительного срока, в основном
соответствующего длительности вторичного
свежего сифилиса (1—3 мес.), никаких
видимых изменений на коже и слизистых
оболочках не обнаруживается, и такой
сифилис называется вторичным
скрытым, или
латентным
(lues
secundaria
latens).
Продолжительность его составляет в
среднем 1—3 мес., но бывает и больше.
Если лечение не проводится или больной
лечится неполноценно, несистематически,
появляются высыпания, характеризующие
вторичный
рецидивный сифилис (lues
secundaria
recidiva).
Клинические проявления такого
сифилиса (папулы, розеолы, пустулы)
отличаются от аналогичных морфологических
элементов при вторичном свежем сифилисе
меньшим их количеством, большими
размерами, более бледной окраской,
склонностью к группировке и
ограниченной локализации (места
наибольшего раздражения). Эти высыпания;
самопроизвольно (в среднем через 2—3
мес.) исчезают а наступает снова вторичный
латентный сифилис. Продолжительность
его различна, что обусловлено сложными
иммунобиологическими процессами
макроорганизма, взаимоотношением между
макро- и микроорганизмом. Он может
длиться несколько месяцев, и даже: до
перехода в третичный сифилис. При
отсутствии лечения вторичный сифилис
продолжается 2—4 года. В этот период
возможны повторные рецидивы высыпаний
lues
secundaria
recidiva,
а также рецидивы заболевания и в
более поздние сроки.
6. Спустя 4—6 лет,
а иногда даже через десятилетня
вторичный сифилис может перейти в
третичный (lues
tertiaria),
при котором на коже и слизистых оболочках
появляются бугорки и гуммы. Они могут
располагаться не только на коже и
слизистых оболочках, но и во внутренних
органах, костях, суставах. Эти поражения
носят, как правило, разрушительный
характер (lues
III
activa).
Активные проявления
третичного периода заболевания могут
исчезать или вообще отсутствовать—
скрытый
период третичного сифилиса
(lues
III
latens).
Длительность этого периода неопределенная
(3—10 лет и более).
7. При отсутствии
лечения или неполноценном лечении
больных после обычно длительного
скрытого периода могут развиваться
тяжелые поражения центральной нервной
системы (прогрессивный паралич, спинная
сухотка, менинговаскулярный сифилис)
-— Lues
nervosa.
В последние годы
участились случаи скрытого
сифилиса (lues
latens).
Эта форма характеризуется положительными
серологическими реакциями при отсутствии
специфических проявлений болезни на.
коже, слизистых оболочках, изменений
со стороны нервной системы, внутренних
органов, суставов. Установить период
и сроки заболевания не всегда удается,
поскольку и сам больной не знает
времени своего заражения. Такую форму
заболевания принято диагностировать
как сифилис
скрытый, неуточненный.
В группу латентного
сифилиса включают также случаи
длительного бесеимптомного течения
болезни, а также после спонтанного
исчезновения клинических проявлений
luesa
и после приема по поводу сопутствующих
заболеваний антибиотиков, дозы которых
были/недостаточными для полного
излечения заболевания. Причем, если
с момента заражения прошло не более
двух лет, такие случаи диагностируют
как ранний
скрытый сифилис,
если же с момента заражения прошло
более двух лет — как сифилис
скрытый поздний.
Различают также
обезглавленный
сифилис,
который характеризуется генерализацией
инфекции без предшествующей первичной
сифиломы. Это наблюдается в том
случае, если внедрение бледной трепонемы
происходит минуя кожный или слизистый
барьер, например при глубоких порезах,
уколах, при переливании крови от
донора, больного сифилисом (трансфузионный
сифилис).
Клиника такого сифилиса характеризуется
появлением генерализованных высыпаний,
соответствующих проявлениям вторичного
периода сифилиса через 2—2,5 мес.
после заражения. Нередко им предшествуют
продромальные явления (лихорадка,
головная боль и т. д.). В дальнейшем
течение заболевания обычное.
Редкой формой
заболевания, особенно в настоящее
время, является злокачественный
сифилис
(Syphilis
maligna).
Развитие его может быть обусловлено
значительным снижением защитных
реакций организма вследствие хронических
интоксикаций (алкоголизм, наркомания)
или других тяжелых общих заболеваний
(туберкулез, малярия и др.). Течение
злокачественного (сифилиса характеризуется
сокращением инкубационного периода
до нескольких дней (7—10). Появляющаяся
первичная сифилома нередко обладает
склонностью к периферическому росту,
глубокому распаду длительность
первичного периода также сокращается
до 3—4 недель. Нередко во вторичном
периоде заболевания у больных наблюдаются
пустулезные высыпания (импетиго, эктимы,
рупии), сопровождающиеся ими явлениями,
повышенной температурой тела. Могут
появляться глубокие изъязвления
слизистых оболочек. Явления полиаденита
чаще всего отсутствуют и серологические
реакции крови могут быть отрицательными.
Классификация
сифилиса.
1. Первичный
серонегативный сифилис (Lues
I
seronegativa).
2. Первичный
серопозитивный сифилис (Lues
I
seropositiva).
3. Вторичный свежий
сифилис (Lues
II recens).
4. Вторичный
рецидивный сифилис (Lues
II recidiva).
5. Вторичный
латентный сифилис (Lues
II latens).
Третичный активный
сифилис (Lues
III
activa).
Третичный скрытый
сифилис (Lues
III
latens)
диагностируют у больных, не имеющих
клинических проявлений болезни, но в
прошлом перенесших активные проявления
третичного периода.
Скрытый сифилис
ранний (Lues
latens
praecox).
Скрытый сифилис
поздний (Lues
latens
tarda).
Ранний врожденный
сифилис (от 0 до 4 лет) (Lues
congenita
praecox).
11. Ранний врожденный
сифилис скрытый (Lues
ongenita
latens
praecox),
Поздний врожденный
сифилис (от 4 лет и более) (Lues
congenita
tarda),
Поздний врожденный
сифилис скрытый (Lues
сongenita.
latens
tarda).
Висцеральный
сифилис (с указанием пораженнoгo
органа) (Lues
visceralis).
15. Сифилис нервной
системы (Lues
nervosa
praecox;
tarda).
16. Сухотка спинная
(Tabes
dorsalis).
17. Прогрессивный
паралич (Paralitis
progressiva).
МКБ
Х пересмотр
А 50. Врожденный
сифилис.
А 50.0. Ранний
врожденный сифилис с симптомами.
А 50.1. Ранний
врожденный сифилис скрытый.
А 50.2. Ранний
врожденный сифилис неуточненный.
А 50.3. Позднее
врожденное сифилитическое поражение
глаз.
А 50.4. Поздний
врожденный нейросифилис (ювенильный
нейросифилис).
А 50.5. Другие формы
позднего врожденного сифилиса с
симптомами.
А 50.6. Поздний
врожденный сифилис скрытый.
А 50.7. Поздний
врожденный сифилис неуточненный.
А 51. Ранний
сифилис.
А 51.0. Первичный
сифилис половых органов.
А 51.1. Первичный
сифилис анальной области.
А 51.2. Первичный
сифилис других локализаций.
А 51.3. Вторичный
сифилис кожи и слизистых оболочек.
А 51.4. Другие формы
вторичного сифилиса.
А 51.5. Ранний сифилис
скрытый. А 51.9. Ранний сифилис
неуточненный.
А 52. Поздний
сифилис.
А 52.0. Сифилис
сердечно-сосудистой системы.
А 52.1. Нейросифилис
с симптомами.
А 52.2. Асимптомный
нейросифилис.
А 52.3. Нейросифилис
неуточненный.
А 52.7. Другие симптомы
позднего сифилиса.
А 52.8. Поздний
сифилис скрытый.
А 52.9. Поздний
сифилис неуточненный.
А 53. Другие и
неуточненные формы сифилиса.
А 53.0. Скрытый
сифилис, неуточненный как ранний или
поздний.
А 53.9. Сифилис
неуточненный.
Твердый шанкр
(первичная сифилома — Ulcus
durum,
sclerosis
primaria)
~ поверхностная эрозия или язва
блюдцеобразной формы, круглая или
овальная с ровными, резко отграниченными
от окружающих участков кожи краями.
При пальпации основания твердого
шанкра определяется выраженное
уплотнение в виде пластинки (хрящевой
плотности). Поверхность эрозии или язвы
гладкая, цвета сырого мяса, покрытая
скудным серозным отделяемым, благодаря
чему имеет своеобразный зеркальный
блеск (эрозивный твердый шанкр). Иногда
на поверхности твердого шанкра может
образоваться плотный налет серовато-.
желтого цвета, напоминающий испорченное
сало (язвенный твердый шанкр). При
этом воспалительных явлений со стороны
окружающей кожи и субъективных ощущений
не наблюдается.
Размеры шанкра
обычно составляют 10—20 мм в диаметре.
Твердый шанкр образуется на месте
внедрения бледной трепонемы в кожу
или слизистые оболочки.
Твердый шанкр
имеет следующие разновидности:
1) по
величине —
карликовый (20 мм в диаметр ре) и гигантский
(40—50 мм в диаметре и более); 2)
по количеству
— одиночный
и множественный; 3) по
локализации—генитальные,
экстрагенитальные, целующиеся
(отпечатки), биполярные; 4) по
форме —
подковообразный, кольцевидный, щелевидный
и др.; 5) по
характеру инфильтрата в основании
—пластинчатый,
узловатый, пергаментный; 6) по
внешнему виду
псевдодифтерический (поверхность
шанкра покрыта налетом только в
центральной части), ожоговый (выраженное
эрозирование поверхности шанкра),
геморрагический (петехии на дне шанкра).
Атипичные формы
твердого шанкра.1.
Шанкр-амигдалит
характеризуется асимметричным
увеличением и уплотнением небной
миндалины без образования эрозии и
язвы с четкими границами, ее, покраснением.
Сопровождается нередко болезненностью,
затруднением при глотании.
2. Шанкр-панариций
диагностируется при поражении
дистальной фаланги пальца кисти (чаще
указательного). Представляет собой
глубокую язву с дном, сокрытым
гнойно-некротическим распадом, края
ее неровные, нависающие или подрытые,
В глубине язвы нередко определяются
сухожилия. Весь палец булавовидно
вздут, синюшно-багровый, отечный.
Поражение сопровождается выраженной
болезненностью (стреляющая боль).
Регионарный лимфаденит (локтевой,
подмышечный) также болезнен, что еще
более затрудняет диагностику сифиломы.
3. Индуративный
отек возникает
преимущественно в области малых или
больших половых губ у женщин, крайней
плоти или мошонки у мужчин. Эрозия или
язва как признаки первичной сифиломы
могут отсутствовать или же быть
незаметными вследствие развившегося
асимметричного плотного отека.
Пораженный орган увеличен в размерах,
кожа приобретает синюшно-красный
оттенок, однако цвет ее может не
отличаться от внешне здоровой кожи, на
ощупь она плотная. При надавливании на
нее пальцем ямки не остается. Субъективными
ощущениями поражение не сопровождается,
при пальпации безболезненно. Регресс
этой формы твердого шанкра даже под
действием специфической терапии
происходит очень медленно.
Диагностика
атипичных форм первичной сифиломы
всегда затруднительна. В одних случаях
(индуративный отек, шанкр-амигдалит)
это объясняется отсутствием таких
характерных для нее клинических
признаков, как правильно округлая или
овальная форма эрозии или язвы, в других
(шанкр-панариций) — наличием выраженных
воспалительных явлений, болевых
ощущений. Может наблюдаться болезненный
с выраженными воспалительными явлениями
регионарный подмышечный лимфаденит,
сопровождающий. шанкр-панариций. При
атипичных формах шанкра с трудом
микроскопически обнаруживается бледная
трепонема. Большую роль в их диагностике
играют серологические исследования
крови.
При локализации
твердого шанкра на головке полового
члена или на внутреннем листке крайней
плоти может развиваться баланит
или баланопостит.
При этом воспаляется кожа всей головки
или внутреннего листка крайней плоти.
У женщин твердый шанкр, располагаясь
в области вульвы, может осложняться
воспалением слизистой оболочки всей
вульвы или влагалища (вульвит
или вульвовагинит).
При локализации
твердого шанкра у мужчин в области
венечной борозды или внутреннего листка
крайней плоти может развиться фимоз,
проявляющийся в виде отечности/
увеличений в размерах, покраснении и
болезненности полового члена. Вследствие
отечности крайней плоти головка не
открывается, из суженного отверстия
крайней плоти выделяется гной.
Если развивается
выраженный отек крайней плоти при
обнаженной головке полового члена,
возникает парафимоз.
Отечное и инфильтрированное отверстие
крайней плоти ущемляет головку. Поскольку
при этом происходят механические
нарушения крово- и лимфообращения,
то отечность увеличивается. При
несвоевременном вправлении головки
возможно омертвение тканей крайней
плоти.
Наиболее тяжелыми,
но гораздо реже встречающимися
осложнениями являются такие, как
гангренизация
и фагеденизм.
Обычно они развиваются у ослабленных
больных (хронические интоксикации —
алкоголизм, наркомания и др.) в
результате присоединения фузоспирилдезной
инфекции. Такие осложнения (фагеденизм)
характеризуются распространением
процесса некроза тканей вглубь и по
периферии очага поражения. На
поверхности шанкра образуется
грязно-серый или черный струп. При
удалении струпа остается глубокая
общирная язва с неровными краями,
наблюдаются повышение температуры
тела, озноб, головная боль и другие
общие явления. На месте гангренозной
язвы остается грубый неровный рубец.
Диагностика
осложненных форм твердого шанкра бывает
крайне затруднена. Для устранения
воспалительных явлений применяются
примочки с изотоническим раствором
натрия хлорида, что облегчает
микроскопическое обнаружение
возбудителя.
Гистологические
особенности твердого шанкра.
В дерме формируется воспалительный
плотный инфильтрат, состоящий из
множества лимфоцитов и плазматических
клеток. Кровеносные и лимфатические
сосуды в области инфильтрата
значительно изменены (эндо-, мезо-,
периваскулит). Сосудистые стенки
пронизаны клеточным инфильтратом,
наблюдаются пролиферация эндотелия,
облитерация и тромбоз отдельных
сосудов. Бледные трепонемы обнаруживаются
преимущественно внутри и вокруг
капилляров и лимфатических сосудов.
Обычно на 5—7-й или
10-й день. После появления твердого
шанкра увеличиваются близко расположенные
к нему лимфатические узлы. Величина их
напоминает размеры фасоли или лесного
ореха. Лимфатические узлы имеют
плотноэластическую консистенцию, не
спаяны между собой, с кожей и окружающими
тканями. При пальпации безболезненны,
подвижны. Кожа над ними без признаков
воспаления. Эти характерные изменения
лимфатических узлов при сифилисе носят
название регионарного
склераденита
(лимфаденита, бубона).
Спустя две недели
после появления твердого шанкра
развивается двусторонний
склераденит.
Редко наблюдается перекрестный
склераденит
— увеличение регионарного
лимфатического узла на противоположной
шанкру стороне.
В последние годы
течение первичного периода сифилиса
приобрело следующие особенности.
1. Удлинение
инкубационного периода (до 3—4 мес. у
отдельных больных).
2. Преобладание
язвенных шанкров и их множественность
у одного и того же больного.
3. Осложнение
твердого шанкра вторичной инфекцией
с развитием фимоза.
4. Возможное
отсутствие выраженного уплотнения в
основании твердого шанкра.
5. Довольно частая
экстрагенитальная локализация твердого
шанкра.
6. Отсутствие
специфического склераденита (иногда)
или его односторонность.
7. Частая регистрация
реакции обострения под действием
специфической терапии.
8. Более раннее
появление признаков вторичного свежего
сифилиса.
Студент должен
знать:
Течение вторичного
сифилиса
Клинические
проявления вторичного сифилиса
Клиника розеолезного
сифилиса и дифф. диагноз
Клиника и дифф.
диагноз вторичного папулезного сифилиса
Клиника и дифф.
диагноз сифилитической лейкодермы
Клиника и дифф.
диагноз сифилитической плешивости
Клиника и дифф.
диагноз третичного бугоркового сифилиса
Клиника и дифф.
диагноз гуммозного сифилиса
Студенты должны
уметь:
диагностировать клинические формы и
стадии сифилиса, проводить дифференциальную
диагностику в типичных случаях.
В процессе
самоподготовки студенты должны
подготовить реферативные сообщения
по теме:
Особенности
клиники течения вторичного сифилиса
Дифф. диагностики
вторичного периода.
Клинические
проявления вторичного сифилиса у
некоторых больных предшествуют
высыпаниям на коже и слизистых
оболочках. Наблюдаются общее недомогание,
головная боль ночью, боль в костях,
булемия, иногда субфебрильная температура
тела. Все эти явления проходят при
появлении сыпи.
Lues II
recens.
Обнаруживают
остатки твердого шанкра, регионарный
бубон, полиаденит и мономорфную или
полиморфную сыпь, состоящую из розеол,
папул, реже пустул. Серологические
реакции крови, а иногда и спинномозговой
жидкости положительны.
Lues II
latens.
Отсутствуют
высыпания, возможен полиаденит.
Результаты классических серологических
реакций крови, а иногда и спинномозговой
жидкости положительные.
Lues II
recldiva.
На коже
выявляют асимметрично расположенные
сгруппированные папулы, розеолы,
пустулы. У ряда больных обнаруживают
лейкодерму, специфическую алопецию.
Кроме
поражения кожи и слизистых оболочек
при вторичном сифилисе обнаруживают
изменения лимфатических узлов
(специфический полиаденит), а также
иногда поражения костной системы
(ревматоидная боль, остеопериостит,
артралгия); нервной системы (менингит,
радикулит); внутренних органов
(сифилитические аортит, миокардит,
гепатит, гастрит, гломе-рулонефрит и
др.).
При вторичном
свежем и вторичном рецидивном сифилисе
наблюдаются следующие разновидности
сифилида: пятнистый, папулезный,
пустулезный, пигментный, специфическое
облысение.
Характеристика
высыпаний вторичного периода сифилиса
(вторичных сифилидов)
Высыпания во
вторичном периоде сифилиса имеют
следующие характерные признаки.
1. Локализация
сифилидов—в любом месте.
2. Очертания
округлые, границы с внешне здоровой
кожей четкие.
3. Расположение
фокусное (отсутствие склонности к
периферическому росту и слиянию).
4. Окраска
розовато-красноватая с медным или
синюшным оттенком (розеолы розового
цвета).
5. Субъективные
ощущения отсутствуют.
6. Течение
доброкачественное, самопроизвольное
регрессирование без каких-либо стойких
изменений.
7. Контагиозность
сифилидов высокая (на поврежденной
поверхности папул кожи и слизистых
оболочек, широких кондилом, трещинах
и эрозиях находится огромное количество
высоковирулентных бледных трепонем,
которыми может инфицироваться здоровый
человек не только при половом контакте
с больным, но и в быту).
8. Серологические
реакции крови (реакция Вассермана,
осадочные) резко положительны с высоким
титром реагинов почти в 100 % случаев при
вторичном свежем сифилисе и в 96—98 %
случаев — при свежем вторичном рецидивном
сифилисе.
9. Реакция Яриша —
Герксгеймера — Лукашевича (реакция
обострения) часто наблюдается после
первого введения антибиотиков
больным вторичным сифилисом. Реакция
обострения проявляется повышением
температуры тела и другими общими
симптомами, возможно увеличение
Количества высыпаний, их яркости и
окраски. Через несколько часов после
начала специфического лечения
реакция обострения проходит. Она
отмечается при вторичном свежем сифилисе
у 70 % женщин и у 80 % мужчин, при вторичном
рецидивном сифилисе — у 10—20 % больных.
Папулезный сифилид
в виде свежей сыпи вторичного периода
сифилиса встречается редко, чаще
наблюдается при вторичном рецидивном
сифилисе. Характеризуется высыпанием
плотных, круглых, резко ограниченных,
лентикулярных или милиарных (редко)
папул величиной 3—6 мм в диаметре.
Окраска папул буровато-красная
(медно-красная); нередко, располагаясь
на конечностях, папулы приобретают
синюшный оттенок. Субъективными
ощущениями папулезные высыпания не
сопровождаются, отмечается резкая
болезненность при надавливании на
центр папулы пуговча-тым зондом (симптом
Ядассона). Характерно появление
чешуек на поверхности сифилитических
папул сначала в центре, а затем по-
периферии в форме венчика («воротничок
Биетта»). На месте папул остается
проходящая пигментация.
Пустулезный
сифилид — наиболее редко встречающаяся
форма высыпаний вторичного периода
сифилиса. Он развивается у ослабленных
больных, а также у лиц, употребляющих
алкоголь и наркотики. Клинические
разновидности пустулезного сифилида
приведены в схеме .
Угревидный,
оспенновидный и импетигоподобный
сифилиды,
чаще встречаются как проявления
вторичного свежего сифилиса, а
разновидности глубоких сифилидов —
эктимоподобный и рупиоидный —
наблюдаются преимущественно во
вторичном рецидивном периоде.
Преимущественная локализация
пустулезного сифилида на коже
волосистой части головы, в области
поясницы, голеней. Он может появляться
самостоятельно или в комбинации, с
другими сифилидами — папулезным,
лейкодермой и др.
Сифилитическое
облысение
наблюдается преимущественно при
вторичном рецидивном, реже при вторичном
свежем сифилисе (схема).
Мелкоочаговое
сифилитическое облысение
характеризуется появлением на
волосистой части головы (в области
висков и затылка) мелких, размером в
1—2-копеечную монету, округлых очагов
резкого поредения волос. Кожа в области
этих очагов не имеет каких-либо видимых
патологических изменений. Склонность
очагов облысения к периферическому
росту и слиянию отсутствует. Может
наблюдаться поражение в области бороды,
бровей, ресниц (симптом Пинкуса). Через
несколько недель или спустя 2—3 мес.
волосы обычно равномерно полностью
отрастают и очаги специфического
облысения исчезают. Мелкоочаговоё
сифилитическое облысение обусловлено
непосредственным поражением возбудителем
сосудов волосяного сосочка, что
приводит к развитию воспалительного
процесса в области сосочка волоса и к
нарушению его питания.
Диффузное
сифилитическое облысение
проявляется общим поредением волос
на голове без внешних патологических
изменений кожи. Это связано, вероятно,
с общетоксическим воздействием бледных
трепонем, поражением нервной и эндокринной
систем, регулирующих функциональное
состояние волосяного фолликула. Диагноз
этой формы сифилитического облысения
затруднен, особенно при дифференциальной
диагностике с себорейным диффузным
поредением волос (табл.2). Следует
помнить о частом сочетании различных
сифилидов при вторичном сифилисе
(алопеции с папулезными или пустулезными
высыпаниями на коже, с проявлением
специфических высыпаний на слизистой
оболочке рта и зева) и о положительных
результатах серологических исследований
крови (КСР).
Смешанная форма
сифилитического облысения — это
сочетание мелкоочагового и диффузного
выпадения волос.
Пигментный сифилид,
или сифилитическая лейкодерма
(leucoderma
syphilitica),
чаще встречается как проявление
вторичного рецидивного сифилиса, но
может наблюдаться и при вторичном
свежем сифилисе.
Клиническая картина
характеризуется появлением белесоватых
(гипо- или- депигментированных) пятен
округлой или овальной формы на фоне
гиперпигмен-тированной кожи на различных
участках тела (схемы).
Сифилитическая
лейкодерма может существовать многие
месяцы даже после проведения специфической
терапии. У
больных нередко обнаруживаются
патологические изменения в
спинномозговой жидкости, что
подтверждается наличием
нейродистрофических расстройств.
Пигментный сифилид (сифилитическую
лейкодерму) дифференцировать следует
с вторичной лейкодермой, которая
появляется после обратного развития
высыпаний при различных дерматозах —
псориазе, разноцветном лишае и др. Поражения
слизистых оболочек полости рта, губ,
зева, гортани, верхних дыхательных
путей, половых органов возникают во
вторичном периоде сифилиса одновременно
с кожными высыпаниями или изолированно
(при рецидивах). Сифилид слизистых
оболочек имеет три разновидности
(схема).
Пятнистый сифилид
наблюдается чаще на слизистых
оболочках миндалин, небного язычка,
мягкого неба, небно-язычных и
небно-глоточных дужек в виде различных
форм сифилитических розеол, которые
необходимо дифференцировать с
изменениями кожи при других
заболеваниях (схема1).
схема 1
Эритема, развившаяся
при слиянии розеол на слизистой
миндалин и мягкого неба у больных
вторичным свежим сифилисом, диагностируется
как эритематозная
сифилитическая ангина
(Angina
erythematosutti
luetica).
Папулезный
сифилид
слизистых оболочек часто сопровождает
кожные высыпания при вторичном
рецидивном сифилисе. Особенности
папулезного сифйлида следующие.
1. Высыпания на
слизистых оболочках наблюдаются
преимущественно в виде плоских и
округлых лентикулярных папул, имеющих
плотную консистенцию и окраску
темно-красного цвета.
2. Эпителий
поверхности папулезных элементов на
слизистой оболочке рта часто мацерируется
и поэтому видна белесоватая (опаловая)
окраска центральной части высыпаний.
3. Папулы могут
эрозироваться и сливаться.
4. Папулы не
сопровождаются субъективными ощущениями,
кроме случаев, когда они эрозируются,
что способствует присоединению вторичной
инфекции и возникновению ощущений
болезненности.
Наиболее характерно
поражение папулезным сифилидом слизистой
миндалин — сифилитическая папулезная
ангина (Angina
papulatum
luetica)
и области гортани, голосовых связок,
проявляющееся в осиплости голоса
(raucedo)
или афонии.
При дифференциальной
диагностике папулезного сифилида с
проявлениями красного плоского лишая,
дифтерии, различных форм ангин и
афтозного стоматита следует обращать
внимание на наличие типичных высыпаний
на коже, плотную консистенцию
основания элементов, отсутствие острого
развития. Подтверждают диагноз результаты
обнаружения бледной трепонемы в серуме
эрозированных элементов и серологического
исследования крови.
Третичный сифилис
(Lues
tertiaria)
развивается обычно у больных, нерационально
лечившихся или не получавших
противосифилитического лечения. Этот
период не является неизбежным в течении
сифилиса. Проявлению третичного сифилиса
способствуют хронические инфекции
и интоксикации (алкоголизм, наркомания),
физические и психические травмы,
старческий возраст, хронические
заболевания, снижающие сопротивляемость
организма. Возникают клинические
проявления третичного сифилиса через
3—5 лет после заражения, но могут
развиваться и через 8—10 и даже 50—60 лет
от начала заболевания. В настоящее
время третичный сифилис регистрируется
очень редко.
Клинические
проявления третичного сифилиса
характеризуются следующими
особенностями.
1. Сифилиды третичного
сифилиса проявляются в виде бугорков
(бугорковый сифилид) или гумм (гуммозный
сифилид).
2. Проявления
третичного сифилиса локализуются
преимущественно на ограниченном участке
кожи или слизистых оболочках.
3. Количество
третичных сифилидов исчисляется
десятками (бугорки), но могут
регистрироваться и единичные элементы
гуммы).
4. Нередко
обнаруживаются поражения внутренних
органов, двигательного аппарата,
центральной нервной системы.
5. Третичные сифилиды
характеризуются образованием
глубоких инфильтратов плотной
эластической консистенции, склонных
к распаду с последующим образованием
рубцов.
6. Проявления
третичного сифилиса практически мало
контагиозны, так как в них бледные
трепонемы содержатся в небольшом
количестве и они мало вирулентны.
7. Третичные
сифилиды, как правило, не сопровождаются
субъективными ощущениями.
8. Классические
серологические реакции положительны
лишь у 50—70 % больных.
9. Под воздействием
специфической терапии сифилиды
третичного периода быстро разрушаются.
10. Проявления
третичного сифилиса сопровождаются
выраженной деструкцией органа, что
приводит к нарушению его функции, а при
поражении жизненно важных органов —
к летальному исходу.
Бугорковый
сифилид
(Lues
tuberculosa)
проявляется в виде ограниченных
синюшно-красного цвета п6-лушаровидных
инфильтратов величиной .с горошину,
локализованных в сетчатом слое дермы.
Бугорки имеют плотную консистенцию
(схема).
Высыпания
располагаются сгруппированно, однако
склонности к слиянию обычно не
наблюдается. Через несколько недель
или месяцев бугорки постепенно уплощаются
и рассасываются с образованием
атрофических рубцов, с гиперпигментацией
по периферии. Сифилитические бугорки
могут распадаться с образованием
неглубоких язв округлой формы, края их
не подрыты, валикообразные, дно выполнено
некротизированной тканью. На месте язв
образуются мелкие атрофические рубцы,
окруженные пигментной каемкой.
Сгруппированные на ограниченном участке
мелкие рубцы разделены узкими
полосками здоровой кожи. Мозаичный
вид рубца (мозаичный рубец) образуется
при серпегинирующем бугорковом сифилиде.
Клинические проявления бугоркового
сифилида необходимо дифференцировать
с туберкулезной волчанкой (табл.3).
Гуммозный сифилид
(Lues
gummosa).
Сифилитическая гумма представляет
собой безболезненный, плотный,
эластической консистенции узел.
Располагается он в подкожной
клетчатке. В начале своего развития
с кожей и окружающей тканью не спаян,
подвижен. Гуммы размером с лесной
орех или голубиное яйцо, постепенно
увеличиваясь, достигают величины
куриного яйца и больше, резко выступая
над поверхностью кожи. Окраска их
приобретает выраженный синюшно-красный
оттенок, появляется болезненность,
узел спаивается с покрывающей его
кожей. Постепенно в центре инфильтрат
размягчается и узел вскрывается.
Через небольшое отверстие выделяется
студенистообразная жидкость, напоминающая
гуммиарабик, что и послужило основанием
для названия узла—гумма. Отверстие
постепенно увеличивается и образуется
язва с плотными, валикообразными
отвесными краями. В центральной ее
части обнажается гуммозный стержень
(некротизированные ткани), после его
отторжения формируется рубец, имеющий
втянутую форму. Гуммы чаще одиночны,
реже их несколько. Иногда разрешение
гумм происходит «сухим» путем, иногда
с последующим обызвествлением. Чаще
это наблюдается в области суставов,
где формируются плотные опухолевидные
образования, локализованные в подкожной
клетчатке (околосуставные узловатости)
(схема).
Гуммозный сифилис
наиболее часто локализуется на передней
поверхности голеней, на лбу, предплечьях,
слизистой оболочке носа, твердого и
мягкого неба, язычка.
Сифилитическую
гумму необходимо дифференцировать
с колликвативным туберкулезом кожи
(табл. 4).
Вопросы для
самоподготовки:
1. Клиника
розеолезного сифилиса и дифф. диагноз
2. Клиника и дифф.
диагноз вторичного папулезного сифилиса
Клиника и дифф.
диагноз сифилитической лейкодермы
4. Клиника и дифф.
диагноз третичного бугоркового сифилиса
Клиника и дифф.
диагноз гуммозного сифилиса
Назовите этиология
сифилиса.
Назовите пути
заражения сифилиса.
Течение сифилиса
Дифференциальный
диагноз первичного сифилиса
Атипичные формы
сифилиса
Осложненные
формы сифилиса
Врожденный
сифилис
Студент должен
знать: клинику
врожденного сифилиса, дифференциальный
диагноз.
Студент должен
уметь: уметь
диагностировать различные формы
врожденного сифилиса
Существует
плацентарный путь передачи сифилиса.
Наиболее опасным для потомства является
вторичный период сифилиса у матери.
Проникновение бледных трепонем в
организм плода осуществляется по
пупочной вене, через лимфатические
щели пупочных сосудов, а также с
током крови матери через измененную
токсинами бледных трепонем плаценту.
Выделяют следующие
формы врожденного сифилиса.
I. Врожденный
сифилис плода (Syphilis
congenita
faetus).
II. Врожденный
сифилис ранний (Syphilis
congenita
praecox)
(проявляющийся в возрасте до 2 лет).
III. Врожденный
сифилис поздний (Syphilis
congenita
tarda)
(проявляющийся в возрасте старше 4 лет).
IV. Врожденный
сифилис скрытый (Syphilis
congenita
latens):
а) ранний врожденный
сифилис скрытый;
б) поздний врожденный
сифилис скрытый.
1. Нередко отмечается
отставание в развитии новорожденного,
подкожная основа развита слабо, кожа
дряблая, цианотична, лицо маленькое,
сморщенное, напоминает старческое
(habitus
syphiliticus).
2. Поражения кожи:
а) напоминают
клинические проявления вторичного
периода приобретенного сифилиса (чаще
папулезные). Розеолы и папулы при
врожденном сифилисе склонны к слиянию,
на поверхности розеол нередко появляется
отрубевидное шелушение;
б) сифилитическая
пузырчатка;
в) диффузная
папулезная инфильтрация.
3. Поражения
слизистых оболочек:
а) сифилитический
насморк (диффузная воспалительная
инфильтрация слизистой оболочки носа);
б) диффузная
воспалительная инфильтрация слизистой
оболочки гортани (охриплость голоса,
афония).
4. Поражения
внутренних органов (печень, селезенка,
почки, лимфатические узлы, яички и др.).
5. Поражения костей:
а) специфический
остеохондрит (псевдопаралич Парро);
б) специфический
периостит и остеопериостит.
6. Поражения нервной
системы:
а) специфический
менингит;
б) специфический
менингоэнцефалит;
в) гидроцефалия.
7. Поражение глаз
(хориоретинит, атрофия зрительного
нерва).
1. Активные проявления
идентичны поражениям, третичного
периода приобретенного сифилиса:
а) гуммы и бугорки
на коже;
б) диффузный
гуммозный периостит; остеопериостит,
остеомиелит;
в) поражение печени,
селезенки и других органов;
г) заболевания
нервной системы (хронический менингит
и др.).
2. Достоверные
признаки — триада Гетчинсона: а)
паренхиматозный кератит — встречается
чаще других признаков (у 50 % больных).
Проявляется светобоязнью, слезотечением,
блефароспазмом, равномерным
помутнением роговицы, инъекцией сосудов
конъюнктивы и особенно вокруг
роговицы, понижением или потерей зрения.
Чаще поражаются оба глаза, но не всегда
одновременно;
б) зубы
Гетчинсона—встречаются у 15—20% больных.
Оба верхних медиальных резца сужеными
слегка закруглены, имеют форму отвертки
с широкой шейкой и узким режущим краем,
часто с полулунной выемкой; в)
лабиринтная глухота — встречается у
3,5 % больных, чаще у девочек в возрасте
8—15 лет, отмечаются поражения слуховых
нервов. Возникает глухота внезапно,
держится стойко, резистентна к
специфической терапии.
3. Вероятные
признаки:
а) дистрофия зубов
(кистеобразный моляр, полулунная
вырезка, добавочный бугорок);
б) деформация
черепа (ягодицеобразный, башенный
череп, олимпийский лоб и др.);
в) утолщение
грудинного конца ключицы (симптом
Австидийского);
г) саблевидные
голени;
д) рубцы Робинсона
— Фурнье;
е) деформация носа
(бараний, седловидный, лорнетный);
ж) отсутствие
мечевидного отростка (аксифондизм),
«готическое» нёбо, укорочение и
искривление мизинца.
Диагноз врожденного
сифилиса
устанавливают на основании
клинико-серологического обследования
с учетом возрастных особенностей.
Существенную роль играют данные анамнеза
матери:
1. Проявления
активного сифилиса или латентный
сифилис у матери.
2. Данные анамнеза,
свидетельствующие о заболевании
сифилисом матери.
3. Данные акушерского
анамнеза матери и результаты
обследования других членов семьи.
4. Наличие у ребенка
активных проявлений сифилиса.
5. Наличие достоверных
или вероятных признаков врожденного
сифилиса при латентной инфекции.
Диагноз врожденного
сифилиса подтверждают положительные
серологические реакции (схема).
Вопросы для
самоподготовки:
Проявления
характерные для раннего врожденного
манифестного сифилиса?
Признаки
врожденного сифилиса у детей старшего
возраста?
Дифференциальная
диагностика врожденного сифилиса с
корью, краснухой, эпидемической
пузырчаткой.
ЛЕЧЕНИЕ
И ПРОФИЛАКТИКА СИФИЛИСА
Студент должен
знать:
Методику лечения
различных форм сифилиса, показания,
противопоказания при назначении тех
или иных препаратов.
Осложнения
возникающие при лечении антибиотиками.
Контроль лечения
сифилиса
Студент
должен уметь:
Уметь выбирать
метод лечения сифилиса,
Двухмоментное
введение дюрантных препаратов. ПРЕВЕНТИВНОЕ
ЛЕЧЕНИЕ СИФИЛИСА
Превентивному
лечению подлежат лица, имевшие половой
или тесный бытовой контакт с больными
ранними стадиями сифилиса, если с
момента контакта прошло не более 2-х
месяцев.
Методика №1
— амбулаторно
бензатин
бензилпенициллин (экстенциллин,
ретарпен, бициллин-1)
2,4
млн ЕД в/м, на курс 1 инъекция
Методика
№2 — амбулаторно бициллин-3
1,8
млн ЕД в/м или бициллин-5
1,5
млн ЕД в/м 2 риза в неделю, всего 2
инъекции.
Методика
№3 — амбулаторно прокаин-пенициллин
1,2
млн ЕД в/м ежедневно, всего 7 инъекций,
курс лечения 7 дней или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 7 дней.
Методика
№4 – стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 7 дней.
Методика №1
—
амбулаторно доксициклин
100
мг 2 раза в сутки в течение 10 дней.
Методика
№2 — амбулаторно тетрациклин
500
мг 4 раза в сутки в течение 10 дней.
Методика
№3 — стационарно ампициллин
или оксациллин 1.0
г в/м 4 раза в сутки в течение 10 дней.
Методика
№4 — амбулаторно цефтриаксон
250
мг в/м один раз в сутки в течение 5 дней.
Методика
№5 — амбулаторно эритромицин
500 мг внутрь 4 раза в сутки в течение 10
дней. Лицам,
у которых с момента контакта с больным
сифилисом прошло от 2 до 4 месяцев,
проводится двукратное клинико-серологическое
обследование с интервалом в 2 месяца.
Если с момента контакта прошло более
4 месяцев, проводится однократное
клинико-серологическое обследование.
Превентивное
лечение реципиента, которому перелита
кровь больного сифилисом, проводят по
одной из методик, рекомендуемых для
лечения первичного сифилиса, если с
момента трансфузии прошло не более
3 месяцев. Если этот срок составил от 3
до 6 месяцев, то реципиент подлежит
клинико-серологическому контролю
дважды с интервалом в 2 месяца. Если
после переливания
Во время проведения
лечения половая жизнь без использования
презервативов не рекомендуется. Половых
партнеров обследуют и проводят им
специфическое или превентивное лечение.
Методика №1
— амбулаторно
бензатин
бензилпенициллин (экстенциллин,
ретарпен) 2,4
млн ЕД в/м, на курс 2 инъекции с интервалом
в 1 неделю, курс лечения 8 дней или
бициллин-1
2,4
млн ЕД в/м 1 раз в 5 дней, на курс 3 инъекций,
курс лечения 11 дней.
Методика
№2 — амбулаторно бициллин-3
1,8
млн ЕД в/м, 2 раза в неделю, на курс 5
инъекций или бициллин-5
1,5
млн ЕД в/м 2 раза в неделю, всего 5 инъекций,
курс лечения 15 дней.
Методика
№3 — амбулаторно или стационарно
прокаин-пеницнллин
1,2
млн ЕД в/м ежедневно всего 10 инъекций,
в течение 10 дней, или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 10 дней.
Методика
№4 — стационарно бензилпенициллина
натриевая соль 1
млн. ЕД в/м
через каждые 6 часов (4 раза в сутки) в
течение 10 дней.
Методика №1
— амбулаторно
доксициклин
100
мг 2 раза в сутки в течение 15 дней.
Методика
№2 — амбулаторно тетрациклин
500
мг 4 раза в сутки в течение 15 дней.
Методика
№3 — стационарно ампициллин
или оксациллин 1,0
г в/м 4 раза в сутки в течение 14 дней.
Методика
№4 — амбулаторно цефтриаксон
250
мг в/м один раз в сутки в течение 10 дней.
Методика
№5 — амбулаторно эритромицин
500
мг внутрь 4 раза в сутки в течение 15
дней. При
лечении доксициклином и тетрациклином
в летнее время больным следует
избегать длительного облучения прямыми
солнечными лучами ввиду возможного
проявления фотосенсибилизирующего
побочного действия. Не рекомендуется
назначать препараты тетрациклиновой
группы при лечении детей до 8 лет, так
как эти препараты взаимодействуют с
костной тканью.
Требования к
результатам лечения Добиться
клинического излечения и негативации
КСР (РМП). Кратность обследования — 1
раз в 3 месяца. Сероконтроль продолжается
до стойко отрицательных результатов
КСР (РМП) в течение б месяцев.
Отсутствие
эффекта лечения
Отсутствие
уменьшения титра антител в микрореакции
в 4 и более раза в течение года после
окончания лечения расценивается как
серорезистентность, на основании чего
больному назначается дополнительный
курс лечения (один из вышеперечисленных
методов основного или альтернативного
лечения по усмотрению врача). При
соответствующем снижении титра антител,
но отсутствии полной негативации,
серологический контроль продолжается
до 1,5 лет, после чего решается вопрос о
назначении дополнительного лечения.
Методика
№1 — амбулаторно бензатин
бензилпенициллин 2,4
млн ЕД в/м, на курс 3 инъекции с интервалом
в 1 неделю, курс лечения 15 дней или
бициллин-1
2,4
млн ЕД в/м 1 раз в 5 дней, на курс б инъекций,
курс лечения 26 дней.
Методика
№2 — амбулаторно бициллин-3
1,8
млн ЕД в/м, 2 раза в неделю, на курс 10
инъекций, или
бициллин-5 1,5
млн ЕД в/м 2 раза в неделю, всего 10
инъекций, курс лечения 32 дня.
Методика
№3 — амбулаторно или стационарно
прокаин-пенициллин
1,2
млн ЕД в/м ежедневно в течение 20 дней,
или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 20 дней.
Методика
№4 — стационарно бензилпенициллина
натриевая соль 1
млн. ЕД в/м через каждые 6 часов (4 раза
в сутки) в течение 20 дней.
При длительности
заболевания более 6 месяцев и
злокачественном течении сифилиса
следует применять методики лечения
№ 3
и 4.
Методика
№1 — амбулаторно доксициклин
100
мг 2 раза в сутки в течение 30 дней.
Методика
№2 — амбулаторно тетрациклин
500
мг 4 раза в сутки в течение 30 дней.
Методика
№3 — стационарно амиициллин
или оксациллин 1,0
г в/м 4 раза в сутки в течение 28 дней.
Методика
№4 — амбулаторно цефтриаксон
500
мг в/м один раз в сутки в течение 10 дней.
Методика
№5 — амбулаторно эритромицин
500
мг внутрь 4
раза в сутки в течение 30 дней.
Требования к
результатам лечения
Регресс клинических
проявлений, негативация КСР (РМП).
Кратность обследования: 1 раз в 6 месяцев.
Сероконтроль продолжается до стойко
отрицательных результатов КСР (РМП),
сохраняющихся в течение 6 месяцев.
Отсутствие
эффекта лечения
Об эффективности
лечения вторичного сифилиса свидетельствует
снижение титра антител на 2 разведения
через б мес., на 3 через 12 мес., на 4 —
через 24 мес.. Дополнительное лечение
показано в случаях клинического или
серологического (увеличение титра
в 4 и более раз) рецидивов, а также, если
титр антител в течение года не меняется
или снижается меньше, чем указано выше.
Выбор дополнительных методов лечения
по усмотрению врача, рекомендуются
методики 3 и 4 основных, 3 и 4 альтернативных
методов лечения.
Лечение больных
третичным сифилисом при наличии
сопутствующих специфических поражений
внутренних органов проводится по
методике, рекомендованной для
висцерального сифилиса. При отсутствии
сопутствующих висцеральных поражений
и при позднем скрытом сифилисе лечение
проводится по следующим методикам.
Методика №1 —
стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 28 дней. Затем, после
2-недельного перерыва, проводится второй
курс лечения растворимым пенициллином
в аналогичных дозах, либо одним из
препаратов средней дюрантности.
Длительность второго курса — 14 дней.
Методика
№2 - амбулаторно или стационарно
новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 28 дней. После
2-недельного перерыва следует второй
курс лечения, в тех же дозах, длительностью
в 2 недели, или прокаин-пенициллин
1,2
млн ЕД в/м ежедневно в течение 28 дней.
После 2-недельного перерыва проводится
второй курс, длительностью в 14 дней.
Согласно существующему
Положению, обследование и лечение
больных сифилисом проводится
специалистом-дерматовенерологом.
Методики лечения, представленные в
настоящем разделе, предназначены
также для использования другими
специалистами в качестве:
• справочной
информации для оценки полноценности
лечения, проведенного пациенткам в
связи с возможностью передачи
инфекции от матери плоду;
• руководства для
раннего назначения (по эпидемическим
соображениям) лечения детям, родившимся
от болевших сифилисом матерей.
В ближайшие 2-3 дня
после рождения ребенок должен быть
проконсультирован специалистом-дерматовенерологом
с целью как можно более раннего
установления диагноза, возможной
коррекции терапии и определения ее
длительности, а также получения
дальнейших рекомендаций.
В настоящее время,
в связи с наличием эффективных и
краткосрочных методов лечения,
выявление сифилиса перестало играть
роль медицинского показания для
прерывания беременности. Решение о
сохранении или прерывании беременности
принимает женщина. Роль врача состоит
в проведении своевременного адекватного
лечения и оказании психологической
поддержки беременной.
А. Специфическое
лечение беременных при сроке до 18 недель
включительно.
Лечение при сроке
беременности до 18 недель включительно
проводится так же, как лечение вне
беременности, по одной из вышеприведенных
схем, в соответствии с диагнозом.
Б. Специфическое
лечение беременных при сроке более 18
недель
Методика №1 —
амбулаторно или стационарно
прокаин-пенициллин
1,2
млн ЕД в/м ежедневно, всего 10 инъекций,
курс лечения 10 дней или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 10 дней.
Методика
№2 — стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 10 дней.
Методика
№1 — амбулаторно или стационарно
прокаин-пенициллин
1,2
млн ЕД в/м ежедневно в течение 20 дней
или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 20 дней.
Методика
№2 — стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 20 дней.
В. Профилактическое
лечение беременных
Профилактическое
лечение показано женщинам, получившим
специфическое лечение до беременности,
у которых к началу беременности не
произошла негативация КСР (РМП), а также
всем женщинам, начавшим лечение во
время беременности, независимо от
ее срока. Профилактическое лечение
обычно проводится, начиная с 20-й недели
беременности, но при поздно начатом
специфическом лечении — непосредственно
вслед за ним.
Методика
№1 — амбулаторно или стационарно
прокаин-пенициллин
1,2
млн ЕД в/м ежедневно в течение 10 дней,
или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 10 дней.
Методика
№2 — стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 10 дней.
При непереносимости
пенициллинов беременным в качестве
альтернативной терапии показано
применение полусинтетических
пенициллинов, цефтриаксона или
эритромицина (см.
«Альтернативные схемы»
в вышеприведенных разделах), аналогично
лечению первичного сифилиса.
Проводится по тем
же показаниям и методикам, что и лечение
вне беременности.
При рождении
ребенка без проявлений сифилиса от
нелеченной матери, больной сифилисом,
при поздно начатом специфическом
лечении матери (с 32-й недели беременности),
при отсутствии профилактического
лечения матери, если оно было показано,
проводится профилактическое лечение
ребенку.
Профилактическое
лечение ребенка, рожденного от нелеченной
матери, больной сифилисом, — проводится
по любой из методик, предназначенных
для лечения врожденного сифилиса.
Профилактическое
лечение ребенка в связи с недостаточным
или поздно начатым лечением матери,
проводится по одной из следующих
методик:
Методика
№1 —- стационарно бензилпенициллина
натриевая соль 100
000 ЕД на 1
кг массы тела в/м, суточная доза делится
на 6 инъекций, курс лечения 10 дней.
Методика
№2 — стационарно новокаиновая
соль пенициллина 50
000 ЕД на 1
кг массы тела в/м, суточная доза делится
на 2 инъекции с интервалом 12 часов в
течение 10 дней или прокаин-енициллин
50 000
ЕД на 1 кг массы тела в/м 1 раз в сутки в
течение 10 дней.
Методика
№3 — стационарно бензатин
бензилпенициллин 50
000 ЕД на 1
кг массы тела в/м 2 инъекции с интервалом
7 дней.
Детям с непереносимостью
бензилпенициллина нередко удается
провести лечение полусинтетическими
пенициллинами, сохраняя ту же
продолжительность терапии, что и при
применении бензилпенициллина с
профилактической целью.
Профилактическое
лечение цефтриаксоном проводят в
течение 10 дней в суточной дозе 50-80
мг/кг массы тела, вводимой в/м один раз
в сутки.
СПИЦИФИЧЕСКОЕ
ЛЕЧЕНИЕ ДЕТЕЙ, БОЛЬНЫХ РАННИМ ВРОЖДЕННЫМ
СИФИЛИСОМ - МАНИФЕСТНЫМ И СКРЫТЫМ
А. Лечение при
отсутствии патологии в ликворе
Методика №1
— стационарно
бензилпенициллина
натриевая соль 100
000 ЕД на
1кг массы тела в/м — суточная доза
делится на 6 инъекций с интервалом 4
часа в течение 14 дней.
Методика
№2 — стационарно новокаиновая
соль пенициллина 50
000 ЕД на 1
кг массы тела в/м — суточная доза делится
на 2 инъекции с интервалом 12 часов в
течение 14 дней или прокаин-пенициллин
50 000
ЕД на 1 кг массы тела в/м 1 раз в сутки в
течение 14 дней.
Методика
№3 — стационарно у доношенных детей
при отсутствии выраженной гипотрофии
(при массе тела не менее 2 кг) специфическое
лечение может проводиться
бензатин бензилпени-циллином
50 000 ЕД на 1 кг массы тела — разовая доза
делится пополам и вводится в две ягодицы.
Курс лечения — 3 инъекции с интервалом
7 дней.
Б. Лечение при
патологии в ликворе либо без
ликворологического обследования
Лечение может быть
проведено натриевой, новокаиновой
солью пенициллина или прокаин-пенициллином
по вышеуказанным методикам
(раздел А, методики № 1 и
2).
Не рекомендуется применение дюрантных
препаратов пенициллина.
При непереносимости
бензилпенициллина следует использовать
полусинтетические пенициллины —
оксациллин, ампициллин - в той же суточной
дозировке, что и растворимый пенициллин,
которую разделяют на 4 в/м инъекции в
сутки. Продолжительность лечения та
же, что и при применении бензилпенициллина.
Взрослые и дети,
получившие превентивное лечение после
полового или тесного бытового контакта
с больными ранними формами сифилиса,
подлежат однократному клинико-серологическому
обследованию через три месяца после
лечения.
Больные первичным
серонегативным сифилисом находятся
под контролем также в течение 3 месяцев.
Больные ранними
формами сифилиса, имевшие до лечения
положительные результаты КСР (РМП),
состоят на клинико-серологическом
контроле до полной негативации КСР и
затем еще 6 месяцев, в течение которых
необходимо провести 2 обследования.
Длительность клинико-серологического
контроля будет индивидуализированной
в зависимости от результатов лечения.
Для больных поздними
формами сифилиса, у которых КСР после
лечения нередко остается положительным,
предусмотрен обязательный 3-летний
срок клинико-серологического контроля.
Решение о снятии с учета или продлении
контроля принимается индивидуально.
В процессе контрольного наблюдения
КСР (РМП) исследуют 1 раз в 6 месяцев в
течение второго и третьего года.
Специфические серореакции (РИТ, ИФА,
РПГА, РИТ) исследуются 1 раз в год.
Больные нейросифилисом,
независимо от стадии, должны находиться
под наблюдением в течение 3 лет. Результаты
лечения контролируются с помощью
серологических исследований сыворотки
крови, в сроки, указанные выше, а также
обязательным ликворологическим
обследованием в динамике. Первый
ликворологический контроль следует
провести через 6 месяцев после лечения
и при отсутствии санации ликвора по
уровню цитоза и серологическим
показателям необходимо назначить еще
один курс лечения (на успех лечения
антибиотиками можно рассчитывать
только до тех пор, пока сохраняется
патология в ликворе). Уровень белка в
ликворе изменяется медленнее, чем цитоз
и серологические реакции, и иногда
требуется до 2 лет для его нормализации.
Сохранение
повышенного, но снижающегося уровня
белка при нормальных показателях цитоза
и отрицательных серологических тестах
уже не служит показанием для проведения
дополнительного курса лечения.
Дальнейший контроль
состояния спинномозговой жидкости
проводится 1 раз в 6 месяцев, в пределах
3 лет наблюдения после установления
диагноза. Стойкая нормализация ликвора,
даже при сохранении резидуального
клинического дефекта, является
показанием к снятию с учета.
Лица с
серорезистентностью находятся на
клинико-серологическом контроле в
течение 3 лет.
Дети, родившиеся
от матерей, больных сифилисом, но сами
врожденным сифилисом не болевшие,
подлежат клинико-серологическому
контролю в течение 1 года, независимо
от того, получали они профилактическое
лечение или нет. Первое клинико-серологическое
обследование проводится в возрасте
3-х месяцев: клинический осмотр педиатра,
консультации невропатолога, окулиста,
отоларинголога, серологические тесты
— КСР (РМП), РИТ, РИФ, (РПГА, ИФА). Если в
это время результаты указанных реакций
отрицательны и клинические исследования
не выявили патологии, то обследование
повторяют в возрасте 1 года, перед
снятием с учета. Если в трехмесячном
возрасте отмечена позитивность
каких-либо серологических тестов, то
повторное обследование проводят в
возрасте 6-ти, а затем 12-ти месяцев.
Дети, получившие
специфическое лечение по поводу раннего
врожденного сифилиса, проходят
клинико-серологический контроль по
тому же принципу, что и взрослые,
получившие лечение по поводу ранней
формы приобретенного, сифилиса, но не
менее 1 года.
Детям, получившим
лечение по поводу приобретенного
сифилиса, клинико-серологический
контроль проводят так же, как и взрослым.
При возникновении
клинического или серологического
рецидива больные подлежат обследованию
терапевта, невропатолога, окулиста,
отоларинголога; целесообразно провести
спинномозговую пункцию. Лечение
проводят по методикам, предусмотренным
для вторичного и скрытого сифилиса с
давностью свыше 6 месяцев.
Серорезистентность
и дополнительное лечение
Серорезистентность
— это сохранение стойкой позитивности
КСР (РМП) после полноценного лечения.
Серорезистентность устанавливается
в тех случаях, когда в течение года
после окончания терапии результаты
РСК с трепонемным антигеном, либо
результаты МР остаются стойко
положительными без тенденции к снижению
титра реагинов. В этих случаях
назначается дополнительное лечение.
Если через год
после полноценного лечения негативация
РСК (РМП) не наступила, но отмечается
снижение титра реагинов (по меньшей
мере в 4 раза) или снижение степени
позитивности РСК от резко положительной
до слабо положительной, то эти случаи
рассматривают как замедленную негативацию
серореакций, и наблюдение продолжают
еще 6 месяцев. Если в течение этого
времени продолжается снижение
позитивности РСК, то наблюдение можно
продолжить еще на 6 месяцев. При отсутствии
дальнейшего снижения позитивности РСК
проводят дополнительное лечение. Таким
образом, дополнительное лечение
проводится с учетом динамика КСР в
сроки от 1 года до 2 лет после первого
лечения, как правило, однократно.
Дополнительное
лечение должно проводиться по методикам,
обеспечивающим достаточно высокий
уровень концентрации антибиотика
в организме. Поэтому предпочтительно
применение растворимого пенициллина
или препаратов средней дюрантности.
Методика
№1 — стационарно бензилпенициллина
натриевая соль 1
млн ЕД в/м через каждые 6 часов (4 раза в
сутки) в течение 20 дней.
Методика
№2 - амбулаторно или стационарно
прокаин-пенициллин
1,2
млн ЕД в/м ежедневно в течение 20 дней
или новокаиновая
соль пенициллина 600
000 ЕД в/м 2
раза в день в течение 20 дней.
Методика
№3 — амбулаторно в исключительных
случаях лечение может быть проведено
дюрантными препаратами пенициллина
по методикам, рекомендованным для
вторичного и раннего скрытого сифилиса.
Методика
№4 — амбулаторно лечение проводят
цефтриаксоном по 1,0 г внутримышечно
через день, № 10.
Лечение по поводу
серорезистентности у детей проводят
аналогично, учитывая при расчете
дозы возраст и массу тела ребенка.
Снятие с учета
По окончании
клинико-серологического наблюдения
проводится полное серологическое:
РСК (МР), РИТ, РИФ, (РПГА, ИФА) — и по
показаниям клиническое обследование
пациентов специалистами (терапевтом,
невропатологом, окулистом, отоларингологом).
Ликворологическое
обследование при снятии с учета показано
пациентам, лечившимся по поводу
нейросифилиса.
При снятии с учета
детей, получивших лечение по поводу
врожденного сифилиса, рекомендуется
консультация педиатра, невропатолога,
окулиста, отоларинголога и постановка
РСК (МР), РИТ, РИФ (РПГА, ИФА). Дети, имевшие
патологию в ликворе, должны пройти
ликворологическое обследование.
В качестве критериев
излеченности можно учитывать:
1.
полноценность проведенного лечения и
его соответствие инструкциям;
2.
данные клинического обследования
(осмотр кожных покровов и слизистых,
при показаниях — состояние внутренних
органов и нервной системы);
3.
результаты лабораторного (серологического,
при показаниях — ликворологического)
исследования.
К работе в детских
учреждениях, предприятиях общественного
питания больные сифилисом, получившие
стационарное лечение, допускаются
после выписки из стационара, а получающие
амбулаторное лечение — после регресса
клинических симптомов заболевания.
Дети, получающие
амбулаторное лечение по поводу
приобретенного сифилиса, могут
посещать детские учреждения после
исчезновения клинических проявлений
заболевания.
Вопросы для
самоподготовки:
Осложнения
возникающие при лечении антибиотиками.
Профилактическое
лечение сифилиса у детей
Контроль лечения
первичного сифилиса.
Гонококковая
инфекция
Студент должен
знать:
Этиологию, пути
заражения гонококковой инфекции
Классификацию
гонококковой инфекции
Клинику гонококковой
инфекции
Лабораторную
диагностику
Дифференциальный
диагноз гонококковой инфекции
Осложнения
Принципы лечения
Студент должен
уметь:
Собирать анамнез
и выявлять источники заражения больных
заражения
Лабораторную
диагностику гонореи
Проводить
двустаканную пробу
Ознакомиться с
передней уретроскопией
Возбудитель
заболевания — гонококк Нейссера,
представляющий собой микроорганизм
бобовидной формы, размером 1,25—1,6 мкм
в длину и 0,75 мкм в ширину, грамотрицательный;
располагается попарно, вогнутыми
поверхностями друг к другу. При
электронной микроскопии выявляется
сложное его строение.
Снаружи гонококк
покрыт фестончатой трехслойной
наружной оболочкой. Под ней имеется
трехслойная цитоплазматическая
мембрана. В цитоплазме обнаруживается
множество рибосом и ядерная вакуоль.
Гонококк обладает способностью под
действием неблагоприятных факторов
(например, влияние химиотерапевтических
средств) изменять свои морфологические
и тинкториальные свойства. Возможны
L-трансформация гонококка, формирование
мелких и гигантских, шарообразных
и Других форм. В таких случаях идентификация
микроорганизмов обычно затруднительна.
Гонококки хорошо
окрашиваются всеми анилиновыми
красителями. Паразитируют только в
организме человека. Вне человеческого
организма гонококки быстро погибают.
На гонококки
губительно действуют высокая температура
среды (свыше 56 °С), высушивание, солнечные
лучи, различные антисептические
средства.
Существуют следующие
пути передачи
гонококковой инфекции: половой (при
естественном или извращенном контакте
с больным), внеопловой у девочек
(посредством инфецированных губок,
пеленок, горшков, рук, загрязненных
выделениями больного), контактный (при
прохождении новорожденного через
родовые пути больной матери).
Патогенез.
1. Врожденного иммунитета к гонококковой
инфекции не существует. 2. Истинный
иммунитет после перенесенной гонореи
не формируется. 3. В организме больного
гонококки могут размножаться в
фагоцитах.
Гонококки
обнаруживаются в виде скоплений вне и
внутри нейтрофильных лейкоцитов в
гнойных выделениях больных гонококковой
инфекцией. Однако в фагоцитах они не
погибают, а размножаются, т. е. наблюдается
эндоцитобиоз. Возможно метастазирование
гонококков в различные органы и ткани
(гоноартрит, гойокардит); размножение
гонококков в русле крови может обусловить
развитие гонококкового сепсиса. Под
действием химиотерапевтических
препаратов (бензилпенициллин и др.)
фагоцитированные гонококки могут
разрушаться (завершенный фагоцитоз).
При попадании
гонококков на слизистую оболочку
мочеиспускательного канала мужчин и
женщин они размножаются и распространяются
по ее поверхности, проникая в уретральные
железы и лакуны. Возможно попадание
гонококков на слизистую оболочку задней
уретры мужчин, а по выводным протокам
— в предстательную железу. Через
семявыводящий проток гонококки
могут проникать в придатки яичка и
вызывать их воспаление. Наряду с
распространением per
conti-nuitatem
возможно также лимфогенное распространение
гонококков. Внедряясь в слизистую
оболочку мочеиспускательного канала
женщин, гонококки вызывают воспаление
слизистой оболочки шейки матки, труб,
яичников.
Учитывая особенности
клинических проявлений, различают:
гонококковую
инфекцию у мужчин, женщин, девочек.
А 54.0. Гонококковая
инфекция нижних отделов мочеполового
тракта без абсцедирования периуретральных
и придаточных желез.
А 54.1. Гонококковая
инфекция нижних отделов мочеполового
тракта с абсцедированием периуретральных
и придаточных желез.
А 54.2. Гонококковый
пельвиоперитонит и другая гонококковая
инфекция мочеполовых органов.
А 54.3. Гонококковая
инфекция глаз.
А 54.4. Гонококковая
инфекция костно-мышечной системы.
А 54.5. Гонококковый
фарингит.
А 54.6. Гонококковая
инфекция аноректальной области.
А 54.8. Другие
гонококковые инфекции.
Утвержден протокол
ведения больных гонококквой инфекцией
№415, в котором определен спектр
диагностических и лечебных вмешательств,
объедененных следующими моделями:
гонококковая инфекция локализованная
и гонококквоая инфекция с системными
проявлениями.
Для
установления диагноза гонореи
наибольшее значение имеют:
1.
Анамнез.
2. Клиническая
картина.
3.
Данные бактериоскопического исследования.
4.
Данные культурального исследования
(посев материала на искусственные
питательные среды).
Бактериоскопическое
исследование включает микроскопию
мазков, окрашенных по Граму (гонококки
грамотрицательны) и метиленовым синим.
Материал для
бактериоскопического и культурального
исследовании:
1)
выделения или соскоб слизистой оболочки
мочеиспускательного канала, секрет
предстательной железы и семенных
пузырьков у мужчин;
2)
мазок из мочеиспускательного канала,
надвлагалищной части шейки матки у
женщин;
3)
мазок из мочеиспускательного канала,
влагалища и прямой кишки у девочек.
Клиника.
Все формы заболевания могут сопровождаться
местными и отдаленными (метастатическими)
осложнениями. Наиболее часто наблюдается
поражение мочеиспускательного
канала (гонококковый уретрит). Заболевание
развивается после инкубационного
периода, который составляет в среднем
2—5 дней, но может быть более продолжительным
(1—3 недели и больше). Развивается свежий
гонорейный уретрит (схема).
Для топографической
диагностики гонококкового уретрита
применяют пробу Томпсона (двухстаканную
пробу) (рис.).
Рис. 4.
Порции мочи при уретрите:
переднем: I —
мутная; 2 —
прозрачная; заднем: 1,
2 — мутная.
Клинические
симптомы острого переднего гонококкового
уретрита:
1.
Жалобы на режущую боль в начале
мочеиспускания.
2.
Болезненные эрекции.
3.
Покраснение и отечность губчатой части
наружного отверстия уретры.
4.
Гнойные выделения из уретры.
5.
Мутная моча I порции, прозрачная — II
порции.
При попадании
гонококков в заднюю часть мочеиспускательного
канала развивается тотальный
гонорейный уретрит.
При этом у больных часто появляются
жалобы: 1) на учащенные позывы к
мочеиспусканию, особенно в дневное
время; 2) резкую боль в конце акта
мочеиспускания; 3) тотальную пиурию
(мутная моча в обеих порциях при
двухстаканной пробе), 4) терминальную
гематурию (кровь в моче во второй
порции).
Клинические
симптомы переднего гонококкового
уретрита:
1. Гиперемия и отек губчатой части
наружного отверстия уретры едва заметны
или отсутствуют.
2.
Выделения из мочеиспускательного
канала скудные (слизисто-гнойные),
иногда определяются только после
надавливания на него.
3.
Субъективные ощущения незначительны
или отсутствуют.
4.
Моча I порции прозрачная с небольшим
количеством оседающих на дно гнойных
нитей и хлопьев или мутноватая
(опалесцирующая).
Задний торпидный
гонококковый уретрит
развивается малосимптомно. При
двухстаканной пробе обнаруживаются
гнойные нити и хлопья в I и во II порциях
мочи.
Подострый
гонококковый уретрит
по клиническим симптомам занимает
промежуточное место между острым и
торпидным.
Ггонококковая
инфекция с системными проявлениями
клинически характеризуется скудными
выделениями из мочеиспускательного
канала преимущественно в виде капли
утром. Субъективные ощущения
незначительны. Течение хронического
гонорейного уретрита нередко периодически
прерывается периодами обострения. Как
правило, они возникают под влиянием
употребления алкоголя, чрезмерной
физической нагрузки, полового
возбуждения. Для уточнения клинических
проявлений хронического гонорейного
уретрита необходимо исследование
состояния мочеиспускательного канала
с помощью уретроскопа.
Изменения
слизистой оболочки мочеиспускательного
канала при гонококковой инфекции с
ситемными проявлениями:
1.
Мягкий инфильтрат.
2.
Твердый инфильтрат.
3
Метаплазия слизистой оболочки уретры.
4.
Десквамация слизистой оболочки уретры.
5.
Открытый уретральный аденит.
6.
Закрытый уретральный аденит.
7.
Рубцовые сужения мочеиспускательного
канала (стриктуры уретры).
Осложнения
гонококкового уретрита:
1.
Баланопостит (воспаление внутреннего
листка крайней плоти и головки полового
члена).
2.
Воспалительный фимоз.
3.
Парафимоз.
4.
Абсцесс желез крайней плоти (тизониёвых)
5. Воспаление
парауретральных протоков.
6.
Воспаление желез и лакун мочеиспускательного
канала — литтреиты и морганиты.
7.
Периуретральные абсцессы.
8.
Воспаление кавернозных тел.
9.
Воспаление бульбоуретральных желез
(катаральный, фолликулярный куперит).
10.
Воспаление придатка яичка (эпидидимит).
11.
Воспаление семявыводящего протока
(деферентит).
12.
Острый периорхит (гидроцеле).
13.
Воспаление предстательной железы
(простатит),
14.
Воспаление семенного пузырька
(везикулит).
15.
Бесплодие.
Клинические
симптомы гонококкового эпидидимита:
Боль в пораженном
придатке.
Покраснение кожи
мошонки соответствующей половины.
3.
Нарушение общего состояния (повышение
температуры тела до 38—39 °С, недомогание,
головная боль).
4.
Инфильтрация и отечность в области
придатка яичка.
В течение нескольких
дней болезненные явления нарастают
(2—5 дней), затем постепенно (через 2—4
недели) уменьшаются. Однако нередко
полного рассасывания инфильтратов
хвосте придатка яичка не наблюдается,
происходит замещение инфильтрата
рубцовой тканью. Это сдавливает проток
придатка яичка. При двухстороннем
эпидидимите наблюдается азоспермия,
обусловливающая бесплодие.
Наиболее частым
осложнением гонококковой инфекции у
мужчин является простатит (схема).
По течению гонорейный
простатит может быть острым и хроническим.
При остром
простатите
обычно наблюдаются общие нарушения
— недомогание, повышение температуры
тела, дизурические явления, боль в
области промежности. При ректальном
обследовании обнаруживаются
болезненная плотноватая инфильтрация,
увеличение доли или всей железы. Может
формироваться абсцесс предстательной
железы.
Хронический
простатит
может протекать без выраженных
субъективных ощущений. Иногда он
проявляется скудными выделениями
из уретры, учащенными позывами к
мочеиспусканию, неприятными ощущениями
в мочеиспускательном канале. В анализе
секрета предстательной железы
обнаруживаются лейкоциты (10—-15
и более в поле зрения), количество
липидных зерен уменьшается. Нарушение
тонуса стенки выводных протоков
железы приводит к спонтанному выделению
ее секрета при мочеиспускании или
дефекации (простаторея). Хронический
простатит нередко сопровождается
также невротическими явлениями и
половыми расстройствами.
Гонококковый
фарингит и тонзиллит
возникает, как правило, вследствие
орогенитальных половых контактов.
Клиника:
катаральное воспаление слизистых
оболочек, почти не сопровождающееся
субъективными ощущениями.
Гонококковый
конъюнктивит.
Поражение глаз у взрослых обусловлено
внесением гонококков руками, загрязненными
инфицированными выделениями из
мочеполовых органов, а у новорожденных
— при прохождении через родовые
пути больных матерей.
Клиника:
покраснение конъюнктивы, покраснение
и отечность век, обильное гнойное
отделяемое, засыхающее в виде корки
желто-зеленого цвета. Опасность
возникновения язвенного кератита.
Диссеминированная
гонококковаяя инфекция.
Возможна гематогенная диссеминация
гонококков, обусловливающая попадание
их в различные органы и ткани:
артрит, эндокардит,
менингит, гепатит, поражение кожи,
перитонит, сепсис.
ЛЕЧЕНИЕ Гонококковой
инфекции
Обязательному
обследованию и лечению подлежат все
половые партнеры больных с симптомами,
если они имели половой контакт с больными
за последние 14 дней, или обследуется и
лечится последний половой партнер,
если контакт был ранее. При отсутствии
симптомов у больного обследованию и
лечению подлежат все половые партнеры
за последние 90 дней. В период лечения
от половых контактов рекомендуется
воздержаться. В период диспансерного
наблюдения половая жизнь без использования
презерватива не рекомендуется.
ЛЕЧЕНИЕ Гонококковой
инфекции
НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА
БЕЗ ОСЛОЖНЕНИЙ
Рекомендуемые
схемы: цефтриаксон
внутримышечно
250 мг однократно или ципрофлоксации
500
мг внутрь однократно.
Альтернативные
схемы: офлоксации
400
мг внутрь однократно, или спектиномицин
2,0
г однократно, или цефодизим
в/м 500 мг
однократно.
ЛЕЧЕНИЕ Гонококковой
инфекции
НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОГО ТРАКТА С
ОСЛОЖНЕНИЯМИ И ГОНОРЕИ ВЕРХНИХ ОТДЕЛОВ
И ОРГАНОВ МАЛОГО ТАЗА
Альтернативные
схемы: цефотаксим
1,0
г в/в каждые 8 часов, или канамицин
1
млн ЕД в/м каждые 12 часов, или ципрофлоксации
500
мг в/в каждые 12 часов, или спектиномицин
2,0
в/м каждые 12 часов.
Внутривенная или
внутримышечная терапия основным или
одним из альтернативных препаратов
должна продолжаться 7 дней рекомендуется
проводить в стационаре и продолжать
не мене 24-48 часов. После разрешения
клинической симптоматики можно перейти
на пероральную терапию одним из следующих
препаратов: ципрофлоксации
500
мг внутрь каждые 12 часов или офлоксации
400
мг внутрь каждые 12 часов.
Замечания по
фармакотерапии
С целью профилактики
сопутствующей хламидийной ин фекции
все вышеуказанные схемы лечения
необходимо сопровождать назначением
одного из следующих препаратов:
азитромицин
1,0
г внутрь однократно или доксициклин
по 100 мг
каждые 12 часов, в течение 7 дней.
При обнаружении
ассоциации гонорейной и трихомонадной
инфекции одновременно с антибактериальной
терапией следует назначать протистоцидные
препараты по схемам, указанные в разделе
Трихомониаз.
Лечение беременных
осуществляется на любом сроке в соот
ветствии с установленным диагнозом.
Препаратами выбора являются: макролиды
(эритромицин), спектиномицин, некоторые
це-фалоспорины (цефтриаксон).
Противопоказаны тетрациклины,
фторхинолоны, аминогликозиды, левомицетин.
Рекомендуемая
схема: цефтриаксон
250
мг в/м однократно.
Альтернативные
схемы: спектиномицин
2,0
г в/м однократно или амоксициллин
1,0
г 3 раза в сутки внутрь в течение 1 дня
с учетом определения чувствительности
к пенициллину, для исключения наличия
пенициллиназопродуцирующих штаммов. ЛЕЧЕНИЕ
ГОНОКОККОВОЙ ИНФЕКЦИИ ГЛАЗ Рекомендуемая
схема: цефтриаксон 1,0
г в/м однократно.
ЛЕЧЕНИЕ ОФТАЛЬМИИ
НОВОРОЖДЕННЫХ
Рекомендуемые
схемы: цефтриаксон
25-50
мг/кг массы тела (не более 125 мг) в/м или
в/в однократно,
цефотаксим 100
мг/кг массы тела в/м однократно. Местно:
раствор NaCI
0.9% многократное промывание конъюнктивы.
Необходимо обследование и лечение
матери и ее полового партнера.
ПРОФИЛАКТИКА
ОФТАЛЬМИИ НОВОРОЖДЕННЫХ
Рекомендуемые
схемы: нитрат
серебра водный
раствор 1 % однократно по 2-3 капли в
каждый глаз или эритромициновая
глазная мазь
0,5-1 % однократно. ЛЕЧЕНИЕ
ГОНОКОККОВОГО ФАРИНГИТА Применяются
схемы лечения, указанные в разделе
«Лечение неосложненной гонококковой
инфекции нижних отделов мочеполового
тракта» ЛЕЧЕНИЕ
АНОРЕКТАЛЬНОЙ ГОНОРЕИ
Применяются схемы
лечения, указанные в разделе «Лечение
неосложненной гонореи нижних отделов
мочеполового тракта» ЛЕЧЕНИЕ
ГОНОКОККОВОЙ ИНФЕКЦИИ У ДЕТЕЙ
Рекомендуемые
схемы лечения
(при массе
тела менее 45 кг):
цефтриаксон
125
мг в/м однократно.
Альтернативная
схема: спектиномицин
40
мг на 1 кг массы тела не более 2,0 г в/м
однократно
При массе тела
более 45
кг применяются
схемы лечения для взрослых с учетом
противопоказаний к назначению препаратов.
ЛЕЧЕНИЕ
ОСЛОЖНЕНИЙ НЕОНАТАЛЬНОЙ ГОНОКОККОВОЙ
ИНФЕКЦИИ
Рекомендуемая
схема лечения: цефтриаксон
25-50
мг на 1 кг массы тела в/м или в/в 1 раз в
сутки в
течение 7 дней. При
менингите — не менее 10-14 дней.
Альтернативная
схема: цефотаксим
25
мг на 1 кг массы тела в/м или в/в каждые
12 часов в течение 7 дней. При менингите
— не менее 10-14 дней.
Рекомендуемая
схема: цефтриаксон
25-50
мг на 1 кг массы тела (не более 125 мг) в/м
однократно.
Показания к
лечению
Гонококковая
инфекция у детей, беременных, осложненное
течение гонококковой инфекции
(эндометрит, сальпингоофорит,
пельвиоперитонит,
простатит, эпидидимит, конъюнктивит,
поражения сердечно-сосудистой,
нервной системы, опорно-двигательного
аппарата и т.д.).
Требования к
результатам лечения
Исчезновение
Neisseria
gonorrhoea
и разрешение
клинических проявлений гонококковой
инфекции.
Тактика при
отсутствии эффекта лечения
• Определение
чувствительности N.
gonorrhoeae
к антибиотикам.
• Определение
-лактамазной
активности N.
gonorrhoeae
(при наличии показаний).
Назначение
антибиотика (или комбинации препаратов)
других химических групп.
Вопросы для
самоподготовки:
Классификация
гонококковой инфекуции?
Лабораторная
диагностика гонококковой инфекции.
Студент должен
знать и уметь:
1. Правильно
распознавать и дифференцировать с
похожими заболеваниями: хламидиоз,
микоплазмоз, трихомониаз (прежде всего
с гонококковой инфекцией) по следующей
схеме: а) симптомы болезни, оцениваемые
по субъективным о объективным данным;
б) конкретизация диагноза и дифференцирование
заболеваний на основании данных
лабораторного исследования.
2. Уметь назначить
рациональное лечение хламидиоза,
микоплазмоза и трихомониаза.
3. Знать и уметь
оформлять медицинскую документацию и
оценивать качество терапии.
КЛАССИФИКАЦИЯ
МКБ Х пересмотра
А 59.0. Урогенитальный
трихомониаз.
А 59.8. Трихомониаз
других локализаций А59.8.
Трихомоноз
— распространенное паразитарное
заболевание, передающееся, как
правило, половым путем.
Возбудитель —
Trichomonas
vaginalis
относится к типу простейших, классу
жгутиковых.
Влагалищная
трихомонада активно перемещается с
помощью жгутиков и волнообразной
мембраны, обитает только в мочеполовых
органах человека. Длина ее 13—18 мкм,
иногда достигает 30 мкм. На трихомонады
губительно действуют температура выше
45 °С, высушивание.
Путь заражения
трихомонозом
— половой и реже внеполовой (посредством
губок, мочалок, горшков, загрязненных
выделениями больных).
Клиника.
Инкубационный период трихомоноза
длится 7—10 дней, иногда может быть более
коротким (до 3 дней) и более продолжительным
(до 1 мес. и более).
У мужчин трихомонозом
могут поражаться мочеиспускательный
канал, парауретральные протоки, крайняя
плоть полового члена, придатки яичек.
У женщин—мочеиспускательный канал,
большие железы преддверия, влагалище,
канал шейки матки. Значительно реже
развивается восходящая мочевая инфекция
(цистит, пиелонефрит).
У новорожденных
трихомоноз развивается вследствие
заражения выделениями из канала шейки
матки рожениц.
У девочек поражается
мочеполовая система, чаще развивается
вульвовагинит. В прямой кишке влагалищные
трихомонады не паразитируют, проктита
не вызывают.
По течению
заболевания различают свежий (острый,
подострый, торпидный) и хронический
(давность заболевания более 2 мес.)
трихомоноз; трихомонадоносительство.
Острый трихомоноз
протекает у мужчин с умеренно
выраженными воспалительными явлениями
уретрита и его осложнений — эпидидимита,
простатита, везикулита и др. При
распространении воспалительного
процесса на заднюю часть мочеиспускательного
канала развиваются симптомы
уретроцистита (учащенные и императивные
позывы к мочеиспуканию, боль в конце
мочеиспускания, тотальная пиурия,
терминальная гематурия).
Хронический
трихомоноз
вызывает в слизистой оболочке
мочеиспускательного канала такие же
изменения, как и при хронической
гонорее, развитие инфильтративных
очагов, рубцовых стриктур, изменения
эпителия.
Нередко у мужчин
трихомоноз протекает малосимптомно
или без субъективных расстройств.
Трихомоноз у женщин
чаще протекает с более выраженными
симптомами, чем у мужчин. Он проявляется
в виде вагинита. Клинически наблюдаются
гиперемия, легкая кровоточивость
слизистой оболочки влагалища и шейки
матки, жидкие, гнойные, нередко пенистые
выделения. При этом могут также
развиваться симптомы уретрита,
эндоцервицита, бартолинита. Субъективно
острый вагинит сопровождается чувством
жжения и зудом кожи наружных половых
органов.
Торпидный и
хронический вагинит, как правило, не
вызывают каких-либо субъективных
расстройств. У девочек вульвовагинит
характеризуется выраженной гиперемией
слизистой оболочки с жидкими пенистыми
выделениями.
Диагноз
трихомоноза должен быть подтвержден
различными методами исследования
(схема).
Материал для
микроскопии у мужчин:
1) свободно стекающие выделения; 2)
соскобы или смывы из мочеиспускательного
канала; 3) секрет предстательной железы,
эякулят; 4) осадок свежевыпущенной мочи.
Материал для
микроскопии у женщин:
1) выделения из канала шейки матки;
2) выделения из мочеиспускательного
канала; 3) выделения из задней части
свода влагалища.
Материал для
микроскопии у девочек:
соскоб слизистой оболочки влагалища.
При культуральной
диагностике используются специальные
питательные среды.
При постановке
РИФ используют антиген, приготовленный
из 20—30 штаммов влагалищных трихомонад.
Ведение половых
партнеров. Одновременное
лечение половых партнеров является
обязательных и проводится по тем же
схемам. В период лечения и диспансерного
наблюдения рекомендуется использовать
барьерные методы контрацепции при
половых контактах.
Рекомендуемые
схемы: тинидазол
2,0 г внутрь
однократно перед сном или метронидазол
2,0 г внутрь
однократно.
Альтернативные
схемы:
тибирал 500
мг внутрь каждые 12 часов в течение 5
дней, или метронидазол
500
мг внутрь каждые 12 часов в течение 7
дней.
Рекомендуемые
схемы: орнидазол
500
мг внутрь каждые 12 часов в течение 10
дней. метронидазол
500
мг внутрь 3 раза в сутки в течение 7 дней,
или тинидазол
или метронидазол 2,0
г внутрь 1 раз в сутки в течение 3 дней,
метронидазол
500
мг вагинальная таблетка 1 раз в сутки
в течение 6 дней.
Рекомендуемая
схема:
тинидазол 2,0
г внутрь однократно перед сном.
Альтернативная
схема: метронидазол
2,0
г внутрь однократно перед сном.
При наличии
симптоматики на ранних сроках
беременности целесообразно назначение
местного лечения (пимафуцин в свечах).
ЛЕЧЕНИЕ ДЕТЕЙ
Рекомендуемая
схема: орнидазол
25
мг/кг массы тела — суточная доза,
назначается в один прием на ночь.
Альтернативная
схема: метронидазол
250 мг от 1 до
6 лет - 1/3
таблетки внутрь 2-3 раза в сутки; 6-10
лет - 125 мг
внутрь 2 раза в сутки; 11-15
лет — 250 мг
внутрь 2 раза в сутки. Длительность
лечения — 7 дней.
Замечания по
фармакотерапии: 1.
Во избежание развития тяжелых побочных
реакций, пациентов следует предупреждать
о необходимости избегать приема
алкоголя и содержащих его продуктов
как в ходе терапии метронидазолом и
тинидазолом, так и в течение 24 часов
после его окончания. Лечение
орнидазолом позволяет избежать таковых
ограничений. 2.
При непереносимости перорального
метронидазола его интравагинальное
назначение также противопоказано.
Осложненное течение
трихомонадной инфекции (воспалительный
процесс органов малого таза и т. п.).
Требования к
результатам лечения
Тактика при
отсутствии эффекта лечения
Рекомендуется
смена препарата или удвоение назначенной
дозы. При наличии показаний проводится
соответствующая патогенетическая,
симптоматическая, местная терапия.
КЛАССИФИКАЦИЯ
МКБ Х пересмотра:
А 56.0. Хламидийные
инфекции нижних отделов мочеполового
тракта.
А 56.1. Хламидийные
инфекции верхних отделов мочеполового
тракта.
А 56.3. Хламидийная
инфекция аноректальной области.
А 56.4. Хламидийный
фарингит.
А 56.8. Хламидийные
инфекции, передающиеся половым путем,
другой локализации.
Хламидии (Chlamydia
trachomatis,
chlamydia
ocu-logenitalis)
— микроорганизмы, занимающие
промежуточное положение между
риккетсиями и вирусами, могут поражать
мочеполовые органы человека.
Основной путь
заражения хламидиями
— половой. При проникновении в мочеполовые
органы микроорганизмы размножаются
в эпителиальных клетках мочеиспускательного
канала, влагалища, прямой кишки, шейки
матки. Возможно поражение конъюнктивы
глаза.
У мужчин часто
возникает уретрит, затем вовлекаются
в процесс предстательная железа,
семенные пузырьки, придатки яичек.
Течение уретрита чаще подострое или
торпидное. Инкубационный период 2— 3
недели.
У женщин
чаще наблюдаются стертые клинические
проявления хламидийной инфекции. Чаще
всего поражается мочеиспускательный
канал, канал шейки матки, реже —
влагалище. Возможно вовлечение в
воспалительный процесс и других
органов — преддверия влагалища, прямой
кишки. Инкубационный период 10—15 дней.
Клинические
проявления
урогенитального хламидиоза: 1) жалобы
больных на скудные выделения из
мочеиспускательного канала, влагалища;
2) зуд в мочеиспускательном канале,
в области наружных половых органов;
3) неприятные ощущения во время
мочеиспускания и боль в области
промежности, пояснице, в паховой
области. Осложнения хламидийного
уретрита у
мужчин:
простатит, эпидидимит, везикулит,
артрит; у
женщин:
бартолинит, эндоцервицит, аднексит,
эндометрит, проктит, артрит.
Нередко наблюдается
смешанная урогенитальная инфекция:
1)
хламидии в сочетании с гонококками;
2)
хламидии в сочетании с трихомонадами;
3)
хламидии с гонококками и трихомонадами;
4)
хламидии в сочетании с сифилисом.
При смешанном
инфицировании невыявленной этиологии
хламидийная инфекция обусловливает
клинические проявления постгонорейного
и посттрихомонадного уретрита.
Диагностика
хламидийного уретрита основывается
на бактериоскопии мазков, окрашенных
по Гимза— Романовскому; на методе
прямой иммунофлюоресценции;
полимеразно-цепная реакция.
У части больных
хламидийным уретритом (2—4 %) может
развиваться болезнь Рейтера.
Клинические
проявления
болезни Рейтера: 1) внезапное повышение
температуры тела; 2) поражение мочеполовых
органов—уретрит, простатит; 3) поражение
суставов; 4) поражение глаз (конъюнктивит,
увеит, ирит). При этом иногда поражается
слизистая оболочка полости рта,
появляются высыпания на коже,
напоминающие псориатические папулы,
а также псориатическую кератодермию
ладоней и подошв. Обязательному
обследованию и, при необходимости
лечению, подлежат все партнеры,
находившиеся в половом контакте с
больным. В период лечения и диспансерного
наблюдения половая жизнь не рекомендуется,
либо используется презерватив.
Рекомендуемые
схемы: азитромицин
1,0
г внутрь однократно, или доксициклин
200
мг внутрь — первый прием, затем 100 мг 2
раза в сутки в течение 7 дней.
Альтернативные
схемы: эритромиции-основание
500
мг внутрь 4 раза в сутки в течение 7 дней,
или
офлоксации 300
мг внутрь 2
раза в сутки в течение 7 дней, или 400
мг внутрь 1 раз в сутки в течение 7 дней,
или рокситромицин
150
мг внутрь 2 раза в сутки в течение 7 дней,
или джозамицин
500
мг 2 раза в сутки в течение 7 дней.
Назначаются схемы
лечения, изложенные в разделе
"Лечение неосложненного хламидиоза
нижних отделов мочеполовых органов",
но длительность
применения указанных препаратов
составляет не менее 14-21 дня. Предпочтительным
является назначение азитромицина
1,0
г однократно 1 раз в неделю в течение 3
недель. Курсовая доза 3,0 г.
Рекомендуемые
схемы:
эритромицин-основание 500
мг внутрь каждые 6 часов в течение 7
дней, или спирамицин
3
млн ЕД внутрь 3 раза в сутки в течение
7 дней, или джозамицин
750 мг 2 раза
в сутки в течение 7-14 дней.
Альтернативные
схемы: эритромицин-основание
250
мг внутрь каждые 6 часов в течение 14
дней или азитромицин
1.0 г однократно
внутрь.
Развитие осложнений
(воспалительные заболевания органов
малого таза, реактивный артрит и т.п.).
Продолжительность стационарного
лечения определяется характером
клинических проявлений и степенью
выраженности воспалительного процесса.
Рекомендуемые
схемы: Новорожденные
и дети с массой тела < 45 кг эритромицин
50
мг на 1 кг массы тела внутрь 4 раза в
сутки в течение 10-14 дней. Для
детей до 8 лет с массой тела свыше 45 кг
и в возрасте старше 8 лет
эритромицин или азитромицин применяется
по схемам лечения взрослых.
эритромицин 50
мг/кг массы тела внутрь 4 раза в сутки
в течение 14 дней. (Только местное лечение
конъюнктивита недостаточно.)
При хламидийной
пневмонии может понадобиться повторное
лечение.
Требования к
результатам лечения Эрадикация
Chlamydia
trachomatis
и разрешение клинических проявлений
хламидийной инфекции.
Тактика при
отсутствии эффекта лечения Назначение
антибактериальных препаратов (или их
комбинаций) других химических групп.
При наличии показаний проводится
соответствующая патогенетическая,
симптоматическая терапия и
физиотерапевтические процедуры.
Микоплазменная
инфекция мочеполовой системы наряду
с хламидиозом может быть причиной
постгонорейных осложнений. Она
выявляется в 50 % случаев при негонококковых
уретритах, заболеваниях женских половых
органов, а также при вторичном бесплодии.
Микоплазмы широко распространены в
окружающей среде. Они имеют свойства,
сходные с вирусами: способны к
внутриклеточному размножению, могут
проникать через бактериальные
фильтры, имеют ДНК и РПК, склонны к
образованию внутриядерных и
внутриклеточных включений. Обитают
микоплазмы преимущественно на
слизистых оболочках мочеполовых
органов и могут вызывать следующие
заболевания (схема).
Течение:
острое, хроническое (латентное,
бессимптомное).
Как правило,
микоплазмы ассоциируются с различными
патогенными и условно-патогенными
микроорганизмами; часто обнаруживаются
у больных гонореей и трихомонозом, а
также неспецифическими уретритом,
вульвовагинитом, эндоцервицитом. Для
человека патогенными являются
следующие виды микоплазмы: Mycoplasma
hominis,
Mycoplasma
pneumoniae,
Ureaplasma
urealyticum.
Диагноз
микоплазменной инфекции мочеполовых
органов основывается на эпидемиологических
данных, клинических наблюдениях и
данных лабораторных исследований —
культурального метода (применяется
дрожжевой экстракт с лошадиной
сывороткой); РПГА с использованием
отделяемого мочеиспускательного
канала, преддверия влагалища, мочи.
Критериями
назначения этиологической терапии при
выявлении микоплазм являются:
- клинические
проявления инфекционно-воспалительных
процессов в мочеполовых и других
органах;
- результат
комплексного микробиологического
обследования, включающего исследование
на наличие патогенных и условно-патогенных
микроорганизмов (предпочтительно с
количественным определением);
- степень риска
предстоящих оперативных или инвазивных
манипуляций (роды, аборт, введение
внутриматочных контрацептивов и т.
п.);
- бесплодие, когда
кроме микоплазменной инфекции других
причин бесплодия не установлено;
- у беременных -
акушерско-гинекологический анамнез и
течение настоящей беременности.
Этиотропная терапия
микоплазменной инфекции осуществляется
с помощью назначения препаратов,
эффективных в отношении микоплазм.
- Азитромицин
- 0,25 г
перорально 1 раз в сутки 6 дней
- Доксициклин
- 0,1 г
перорально 2 раза в сутки 7-10 дней
- Мидекамицин
- 0,4 г
перорально 3 раза в сутки 7-10 дней
- Миноциклин
- 0,1 г перорально 2 раза в сутки 7-10 дней
- Пефлоксацин
- 0,6 г
перорально 1 раз в сутки 7-10 дней
- Эритромицин
- 0,5 г
перорально 4 раза в сутки 7-10 дней
Терапия беременных
(после 12 недель беременности) осуществляется
эритромицином.
При назначении
лечения больным микоплазмозом половые
партнеры подлежат обследованию, а
при обнаружении инфекции - лечению.
Контрольное
обследование осуществляется спустя
2-3 недели после завершения курса
противомикробной терапии.
Бактериальный
вагиноз - термин, который применяется
при заболеваниях, ранее называющихся
«коринебактериальный вагинит»,
«гарднереллез», «анаэробный вагиноз». Широкое
распространение бактериального
вагиноза, выявляемого у 20-30% женщин
репродуктивного возраста, развитие
осложнений, которые связывают с этим
заболеванием - невынашивание беременности,
амниотическая инфекция послеродовый
и послеабортный эндометрит, сальпингит,
сальпингоофорит, раневая инфекция и
др. - обусловливают актуальность данной
патологии.
При бактериальном
вагинозе происходит изменение
микробиоценоза влагалища: резкое
снижение или отсутствие лактобактерий,
преобладание бактероидов пептострептококков,
гарднерелл, микоплазм, мобилункус и
других анаэробов.
Развитию
бактериального вагиноза могут
способствовать эндогенные (изменение
гормонального статуса, снижение
иммунологической реактивности нарушение
микробиоценоза кишечника) и экзогенные
факторы (предшествующая антибактериальная
терапия, перенесенные и сопутствующие
воспалительные заболевания мочеполового
тракта, применение гормональных средств
иммунодепрессантов).
Факторами риска
для развития бактериального вагиноза
являются:
-
частая смена половых партнеров;
-
использование внутриматочных
контрацептивов;
-
воспалительные заболевания мочеполовой
сферы;
-
прием антибактериальных препаратов и
иммунодепрессантов. Несмотря на то,
что бактериальный вагиноз чаще
встречается у женщин имеющих многочисленных
половых партнеров, и редко диагностируется
у жен шин, не живущих поповой жизнью,
это заболевание не является истинным
ЗППП
Основными
клиническими проявлениями бактериального
вагиноза являются гомогенные
сливкообразные выделения серо-белого
цвета, адгезированньи на слизистой
оболочке влагалища, имеющие неприятный
запах. Воспалительная реакция слизистой
влагалища не характерна для бактериального
вагиноза но не исключает этот диагноз,
так как выявляется у трети больных.
Возможны субъективные ощущения в виде
зуда и жжения.
Лабораторная
диагностика.
Диагноз бактериального вагиноза
считается обоснованным при наличии
хотя бы 3 из 4 признаков:
-
наличие гомогенных сливкообразных
выделений, адгезированных на слизи
стой оболочке влагалища и имеющих
неприятный запах;
-
выявление ключевых клеток в мазках,
окрашенных по Граму (спущенные клетки
плоского эпителия, покрытые
грамвариабельными микроорганизмами);
-
положительный аминотест (появление
рыбного запаха при смешивании в равных
количествах отделяемого влагалища и
10%-ного раствора КОН);
-
рН влагалищного отделяемого > 4,5.
Обнаружение только
гарднерелл или ключевых клеток не
является основанием для назначения
лечения. Выделение чистой культуры
Gardnerella
vaginalis
нецелесообразно.
-
Клиндамицина
фосфат -
2%-ный вагинальный крем вводится с
помощью стандартного аппликатора в
разовой дозе 5 г интравагинально 1 раз
в сутки на ночь в течение 3 дней
• Метронидазол-гель
- 0,75%-ный - вводится с помощью стандартного
аппликатора в дозе 5 г интравагинально
1 раз в сутки в течение 7 дней
• Метронидазол
- вагинальные
таблетки 500 мг, по 1 шт. на ночь в течение
10 дней
• Метронидазол
- 500 мг перорально 2 раза в сутки в течение
7 дней
• Клиндамицина
гидрохлорид
- 300 мг перорально 2 раза в сутки в течение
7
дней
• Орнидазол
- 0,5 г перорально 2 раза в сутки в течение
5 дней
При лечении
беременных предпочтительнее
интравагинальное введение препаратов
метронидазола. Со второго триместра
беременности при недостаточной
эффективности местной терапии в качестве
системного метода лечения рекомендуется:
• Клиндамицина
гидрохлорид -
300 мг перорально 2 раза в сутки в течение
5 дней
• Метронидазол
- 500 мг перорально 2 раза в сутки в течение
5 дней
• Орнидазол
- 0,5 г перорально 2 раза в сутки в течение
5 дней. Применяется по строгим
показаниям.
В первом триместре
беременности пероральное применение
указанных препаратов противопоказано.
При лечении
бактериального вагиноза следует
проводить терапевтические мероприятия,
направленные на устранение факторов,
способствующих развитию и рецидивированию
заболевания. При наличии показаний
целесообразно использование эубиотиков,
биогенных стимуляторов, витаминов и
других средств, способствующих
нормализации микробиоценоза влагалища
и кишечника.
Эффективность
лечения бактериального вагиноза
оценивается по исчезновению субъективных
проявлений, динамике клинических
симптомов заболевания, нормализации
лабораторных показателей. Первое
контрольное клинико-лабораторное
обследование следует проводить через
неделю после завершения терапии,
повторное - через 4-6 недель.
Во время
лечения и контрольного наблюдения
следует рекомендовать использование
барьерных методов контрацепции.
Назначение половым партнерам женщин
с бактериальным вагинозом лечения для
профилактики рецидивов малоэффективно.
Вопросы
для самоподготовки:
1. Можно ли
полностью излечить хронический
воспалительный процесс при хламидиозе,
микоплазмозе и трихомониазе лишь
средствами общей этиотропной терапии?
2. Какие критерии
снятия пациентов с учета после лечения
хламидиоза, микоплазмоза и трихомониаза?
Студент должен
знать:
Этиопатогенез, пути заражения
ВИЧ-инфекцией, методы профилактики.
Студент должен
уметь: Диагностировать
кожные проявления ВИЧ-инфекции, проводить
дифференциальный диагноз с хроническими
дерматозами.
СПИД
– инфекционное заболевание, многообразное
в своих клинических проявлениях,
смертельное для человека, эпидемически
распространяющееся в настоящее время
почти во всех станах мира. Болезнь
описана в 1981г. одновременно двумя
группами ученых в США, Франции.
Этиологический
фактор СПИДа — ретровирус, именуемый
вирусом иммунодефицита человека (ВИЧ),
который разрушает систему иммунитета
у человека. Однако выявляемые у больных
СПИДом многочисленные возбудители
могут рассматриваться как этиологические
агенты или как следствие глубокой
иммунодепрессии.
Пути
передачи
ВИЧ—половой
(гомосексуальные и гетеросексуальные
контакты), от инфицированной матери в
период внутриутробного развития дли
во время родов, парентеральный
(переливание крови и ее препаратов от
доноров, больных СПИДом; использование
для инъекций нестерильных игл, шприцев;
совместное
пользование одним шприцем наркоманами;
ритуальные процедуры, связанные с
кровью; манипуляции знахарей и др.).
При попадании ВИЧ
в организме возникают следующие
иммунологические изменения:
I.
Первичные
нарушения иммунитета:
1.
Снижение количества Т-лимфоцитов-хелперов.
2.
Качественные дефекты Т-лимфоцитов-хелперов.
3.
Повышенная активность В-лимфоцитов.
II.
Вторичные
нарушения иммунитета:
1.
Снижение пролиферативного ответа
лимфоцитов in
vitro.
2.
В-клеточные нарушения.
3.
Нарушения функции моноцитов.
4.
Снижение цитотоксической активности.
Клинические
особенности.
Инкубационный период (первичное
манифестное состояние) может длиться
6—10 лет и более. Однако у 30—50 %
инфицированных ВИЧ через 2—4 недели
с момента заражения развивается
мононуклеозоподобное состояние:
2—10-дневная лихорадка, ангина,
увеличение лимфатических узлов, печени,
селезенки, лимфопения. В конце первого
месяца могут появиться антитела к ВИЧ.
Затем наблюдается скрытый период,
длящийся иногда годы.
Появляются первые
признаки заболевания — генерализованная
лимфаденопатия или ассоциированный
со СПИДом симптомокомплекс. Лимфаденопатия
— увеличение нескольких групп
лимфатических узлов, чаще всего шейных,
подмышечных и паховых. Увеличенные
лимфоузлы могут быть болезненными при
пальпации.
Ассоциированный
со СПИДом симптомокомплекс проявляется
повышением температуры тела до 38— 39 °
С, обильной потливостью, особенно в
ночное время, у 60 % больных — учащением
стула или поносом, продолжающимся
свыше месяца, снижением массы тела да
10 % и более.
У части зараженных
болезнь переходит в собственно СПИД,
который не имеет каких-либо характерных,
свойственных только ему симптомов. В
этот период нередко развиваются
осложнения, обусловленные активизацией
условно-патогенной флоры (оппортунистические
инфекции),—пиодермия, кандидозный
стоматит, диссеминированный
криптококкоз (в 25 % случаев), эзофагит,
новообразования, тяжелые инфекции.
Наиболее часто
наблюдается. пневмония, вызываемая
простейшими (60 % случаев заболевания
СПИДом в США), нередко развиваются
атипичные формы туберкулеза, вызываемого
птичьим типом возбудителя,
стронгилоидоз, токсоплазмоз (в 15 %
случаев), из вирусных инфекций —
прогрессирующая многоочаговая
лейкоэнцефалопатия, цитомегаловирусная
инфекция и др.
Среди бластоматозных
процессов первое место занимает саркома
Капоши. Для нее характерно поражение
лиц молодого возраста, появление первых
высыпаний на голове или туловище, а
не на конечностях, как у больных пожилого
возраста, страдающих идиопатической
множественной саркомой Капоши. Реже
встречаются первичные лимфома мозга,
лимфома Беркитта, иммунобластическая
саркома. При СПИДе нередко наблюдаются
воспалительные или некротические
процессы в сетчатке глаза.
Разнообразие
клинических проявлений при СПИДе
затрудняет диагностику заболевания.
Она должна проводиться только в
медицинских учреждениях, оснащенных
необходимой техникой и располагающих
специально подготовленными кадрами.
При
диагностике СПИДа
учитывают следующие факторы.
1.
Эпидемиологический анамнез (сведения,
указывающие на возможность заражения
СПИДом: гомосексуализм; наркомания,
многочисленные половые связи, половой
контакт с гражданами стран тропической
Африки и др.).
2.
Генерализованная лимфадецопатия.
3.
Сочетание не поддающейся лечению
интерстициальной пневмоцистной
пневмонии или атипичной саркомы Капоши
с лимфаденопатией.
4.
Лимфопения, лейкопения, эритропения,
тромбоцитопения, эозинофилия.
5.
Резкое увеличение уровня иммуноглобулинов,
особенно классов А, О, Е.
6.
Увеличение количества циркулирующих
иммунных комплексов.
7.
Результаты исследования на обнаружение
ВИЧ и антител к нему иммунобиологическими
методами (иммуноферментным,
радиоиммунологическим, иммунофлюоресцентным,
иммунного блоттинга).
Лечение (см
таб.)
Препарат
Форма выпуска
и доза
Дневная доза
для взрослых
Примечание
Ненуклеозидные
ингибиторы обратной транскриптазы
Делавердин
Таб по 100 мг
По 4 таб 3 раза в
день
Необходимо
принимать за 1 час до еды и антацидов
Эфавиренц
Капсулы по 200мг
По 3 капсулы
одномоментно 1 раз в день
Избегать очень
жирной пищи, принимать перед сном,
следить з авозможностью развития
побочных эффектов со стороны ЦНС
Невирапин
Таб по 200мг
По 1 таб 2 раза в
день
Первые 2 нед
терапии по 1 таб в день
Нуклеозидные
ингибиторы обратной транскриптазы
Абалевир
Таб по 300 мг
По 1 таб 2 раза в
день
Прием прекращают
при появлении реакции ГЗТ
Диданозин
Таб по 100 мг
По 2 таб 2 раза в
день
Прием на тощак.
Алкоголь усиливает токсичность. Для
больных с массой тела менее 60 кг доза
125 мг 2 раза в день
Ламивудин
Таб по 150 мг
По 1 таб 2 раза в
день
Ламивудин/зидовудин
Таб по 150/300 мг
По 1 таб 2 раза в
день
Комбинацию нельзя
назначать больным, нуждающимся в
коррекции дозы
Ставудин
Капсулы по 40 мг
По 1 капсуле 2
раза в день
Для больных с
массой тела менее 60 кг по 30 мг 2 раза
в день
Зальцитабин
Таб по 0, 75 мг
По 1 таб 3 раза в
день
Не совмещать с
диданозином, не принимать одномоментно
с антацидами, содержащими магний и
алюминий
Зидовудин
(азидотимидин)
Капсулы по 100мг,
таб по 300мг
По 2 капс 3 раза
в день или 1 таб 2 раза в день
Предложены схемы
назначения по 500-600мг в день в 2-5 приемов
и другие
Ингибиторы
протеазы
Ампренавир
Капсулы по 150мг
По 8 капсул в день
Исключить очень
жирную пищу. Регулировать дозу для
больных с массой тела менее 50 мг
Индинавир
Капсулы по 400мг
По 2 капс 3 раза
в день
Принимать за 1
час до еды или через 2 часа после.
Ежедневно выпивать не менее 1,5 л
жидкости
Нелфинавир
Таб по 250 мг
По 3 таб 3 раза в
день
Принимать во
время еды
Ритонавир
Капсулы по 100мг
По 6 капс 2 раза
в день
Хранить в
холодильнике. Принимать во время еды.
Дозу повышать в течение 2 нед. 1-2 день
– по 300мг 2 раза в день, 3-4 день- по 400мг
2 раза в день, 6-13 день – по 500мг 2 раза
в день, с 14 дня - по 600мг 2 раза в день
Саквинавир
Капсулы по 200мг
По 6 капсул 3 раза
в день
Принимать после
еды, в течение 2 часов (саквинавир
натощак имеет сниженную биодоступность)
Прогноз.
Развитие клинической симптоматики
СПИДа наблюдается у 1/3 серопозитивных
обследованных больных.
Срок жизни больных
СПИДом в среднем составляет 2—3 года
с момента установления диагноза.
В целях предупреждения
СПИДа
необходимы следующие меры.
А. Применение
шприцев и игл одноразового использования.
Б. Термическая
обработка препаратов, получаемых
из крови доноров.
В. Проверка донорской
крови на антитела к ВИЧ.
Г. Борьба с
гомосексуализмом и проституцией.
Д. Соблюдение
следующих мер безопасности медицинского
персонала при работе с больными,
вирусоносителями и лицами с подозрением
на СПИД по эпидемиологическим или
клиническим критериям, а также при
работе с биологическим материалом:
1.
Госпитализация больных и лиц с подозрением
на СПИД в боксы. К больным с выраженными
клиническими проявлениями СПИДа
персонал должен входить в масках.
2.
Взятие крови и других биологических
материалов, лабораторные исследования
с ними должны проводиться в перчатках,
а при опасности разбрызгивания
инфицированных жидкостей — в масках
и защитных очках. При попадании
инфицированного материала на кожу
рук или другие участки тела их следует
тщательно вымыть теплой водой с мылом,
затем обработать тампоном, смоченным
6 % раствором перекиси водорода или
0,1 % раствором дезоксона или 70 % этиловым
спиртом. Слизистую оболочку глаз при
попадании на нее инфицированного
материала следует сразу же промыть
водой или 2 % раствором борной кислоты.
3.
Кровь и другие виды биологического
материала должны быть помечены заметными
ярлыками со специальным предупреждением
«СПИД». Надпись больные видеть не
должны. Из отделений биологический
материал необходимо выносить в
специальных металлических пеналах
или закрытых контейнерах.
4.
В лаборатории, если позволяет характер
исследований, материал от больных
должен быть прогрет при температуре
56 °С в течение 1 ч для инактивации ВИЧ.
5.
Во время контакта с больным все
повреждения на руках должны быть закрыты
напальчниками или лейкопластырем.
6.
Поверхность столов, на которых работают
с инфицированным материалом, а также
емкости для хранения и транспортировки
материала обрабатывают дезинфицирующим
раствором (раствором гипохлорида
натрия, 96 % этиловым спиртом, 3 % раствором
хлорамина, 6 % раствором перекиси
водорода). Окружающие предметы, на
которые попали капли крови и другие
биологические жидкости, также обрабатывают
дезинфицирующим раствором.
7.
Перевязочные средства, использованные
больным, выбрасывают, предварительно
обезвредив их дезинфицирующим
раствором или кипячением в течение
20—25 мин.
8.
Белье больного или лица с подозрением
на СПИД перед сдачей в стирку кипятят
в течение 20— 25 мин или замачивают в
течение 1 ч в 3 % растворе хлорамина, 4 %
растворе перекиси водорода с моющим
средством, в 0,1 % растворе сульфохлоронтина
или и течение 30 мин в 0,5 % активированном
растворе хлорамина, 5 % растворе хлорамина
(расход раствора — 4 л на 1 кг белья).
9.
Посуду, предметы ухода обеззараживают
погружением в те же растворы или в
1,5 % раствор гипохлорита кальция, 3 %
осветленный раствор хлорной извести
или в 5 % раствор хлорамина.
10.
Персонал должен тщательно мыть руки
после каждого осмотра больного, работы
в лаборатории, снятия защитной одежды
и перед уходом из лаборатории или
отделения.
11.
Сотрудники отделений, куда госпитализируются
больные и лица с подозрением на СПИД,
а также сотрудники 'лабораторий,
проводящие исследования биологического
материала от больных СПИДом, должны
обследоваться на наличие антител к ВИЧ
1 раз в год.
Лица, у которых
выявлены антитела к ВИЧ, должны
отказаться от донорства крови, органов,
спермы;
пользоваться
индивидуальными бритвами, ножницами,
зубными щетками и др. Женщины, чьи
половые партнеры серопозитивны к ВИЧ,
должны знать, что они могут заразиться,
и учитывать возможность рождения
больного ребенка.
Вопросы для
самоподготовки:
Этиопатогенез
ВИЧ-инфекции.
Пути заражения.
Методы профилактики.
СХЕМА
ИСТОРИИ БОЛЕЗНИ
План
составления истории болезни Титульный
лист. Общие
(паспортные) сведения о больном. История
заболевания. История
жизни. Объективное
исследование больного: а)
общее состояние больного; б)
дерматологический статус. План
лабораторного исследования больного:
результаты лабораторных исследований
и функционалъных проб. Диагноз:
предварительный, дифференциальный,
клинический заключительный.
Лечение
конкретного больного. Дневники
наблюдения. Эпикриз.
Список используемой
литературы.
Дата
сдачи
преподавателю.
Рецензия
преподавателя.
Оценка.
История
болезни
Ф.
И. О. Возраст Поступил Выбыл.
Переведен. Адрес Место
работы больного Выполняемая
работа или должность Диагноз: а)
направившего учреждения б)
при поступлении в)
заключительный
клинический
диагноз, дата установления
г)
при выписке в эпикризе: основной,
сопутствующий.
осложнения. Исход
болезни (выздоровление, улучшение, без
перемен, ухудшение, смерть). Трудоспособность
(восстановлена, утрачена временно,
направлен на амбулаторное лечение).
ИСТОРИЯ
ЗАБОЛЕВАНИЯ
Жалобы (на момент
курации).
Со стороны кожи
(у больных дерматозами – высыпания,
зуд и его характер, жжение, парестезии,
их стойкость, локализация, время
появления и наибольшей интенсивности
- днем, ночью).
Со
стороны общего состояния (общая слабость,
чувство разбитости, быстрая утомляемость,
плохое общее
самочувствие).
Со
стороны мочеполовой системы, у
венерических
больных
выделения из
уретры, из
влагалища у женщин, боль, жжение,
покалывания
при
мочеиспускании, частые позывы на
мочеиспускание, боли при дефекации,
сыпь на
половых органах и т .д.
После
жалоб больного, связанных с
основным
заболеванием (кожным или венерическим),
в истории болезни фиксируются выявленные
у больного жалобы, зависящие от нарушений
других
систем и
органов:
а)
нервной системы - настроение (спокойное,
угнетенное,
и т.п.), раздражительность; плаксивость,
апатия, сонливость, способность к
умственной работе, профессиональная
трудоспособность, память, сон ( как
быстро засыпает, чуткий или глубокий
сон, сколько спит ночью и днем, самочувствие
после сна),
головные
боли - когда
возникают,
их локализация, интенсивность,
половая
слабость (у мужчин).
б)
органов
чувств: расстройство зрения, слуха,
обоняния и вкуса;
в) со стороны
сердечно-сосудистой системы (боли в
области сердца, сердцебиение, похолодание
конечностей и т.д.);
г) органов дыхания
(нарушение носового дыхания, носовые
кровотечения, катаральные явления со
стороны верхних дыхательных путей,
астматические приступы и т.п.);
д) органов пищеварения
(нарушение саливации, вкуса, аппетита,
акта глотания, тошнота, рвота, отрыжка,
изжога, запоры, поносы, отхождение
гельминтов)
е) со стороны печени
(боли в области печени, их частота,
продолжительность, интенсивность);
ж) мочеполовой
системы (боли в области почек, дизурические
явления, суточный диурез).
(ANAMNESIS
MORBI)
Выясняется, когда
и при каких условиях впервые появилось
данное заболевание, на каком участке
первоначально возникла сыпь, какой
она имела вид. С чем связывает больной
появление данного заболевания. Что
предшествовало его началу: охлаждение,
инфекции, пищевые интоксикации,
физические и психические травмы,
отравления или контакт с химическими
веществами, прием медикаментов,
витаминов, анальгетиков. сульфаниламидов,
антибиотиков, и т.п., либо контакт с
профессиональными и бытовыми
раздражителями (растворы никеля, хрома,
смолы, охлаждающие эмульсии, мыла и
т.д.).
Длительность
первой сыпи, последовательность ее
регрессии. Когда наблюдались обострения
болезни, рецидивы (перечислите годы,
месяцы прежних вспышек заболевания),
с чем больной связывает появление этих
вспышек или улучшение, исчезновение
сыпи. Что
влияет отрицательно на течение
заболевания - психические потрясения,
переутомление, охлаждение, перегревания,
времена года, прием алкоголя, пищи,
медикаментов и т.п.
Обращался ли
больной прежде за медицинской помощью,
в какие учреждения, какие устанавливались
диагнозы, проводилось ли общее и наружное
лечение, его эффективность. Когда и
сколько раз госпитализировался.
При обнаружении
у больного заразного кожного заболевания
(чесотка, микроспория, трихофития) надо
указать, кто предположительно послужил
источником инфекции, с кем был больной
в контакте после заражения. В истории
болезни перечисляются все члены семьи,
ближайшие контакты в детских коллективах,
друзья по играм, школе и т.п.
Здесь же указывается
какие меры приняты для привлечения к
обследованию и лечению источника
инфекции и контактов, результаты их
обследования.
У больных сифилисом
прежде всего выясняется дата появления
первоначальных проявлений болезни и
их локализация. Через сколько дней
(недель) после полового (или неполового)
контакта появились первые признаки
заболевания: первоначальная эрозия
(язва), сопутствующий склераденит, сыпь
на коже и слизистых оболочках, их вид,
распространенность, локализация,
быстрота исчезновения. Выпадали ли
волосы, сопровождались ли кожные сыпи
расстройствами общего состояния
больного и какими (общее недомогание,
разбитость, головная боль, ночные боли
в костях и т.п.).
Когда впервые
обратился к врачу по поводу данного
заболевания, в какое учреждение и какой
ставился диагноз, какие были проведены
лабораторные исследования (на обнаружение
бледной трепонемы, серологические
реакции, их результат). Какое лечение
получил больной
Результаты лечения,
его переносимость, имевшиеся осложнения.
Кроме того, у
женщины выясняется количество
6еременностей и их исходы - роды в срок,
преждевременные роды, мертворождение.
Состояние здоровья родившихся детей
в раннем детстве.
При
первичном,
вторичном свежем и рецидивном сифилисе
в истории болезни записываются фамилия,
имя, отчество, возраст, адрес, место
работы, а если это не известно, то особые
приметы предполагаемого источника
заражения, а также лиц, с которыми
больной был в половом или бытовом
контакте после заражения. И, наконец,
принятые меры для привлечения их к
обследованию, результаты последнего.
Выясняется,
когда возникли первые проявления
болезни у больных гонококковой инфекции,
ИППП, в чем они состояли. Развитие и
течение болезни. Когда обратился к
врачу. Какой был установлен диагноз.
Какие лабораторные
исследования были проведены и их
результаты.
Какое лечение
проводилось, его эффективность. Болел
ли гонококковой инфекцией, ИППП в
прежние годы (месяцы), сколько раз
(перечислить годы). Выдержал ли режим
лечения, выполнил ли рекомендации
врача. Проводилось ли обследование с
целью установления излеченности.
Дата и место
инфицируемого контакта. От кого заразился
(паспортные данные или особые приметы
предполагаемого источника инфекции),
с кем и когда имел половое сношение
после заражения гонореей, ИППП, с кем
и при каких условиях был в бытовом
контакте. Какие меры приняты для
привлечения к обследованию источника
инфекции и бытовых контактов больного.
(ANAMNESIS
VITAE)
Каким по счету
родился больной. Развитие в раннем
детстве (время начала ходьбы, речи,
прорезывания и смены молочных зубов,
ночное недержание мочи, отставание в
физическом развитии и т.п).
В каком возрасте
начал посещать школу, какие учебные
заведения закончил, как успевал.
Начало трудовой
деятельности, условия труда в различные
периоды жизни, были ли профессиональные
вредности и как они влияли на состояние
здоровья данного больного. Какие условия
работы в настоящее время, кем и где
работает, в помещении или на открытом
воздухе, имеются ли профессиональные
вредности (газы, пыль, высокая, низкая
температуры). Состояние рабочего места,
влияние работы на самочувствие. Жилищные
и бытовые условия в различные периоды
жизни и в период настоящего заболевания.
Пищевой режим. Вредные привычки (курение,
употребление алкоголя, в каком количестве,
как часто).
Перенесенные
заболевания, начиная с раннего детства
(какие, в каком возрасте), как они
протекали, какой был исход, как они
повлияли на общее состояние здоровья
больного. Психические
травмы и состояние длительного
психического перенапряжения в прошлом
и в настоящее время. Идиосинкразии,
повышенная чувствительность к
определенным раздражителям.
Переносимость различных лекарственных
веществ. В случае непереносимости
лекарственных препаратов необходимо
детально расспросить больного о сроках
развития аллергической реакции,
особенностях течения, симптомах и
включить в план обследования аллергические
пробы (кожные пробы, иммуно-аллергические
тесты и др.).
Время полового
созревания (в каком возрасте начали
формироваться половые признаки, когда
появились: менструации, характер их в
настоящее время). Начало половой жизни,
сколько было беременностей и их исходы.
Климакс, его начало, как протекал.
Наличие
в семье и у ближних родственников
нервно-психических заболеваний,
алкоголизма, наркомании, туберкулеза,
сифилиса, сосудистых и аллергических
заболеваний. Наследственность,
наличие
аналогичных заболеваний в роду.
Общее состояние
больного
Рост, вес,
телосложение. Особое внимание следует
уделить подробному описанию кожного
покрова, то есть обстоятельная
характеристика кожи как органа в
частности (вне очагов поражения):
а) общая окраска
- нормальная кожа имеет матовый блеск,
не лоснится, отверстия сальных желез
не расширены. Кожа может быть синюшной,
желтой, темной;
б)
рисунок и рельеф кожи - рисунок кожи в
норм имеет вид бороздок и ромбических
полей: он может быть выражен или
наоборот
сглажен. Рельеф кожи повторяет строение
тех органов и систем, которые она
покрывает, он может быть изменен.
в) тургор -
определяется путем ощупывания, пальпации,
собирания кожи и подлежащих тканей в
складку; тургор, может быть снижен и
повышен;
г) эластичность -
для определения эластичности кожа
берется в складку, причем устанавливается
степень ее растяжимости и быстрота
возврата складки кожи в исходное
положение; эластичность может быть
снижена или повышена (гиперэластичная
кожа).
Подробно описывается
состояние кожных фолликулов
(расширение их, закупорка, кератозы в
устьях создают ощущение терки при
поглаживании кожи).
Отмечается состояние
волосяного покрова - пушковых, длинных
и щетинистых волос. Они могут быть
обломанными, тусклыми, поредевшими
диффузно или очагово неизмененные.
Описываются ногти
- в норме они матовые, гладкие, блестящие.
При патологическом состоянии окраска
их может измениться, поверхность
становится исчерченной, истыканной,
свободный край разрушается, развивается
подногтевой гиперкератоз.
Влажность кожи
определяется пальпацией и зрительно.
В норме кожа умеренно влажная, не
блестит. Влажность может быть повышенной
или наоборот, сниженной, нередко кожа
сухая.
Салоотделение
определяется чистой белой бумагой в
области носощечной складки. Если при
проведении по коже остается жирный
след на бумаге, значит имеется повышенное
салоотделение.
Отмечается наличие
акроцианоза - синюшно-красной окраски
кожи дистальных отделов конечностей
и их похолодание.
Большое внимание
нужно уделить описанию следов прежде
перенесенных заболеваний кожи: рубцов
(пигментированных, депигментированных,
атрофических, плоских), гипер- и
гипопигментаций. Необходимо указать
их локализацию, размер и внешний вид.
Наряду с этим, описываются невусы
(пигментные, сосудистые, гипертрофические,
линейные и др.).
Четко и кратко
характеризуется общее состояние
больного, степень развития подкожного
жирового слоя (пониженная, удовлетворительная,
повышенная). Периферические
лимфатические узлы (шейные, над- и
подключичные, подмышечные, кубитальные,
паховые, бедренные) их размер, консистенция,
подвижность. Опорно-двигательный
аппарат. Тонус и сила мышц.
Органы дыхания:
состояние грудной клетки, данные
перкуссии, аускультации.
Пульс, его частота,
наполнение, ритмичность, артериальное
давление. Сердце:
границы, тоны.
Желудочно-кишечный
тракт: аппетит, стул, состояние слизистой
ротовой полости, языка, зубов.
Органы брюшной
полости: поверхностная и глубокая
пальпация, размеры печени, селезенки. Мочеполовая
система: дизурия, симптом Пастернацкого.
Нервная система:
величина, форма зрачков, реакция их на
свет, конвергенция, аккомодация, движение
глазных яблок. Мимическая иннервация.
Сухожильные, периостальные и кожные
рефлексы. Чувствительность кожи
поверхностная (тактильная, болевая,
температурная) и глубокая (мышечно-суставное
чувство), статика и координация движений.
Вегетативные
рефлексы: дермографизм, мышечно-волосковый
рефлекс.
Аллергическая
реактивность определяется при показании
в отношении химических
раздражителей, лекарственных, в
томчисле и вакцинных препаратов,
пищевых веществ, бактериальных и других
предполагаемых аллергенов.
Состояние
эндокринной системы. Щитовидная
железа: увеличение (пальпаторно),
экзофтальм, тремор рук и другие проявления
тиреотоксикоза либо микседемы.
Надпочечники: пигментация кожи, слабость,
утомляемость и другие проявления
гипокортицизма.
Половые железы
(вторичные половые признаки): развитие
грудных желез, либидо, распространение
волос на лобке, подмышечных впадин, ах
лице, степень их развития.
Локализация сыпи:
область максимального высыпания.
Симметричность или асимметричность
сыпи, ее группировка, слияние.
Морфологический анализ сыпи: определение
первичных и вторичных элементов, их
размер, цвет, границы, очертания, форма,
поверхность, консистенция (глубина
залегания), последовательное развитие
(эволюция) сыпи, исход. При наличии
сливных, крупных очагов описывается
их локализация, количество, размер,
цвет, очертания, форма. консистенция и
т.п.
Описание наружных
проявлений кожных болезней производится
последовательно сверху вниз в следующем
порядке: голова, шея, грудь, живот, спина,
ягодицы, верхние и нижние конечности.
При первичном
сифилисе описывается локализация.
Количество первичных сифилидов
(эрозивных, язвенных), их размер, цвет,
границы, очертания, форма, поверхность,
края, дно, уплотнение в основании,
отделяемое, наличие лимфангоита и
регионального склераденита, состояние
других периферических лимфатических
узлов. Описывая больных вторичным
сифилисом, следует отметить вид
морфологических элементов (розеола,
папула, пустула и т п.), их размер, цвет,
очертания, форму, поверхность, локализацию,
распространенность, наличие группирования.
Указать особенности сыпи на различных
участках кожного покрова: на туловище,
конечностях, ладонях, подошвах. Описать
изменения пигментации (лейкодерма),
волос (алопеция), высыпания на слизистых
оболочках. Состояние лимфатических
узлов, наличие остатков твердого шанкра
или сопутствующего бубона.
Данные осмотра
наружных половых органов. Состояние
наружного отверстия и губок уретры у
мужчин; наличие выделений, их цвет,
количество выделений из уретры. Осмотр
двух порций утренней мочи (двухстаканная
проба).
Данные пальпации
уретры, яичек, их придатков, куперовых
и предстательной (только при хронической
гонорее) желез, семенных пузырьков.
Уретроскопическая картина при хронической
гонорее. У женщин описывают характер
выделений из уретры, полученных при
массаже последней.
Состояние
парауретральных (скеновых) ходов,
бартолиновых желез, шейки матки, вид
выделений из влагалища и шейки матки.
Результаты бимануального исследования
матки и ее придатков, данные осмотра
ануса.
(согласовывается
с преподавателем)
А.
Обязательные общие исследования. Общий
анализ крови и мочи, исследования кала
на яйца гельминтов, рентгеноскопия
органов грудной клетки, серореакции
на сифилис. Б.
Дополнительные исследования 1.
Исследования, которые производятся в
лаборатории по назначению лечащего
врача или студента-куратора:
а) у больных
хроническими рецидивирующими и тяжелыми
дерматозами в зависимости от показаний
производится: исследование
желудочного сока. антитоксической
функции печени, гликемической кривой,
белкового состава сыворотки крови.
17-оксистероидов и 17-кетостероидов в
суточной моче и крови, иммуно-аллергологические
и электрофизиологические
исследования;
б) у больных
первичным активным сифилисом производится
исследование отделяемого твердого
шанкра и при необходимости пунктата
региональных лимфатических узлов на
бледную трепонему, серологические
реакции крови; при вторичном свежем,
рецидивном и третичном сифилисе
—серологические реакции крови. До
начала первого курса лечения у больных
исследуется также спинномозговая
жидкость (по показаниям);
в) у больных
дерматомикозами - исследование на грибы
(микроскопическое и культуральное).
Материалом для исследования служат
покрышки пузырьков, частицы эпидермиса,
чешуйки из очагов, пушковые волосы,
ногтевые срезы. Материал наносят на
предметное стекло, заливают 1-2 каплями
10 % раствора едкого калия или натрия,
подогревают, покрывают покровным
стеклом и после просветления рассматривают
под малым и большим увеличением
микроскопа. Для получения культуры
грибков производят посев патологического
материала на среды Сабуро;
г) у больных чесоткой
- лабораторное обнаружение чесоточного
клеща или его яиц и экскрементов. Лезвием
безопасной бритвы срезают эпидермис
вместе с чесоточными элементами, кладут
на предметное стекло, заливают 1-2 каплями
30 % раствора едкого калия или натрия,
подогревают, покрывают покровным
стеклом и затем рассматривают под малым
и большим увеличением микроскопа;
д) при аллергических
дерматозах определяют чувствительность
кожи к предполагаемому аллергену -
химическим веществам, которые в виде
спиртовых растворов испытываются при
помощи описанных выше капельных и
других проб и бактериальным антигенам
(стафилококковой, грибковой вакцинам
и т.п.), которые вводятся внутрикожно;
с)
у больных гонококковой инфекцией
исследуется отделяемое из уретры, нити
и хлопья из мочи на гонококки. У
мужчин, больных гонококковой инфекцией,
при установлении излеченности исследуют
секрет простаты, семенных пузырьков,
у женщин - отделяемое уретры, парауретральных
ходов. бартолиновых желез, шейки матки
и слизи из прямой кишки на гонококки.
Окрашенные метиленовым синим и
по Граму
препараты исследуют под микроскопом.
Во всех случаях гонореи у мужчин, женщин
и детей производят посев на гонококки,
для определения их биохимической
активности и чувствительности к
антибиотикам.
Диагноз.
1
Предварительный диагноз.
Необходимо учитывать
жалобы больного, данные анамнеза и
объективного обследования.
Предварительный
диагноз обосновывается подробно с
указанием всех данных, подтверждающих
данный диагноз: характер жалоб, течение
болезни, локализация высыпаний,
характерные для этого диагноза первичные
и вторичные морфологические элементы
(размеры, цвет, глубина, взаиморасположение
и т.п.). Указываются подтверждающие
дополнительные диагностические приемы,
а также лабораторные данные (обнаружение
грибка, чесоточного клеща, спирохеты,
гонококка, эозинофилия в содержимом
пузырьков и др.).
Принимаются во
внимание не только симптомы поражения
кожи, но и патологические изменения,
выявленные при обследовании суставов,
внутренних органов и систем, на фоне
которых развивается заболевание кожи.
2. Дифференциальный
диагноз.
В первую очередь
необходимо продумать при каких еще
заболеваниях имеются первичные
морфологические элементы, выявленные
у курируемого больного.
Следует сопоставить
жалобы, данные анамнеза, особенности
объективных данных, локализации,
взаиморасположения высыпаний,
характеристику первичных и вторичных
морфологических элементов (глубина,
форма, цвет, консистенция, края, границы
и др.) при этих заболеваниях с характерными
признаками обнаруженными при обследовании
курируемого больного.
Необходимо провести
подробный разбор этих признаков,
указывая сходные и отличительные их
черты при заболеваниях, с которыми
проводится дифференциальный диагноз.
Следует также учитывать данные
лабораторных и других методов
исследования, а при заразных кожных
и венерических болезнях -
эпидемиологический анамнез, результаты
обследования контактных лиц. При
проведении дифференциального диагноза
данные обследования необходимо излагать
в повествовательной форме путем их
сопоставления. Дифференцировать следует
с двумя и более заболеваниями.
Дифференциальный диагноз пишется
отдельно с каждым из них и в конце
указывается исключено ли другое
заболевание.
3.Заключителный
клинический диагноз.
Клинический диагноз
выставляется развернутый: в нем должны
найти отражение форма, стадия, локализация
заболевания, осложнения, сопутствующие
заболевания.
Лечение
Общее и
наружное лечение, которое необходимо
провести данному больному на момент
курации, в виде рецептов с обоснованием.
Указать необходимое физиотерапевтическое
лечение, диету, рекомендации по
соблюдению режима.
Дневники
Записывается дата
курации, отражается самочувствие
больного, состояние физиологических
отправлений, изменения в клинической
картине поражения кожи и ее придатков,
слизистых оболочек, а так же назначенные
препараты (их дозы, количество приемов,
переносимость и т.п.) и
физиотерапевтические процедуры.
Эпикриз
В этом разделе
дается заключение о пребывании больного
в клинике. В нем указывается, в каком
состоянии и с какими явлениями поступил
больной, какой и на основании каких
данных был установлен диагноз. Подробно
указывается о проведенном лечении,
последовательности регрессии клинических
проявлений заболевания.
Дается оценка
переносимости и эффективности
проведенного в целом и применявшихся
отдельных препаратов.
Указываются
клинические особенности заболевания
у наблюдаемого больного. Даются
рекомендации о дальнейшем лечении,
профилактике рецидивов, режиме,
диете,
трудоустройстве, диспансеризации,
санитарно-курортном
лечении.
Прогноз
У данного больного
записывается «Для выздоровления», «Для
жизни», «Для трудоспособности». Список
используемой литературы. Подпись
студента, составившего историю болезни. Дата
сдачи истории болезни.
Список практических
навыков
1.Методика осмотра
больных кожными и венерическими
болезными.
2.Определение и
описание первичных и вторичных элементов
сыпи.
3.Составление
амбулаторной карты больного кожными
и венерическими болезными.
4.Составление
истории болезни на стационарного
больного.
5.Исследование
дермографизма.
6.Определение
тактильной, болевой и температурной
чувствительности.
7.Методика
поскабливания элементов сыпи.
8.Диаскопия и проба
зондом.
9.Определение
симптома Никольского.
10.Люминисцентная
диагностика дерматомикозов.
11.Методика применения
примочек, паст, компрессов и др.
12.Составление
плана лечения больных сифилисом и
гонореей.
13.Выписывание
рецептов.
Дермографизм
–
реакция нервно-сосудистого аппарата
кожи на механическое раздражение
(проведение тупым предметом по коже).
При нормальном дермографизме
появившиеся на
коже красная полоса исчезает бесследно
через 2-3 минуты. Разлитой красный
дермографизм бывает у больных экземой,
псориазом.
Уртикарный стойкий
дермографизм у больных крапивницей.
Стойкий белый дермографизм при
нейродермите, почесухе.
Мышечно-волосковый
рефлекс
– “гусиная кожа”, определяется
проведением по коже холодным предметом.
Вследствие расстройства симпатической
иннервации повышение этого рефлекса
наблюдается при диффузном нейродермите,
а отсутствие-при ихтиозе, почесухе
Гебры.
Послойное
поскабливание
– легким поскабливанием скальпелем
или предметным стеклом определяют
характер шелушения, триаду симптомов
при псориазе.
Диаскопия
– осуществляют путем надавливания
предметным стеклом на пораженный
участок кожи, сосудистые пятна при этом
бледнеют, а геморрагические почти не
меняются в цвете, бугорки туберкулезной
волжанки вследствие удаления из них
крови при диаскопии приобретают
желтовато-бурую окраску (симптом
“яблочного желе”) из-за обилия в
воспалительном инфильтрате эпителиоидных
клеток.
Проба
Бальцера –
смазывание 2-5% раствором йода пораженного
участка кожи. При наличии скрытого
шелушения эти участки прокрашиваются
более интенсивно. Используется при
диагностике отрубевидного лишая.
Симптом
Никольского
– потягивание за покрышку пузыря в
сторону здоровой кожи, что приводит к
отслоению эпидермиса в виде длинной
полоски. Выявляет явление эпидермолиза
у больных истинной пузырчаткой, буллезным
эпидермолизом.
Люминисценция
– освещение пораженных волос или кожи
лампой Вуда. Выявляет зеленоватое
свечение у больных микроспорией.
1. Эпидермис включает
следующие слои:
а) базальный
г) шиповатый
б) зернистый д)
сосочковый
в) блестящий е)
роговой
2. Нормальный цвет
кожи зависит от:
а) меланина
г) оксигемоглобина
б)каротина
д)редуцированного гемоглобина
в)билирубина
3. Рубцовая атрофия
кожи характерна для:
а) псориаза
б) экземы
в) красной волчанки
4. Кортикостероиды:
а) ускоряют в
организме распад белков
б) уменьшают
выделение азотистых продуктов с мочой
в) ослабляют
выработку антител
г) повышают
артериальное давление
д) повышают
образование тромбина
е) уменьшают
воспалительные реакции
5. Побочные явления
при лечение кортикостероидами:
а) накопление жира
б) повышение
свертываемости крови
в) склонность к
геморрагиям
г) обострение
туберкулеза и других инфекций
д) уменьшение калия
в организме
е) понижение сахара
в крови
6. Кортикостероидная
общая терапия показана для временного
применения в комплексе с другими
методами точения при тяжелых формах
дерматозов:
а)
тяжелой токсидермии
г)
тяжелом геморрагическом диатезе
б)
эритродермии
д)саркоидозе
в) артропатическом
псориазе
7. Перечислите
терапевтические мероприятия, несводимые
при фурункулезе:
а) назначение
антибиотика широкого спектра действия
б) оценка переносимости
антибиотиков и применение неспецифических
гипосенсибилизирующих средств
в) стафилоанатоксин,
антифагин, аутогемотерапия
г) ихтиол, наружные
антисептические препараты л) УФО, УВЧ
8. Поражения особо
свойственные стафилококкам:
а)
псевдофурункулез детей
г)
абсцесс и флегмона
б) множественные
абсцессы детей д) флебиты
в)
герпес простой
с)
остеомиелиты
9. Условия,
благоприятствующие пиодермитам:
а) высокая
вирулентность пиококков
б) ослабление
организма
в) профессиональные
микротравмы, расчесы и другие повреждения
кожи
г) избыточная
влажность кожи
д) сезонные
обострения заболеваемости с)дисхромии
10. При хронической
трихофитии на волосистой части головы
могут отмечаться следующие клинические
проявления:
а)
черноточечные
г)
атрофические
б) эпидермофития
паховая д) «трихофитийные гуммы»
в) эритемо-сквамозные
11. Условия,
способствующие развитию кандидоза:
а) диабет н
гипергликемия д) лечение антибиотиками
широ-
б)
аскаридоз
кого
спектра действия
в)
тяжелые инфекции
с)
потливость и тучность
г) беременность
12. Препараты,
действующие фунгицидно - и фунгостатически
на патогенные грибы:
а)
низорал
г)
биомицин
б) пенициллин
д) амфотерицин
в)
нистатин
с)
гризеофульвин
13. Характерные
признаки экземы:
а) высыпание мелких
нестойких пузырьков
б) точечность
первичных и вторичных элементов
в) очаговый спонгиоз
г) полиморфноклеточная
инфильтрация
д) функциональные
изменения всей кожи с) наклонность к
рецидивам
14. Теории патогенеза
экземы:
а)
токсигенная
г)
аллергическая
б)
эндокринная
д)
неврогенная
в)спонгиозная
е)
обменная
15. Укажите наиболее
характерный признак чесотки
а) вечерний и ночной
зуд
б) экзематизация
в очагах поражения
в) импетигинизация
в очагах поражения
г) инфильтрация в
очагах поражения
д) полиаденит
16. Укажите характерные
элементы сыпи при неосложненной чесотке
а)пятна и гнойнички
б) гнойнички и
бугорки
в) узелки и пузырьки
17. Укажите места
типичной локализации чесотки у взрослых
а) межпальцевые
складки кистей
б) волосистая часть
головы
в) лицо и шея
г) спина
д) ладони и подошвы
18. Укажите наиболее
частые осложнения чесотки
а) вторичная
пиодермия
б)сепсис
в) рубцовая атрофия
кожи
г) флегмона
д) все выше
перечисленное
19. Укажите среди
ниже перечисленных глубокую форму
стрептодермии
а)стрептококковое
импетиго
б) околоногтевая
фликтена
в) вульгарная
эктима
г) булезное импетиго
д)заеда
20.
Укажите среди ниже перечисленных
поверхностную форму стрептодермии:
а) вульгарный сикоз
б) фурункул
в) гидроаденит
г) карбункул
д) ничего из ниже
перечисленного
21. При развитии
аллергического дерматита от стирального
порошка уместны следующие рекомендации.
а) прекратить
пользование стиральным порошком
б) внутрь - димедрол
по 0.05 два раза в день
в)
местно примочки из 2%
раствора
борной кислоты
г) внутрь-10% раствор
хлористого кальция по 1 столовой ложке
3 раза в день
д) всё выше
перечисленное верно
22.В результате
какого внешнего воздействия может
развиться простой дерматит?
а) ношение белья
из синтетических тканей
б) применение мазей
с антибиотиками
в) применение
синтетических порошков для стирки
белья
г)
применение «теней» для окрашивания
век
д) ничего из
вышеперечисленного
23. Наиболее важным
лабораторным исследованием для
подтверждения диагноза вульгарной
пузырчатки является;
а) исследование
мазков-отпечатков на акантолитические
клетки
б) клинический
анализ крови
в) исследование
содержимого пузыря на эозинофилы
г) посев содержимого
пузыря на флору
д) исследование
крови на электролиты
24.
Наиболее
типичной локализацией для вульгарной
пузырчатки является:
а) лицо
б) волосистая часть
головы
в) ладони, подошвы
г) туловище
д)гениталии
25. Укажите наиболее
эффективный препарат для лечения
пузырчатки:
а) пенициллин
б) сульфодиметоксин
в) фтивазид
г) преднизолон
д) делагил
26. Укажите первичный
морфологический элемент, типичный для
вульгарной пузырчатки:
а) пятно
б) микровезикула
в)папула
г) пузырь
д) пустула
27. Укажите
диагностический симптом для подтверждения
диагноза пемфигуса:
а) феномен Кёбнера
б) проба Бальзера
в) симптом Пинкуса
г) проба Манту
д) симптом Никольского
28. Укажите препарат,
применяющийся для лечения простого
герпеса:
а) преднизолоновая
мазь
б) флуцинар
в) синтомициновая
эмульсия
г) салициловая
мазь
д)зовиракс
29. Какие элементы
сыпи наиболее характерны для простою
герпеса
а) гнойнички, язвы,
гнойные корки
б) узелки, чешуйки,
гиперпигментация
в) пузырьки, эрозии,
серозные корки
г) бугорки, язвы,
геморрагические корки
д) папулы, волдыри,
экскориации
30. Укажите наиболее
эффективное лечебно-профилактическое
мероприятие
дерматита:
а) климатотерапия
б) витаминотерапия
в) гипоаллергенная
диета
г) кортикостероидная
терапия
д) десенсибилизирующая
терапия
31. Какие из
перечисленных элементов сыпи встречаются
при кожном зуде?
а)
папулы
б) волдыри
в)эрозии
г) везикулы
д) экскориации
32. Укажите среди
перечисленных морфологический элемент,
характерный
для крапивницы:
а) папула
б) экскориация
в) пятно
г) волдырь
д)
лихенификация
33.При каком
заболевании встречается белый
дермографизм?
а)крапивница
б) аллергический
дерматит
в) истинная экзема
г) кожный зуд
д) атопический
дерматит
34.В терапии красного
плоского лишая могут применяться:
а) делагил
б) преднизолон
в) пресоцил
г) димедрол
д) все перечисленные
35. Выберите наиболее
типичную локализацию сыпи при красном
плоском лишае:
а) лицо
б) волосистая часть
головы
в) передняя
поверхность предплечий
г) задняя поверхность
предплечий
д) ладони и подошвы
36. Для псориаза
наиболее характерным является:
а) мономорфность
сыпи
б)ярко-розовый
цвет высыпаний
в) наслоение
серебристо-белых чешуек
г) тенденции к
периферическому росту и слиянию
д) все выше
перечисленное верно
37. Наиболее
характерно для псориаза является
локализация высыпаний:
а) на лице
б) на сгибательных
поверхностях предплечий
в) на
локтях и коленях
г) на туловище
д) на ладонях и
подошвах
38. В классификации
экзем по клиническим формам чаще всего
выделяют:
а) экзему микробную
б) экзему
профессиональную
в) экзему истинную
г) экзему себорейную
д) всё выше
перечисленное верно
39.В стадии мокнутия
для наружной терапии экземы применяются
только:
а) присыпки
б) кремы
в) пасты
г) примочки
д) взбалтываемые
взвеси
40. Какие признаки
характерны для истинной экземы?
а) нервно-аллергический
характер процесса
б) длительное
рецидивирующее течение
в) полиморфизм
сыпи
г) обострения
нередко без видимой причины
д) всё вышеперечисленное
верно
41. В патогенезе
экземы важную роль играют:
а)сенсибилизация
б) функциональные
нарушения нервной системы
в) висцеропатия
г) генетическая
предрасположенность
д) всё выше
перечисленное верно
42. Какая из
перечисленных стадий экзематозного
процесса является наиболее ценной для
подтверждения диагноза экземы?
а) крустозная
б) сквамозная
в) везикулёзная
г) мокнущая
д) эритематозная
43. Патогномоничными
для экземы высыпными элементами
являются:
а) корки, чешуйки
б) эритема, пустулы
в) микровезикулы
г) язвы
д) папулы
44. Показанием для
наложения ихтиоловой лепёшки являются:
1) фурункул
2) вульгарное
импетиго
3)гидроаденит
4)заеда
45. Пирогенная
терапия может применяться при:
1) сифилисе
2) фурункулёзе
3) псориазе
4) вульгарном сикозе
46. Назначение
антибиотиков считается обязательным
при:
1) пиодермиях.
сопровождающихся лихорадкой
2) рецидивирующих,
осложненных пиодермиях
3) при опасной (на
лице) локализации пиодермии
4) при одиночных
фурункулах
47. Гнойное
расплавление апокриновых потовых желез
наблюдается при:
1) фурункулезе
2) вульгарном сикозе
3) вульгарной эктиме
4) гидрадените
48. Укажите, при
каких формах пиодермии фликтена является
основным морфологическим элементом:
1) вульгарный сикоз
2)гидраденит
3) фурункулез 4)
вульгарное импетиго
49. Укажите, какие
терапевтические рекомендации
целесообразно больным с фурункулезом:
1) антибиотики
широкого спектра действия
2) диета с ограничением
углеводов
3) витамины группы
А.В.С
4) аутогемотерапия
50. Укажите возможные
осложнения при локализации фурункулов
на голове:
1) тромбофлебит
мозговых синусов
2) менингит 3)сепсис
4) гнойный перикардит
51. Укажите среди
ниже перечисленных глубокие формы
стрептодермий:
1) эпидермическая
пузырчатка новорожденных
2) стрептококковое
импетиго
3) околоногтевая
фликтена
4) вульгарная эктима
52.
Укажите,
на каких участках кожи могут локализоваться
фурункулы:
1) лицо
2) туловище
3) предплечья и
голени
4) ладони и подошвы
53. Укажите, какие
клинические признаки характерны для
стафилодермий:
1) приуроченность
пустул к волосяным фолликулам
2) коническая или
полушаровидная форма пустул
3) напряжённая
покрышка пустул
4) приуроченность
пустул к складкам кожи
54. Укажите, какие
клинические признаки характерны для
стрептодермий
1) приуроченность
пустул к сальным, потовым и волосяным
фолликулам
2) приуроченность
пустул к складкам кожи и естественным
отверстиям
3) пустулы имеют
напряженную покрышку
4) пустулы имеют
тонкие, дряблые стенки
55. Укажите, какими
путями происходит заражение чесоткой:
1) половым
2) через игрушки
3) через бельё и
постель
4) через животных
56. Укажите, какие
первичные морфологические элементы
чаще составляют клиническую картину
чесотки.
1)
пузырек
2) бугорок
3) узелок
4) пятно
57. Лечение больного
чесоткой предусматривает:
1) исключение острой
пищи
2) исключение мытья
3) назначение УФО
4) назначение серной
мази
58. Какие лекарственные
препараты могут быть применены для
лечения чесотки:
1) 33% серная мазь
2) мазь Вилькинсона
3) 20% водно-мыльная
эмульсия бензилбензоата
4) 60% раствор
тиосульфата натрия и 6% раствор
хлористоводородной кислоты
59. Какие из ниже
перечисленных признаков характерны
для опоясывающего герпеса?
1) пузырьки
2) эрозии
3) болезненность
но ходу нервов
4) чувство жжения
60. Характерными
признаками простого герпеса являются:
1) пузырьки
2) плотноэластический
инфильтрат в основании эрозий
3) эрозии
полициклических очертаний
4) волдыри
61. К
Вам на прием обратился молодой человек
с типичными явлениями аллергического
дерматита на кистях (гиперемия, отечность,
везикуляция), развившемся через 3 недели
после того, как он начал работать на
химическом производстве. Какова
Ваша тактика по отношению к данном
больному
1) освободить его
от работы;
2)направить на
консультацию к профпатологу
3) назначить
антигистаминные препараты
4) назначить
витаминотерапию
62. Клинические
проявления профдерматозов:
1)ожоги
4)
меланодермии
2)прижоги "птичьи
глазки" 5) эритродермии
6)
онихомикозы
6)
пиодермии
банальные
63. Какие
лечебно-профилактические мероприятия
осуществляются для предупреждения
профдерматозов?
1) пользование
спецодеждой
2) выявление и
лечение больных при профосмотрах
3) профотбор
4) санитарно-просветительная
работа
64. Каковы принципы
лечения и профилактики аллергических
профессиональных дерматозов?
1) прекращение
контакта с аллергеном
2)
перевод на другую paботу 3)назначение
десенсибилизирующих препаратов
4)назначение
местной противовоспалителной терапии
65 Какие пробы
используются для подтверждения
профессиональною характера заболевания
кожи.
I)
йодная проба Ядассона.
2)
капельные
пробы
3) йодная проба
Бальцера
4) компрессионные
пробы
66. Каковы особенное
профессиональных стигм:
1.)приводят к
нетрудоспособности
2) не мешают трудовой
деятельности
3) исчезают во время
отпуска
4) свидетельствуют
о приспособляемости организма
67. Какой дерматоз
считается профессиональным
1) если обострения
процесса имеет сезонный характер
2) если течение
имевшегося ранее дерматоза ухудшается
или обостряется
под действием
вредного производственного фактора
3)если имеются
аналогичные заболевания кожи у
родственников
4)если причиной
его возникновения и развития являются
только производственные вредности
68. Каковы основные
меры профилактики медикаментозной
токсидермии?
1) сбор аллергологического
анамнез
2) профилактическое
назначение антигистаминных препаратов
3) гипоаллергенная
диета
4) одновременное
назначение поливитаминов
69. Какие из
перечисленных элементов сыпи типичны
для ограниченного нейродермита?
1) бугорок
2) лихенификация
3) пустула
4) папула
70. Кожный зуд
встречается при следующих заболеваниях:
1)сахарный диабет
2) глистная инвазия
3) болезни печени
4)лейкозы
71. Диагноз
атопического дерматита может быть
поставлен на основании:
1) указания на
начало заболевания в детстве
2) наличие белого
дермографизма
3) наличие
лихенификации в локтевых и подколенных
сгибах
4) развитие
везикуляции в очагах поражения
72. Какие признаки
характерны для герпетиформного дерматоза
Дюринга?
1)
рецидивирующее течение
2) полиморфизм сыпи
3) сильный зуд
4) положительный
симптом Никольского
73. Для подтверждения
диагноза герпетиформного дерматоза
Дюринга необходимо провести кожную
пробу для определения повышенно
чувствительности к препаратам:
1) сульфаниламидам
2) антибиотикам
3) новокаину
4) иодидам
74.
Для
лечения герпетиформного дерматоза
Дюринга наиболее часто применяются:
I)
антибиотики
2)витамины
3) антигистаминные
препараты
4)
препараты сульфонового pяда
(ДДС)
75.
Характерными морфологическими
элементами для герпетиформного дерматоза
Дюринга являются
1) везикулы
2) папулы, волдыри
3)
эритематозные пятнa
76. Укажите, какая
локализация наиболее типична для
интертригинозной формы эпидермофитиии
1.) паховые складки
2) передняя
поверхность голеней
3) подмышечные
области
4) межпальцевые
складки стоп
77. Какие препарата
показаны для лечения грибковых
заболеваний волосистой части головы?
1) флуцинар
2) гризеофулъвин
3) крем Унны
4) мазь Вилькинсона
78. У ребенка
установлен диагноз микрсопории
волосистой части головы. Укажите
клинические симптомы наблюдающиеся
при этом заболевании
1) очаги
поражения с
обломанными
волосами
2) очаги рубцовой
атрофии
3) небольшая
гиперемия и шелушение
4) фолликулярный
гиперкератоз
79. Укажите клинические
разновидности эпидермофитии стоп:
1) сквамозная
2) интертртригинозная
3) дисгидротическая
4) стертая
80. Укажите клинические
симптомы, наиболее характерные для
неосложненной формы дисгидротической-эпидермофитии
стоп
1) наличие пузырьков
2) зуд
3) наличие эрозий
4) лихенификация
81. Какие факторы
способствуют возникновению микозов
стоп:
1) повышенная
потливость
2) плоскостопие
3) ангиопатии
4) ношение тесной
обуви
82.
Какие изменения в очагах поражения
характерны для разноцветного лишая?
1) отрубевидное
шелушение
2) лихенификация,
расчесы
3) отсутствие
воспалительных явлений
4) поражение волос
83. Назовите методы
диагностики отрубевидного лишая:
1)микроскопическое
исследование чешуек с очагов поражения
2)иодная проба
Бальцера
3)поскабливание
очагов (феномен «стружки»)
4)осмотр под лампой
Вуда
84. Назовите возможный
источник заражения ребенка микроспорией
1)человек
2)собака
3)кошка
4)корова
85. Отметьте места
излюбленной локализации дискоидной
формы красной волчанки:
1 )волосистая часть
головы
2)губы
3)лицо
4)голени
86. Укажите основные
клинические проявления эритематоза:
1 Ограниченная
эритема
2)рубцовая атрофия
3)фолликулярный
гиперкератоз
4)шелушение рыхлыми
чешуйками
87. Дайте советы
больному эритематозом:
1)санирование
фокальной инфекции
2)занятия спортом:
велосипед, лыжи, горный туризм
3)применение
солнцезащитных кремов
4)курортотерапия
в условиях Крыма и Кавказа
88. Какие признаки
характерны для истинной экземы?
1)обострения без
видимой причины
2)нерезкие границы
очагов
3)симметричность
4)упорное течение
89. Лечение больного
острой экземой предусматривает:
1)исключение острой
пищи
2)прием содовых
ванн
3)исключение мытья
4)назначение УФО
90. Какие пищевые
продукты нельзя употреблять больному
с обострением экземы?
1)творог
2)копченая колбаса
3)яблоки
4)шоколад
91. Какие лекарственные
препараты назначают при мокнущей экземе
1 )антигистаминные
2)диуретики
3 )кортикостероиды
4)антибиотики
92. Общую
кортикостероидную терапию при экземе
назначают и случаях:
1)большой
распространенности процесса
2)резистентности
к обычной терапии
3)упорного течения
4)пустулизация в
очагах
93.
Выберите типичные признаки папул при
красном плоском лишае
1)полигональные
очертания
2)восковидный
блеск
3)пупкообразное
вдавление в центре
4)коническая форма
94. Кроме кожи при
красном плоском лишае могут поражаться:
1)суставы
2)слизистые оболочки
3) волосы 4)ногти
95.
Для типичного твердого шанкра характерны
все симптомы, кроме:
а) экстрагенитальной
локализации
б) гладкой ровной
поверхности эрозии
в) округлых очертаний
г) болезненности
д) резкого
отграничения от окружающих тканей
96. При первичном
сифилисе региональный лимфаденит
характеризуется всеми клиническими
признаками, кроме:
а) безболезненности
лимфоузлов
б) подвижности
лимфоузлов
в) плотно-эластической
консистенции
г) кожа над
лимфоузлами нормальной окраски
д)
лимфоузлы спаяны между собой
97. К разновидностям
типичного твердого шанкра относятся
все, кроме:
а) язвенного шанкра
б) гигантского
шанкра
в)икстрагенитального
шанкра
г) шанкра-панариция
л) шанкра-отпечатка
98. Все перечисленные
проявления относятся к осложнениям
твердого шанкра, кроме:
а) фимоза
б) вульвовагинита
в) парафимоза
г) фагеденизма
д) индуративного
отека
99. Какой препарат
применяют для очищения поверхности
твердого шанкра перед исследованием
на бледную трепонему?
а) 2%
раствор борной кислоты
б) 0.07% раствор
фурацилина
в) 10% раствор
хлористого кальция
г) раствор
хлоргексидина
д) 0,9% раствор
хлористого натрия
100. Какое из ниже
перечисленных исследование применяется
в повседневной практике для обнаружения
бледных трепонем:
а) исследование
наживных препаратов на темном поле
б) окраска метиленовым
синим
в) культивирование
на питательных средах
г) серебрение по
Морозову
101. В первичном
периоде сифилиса у больных могут
встречаться вес признаки, кроме:
а) твердого шанкра
б) отрицательной
реакции Вассермана
в) полиаденита
г) положительной
реакции Вассермана
д) эритематозной
ангины
102. С какого времени
после образования твердого шанкра
классические серологические реакции
у больных, как правило, становятся
положительными?
а) 3-5 дней
б) 1 неделя
в) 2-4 недели
г) 40 дней
д) 6-7 недель
103. Твердый шанкр
может локализоваться на любом участке
кожи и слизистых, но реже всего он
встречается на:
а) внутреннем
листке крайней плоти
б) шейке матки
в) головке полового
члена
г) стенках влагалища
д) прямой кишке
104. Укажите
клинические проявления, характерные
для третичного сифилиса:
а) папулы ладоней
и подошв
б) обильная
розеолезная сыпь туловища
в) сгруппированные
бугорки
г) широкие кондиломы
промежности
д) мелкоочагового
облысения
105.
Какое из осложнений может возникать
при лечение больных бензилпенициллином:
а) эмболия легкого
б) некроз на месте
инъекции
в)
нефропатия
г) полиневриты
д) анафилактический
шок
106. При снятии
больного сифилисом, страдающим с учета
в КВД, Вы должны получить заключение
об отсутствии специфической патологии
от всех врачей, кроме:
а)терапевта
б) хирурги
в) окулиста
г) невропатолога
д)
отоларинголога
107. Укажите наиболее
часто встречающийся инкубационный
период при гонорее:
а) 1-2 дня
б) 3-5 дней
в) 10-15 дней
г) 21-24 дня
д) 30-40 дней
108. Какие клинические
симптомы не бывают у больных первичным
сифилисом:
а) папулы ладоней
и подошвы
б) эритематозная
ангина, остатки твердого шанкра
в) лабиринтная
глухота
г) саблевидные
голени
109. Укажите признаки,
характерные для неосложненного твердого
шанкра:
а) болезненность
язвы
б) гнойное отделяемое
в) подрытые края
г) плотный инфильтрат
в основании язвы
110. Какие методы
применяются для исключения или
подтверждения диагноза первичного
сифилиса у больного
а) исследование
крови на реакцию Вассермана
б) исследование
тканевой жидкости эрозивно-язвенных
поражений на бледную трепонему
в) проведение
конфронтации
г) исследование
пунктата региональных лимфоузлов на
бледную трепонему
111. Укажите атипичные
формы твердого шанкра:
а) шанкр-амигдалит
б) шанкр-панариций
в) индуративный
отек
г) гангренозный
шанкр
112. Какие из
перечисленных признаков характерны
для типичного твердого шанкра:
а) пластический
инфильтрат в основании
б) полициклические
очертания
в) блюдцеобразные
края
г)
кровянистое отделяемое
113. Какие из
перечисленных признаков характерны
для региональною сифилитического
лимфаденита?
а) болезненность
лимфоузлов
б) подвижность
лимфоузлов
в) изменение окраски
кожи над лимфоузлами
г) плотноэластическая
консистенция лимфоузлов
114. Отметьте
высыпания вторичного сифилиса:
а) розеола туловища
б) вульгарная
эктима
в) вульгарные угри
г)крапивница
115. Какие
серологические реакции могут быть
положительными у больных вторичным
рецидивным сифилисом?
р) реакция Вассермана
б) РИФ
в) РИБТ
г) микропреципитации.
116. Укажите признаки
вторичного периода сифилиса:
а) мозаичный рубец
б) мелкоочаговое
облысение
в) диффузная
папулезная инфильтрация
г) лейкодерма
117. Какие признаки
свидетельствуют о наличие у больного
вторичного рецидивного сифилиса?
а) осиплость голоса
б) лейкодерма
в)
широкие кондиломы
г) сифилитическая
пузырчатка
118. Укажите
заболевания, с которыми необходимо
проводить дифференциальный диагноз
сифилитической розеолы:
а) токсидермия
б) сыпной тиф
в) разноцветный
лишай
г) красный плоский
лишай
119.
Укажите заболевания, с которыми
необходимо проводить дифференциальный
диагноз папулезного сифилида:
а)
псориаз
б) остроконечные
кондиломы
в) красный плоский
лишай
г)
геморроидальные шишки
120.
Какие сифилиды могут встречаться на
коже у больных вторичным сифилисом?
а)
пятнистый
б) папулезный
в) пустулезный
г) пигментный
121. Какое сочетание
клинических проявлений характерно для
вторичного
свежего сифилиса?
а) алопеция, папулы
ладоней и подошв
б)
эритематозная ангина, широкие кондиломы
в) лейкодерма,
широкие кондиломы межьягодичной складки
г) розеолезный
сифилид, полиаденит
122. Какие клинические
проявления характерны для вторичного
рецидивно
го сифилиса?
а) паренхиматозный
кератит
б) лейкодерма
в) саблевидные
голени
г) сифилитическая
дисфония
123. Укажите, симптомы,
характерные для раннего врожденного
сифилиса, но не встречающиеся при
вторичном приобретенном сифилисе:
а) сифилитический
насморк
б) диффузная
папулезная инфильтрация
в) сифилитическая
пузырчатка
г) лентикулярный
папулезный сифилид
124. Отметьте
признаки дистрофии зубов, которые
известны под названием «зубы Гетчинсона»:
а) дистрофия двух
верхних средних зубов
б) зубы в форме
отвертки
в) наличие полулунной
выемки по свободному краю
г) наличие бугорка
Карабелли
125. Укажите возможные
осложнения при лечение больных сифилисом
препаратами группы пенициллина:
а)кандидоз
б) нефропатия
в) токсидермия
г) гингивит
126. Укажите, в каких
случаях Вы не будете назначать
превентивное лечение пациенту,
имевшему половой контакт с больной
сифилисом, если после контакта прошло:
а) от 1 до 2 недель
б) от4 до 6 месяцев
в) от 2 недель до 4
месяцев
г) более 4 месяцев
127. Какие препараты
применяются для лечения свежего острого
гонококкового
уретрита:
а) пенициллин
б) производные
имидазола
в) тетрациклины
г) нитрат серебра
(местно)
128. Укажите, какие
из ниже перечисленных положений
соответствует диагнозу трихомонадного
уретрита:
а) эта инфекция
поражает только мужчин
б) клинические
признаки подобны тем, которые возникают
при гонорее
в) заболевание
способствует появлению внутрипочечных
абсцессов
г) при лечение
эффективны препараты из группы имидазола
129. Укажите симптомы,
наблюдаемые при остром переднем
зретрите:
а) отечность и
геперимия губок наружного отверстия
уретры
б) стекание из
уретры желтовато-зеленого гноя в)
режущие боли в начале мочеиспускания
г)мутная моча
только во второй порции при проведении
двухстаканной
130. Какие формы
гонореи могут встречаться у мужчин:
а) свежая острая
гонорея
б) свежая подострая
гонорея
в) гоно
г) латентная гонорея
131. Укажите возможные
осложнения при гонорейном уретрите:
а) простатит
а)простатит
б) баланопастит
в) эпидидимит
г) цистит
132. Для вторичного
рецидивного сифилиса, характерно:
a)
остатки твердого шанкра б) лейкодерма
в)
широкие
кондиломы
г)
специфический ларингит
133. Укажите, какие
из нижеприведенных положений соответствует
такому негонококковому
уретриту, как
трихомониаз?
1.Эта инфекция
поражает только женщин
2.При данном
заболевании могут быть обнаружены
клинические признаки, подобные тем,
которые возникают при гонорее.
3.Данное заболевание
может способствовать появлению
внутрипочечных абсцессов.
4.При лечении
эффективны препараты группы имидазола
134. Какие могут
быть клинические проявления оттека
Квинке и генерализованной крапивницы?
а)
поражение кожи и слизистых оболочек
б) отек гортани
в) абдоминальный
синдром
г) неврологические
нарушения
д) отечность
суставов (гидроартроз), артралгии
135. Наиболее
характерной для псориаза является
локализация высыпаний:
а) на лице
б) на сгибательных
поверхностях предплечий
в) на локтях и
коленях
г) на туловище
д) на ладонях и
подошвах
136. Что является
общим для типичного случая псориаза и
красного плоского лишая?
а) наличие папул
б) нестерпимый зуд
в) локализация на
передней поверхности конечностей
г) поражение
слизистых оболочек
д) артралгия
137. Укажите среди
перечисленных поверхностных форм
стафилодермий:
а) вульгарный сикоз
б) фурункул
в)гидраденит
г) карбункул
д) ничего из
перечисленного
138. Укажите среди
перечислены морфологический элемент,
характерный для крапивницы:
а) папула
б) экскориация
в) пятно
г) волдырь
д) лихенификация
139. При каком
заболевании чаще встречается белый
дермографизм''
а) крапивница
б) аллергический
дерматит
в) экзема истинная
г) кожный зуд
д) атопический
дерматит
140. В стадии мокнутия
для наружной терапии экземы применяются
только:
а) присыпки
б) кремы
в) пасты
г) примочки
д) взбалтываемые
взвеси
141. Какие из
перечисленных элементов сыпи наиболее
характерно для простого герпеса?
а)гнойнички
б) узелки
в) пузырьки
г) бугорки
д) папулы
142. Выберите
наиболее эффективное средство для
лечения хламидийного
уретрита:
а) пенициллин
б) метронидозол
в) тетрациклин
г) левамизол
д)аспирин
143. Какое из
медикаментозных средств Вы выберите
для лечения хронической красной
волчанки?
а) антибиотики
широкого спектра действия
б) аитималярийныне
препараты (делагил, хлорохин)
в) цитостатики
г) серно-дегтярная
мазь
д) седативные
препараты
144. Какой первичный
элемент при красном плоском лишае?
а) пятно
б) папула
в) буторок
г) пузырек
д) волдырь
145. Какой из
медикаментом быстрее всех приведет к
разрешению отека Квинке?
а) преднизолон
б) пипольфен
в) адреналин
г) глюконат кальция
146. Больному
поставили диагноз генерализованный
зуд. Какое из заболеваний могло быть
его причиной?
а) злокачественное
новообразование
б) сахарный диабет
в) лейкоз
г) цирроз печени
д) все перечисленные
147. Какие лекарственные
препараты дают наилучший терапевтический
эффект при лечение больных вульгарной
пузырчаткой
а)антибиотики
б) сульфаниламидные
препараты
в) иммуномодуляторы
г) кортикостероиды
д) противомалярийные
препараты
148. Какие лекарственные
средства должны быть немедленно
назначены больному с синдромом Лайелла?
а)антибиотики
б) кортикостероиды
в) сульфаниламиды
г) витамины
д) цитостатики
149. При каком
варианте локализации фурункула
необходимо срочно госпитализировать
больную и назначить строгий постельный
режим
а) на задней
поверхности шеи
б) в пояснично-крестцовой
области
в) на лице
г) на коже живота
д) на коже предплечья
150. Какие из
перечисленных элементов сыпи встречаются
при кожном зуде?
а) экскориации
б) волдыри в)эрозии
г) везикулы
д)
папулы
151. Укажите препараты,
применяющиеся для лечения простого
герпеса
а) преднизалоновая
мазь
б) флуцинар
в) синтомициновая
эмульсия
г) салициловая
мазь
д) теброфеновая
мазь
152. Укажите наиболее
характерный признак простого герпеса
а) склонность к
рецидивированию
б) хроническое
длительное течение без периодов ремиссии
в) начало заболевания
преимущественно в пожилом возрасте
г) возникновение
рецидивов после нервного перенапряжения
д) провоцирующее
воздействие нарушений в диете
153. Укажите наиболее
важный диагностический симптом для
подтверждения диагноза пемфигуса:
а) симптом Никольского
б) реакция Манту
в) феномен Кебнера
г) йодная проба
д) феномен Ауспица
154. Исключите
локализацию, нехарактерную для
руброфитии:
а) ладони
б) подошвы
в) ногти рук
г) волосы
д) ногти ног
155. Выберите
наиболее эффективное средство для
лечения хламидийного уретрита:
а)
бисептол б)трихопол
в)сумамед г) бициллин
л) делагил
156. Наследственное
предрасположение имеет значение в
возникновении
а)атопического
дерматита
б) фурункулеза
в) красной волчанки
г) сифилиса
д)гонококковой инфекции
157. Какие клинические
признаки характерны для пузырчатки?
а) полиморфизм
высыпаний
б) сезонность
рецидивов
в) чувствительность
к йоду
г) симптом
Никольского
л) симметричность
высыпаний
158. Укажите, при
каких формах пиодермии фликтена является
основным морфологическим элементом:
а)
вульгарный сикоз
б) гидраденит
в)фурункулез
в) вульгарное
импетиго д)остиофолликулит
159. Роговой слой
эпидермиса:
1) является самым
поверхностным слоем эпидермиса;
2) является самым
глубоким слоем кожи;
3) расположен над
базальным слоем;
4) непосредственно
не соприкасается с внешней средой;
5) содержит клетки
Лангерганса.
160. Гиперинсоляция
провоцирует развитие:
1) хронической
красной волчанки;
2) топического
дерматита;
контагиозного
моллюска;
остроконечных
кондилом;
5) рубромикоза.
161. Положительный
симптом Поспелова наблюдается при:
1) туберкулезной
волчанке;
2) актиномикозе;
3) узловатой
эритеме;
многоформной
экссудативной эритеме;
опоясывающем
лишае.
162. Какие первичные
морфологические элементы залегают в
сосочковом слое дермы?
волдырь;
эпидермальная
папула;
3) пузырек;
4) поверхностная
пустула;
5) пигментное
пятно.
163. Симптом
Арди-Горчакова выявляется при:
1) чесотке;
2) педикулезе;
3) лейшманиозе;
4) вульгарных
угрях;
5) шанкриформной
пиодермии.
164. Белый дермографизм
характерен для:
1) атопического
дерматита;
2) идиопатической
экземы;
3) прурингозной
экземы;
4) дисгидротической
экземы;
5) микробной экземы.
165. Положительная
проба Бальцера отмечается при:
1)
отрубевидном
лишае;
2) красном плоском
лишае;
3) псориазе;
4) хронической
красной волчанке;
5) себорее.
166.
Появление на коже немногочисленных
плоских бугорков, красновато-синюшного
цвета полициклических очертаний, с
различной степенью инфильтрации,
сопровождающееся ранним нарушением
болевой, температурной чувствительности,
постепенным развитием анестезии,
снижением потоотделения, трофическими
нарушениями, характерно для:
1)
туберкулоидного типа лепры;
2)
лепроматозного типа лепры;
3)
актиномикоза;
4) диффузной
лепроматозной лепры;
5)
погранично-лепроматозной лепры.
167. Сифилитическую
розеолу необходимо дифференцировать
с:
1) токсикодермией;
2) отрубевидным
лишаем;
3) розовым лишаем
Жибера;
4) сыпным тифом;
5) все ответы верны.
168. Различают
твердые шанкры:
1) гигантские;
2) карликовые;
3) множественные;
4) эрозивные;
5) все ответы
правильные.
169. Разрастание
вегетации на поверхности длительно
существующих изменений характерно
для:
1) фликтены;
2) фурункула;
3) карбункула;
4) шанкриформной
пиодермии;
5) хронической
язвенно-вегетатирующей пиодермии.
170. Возвышающийся
ярко-красный инфильтрат вокруг
волосяного фолликула с гнойно-некротическим
стержнем в центре характерен для:
1) фликтены;
2) фурункула;
3) карбункула;
4) шанкриформной
пиодермии;
5) хронической
язвенно-вегетатирующей пиодермии.
171. Гиперергическое
гнойное воспаление нескольких
фолликулов, объединенных общим
инфильтратом, характерно для:
1) фликтены;
2) фурункула;
3) карбункула;
4) шанкриформной
пиодермии;
5) хронической
язвенно-вегетатирующей пиодермии.
172. Гиперкератоз,
гипергранулез, акантоз наблюдаются
при:
1) псориазе;
2) красном плоском
лишае;
3) крапивнице;
4) папулезном
сифилиде;
5) истинной
пузырчатке.
173. Эндо-, мезо-,
периартериит, инфильтрат с преобладанием
плазматических клеток в дерме наблюдается
при:
1) псориазе;
2) красном плоском
лишае;
3) крапивнице;
4) папулезном
сифилиде;
5) истинной
пузырчатке.
174. Ихтиол наиболее
целесообразен при:
1) фурункуле;
2) простом контактном
дерматите;
3) герпетиформном
дерматите Дюринга;
4) педикулезе;
5) синдроме Лайелла.
175. Назначение
глюкокортикоидов наиболее целесообразно
при:
1) фурункулезе;
2) простом контактном
дерматите;
3)
герпетиформном
дерматите Дюринга;
4) педикулезе;
5)
синдроме
Лайелла.
176. Лечение
антималярийными препаратами применяется
при:
1) хламидийном
уретрите;
2) трихомониазе;
3) герпетиформном
дерматите Дюринга;
4) истинной
пузырчатке;
5) дискоидной
красной волчанке.
177. Глюкокортикоиды
применяются при:
1) хламидийном
уретрите;
2) трихомониазе;
3) герпетиформном
дерматите Дюринга;
4) истинной
пузырчатке;
5) дискоидной
красной волчанке.
178. Для эпидермофитии
стоп характерно:
1) индуративный
отек с сиреневым ободком по периферии;
2) сгруппированные
везикулы на гиперемированном фоне;
3) розовато-коричневатые
пятна с луковидным шелушением, проба
Бальцера - положительная;
4) в
складке между IV
и V
пальцами стоп - трещины, окруженные
по периферии белесоватым отслаивающимся
венчиком;
5) на коже переносицы
и щек - участки эритемы, фолликулярного
гиперкератоза, рубцовой атрофии.
ОТВЕТЫ
абвге
а
в
вгде
абгд
абвг
авгд
абг
абвг
а
агде
авде
вгде
гд
ав
в
а
а
в
д
д
д
а
г
г
г
д
д
в
гд
д
г
д
д
в
д
в
д
г
д
д
г
в
1,3
1,2,3,4
1,2,3
4
4
1,2,3,4
1,2,3
4
1,2,3
1,2,3
2,4
1,2,3
1,3
2,4
1,2,3,4
1,3,4
1,3
1,2,3
2,4
1,2,3
4
1,2,3,4
2,4
2,3
4
1,2,3
2,4
1,2,3
1,2,3
1,2,3
4
3,4
1,2,3
4
2,4
1,3
1,2,3,4
1,2,3
1,4
1,3
1,2,3,4
1,2,3
1,2,3
1,2,3
1,3
1,2,3
1,3
2,4
1,2,3
1,2,3
1,2,3
2
г
д
г
бд
д
а
д
в
аг
в
д
6
6
абвг
вг
абг
абв
ав
бг
а
абвг
бг
абв
абв
ав
абвг
г
бг
абв
абв
ав
г
а
бг
абв
абвг
абвг
бвг
бг
абв
в
ав
д
г
д
г
в
в
6
6
а
д
г
6
ав
а
д
а
а
г
в
ав
г
г
1
1
1
1
1
1
1
1
5
5
5
4
3
2
4
1
5
5
4
4
Введение
Занятие № 1 анатомия, гистология, физиология кожи. Первичные и вторичные морфологические элементы
Физиологические функции кожи
Первичные и вторичные морфологические элементы.
Методика обследования больного
Описание пораженной кожи и слизистых
Занятие № 2 принципы лечения дерматозов
Занятие № 3 псориаз. Красный плоский лишай. Розовый лишай Псориаз
Красный плоский лишай
Розовый лишай
Занятие № 4 дерматиты, Токсидермии и экзема
Дерматиты
Занятие № 5 нейродерматозы
Кожный зуд
Нейродермиты
Почесуха
Крапивница
Занятие № 6 дерматомикозы
Кератомикозы
Дерматофитии
Кандидоз
Трихомикозы
Микроспория
Трихофития
Занятие № 7 болезни соединительной ткани (коллагенозы)
Красная волчанка (рубцующийся эритематоз)
Склеродермия
Особенности течения склеродермии у детей
Дерматомиозит
Занятие № 8 пиодермиты. Чесотка. Педикулез Пиодермиты
Стафилодермии
Глубокие стафилококковые поражения
Поверхностная стрептококковая пиодермия
Смешанные стрепто- стафилококковые пиодермиты
Чесотка
Педикулез
Занятие № 9 пузырные дерматозы
Пузырные дерматозы
Пузырчатка
Герпетиформный дерматит Дюринга (гдд)
Вирусные дерматозы
Занятие № 10 этиология сифилиса. Течение сифилиса. Первичный сифилис. Дифференциальный диагноз.
Основные клинические проявления первичного сифилиса Твердый шанкр
Поражения лимфатических узлов
Течение первичного периода сифилиса
Задание № 11 основные клинические проявления вторичного и третичного сифилиса
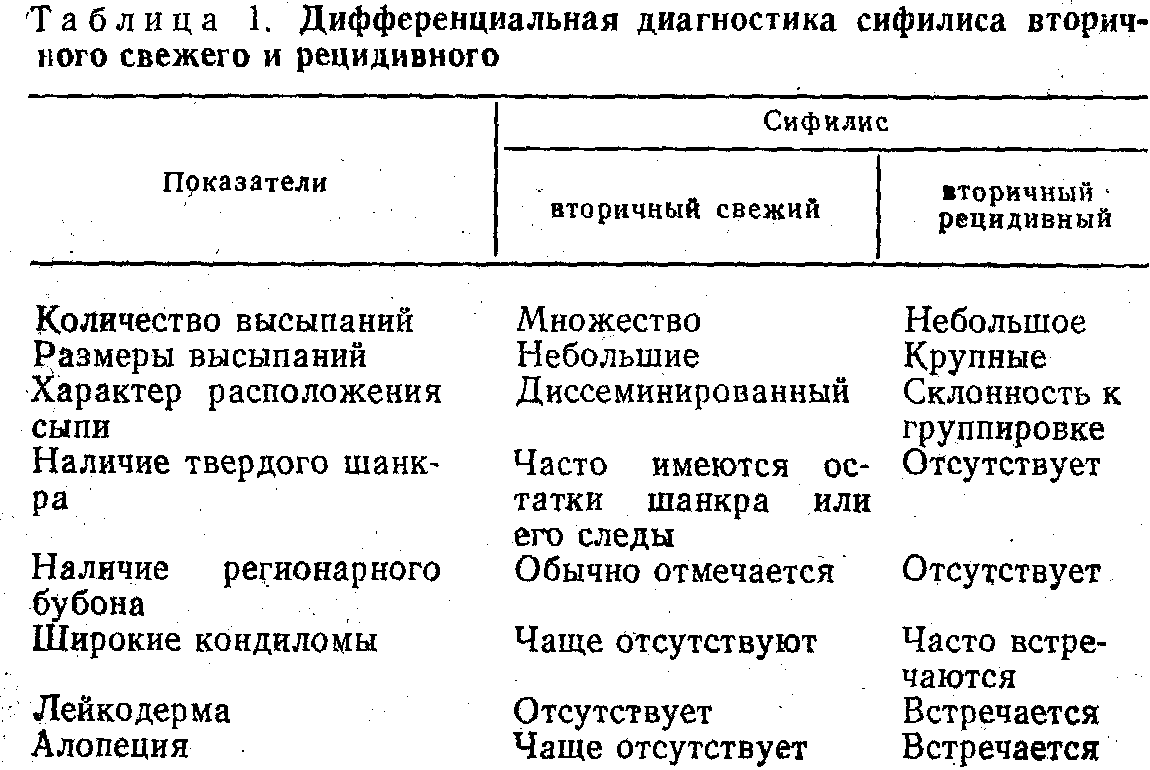
Папулезный сифилид
Пустулезный сифилид
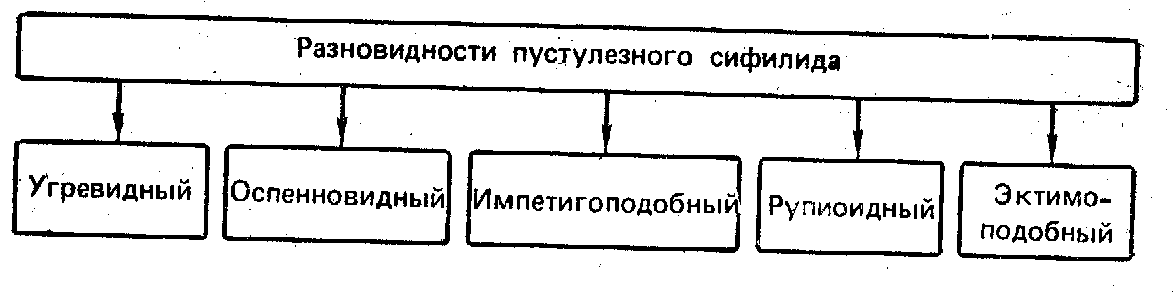
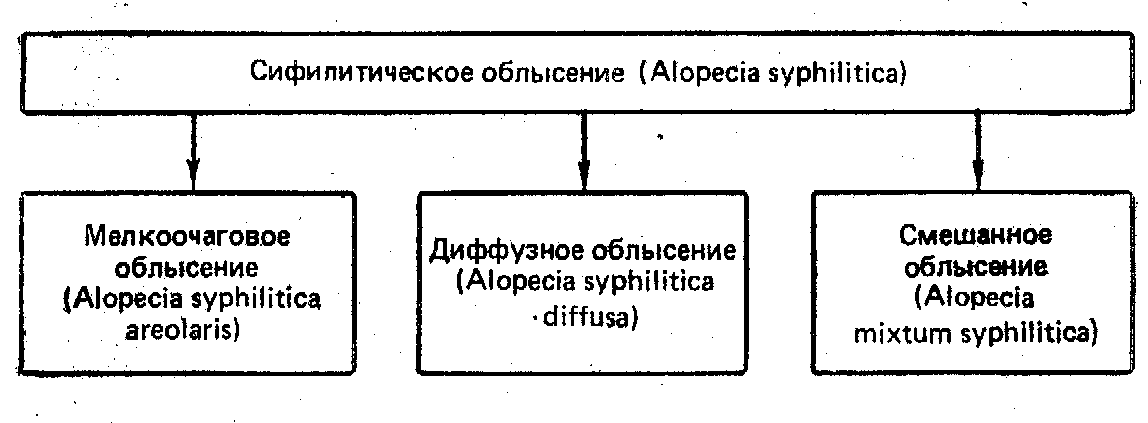
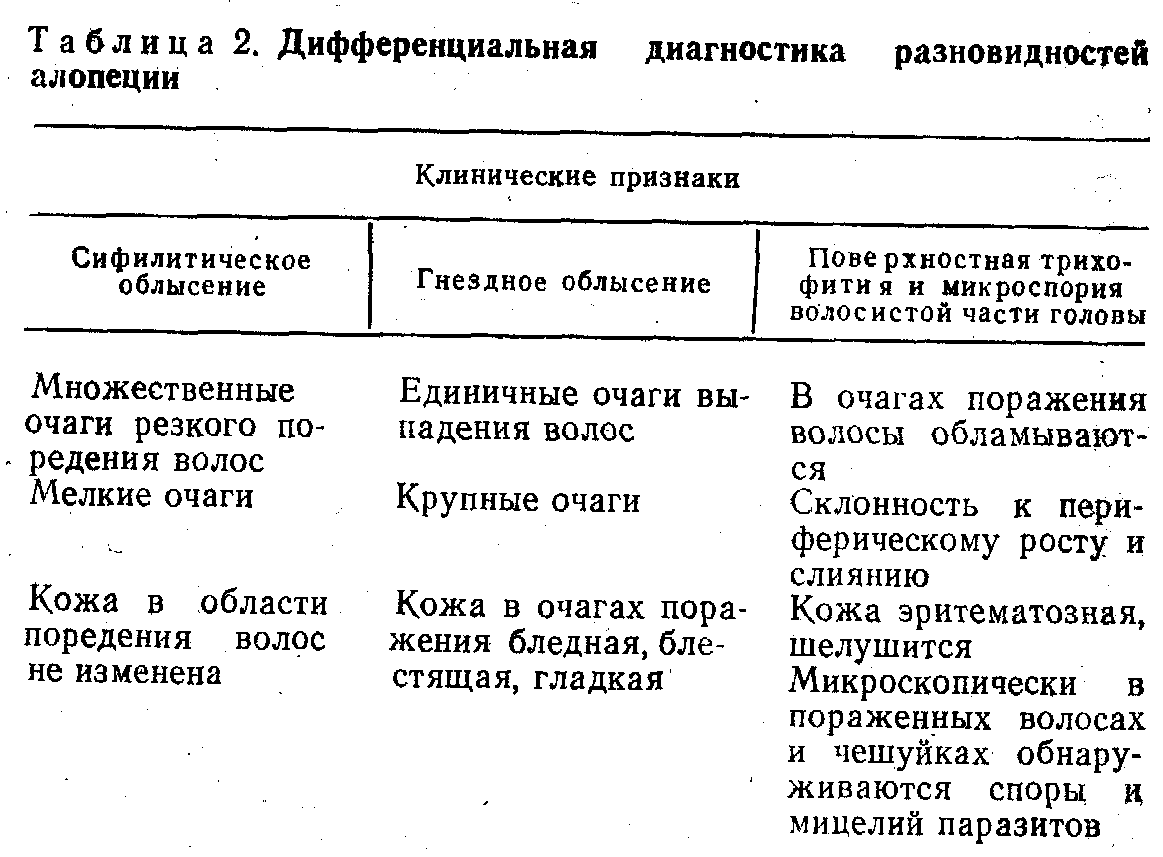
Пигментный сифилид
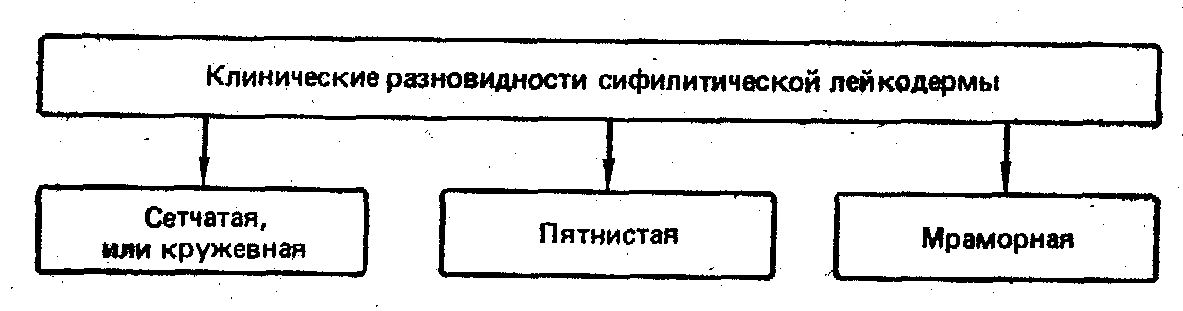
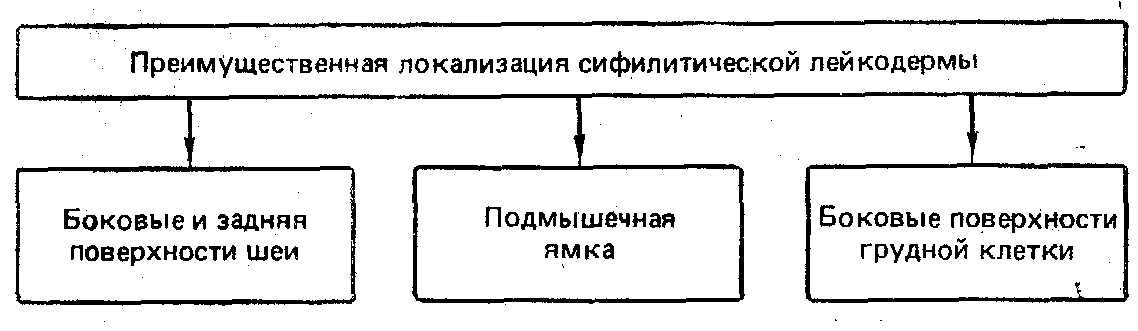
Сифилид слизистых оболочек
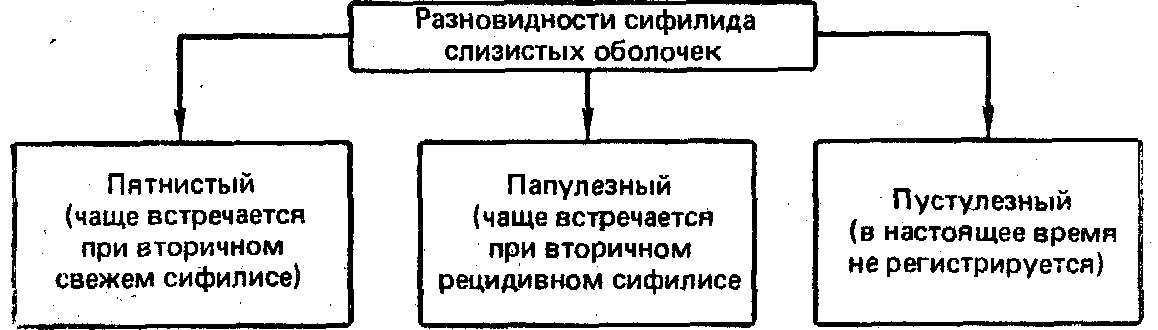
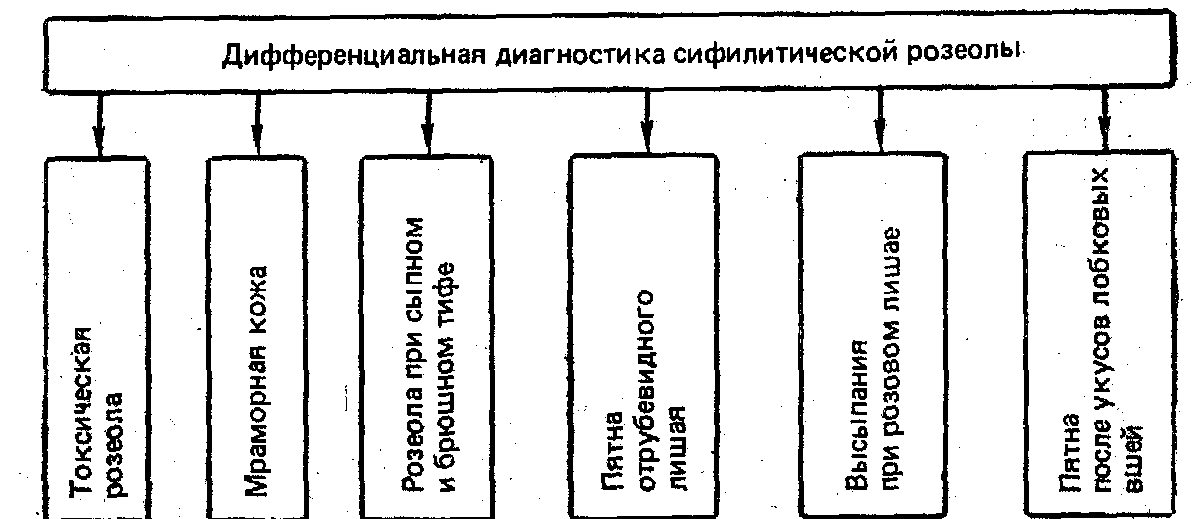
Основные клинические проявления третичного сифилиса
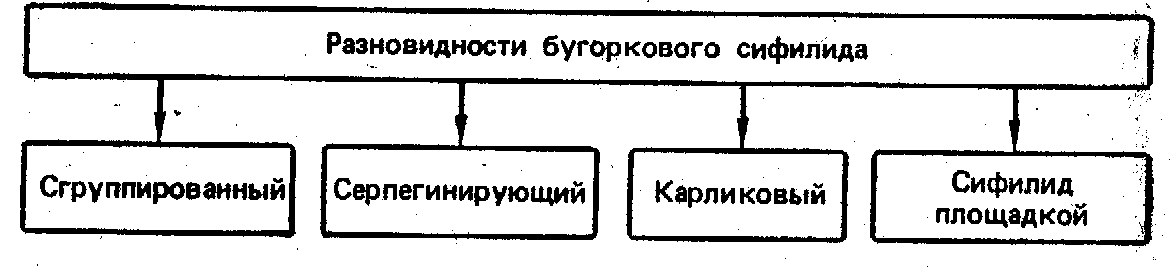


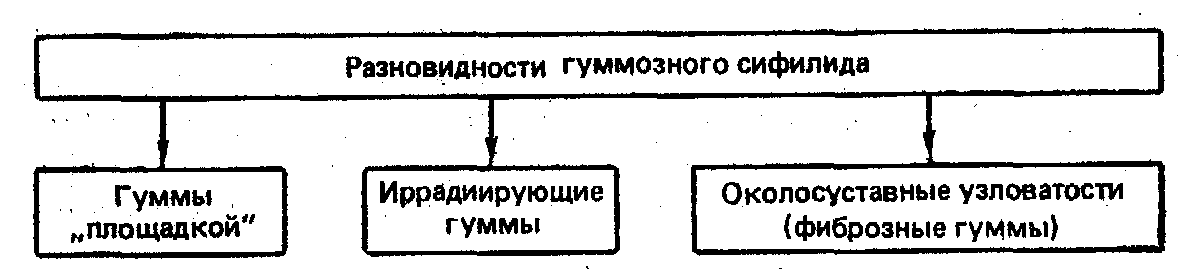
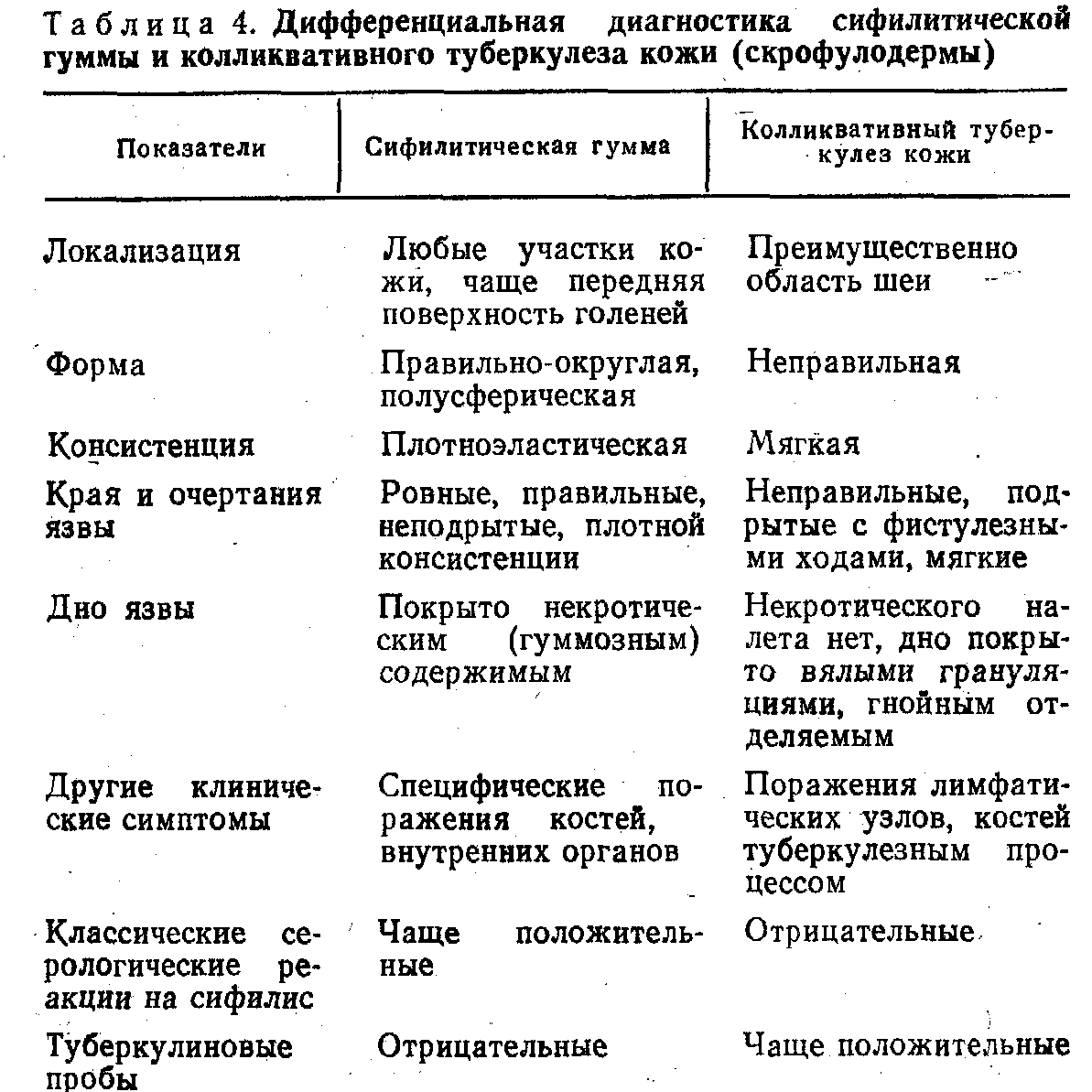
Занятие № 12 врожденный сифилис. Лечение и профилактика сифилиса
Ранний врожденный сифилис Основные клинические проявления
Поздний врожденный сифилис Основные клинические проявления
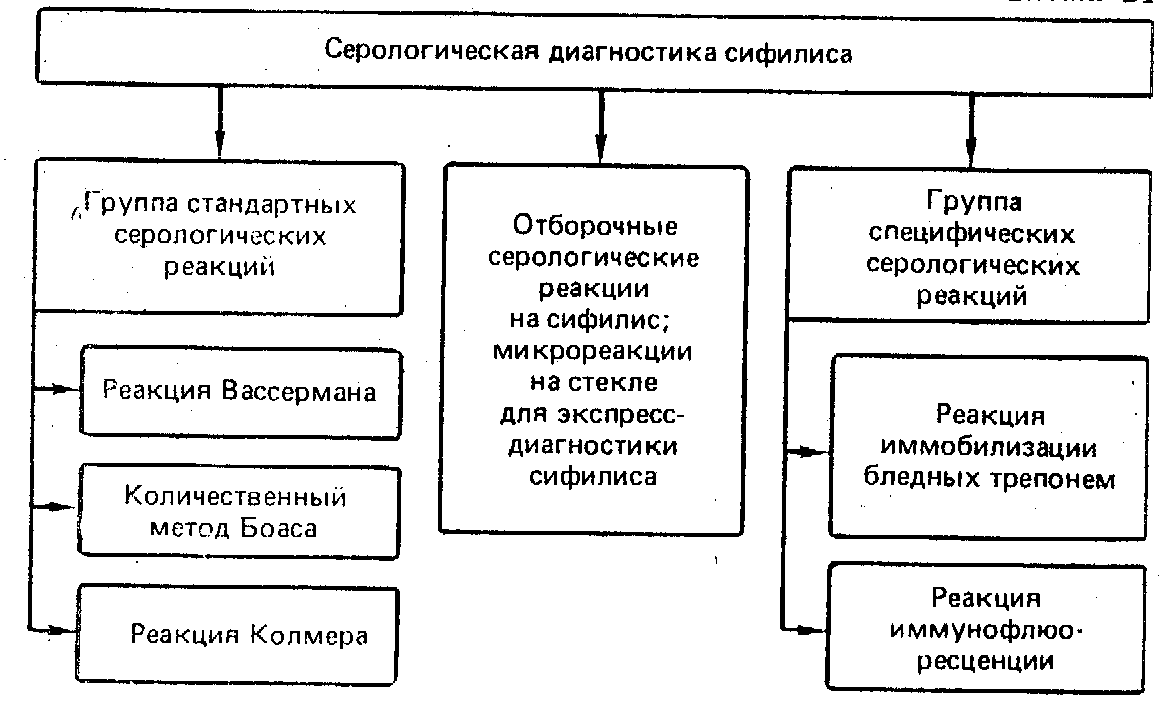
Рекомендуемые схемы:
Альтернативные схемы:
Лечение первичного сифилиса Ведение половых партнеров
Рекомендуемые схемы:
Альтернативные схемы:
Лечение вторичного и раннего скрытого сифилиса Рекомендуемые схемы:
Альтернативные схемы:
Лечение третичного и скрытого позднего сифилиса
Рекомендуемые схемы:
Лечение сифилиса у беременных и детей
Специфическое. Профилактическое и превентивное лечение беременных
Первичный сифилис Рекомендуемые схемы:
Вторичный и ранний скрытый сифилис Рекомендуемые схемы:
Превентивное лечение беременных
Профилактическое лечение детей
Клинико-серологический контроль
Занятие № 13 Гонококковая инфекция и негонококковые уретриты у мужчин.
Классификация по мкб х пересмотра
Гонококковая инфекция у мужчин
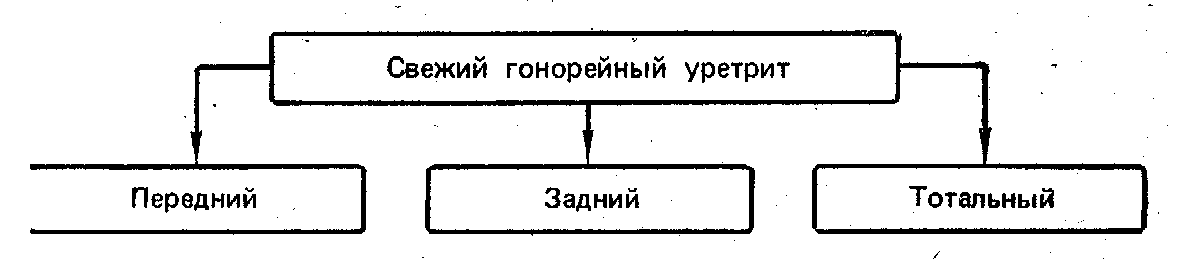
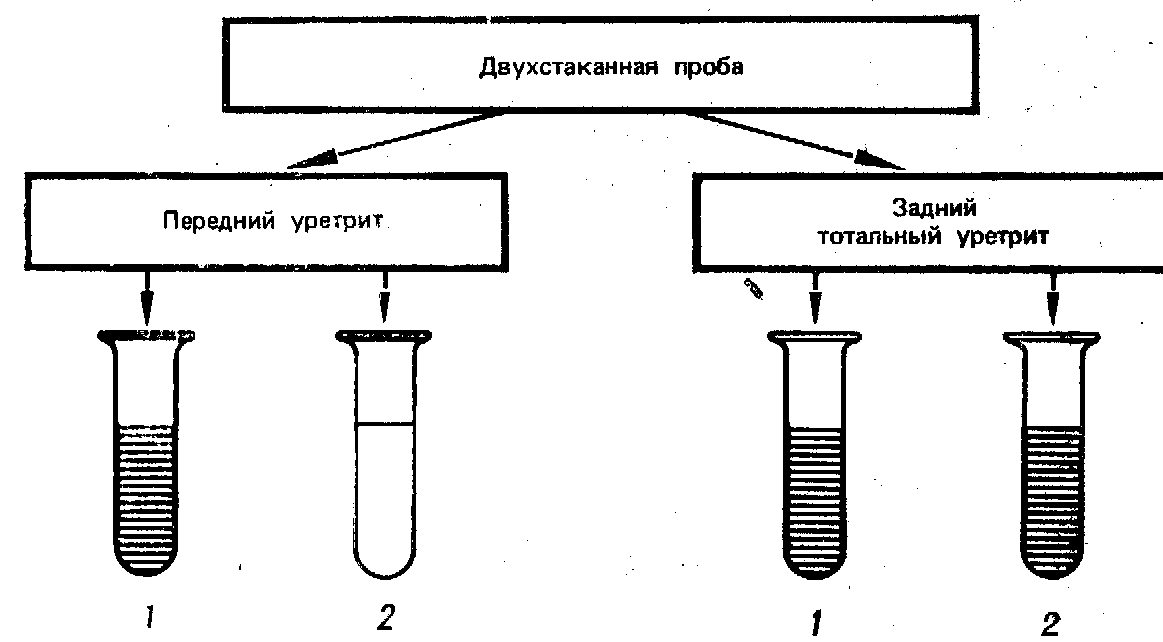
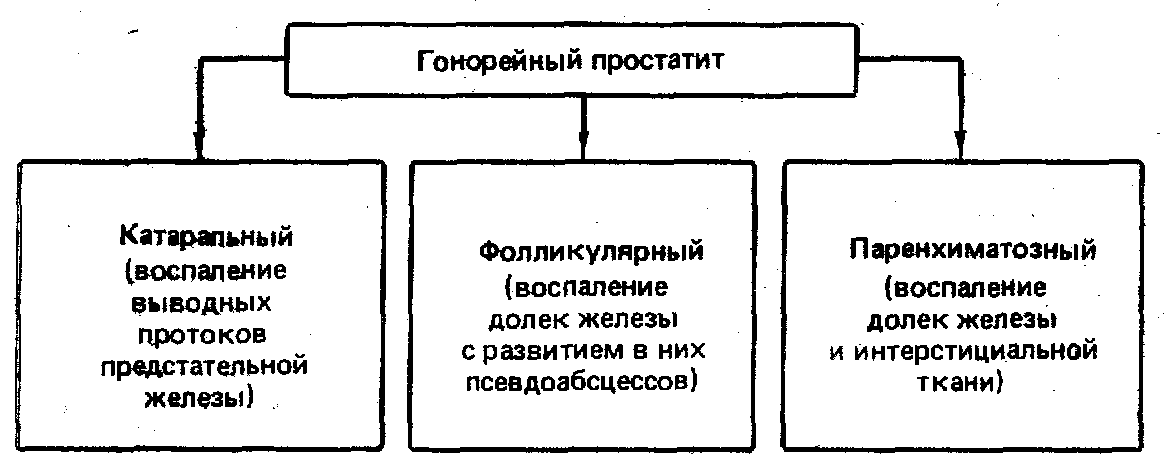
Гонококковая инфекция с локализацией вне мочеполовых органов
Диссеминированная гонококковая инфекция Рекомендуемая схема: цефтриаксон 1,0 г в/м или в/в каждые 24 часа.
Лечение беременных
Профилактическое лечение новорожденных, родившихся от матерей, больных гонококковой инфекцией.
Негонококковые заболевания мочеполовых органов
Трихомониаз

Лечение урогенитального трихомониаза
Лечение осложненного или ре11идивируюшего мочеполового трихомониаза и трихомониаза других локализаций
Лечение беременных (не ранее 2-го триместра)
Показания к стационарному лечению
Урогенитальный хламидиоз
Лечение
Лечение неосложненного хламидиоза нижних отделов мочеполовых органов
Лечение хламидиоза верхних отделов мочеполовой системы. Органов малого таза и других органов
Лечение беременных Неосложненный хламидиоз
Показания к стационарному лечению:
Лечение детей
Лечение хламидийного конъюнктивита и пневмонии новорожденных
Микоплазменные заболевания мочеполовой системы
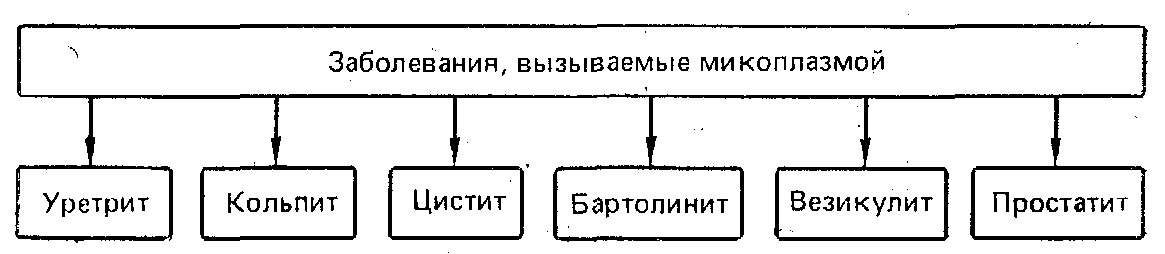
Рекомендуемые схемы лечения
Бактериальный вагиноз
Рекомендуемые схемы лечения.
Лечение беременных
Занятие № 14 Кожные проявления спид
История болезни
У больных дерматозами
Anamnesis morbi больных сифилисом
Anamnesis morbi больных гонококковая инфекция, иппп
Анамнез жизни
Объективное исследование
Описание пораженной кожи у больных дерматозами
Описание поражений кожи у больных сифилисом.
Описание локального статуса у больных гонококковой инфекцией.
План лабораторного исследования
0Ценка преподавателя. Приложение
Методика применения некоторых диагностических приемов обследования кожных больных.
Тестовые контрольные задания
4
149
5
148
6
147
7
146
8
145
9
144
10
143
11
142
12
141
13
140
14
139
15
138
16
137
17
136
18
135
19
134
20
133
21
132
22
131
23
130
24
129
25
128
26
127
27
126
28
125
29
124
30
123
31
122
32
121
33
120
34
119
35
118
36
117
37
116
38
115
39
114
40
113
41
112
42
111
43
110
44
109
45
108
46
107
47
106
48
105
49
104
50
103
51
102
52
101
53
100
54
99
55
98
56
97
57
96
58
95
59
94
60
93
61
92
62
91
63
90
64
89
65
88
66
87
67
86
68
85
69
84
70
83
71
82
72
81
73
80
74
79
75
78
76
77
