
- •Міністерство охорони здоров’я україни
- •Методичні вказівки
- •Актуальність теми:
- •Конкретні цілі:
- •4. Завдання для самостійної роботи при підготовці до заняття
- •4.1. Перелік основних термінів, параметрів та характеристик, які повинен засвоїти студент при підготовці до заняття
- •4.2. Теоретичні питання до заняття
- •4.3. Практичні роботи (завдання), які виконуються на занятті:
- •5. Зміст теми
- •5.1. Особливості медичного спостереження за дітьми підліткового віку. Порядок проведення обов'язкових профілактичних медичних оглядів дітей підліткового віку
- •5.2.4. Сутність і визначення ознак статевої зрілості різного ступеня
- •5.3. Клініка і діагностика вегетативних дисфункцій. Тактика лікаря загальної практики при вегетативних дисфункціях. Лікування вегетативних дисфункцій. Медичне та психологічне консультування.
- •5.3.1. Сучасна класифікація вегетативних дисфункцій
- •5.3.2. Діагностика вегетативних дисфункцій у дітей.
- •5.3.3. Клінічні прояви нейроциркуляторної дисфункції у дітей
- •5.3.4. Клінічні прояви вегето-судинної дисфункції у дітей
- •5.3.5. Клінічні прояви вегето-вісцеральної дисфункції у дітей
- •5.3.6. Параксизмальна вегетативна недостатність
- •5.3.7. Основні принципи лікування вегетативних дисфункцій у дітей
- •5.3.8. Немедикаментозні методи лікування вегетативних дисфункцій у дітей
- •5.3.9. Медикаментозна терапія вегетативних дисфункцій у дітей
- •5.4. Диференційна діагностика первинної та вторинної артеріальної гіпертензії у дітей підліткового віку. Тактика ведення хворого артеріальної гіпертонії на педіатричній дільниці. Диспансерний нагляд
- •5.4.1. Артеріальна гіпертензія у дітей
- •5.4.2. Механізми розвитку артеріальної гіпертензії.
- •5.4.3. Діагностика артеріальної гіпертензії
- •5.4.4. Симптоматична артеріальна гіпертензія
- •5.4.5. Ренальна гіпертензія
- •5.4.6. Вазоренальна гіпертензія
- •5.4.7. Кардіоваскулярна гіпертензія
- •5.4.8. Хвороби ниркових залоз
- •5.4.9. Класифікація артеріальної гіпертензії
- •5.4.10. Клінічна картина артеріальної гіпертензії
- •5.4.11. Лікування первинної артеріальної гіпертензії
- •5.5. Гіпертонічний криз. Надання невідкладної допомоги при вегетативному та гіпертензивному кризах.
- •5.6. Тактика ведення хворого гіпертонічною хворобою на педіатричній ділянці (диспансерний нагляд)
- •5.7. Профілактика артеріальної гіпертензії у дітей. Прогноз захворювання артеріальною гіпертензією
- •6. Матеріали для самоконтролю
- •6.1. Тестові завдання
- •6.2. Ситуаційні завдання
- •7. Рекомендована література
- •8. Допоміжні матеріали
5.5. Гіпертонічний криз. Надання невідкладної допомоги при вегетативному та гіпертензивному кризах.
Найбільш частою причиною гіпертонічного кризу (ГК) у дітей є симпатико-адреналовий криз. Купіювання його наведено у розділі вегетативної дисфункції.
Гіпертонічний криз при АГ проявляється підсиленням головного болю, різким підйомом АТ, тахікардією, можливе порушення серцевого ритму. Для купіювання ГК є необхідним створення максимально спокійної обстановки. Показане призначення бета-адреноблокаторів з метою усунення тахікардії і порушення серцевого ритму. Перевагу слід віддавати селективним бета-1-адреноблокаторам – анаприлін 20 – 40 мг під язик, при відсутності ефекту – лабеталол 50-100 мг в/в крапельно. Обов'язковою є седативна терапія – транквілізатори: седуксен (реланіум) – 1 таб (5 мг) або 1-2 мл в/м та препарати валеріани. Сечогінні препарати: перевагу слід віддавати швидкодіючим петльовим діуретикам – фуросемід (лазикс): 1-2 мл в/м.
5.6. Тактика ведення хворого гіпертонічною хворобою на педіатричній ділянці (диспансерний нагляд)
При диспансерному нагляді рекомендується проводити контроль:
АТ – індивідуально;
ЕКГ, ЕхоКГ – 1 – 2 рази на рік;
аналізів сечі (загальний, на мікроальбумінурію) – 2 рази на рік;
загального холестерину (ЗХ), ТГ та холестерину ліпопротеїдів високої щільності (ХС ЛПВЩ) – 1 раз на рік;
При психоемоційних та інтелектуальних навантаження (екзамени, конкурси, змагання) рекомендується використовувати додаткові курси фітотерапії з седативної дією (екстракт валеріани, настойка собачої кропиви, півонії) протягом 1 – 2 тижнів.
Санаторно-курортне лікування рекомендується проводити в умовах місцевої кліматичної зони.
Підлітки з ПАГ, у яких зберігається АТ, особливо з ознаками ураження органів-мішеней, передаються під нагляд терапевтів-кардіологів при досягненні 18-річчя.
Особливості спостереження дітей та підлітків з підвищеним АТ наведені в алгоритмі.
Обстеження
в умовах поліклініки або стаціонару
для виключення вторинної (симптоматичної)
АГ. Діагноз: синдром АГ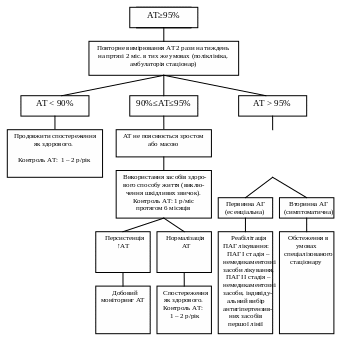
Рис. 1. Алгоритм спостереження дітей з підвищенням АТ
5.7. Профілактика артеріальної гіпертензії у дітей. Прогноз захворювання артеріальною гіпертензією
Існує декілька підходів до профілактики серцево-судинних захворювань – популяційна стратегія: профілактика в групах підвищеного ризику, сімейна профілактика.
Профілактика АГ в дитячому віці включає обов'язкове вимірювання АТ в усі вікові періоди і співвідношення цих показників з нормативними з урахуванням статі і ваго-зростових показників. При виявленні підвищеного АТ треба проводити повторні вимірювання. Якщо рівень АТ перевищує вікові межі норми при послідовних вимірюваннях (не менше 3-х разів), обов'язково треба обстежити дитину в умовах стаціонару з метою установлення ґенезу захворювання, визначення форми АГ і переходити до лікування.
Профілактичні заходи при популяційній стратегії мають бути спрямованими на все дитяче населення з метою попередження шкідливих звичок (тютюнопаління, вживання алкоголю) і ведення здорового способу життя. Профілактична програма має бути зорієнтована насамперед на сім'ю. При цьому важливо поширювати знання стосовно стилю життя і здоров'я, націлювати на активний відпочинок.
Важливим є раціональне харчування з метою профілактики АГ, а також ожиріння та цукрового діабету, тісно пов'язаних між собою захворювань. Основний напрямок профілактики цих захворювань – мотивація на обмеження калорійності їжі і підвищення фізичної активності. Ожиріння тісно пов'язане з надлишковим вживанням жирів. Доведено, що зниження їх вживання на 1/3 умовної норми є достатнім для нормалізації ваги і безпечним для зростаючого організму. Контроль за вагою треба проводити на сімейному рівні. Батьків школярів з надлишковою масою тіла треба навчати методам зниження маси тіла і підтримки її на нормальному рівні, а також переконувати відмовитись від нераціональних сімейних традицій – звички до переїдання.
Відхили у показниках ліпідного обміну найбільш часто виявляються у дітей з поєднанням ожиріння та АГ. Ці діти повинні обстежуватися на предмет виявлення гіперхолестеринемії, гіпертригліцеридемії.
Для корекції гіперхолестеринемії у дітей шкільного віку, які складають групу підвищеного ризику, призначається дієта, яка передбачає обмеження жирів до рівня менше 20 – 30 % загальної калорійності, дотримування співвідношення насичених і ненасичених жирних кислот 1:1, обмеження надходження холестерину. корекція гіпертригліцеридемії передбачає зниження ваги до ідеальної, обмеження легко засвоюваних вуглеводів (тістечка, цукерки тощо), періодичне призначення вегетаріанської дієти.
Важливим є питання стосовно вживання кухонної солі. Треба щоб їстівні звички в сім'ї в цілому були спрямовані на "недосолювання їжі".
Фізична активність. З раннього віку дитину слід привчати до фізичних вправ, тоді це стане звичкою, а потім і потребою. Фізичні тренування сприяють підвищенню вмісту холестерину в ліпопротеїдах високої густини (антиатерогенна фракція). Особливо добре впливає на серцево-судинну систему дитини ранкова фіззарядка, ходіння пішки, заняття плаванням, ритмічною гімнастикою, їзда на велосипеді, катання на ковзанах і лижах. Норма рухової активності повинна складати для дівчат 4 – 9 годин на тиждень, для хлопчиків 7 – 12 годин. У той же час дітям з АГ протипоказані статичні навантаження: підняття ваги, різні види боротьби.
Прогноз захворювання артеріальною гіпертензією
Для підліткової АГ процеси ремоделювання дуже актуальні. Дані вітчизняних та зарубіжних дослідників вказують на те, що вже у 15 – 17 років при ПАГ виникають різноманітні зміни з боку органів-мішеней. Тільки у 15 % таких дітей немає змін з боку судин очного дна та у 22 % – з боку серця. У нирках порушення виявляються практично у всіх. Групою вітчизняних вчених розроблена стратифікація ризику для оцінки прогнозу (тяжкого протікання та ускладнень) у підлітків, що мають ПАГ:
- низький ризик – відсутність факторів ризику та прикмет уражень органів-мішеней;
- середній ризик – наявність факторів ризику, нема прикмет уражень органів-мішеней;
- високий ризик – наявність факторів ризику та прикмет уражень органів-мішеней.
Дані літератури свідчать про те, що до 17 – 18 років серед підлітків з АГ у 40 % відбувається нормалізація АТ, у 60 % АТ залишається підвищеним та у 10 % – прогресує.
