
- •Методическая разработка
- •III курса
- •Учебные и воспитательные цели, мотивация для усвоения темы, требования к исходному уровню знаний
- •Цель занятия
- •1.2. Мотивация для усвоения темы
- •1.3. Требования к исходному уровню знаний
- •Контрольные вопросы из смежных дисциплин
- •3. Контрольные вопросы по теме занятия
- •4. Практическая часть занятия
- •5. Ход занятия
- •1. Основные жалобы больных с заболеваниями печени и желчевыводящих путей.
- •2. Механизмы возникновения и характеристика болевого синдрома при заболеваниях печени и желчевыводящих путей.
- •3. Какие симптомы включает в себя синдром печеночной диспепсии?
- •4. Чем обусловлены желтушное окрашивание и зуд кожи при заболеваниях печени и желчевыводящих путей.
- •5. Обмен билирубина. Виды желтух и их диагностика.
- •6. Чем обусловлены у больных с заболеваниями печени кровавая рвота и увеличение объема живота.
- •7. Какие сведения необходимо выяснить при расспросе больного по истории его заболевания и жизни.
- •8. Какие признаки заболеваний печени и желчного пузыря можно выявить при общем осмотре больных.
- •9. Осмотр живота у больных заболеваниями печени и желчевыводящих путей: методика, диагностическое значение. Механизмы возникновения асцита и его диагностика при заболеваниях печени.
- •10. Какие симптомы и болезненные зоны свидетельствуют о воспалении желчного пузыря?
- •11. Методика определения абсолютных границ печени, причины их изменения.
- •12. Методика перкуссия печени по способу м.Г. Курлову, размеры печени в норме.
- •13. Методика пальпации нижнего края печени.
- •14. Характеристика нижнего края печени в норме и при патологии.
- •15. Методика пальпации желчного пузыря.
- •16. Методика перкуссии селезенки, ее размеры в норме.
- •17. Методика пальпации селезенки, диагностическое значение.
- •6. Вопросы для самоконтроля знаний. Задания для тестового контроля.
- •Эталоны ответов
4. Чем обусловлены желтушное окрашивание и зуд кожи при заболеваниях печени и желчевыводящих путей.
Желтушное окрашивание кожи, склер глаз и слизистых оболочек обусловлено накоплением в крови избыточного количества билирубина. В некоторых случаях желтуха развивается незаметно для больного, может быть постоянной на протяжении многих месяцев, лишь несколько меняясь в своей интенсивности (например, при хронических гепатитах и циррозах печени). В других случаях желтуха развивается быстро, вслед за приступом печеночной колики (например, при закупорке камнем общего желчного протока). Для паренхиматозной и холестатической желтухи характерно выделение мочи коричневого цвета («цвета пива») и обесцвечивание кала.
Причиной кожного зуда является накопление в крови желчных кислот, в норме выделяемых печенью с желчью, и раздражение ими чувствительных нервных окончаний в коже. Зуд обычно носит упорный характер, резко усиливаясь к ночи и сильно беспокоит больных. У некоторых больных он не имеет распространенного характера, а локализируется в какой-либо определенной области, часто под правой лопаткой. Кожный зуд чаще сопутствует печеночной или подпеченочной желтухе.
5. Обмен билирубина. Виды желтух и их диагностика.
Желтуха – желтое окрашивание кожи и слизистых оболочек, связанное с накоплением в них билирубина вследствие гипербилирубинемии. Возникновение желтухи всегда связано с нарушением обмена билирубина.
Основной источник билирубина – гемоглобин. Он превращается в билирубин в органах ретикуло-эндотелиальной системы, главным образом в печени, селезенке, костном мозге. За сутки распадается примерно 1% эритроцитов и из гемоглобина образуется 100-300 мг билирубина. Приблизительно 20% билирубина образуется не из гемоглобина зрелых эритроцитов, а из других гемсодержащих веществ. Этот билирубин называется шунтовым или ранним. Он образуется из гемоглобина распадающихся в костном мозге эритробластов, незрелых ретикулоцитов, из миоглобина, тканевых цитохромов, каталаз, триптофанпирролазы печени.
Образующийся билирубин поступает в кровь. Так как он нерастворим в воде при физиологическом рН крови, для транспортировки в крови он связывается с носителем – главным образом, альбумином.
Печень выполняет три важнейшие функции в обмене билирубина:
- захват билирубина из крови гепатоцитами;
- связывание билирубина с глюкуроновой кислотой;
- выделение связанного (конъюгированного) билирубина из гепатоцитов в желчные капилляры.
Перенос билирубина из плазмы в гепатоцит происходит в печеночных синусоидах. Свободный (непрямой, неконъюгированный) билирубин отщепляется от альбумина в цитоплазменной мембране, внутриклеточные протеины гепатоцита захватывают билирубин и ускоряют его перенос в гепатоцит.
Поступив в гепатоцит, непрямой (неконъюгированный) билирубин переносится в мембраны эндоплазматической сети, где связывается с глюкуроновой кислотой под влиянием фермента УДФ-глюкоронилтрансферазы. Соединение билирубина с глюкуроновой кислотой делает его растворимым в воде, что делает возможным переход его в желчь, фильтрацию в почках и обеспечивает быструю (прямую) реакцию с диазореактивом (прямой, конъюгированный, связанный билирубин).
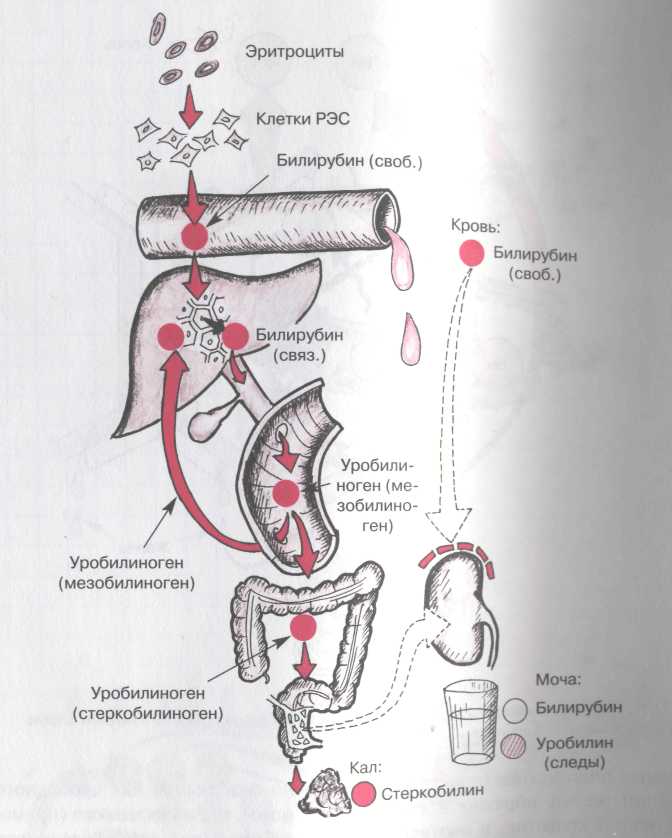
Рис. 1. Общая схема метаболизма билирубина в организме.
Нормальное содержание билирубина в крови: общий – 0,5-20,5 мкмоль/л; коньюгированный (прямой) – 0-4,3 мкмоль/л; неконьюгированный (непрямой) – 0-16,2 мкмоль/л.
Видимая желтуха появляется при билирубинемии 34 мкмоль/л. Раньше всего желтуха появляется на склерах, на небе и под языком. При осмотре можно различить следующие оттенки желтухи:
- оранжево-красный (rubinicterus) или шафраново-желтый при печеночной (паренхиматозной) желтухе;
- лимонно-желтый (flavinicterus) при надпеченочной (гемолитической) желтухе;
- зеленый (verdinicterus) прі подпеченочной (механіческой) желтухе;
- темно-олівковый (icterus melas) при очень длительном холестазе.
Следует помнить о ложной (экзогенной) желтухе вследствие нарушения обмена каротина и отложении его в коже.
Выделяют следующие виды желтух.
1. Надпеченочная (гемолитическая).
2. Печеночная (паренхиматозная).
3. Подпеченочная (механическая).
При гемолитической желтухе происходит образование в органах ретикуло-эндотелиальной системы большого количества свободного (непрямого) билирубина, который полностью не успевает метаболизироваться в печени, хотя функция гепатоцитов не нарушена и они работают с повышенной нагрузкой. В результате в крови увеличивается содержание свободного (непрямого) билирубина, который не проходит почечный барьер и не попадает в мочу. Поскольку количество связанного (прямого) билирубина, выделяемого печенью в кишечник (и, соответственно, стеркобилиногена) существенно увеличивается, в моче значительно повышен уровень стеркобилиногена (уробилина), попадающего в общий кровоток из геморроидальных вен.
Основные клинико-лабораторные признаки надпеченочной (гемолитической) желтухи:
- желтушность склер и кожи, как правило, умеренная, имеет лимонно-желтый оттенок (flavinicterus);
- одновременно имеется бледность кожи (из-за анемии);
- кожный зуд и расчесы тела отсутствуют;
- увеличение печени, как правило, незначительное;
- значительное увеличение селезенки при хроническом течении процесса;
- гипербилирубинемия редко превышает 85.5 мкмоль/л, преобладает непрямой (несвязанный, неконъюгированный) билирубин;
- в моче резко увеличено содержание уробилина, отсутствует билирубин;
- наблюдается плейохромия (резкое окрашивание в темный цвет) кала за счет большого количества стеркобилина;
- анемия различной степени выраженности;
- выраженный ретикулоцитоз в периферической крови;
- снижение осмотической стойкости эритроцитов;
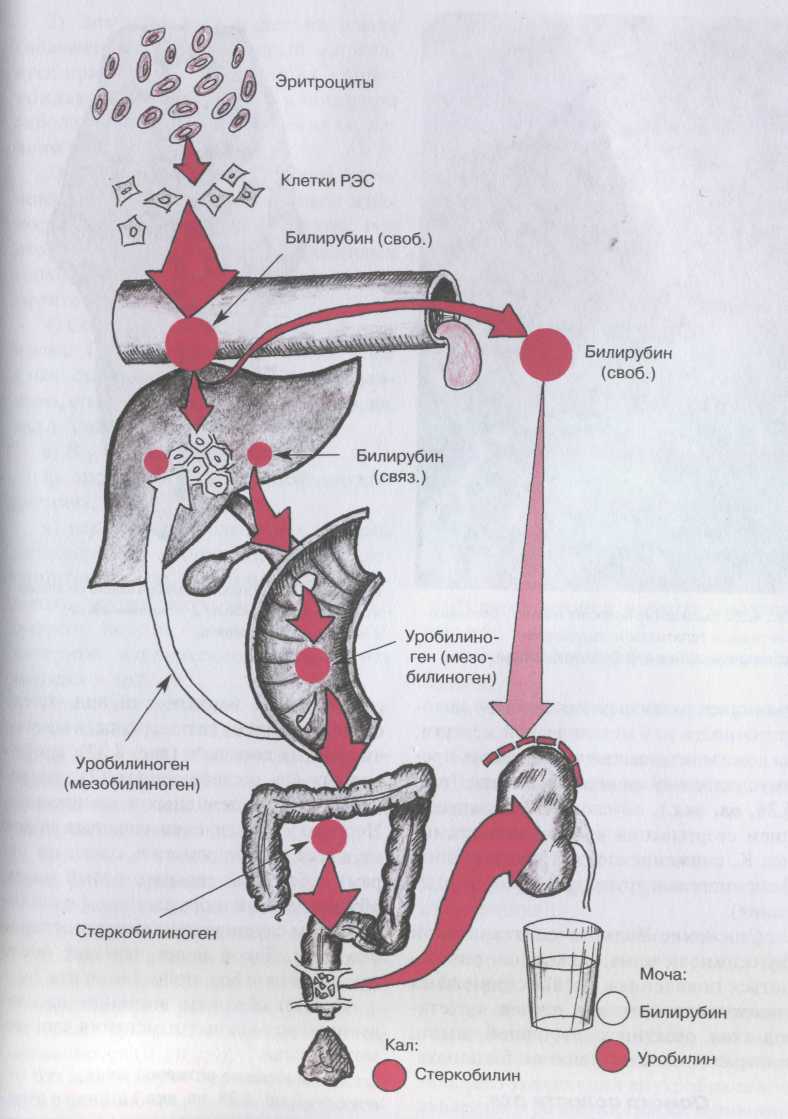
Рис. 2. Нарушение метаболизма билирубина при гемолитической желтухе.
При поражении паренхимы печени (паренхиматозная желтуха) у больных с гепатитами, циррозом, раком и другими заболеваниями печени происходит повреждение ранее описанных процессов, протекающих в гепатоците. Нарушение захвата свободного билирубина печеночной клеткой и связывания его с глюкуроновой кислотой ведет к увеличению в крови свободного (непрямого) билирубина. Нарушение выделения билирубин-глюкуронида (прямого билирубина) из печеночной клетки в желчные капилляры, обусловленное воспалением, деструкцией, некрозами и снижением проницаемости мембран гепатоцитов, приводит к регургитации желчи обратно в синусоиды и в общий кровоток, и соответственно, к увеличению содержании в крови прямою билирубина. Наконец, нарушение функции гепа-тоцитов сопровождается также утратой способности печеночной клетки захватывать и метаболизировать всосавшийся в кишечнике уробилиноген (мезобилиноген), который в больших количествах попадает в общий кровоток и выделяется с мочой в виде уробилина. Таким образом, при паренхиматозной желтухе в крови увеличено содержание как свободного (непрямого), так и связанного (прямого) билирубина. Последний, являясь хорошо растворимым в воде соединением, легко проходит почечный барьер и появляется в моче, обусловливая ее темную окраску («цвет пива»). В моче также в больших количествах присутствует уробилин (мезобилиноген). В кале содержание стер-кобилина может быть несколько уменьшено в связи с нарушением выделения гепатоцитами желчи.
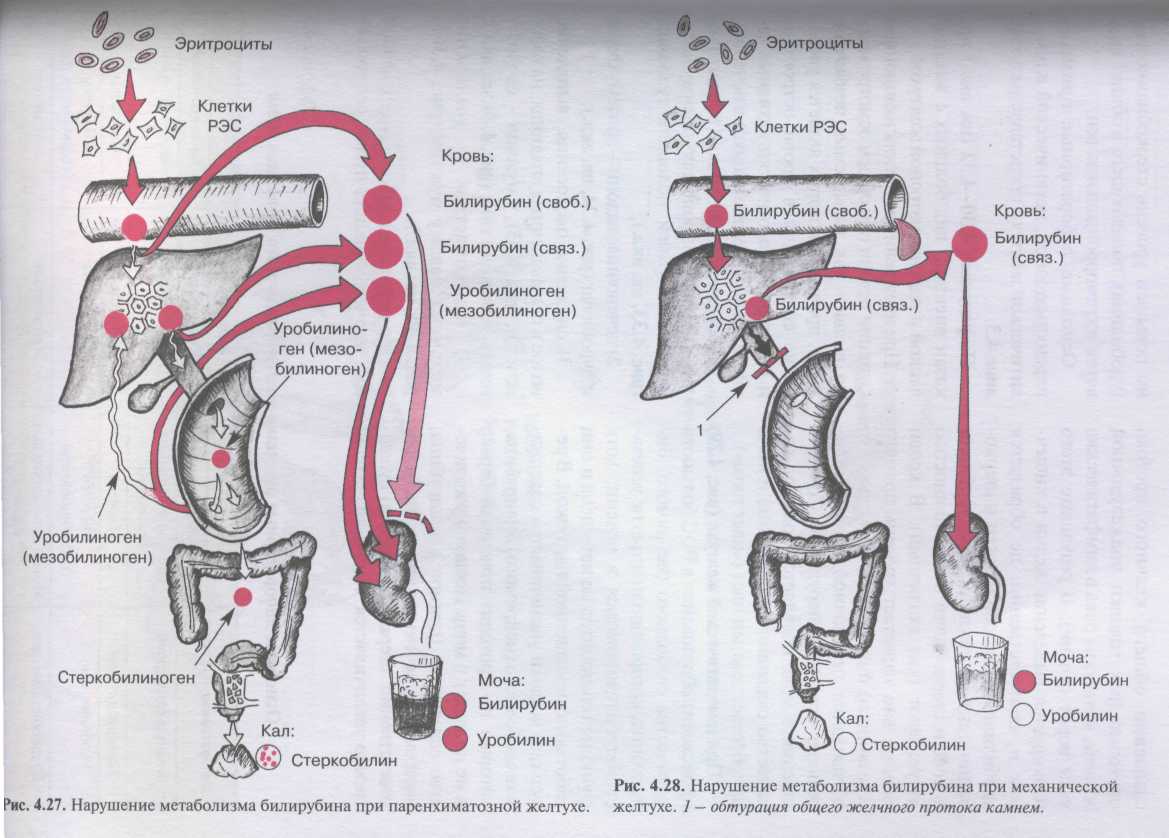
Рис. 3. Нарушение метаболизма при печеночной желтухе.
Основные клинико-лабораторные признаки печеночной (паренхиматозной) желтухи:
- желтуха имеет красноватый оттенок (rubinicterus );
- нередко (при хроническом гепатите и циррозе печени) имеются малые печеночные признаки (пальмарная эритема, гинекомастия, атрофия яичек, сосудистые звездочки, карминовокрасные губы);
- может отмечаться кожный зуд и обнаруживаться следы расчесов на коже;
- признаки портальной гипертензии (асцит, «сарut medusae») при циррозе печени в выраженной его стадии;
- увеличение печени;
- увеличение селезенки (не всегда);
- содержание билирубина в крови увеличено, как свободного (непрямого), так и связанного (прямого);
- выражен синдром цитолиза (резко повышено содержание в крови аминотрансфераз, органоспецифических ферментов печени);
- в моче определяется билирубин и уробилин;
- снижается интенсивность окраски кала за счет уменьшения содержания в нем стеркобилина.
Подпеченочная (механическая) желтуха – это синдром, развивающийся при наличии препятствия оттоку желчи из желчных протоков в 12-перстную кишку.
Причины подпеченочной желтухи.
1. Обтурация печеночного или общего желчного протоков.
2. Обтурация камнем или стеноз большого сосочка 12-перстной кишки.
3. Рак поджелудочной железы, желчного пузыря, печени, 12-перстной кишки со сдавлением общего желчного протока или большого дуоденального сосочка.
4. Кисты или хроническое воспаление поджелудочной железы со сдавлением желчевыводящих путей.
5. Атрезия (гипоплазия) желчных протоков.
В результате вышеперечисленных причин блокируется выделение желчи в кишечник и, соответственно, не образуется уробилиноген (мезобилиноген и стеркобилиноген). В связи с этим уробилин в моче и стеркобилин в кале полностью отсутствуют (кал ахоличный). В крови значительно нарастает уровень прямого (связанного) билирубина. Соответственно в моче появляется большое количество связанного билирубина и моча приобретает темный цвет («цвет пива»).
Основные клинико-лабораторные признаки подпеченочной (механической) желтухи:
- болевой синдром – приступ интенсивных болей в правом подреберье с иррадиацией в правую лопатку или руку;
- холестатический синдром – желтуха различной интенсивности с зеленоватым оттенком кожи, устойчивым кожным зудом, потемнением мочи, обесцвечиванием кала;
- диспепсический синдром – тошнота, рвота, горечь и сухость во рту, стеаторея;
- в крови повышение уровня билирубина (в основном за счет связанного), активности щелочной фосфатазы, гамма-глютамилтранспептидазы;
- в моче определяется билирубин;
- в кале отсутствует стеркобилин.
Рис. 4. Нарушение метаболизма билирубина при механической желтухе.
