
4.Нейрогенный - первично изменение центральной и периферической нервной систем, приводящее к изменениям иннервации костно-мышечного аппарата, трофики костей и их апофизов (зон роста).
5.Остеопатический – нарушение кровообращения костей позвонков, зон роста, нарушение питания межпозвонковых дисков и апофизов позвонков.
Таким образом, при значительном многообразии теорий развития приобретенного сколиоза следует отметить, что развитию заболевания способствует целый ряд взаимосвязанных причин, рассматривать которые отдельно друг от друга достаточно сложно.
Клиника сколиоза. Существуют 2
вида сколиотических деформаций: обратимая (функциональная) и необратимая (структуральная). Функциональный сколиоз исчезает при вытяжении или лежа в определенном положении Возможно проведение рентгенографии в положениях лежа и
стоя. Если деформация исчезает, то сколиотическая установка имеет обратимый характер.
Клиническая картина сколиоза складывается из следующих симптомов:
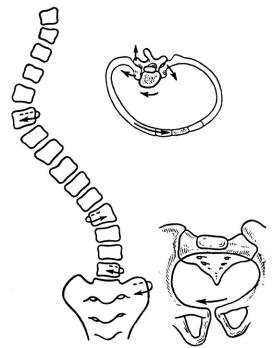
Рис.170. Схема сколиоза в грудном отделе позвоночника. Торсия.
1.Изменение уровня надплечий – на стороне искривления надплечье расположено выше.
2.Неодинаковая длина ключиц и надплечья – на стороне искривления они кажутся короче.
3.Лопатка на стороне искривления стоит выше, может переходить из фронтальной плоскости в сагиттальную (по углу лопатки).
4.Наличие противоискривления.
5.Асимметрия треугольников талии между телом и опущенной рукой – глубже на стороне искривления.
6.Наличие изменения изгибов в сагиттальной плоскости – кифосколиоз в грудном, лордосколиоз в поясничном отделах.
7.Наличие «реберного горба» за счет деформации грудной клетки в виде параллелограмма. Возможно сдавление легких и сердца.
Следует знать, что сколиоз может быть простым (С-образным и S- образным) и сложным, когда у больного имеется 3 и более кривизны. Основным симптомом сколиоза, отличающим его от нарушения осанки, является торсия (ротация) позвонков. Торсия приводит к деформации грудной клетки, сдавлению спинного мозга, нервов.
141
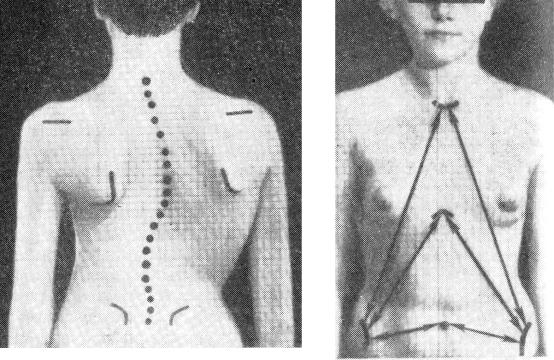
Рис. 171. Клиническая картина |
Рис.172. Измерение по Андрушко в |
сколиоза. |
норме. Половины таза симметричны. |
Диагностика.
Для измерения величины возможной деформации позвоночника производится рентгенография грудного и поясничного отделов в стандартных проекциях. Существует несколько способов определения величины деформации, но основными являются способ Кобба и В.Д.Чаклина. Способ Кобба – по ходу покровной замыкательной пластинки вышележащего позвонка на верхней точке кривизны проводится линия, пересекающаяся с таковой же, проведенной по ходу базальной замыкательной пластинки на нижней точке кривизны. Способ Чаклина – в верхней и нижней границах кривизны определяются позвонки, имеющие параллельно расположенные диски. По линиям позвонков прочерчиваются по две параллельных линии. Из этих линий опускаются перпендикуляры до их пересечения.
Для определения изменения состояния спинного мозга и нервных корешков проводится КТ, МРТ. Для оценки состояния функции легких спирометрия, для оценки состояния функции сердца – ЭКГ и т.д.
Классификация.
Наиболее удобна клинико-рентгенологическая классификация сколиозов В.Д.Чаклина:
1 степень – угол сколиоза 0-10 . Уровень лопаток неодинаков, асимметрия надплечий, небольшой изгиб центральной линии позвоночника, деформация носит функциональный характер.
2 степень - угол сколиоза 10-25 . Симптоматика более отчетлива. Рентгенологически – признаки торсии позвонков на высоте искривления.
142
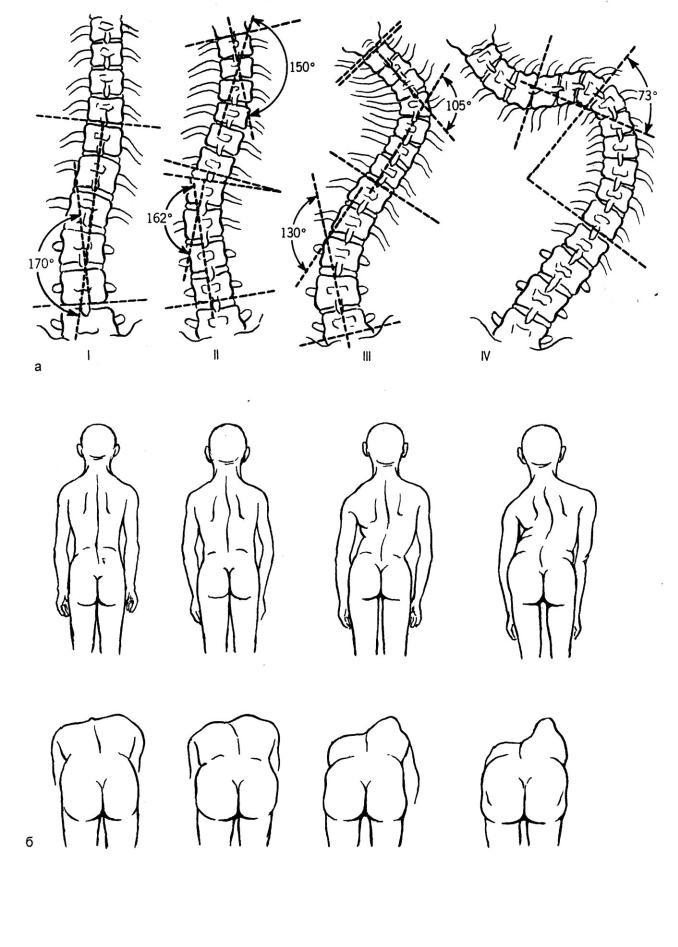
Рис. 173. Сколиоз.
а– классификация степени тяжести по Чаклину.
б– выраженность реберного горба.
143

3 степень - угол сколиоза 25-50 . Грубо выраженные симптомы. Асимметрия заметна даже под одеждой. Появляется задний и на противоположной стороне передний реберный горб. Отчетливый мышечный валик. Деформация практически не поддается коррекции.
4 степень - угол сколиоза выше 50 . Все симптомы отчетливы и грубы.
Для решения вопроса о возможном прогрессировании деформации и прогноза течения заболевания важно определение симптома Риссера. Он определил, что после окончания окостенения апофиза крыла подвздошной кости и костного сращения его с телом подвздошной кости прекращается дальнейшее прогрессирование деформации позвоночника, так как этот период совпадает с прекращением активного роста позвоночника.
Рис. 174. Апофизарный тест Риссера.
1 – 5 – зоны окостенения у детей от 10 до 15 лет.
Профилактика сколиоза заключается в устранении нарушении осанки. Правильное питание, гигиена сна, закаливание детей, профилактика рахита. Детская мебель должна соответствовать росту ребенка. Спать нужно на жесткой поверхности с маленькой подушкой под головой. Следить за осанкой, особенно во время учебы. Необходимо создать мышечный корсет, улучшающий правильную нагрузку на зоны роста. Сокращение мышц стимулирует правильный рост позвонков. Тренировку мышц проводить на животе, в положении лежа или на четвереньках. Избегать повышенной гибкости позвоночника, который усиливает сколиоз и нестабильность позвоночника. Физиотерапевтическое, санаторно-курортное лечение улучшают трофику тканей позвоночника. Ношение съемных ортопедических корсетов стабилизирует позвонки, препятствует прогрессированию деформации.
Консервативное лечение. В первые годы жизни ребенка можно применять правильную укладку ребенка в гипсовой кроватке. В первые месяцы жизни ребенок постоянно находится в ней, в более старшем возрасте - только спит в ней. Возможно применение корригирующей кроватки – в ней происходит переразгибание позвоночника в сторону, противоположную больной. Важное значение имеют занятия плаванием, создание мышечного
144
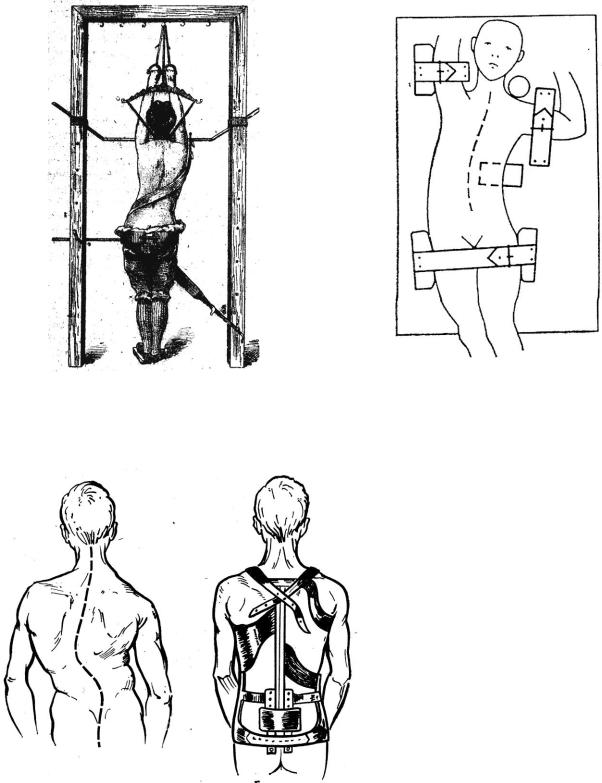
корсета, ношение съемных ортопедических корсетов, создающих продольное вытяжение в сочетании с коррекцией изгибов позвоночника. Улучшает кровообращение позвонков и иннервацию зон роста физиотерапевтическое и санаторно-курортное лечение. Активизация зон роста возможна с помощью локальной внутритканевой электростимуляции по вогнутой стороне позвоночника.
Рис. 175. Исправление коррекции |
Рис. 176. Схема коррегирую- |
|||
деформации при сколиозе (из истории). |
щей кроватки по Шеде. |
|||
|
Оперативное |
лечение. |
||
|
Показаниями |
|
|
является |
|
безуспешность |
консервативного |
||
|
лечения |
|
прогрессирующего |
|
|
сколиоза 2 степени; сколиозы 3-4 |
|||
|
степени. |
|
|
|
|
Все оперативные |
методы |
||
|
лечения сколиоза по Я.Л.Цивьяну |
|||
|
(1972) следует делить: |
|
||
|
1. Операции |
на |
||
|
сухожильно-связочном |
аппарате |
||
|
позвоночника – пересечение над и |
|||
|
межостистых |
связок, рассечение |
||
|
капсуды |
|
межпозвонковых |
|
|
суставов |
– |
они |
носят |
|
«подготовительный» характер для |
|||
Рис. 177. Коррекция сколиоза в корсете. |
облегчения |
|
исправления |
|
145
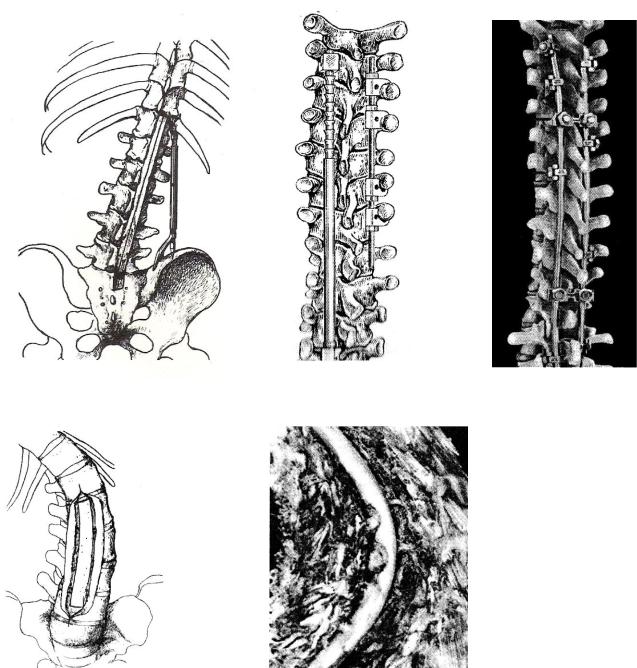
деформаций перед вытяжением позвоночника.
2.Лечебно-профилактические (корригирующие) операции – с попыткой устранения деформации – клиновидные резекции позвонков, передне-боковые спондилодезы различных модификаций, коррекция деформаций дистракторами. Наиболее эффективны способы с применением металлических дистракторов (вытягивающих устройств) с одной стороны позвоночника и контракторов (стягивающих устройств) с другой выпуклой стороны.
3.Стабилизирующие операции предусматривают фиксацию позвоночника без устранения деформации (задние и передние спондилодезы). Недостатком операции является потеря подвижности позвоночника.
4.Косметические операции заключаются в резекции реберного горба, резекции лопатки и другие.
5.Неотложные операции применяют при сдавлении спинного мозга: транспозиция спинного мозга.
Дистрактор Казьмина. |
Харрингтона |
Сotrel-Dubousset |
|
|
|
Рис. 178. Передний спондилодез
по Я.Л.Цивьяну.
Рис.179. Сдавление спинного мозга при ротации позвонков.
146
К сожалению, методы лечения сколиоза не позволяют достичь полного исправления деформации позвоночника, поэтому своевременная диагностика этой патологии и профилактика тяжелых деформаций являются основными задачами современной медицины.
Вопросы для студентов.
1.Классификация, клиника, диагностика сколиотической болезни.
2.Профилактика сколиоза.
3.Консервативное и оперативное лечения сколиоза.
4.Остеоходропатии (болезнь Пертеса, Осгуд-Шляттера, Келлера): классификация, клиника, диагностика.
5.Остеохондропатии, вопросы консервативного и оперативного лечения.
6.Клиника и диагностика вялых и спастических параличей.
7.Лечение вялых и спастических параличей.
Перечень практических навыков:
1.Научиться диагностировать врожденный вывих бедра, кривошеи, косолапости, сколиоза, вялых и спастических параличей по основным клиническим симптомам.
2.Научиться анализировать рентгенограммы при данных видах патологии.
Список литературы:
1.Краснов А.Ф., Котельников Г.П., Иванова К.А. Ортопедия: Учебник для врачей последипломной подготовки и студентов старших курсов. - Самара: Самар. Дом Печати, 1998.
2.Мовшович Оперативная травматология. - М.: Медицина, 1986.
3.Мюллер М.Е. Руководство по внутреннему остеосинтезу (методика, рекомендованная в Швейцарии).- Берлин-Москва,1996.- 740 с.
4.Руководство по травматологии и ортопедии. 3 тома. - М.: Медицина, 1997.-
610с.
5.Волков М.В. Детская ортопедия.,- М.: Медицина,1983.- 484 с.
Вопросы тестового контроля для студентов:
1. К врожденным сколиозам не относятся:
а) комплектные и сверхкомплектные клиновидные позвонки; б) асимметричный синостоз тел позвонков; в) асимметричный синостоз поперечных отростков; г) врожденный синостоз ребер;
* д) травматические сколиотические деформации.
147
2.2 степень сколиоза по В.Д.Чаклину (в градусах):
а) 0-5о
б) 5-10о
*в) 10-25о
г) 25-50 .
д) 50 .
3.Тест Риссера включает рентгенограмму:
*а) Таза б) Позвоночника в) Бедер
г) Плечевого пояса д) Черепа
4.При какой степени сколиоза появляется реберный горб:
а) 1 б) 2
*в) 3 г) 4
д) является самостоятельным проявлением заболеваний позвоночника
5.Что из перечисленного относится к корригирующим операциям:
а) Спондилодез б) Резекция горба
в) Рассечение связок г) Транспозиция спинного мозга
* д) Внедрение дистракторов
148

Глава 9
Проф. А.А.Герасимов
Травматизм
(работа в травмпункте)
Фрагмент гравюры И.Босха «Гнев».
149
ТРАВМАТИЗМ.
Травматизмом называют травмы, повторяющиеся при определенных обстоятельствах у одинаковых групп населения за определенный отрезок времени (месяц, год). Травматизм делят на производственный, непроизводственный, военный, детский.
Производственный травматизм – травмы, полученные в связи с производственной деятельностью. Его подразделяют на промышленный, сельскохозяйственный, транспортный и прочий.
Непроизводственный травматизм – травмы, полученные вне связи с производственной деятельностью. Различают дорожно-транспортный травматизм, уличный, бытовой и спортивный. Транспортный травматизм занимает исключительное место по распространенности и тенденции к росту, тяжести и количеству смертельных исходов.
Травматизм выходит на одно из первых мест по причине инвалидности и смертности. Поэтому не без оснований травматизм квалифицируется как эпидемия. По данным ВОЗ в ведущих Европейских странах и в США от несчастных случаев на дорожном транспорте погибает ежегодно только мужчин молодого возраста от 20 до 40 лет в 4 раза больше, чем от сердечнососудистых болезней, злокачественных новообразований и инфекций вместе взятых.
Транспортный и бытовой травматизм сегодня по числу жертв превосходят травматические эпидемии военного времени. Последние 3 года число травм в г. Екатеринбурге существенно не увеличилось, но тяжесть повреждений сместилась в сторону политравмы. Число повреждений у одного больного доходит до 8 и 13 переломов костей. Естественно, это увеличивает количество летальных случаев и инвалидность от травм опорно-двигательного аппарата.
Общие принципы организации травматологической помощи населению.
Организация травматологической помощи в нашей стране такова, что каждому человеку, получившему травму, может быть оказана медицинская помощь на любом необходимом уровне.
Первая помощь выполняется пострадавшим в виде самопомощи и взаимопомощи. Первая помощь заключается в остановке наружного кровотечения, обезболивания, наложение повязок и транспортной иммобилизации. Затем следует обращение в медицинское учреждение.
Амбулаторная помощь. Около 98% больных с повреждениями опорнодвигательного аппарата начинают и заканчивают лечение в амбулаторнополиклинических условиях. Здесь организуются травматологические кабинеты. Должность врача для обеспечения приема взрослого населения устанавливается из расчета 0,4 ставки на 10 тысяч населения. Врач-травматолог за 1 час
150
