
- •Глава 11. Новообразования мочеполовых органов
- •11.1. Опухоли паренхимы почек
- •11.2. Эмбриональная нефробластома (опухоль вильмса)
- •11.3. Опухоли почечной лоханки и мочеточника
- •11.4. Опухоли мочевого пузыря
- •I.Эпителиальные опухоли:
- •IV.Метастатические опухоли.
- •V.Неклассифицируемые опухоли.
- •11.5. Опухоли мочеиспускательного канала
- •11.6. Опухоли предстательной железы
- •11.6.1. Доброкачественная гиперплазия (аденома) предстательной железы
- •11.6.2. Рак предстательной железы
- •11.7. Опухоли яичка и его придатка
- •11.8. Опухоли полового члена
- •Контрольные вопросы
- •Клиническая задача 1
- •Клиническая задача 2
- •Клиническая задача 3
- •Клиническая задача 4
- •Клиническая задача 5
- •Клиническая задача 6
11.7. Опухоли яичка и его придатка
Эпидемиология. Опухоли яичка составляют 1-2 % всех злокачественных новообразований у мужчин в возрасте от 14 до 44 лет и являются основной причиной смерти от онкологических заболеваний в этой возрастной группе.Риск развития рака яичка наиболее высок у молодых мужчин в возрасте 20-30 лет.
В России заболеваемость раком яичка составляет 0,5 % от всех злокачественных новообразований у мужчин и 4,1 % от злокачественных опухолей мочеполовой системы.
Этиология и патогенез. Основными факторами риска развития рака яичка являются 1)эндокринные факторы (за счет влияния эстрогенов в период внутриутробного развития гонад или их повышенного содержания в окружающей среде, загрязненной пестицидами); 2)крипторхизм, инфекционно-воспалительные заболевания и травмы, приводящие к атрофии яичка; 3)генетические факторы.
У атрофированных яичек снижается выработка тестостерона, что по механизму отрицательной обратной связи стимулирует гормональную активность гипоталамуса. Повышение уровня гонадотропина сопровождается увеличением частоты мутаций и развитием герминогенных опухолей. Крипторхизм увеличивает вероятность развития рака яичка в 5 раз и более. При двусторонней аномалии этот риск увеличивается в 10 раз. Травма как фактор риска развития рака яичка способствует образованию опухоли за счет выделяющихся в посттравматическом периоде цитокинов.
Имеются данные о высокой вероятности развития рака яичка у ближайших родственников.
Классификация. Гистологически, согласно классификации ВОЗ, выделяют:
■ герминогенные опухоли (развивающиеся из семенного эпителия) - семиному, сперматоцитарную семиному, эмбриональный рак, опухоль желточного мешка, полиэмбриому, хорионэпителиому, тератому;
■ опухоли стромы полового тяжа (негерминогенные опухоли) - лейдигому, сертолиому, гранулезноклеточную опухоль;
■ смешанные опухоли.
Герминогенные опухоли яичка составляют 90-95 % от всех его новообразований, около половины из них приходится на семиномы. В клинической практике наиболее важно разделение всех герминогенных опухолей яичка насеминомы инесеминомы, что существенно влияет на выбор тактики лечения.
Симптоматика и клиническое течение. Симптомы опухолей яичка включаютместные иобщие проявления заболевания. В начальных стадиях оно может протекать бессимптомно. К местным признакам относятся увеличенная соответствующая половина мошонки за счет пальпируемой округлой, плотной, малоболезненной опухоли, в которой плохо дифференцируется придаток яичка, инфильтрация семенного канатика, увеличенные паховые лимфатические узлы. По мере увеличения размера яичка присоединяется болевой синдром. Боли локализуются в соответствующей половине мошонки и иррадиируют по ходу семенного канатика.
К общим симптомам относятся слабость, утомляемость, снижение массы тела, а также проявления заболевания, обусловленные метастазами опухоли в различные отдаленные лимфатические узлы. При физикальном обследовании можно выявить метастазы в надключичные лимфатические узлы, а также пальпировать их конгломерат через переднюю брюшную стенку. При поражении лимфатических узлов средостения больной жалуется на одышку, кашель. Сдавливание этими увеличенными узлами нижней полой вены и проходящих рядом лимфатических сосудов приводит к отекам нижних конечностей.
Негерминогенные опухоли яичка могут протекать с дисгормональными нарушениями. У детей наблюдаются гирсутизм, преждевременное развитие костной и мышечной систем, частые эрекции, преждевременное закрытие зон роста костей. Эти симптомы связаны с гиперпродукцией андрогенов опухолью. У взрослых опухоль также проявляется симптомами эндокринного дисбаланса, однако при этом отмечается феминизация: гинекомастия, снижение либидо, эректильная дисфункция. Это связано с выработкой опухолью эстрогенов.
Диагностика и дифференциальная диагностика. Новообразование яичка выявляется по данным объективного исследования, сонографии и определения опухолевых маркеров сыворотки крови.
Пальпация органов мошонки позволяет оценить размеры, консистенцию новообразования, его связь с придатком яичка, кожей мошонки. С помощьюдиафаноскопии можно отличить увеличение мошонки в результате тканевого образования от жидкостного, каким является гидроцеле (рис. 84, см. цв. вклейку).
УЗИ мошонки выявляет новообразования яичка даже размерами 1-2 мм. Семиномные опухоли характеризуются гипоэхогенностью и четкими очертаниями, им не свойственны кистозные включения. Несеминомные опухоли визуализируются в виде полиморфных образований, часто содержащих кистозные включения и кальцинаты.
Большое значение для диагностики опухолей яичка имеют три основных онкомаркера: α-фетопротеин (АФП), β-субъединица хорионического гонадотропина (βХГ) и лактатдегидрогеназа (ЛДГ). Определение их уровня в сыворотке крови позволяет диагностировать опухоль яичка на ранних стадиях, выработать тактику лечения, оценить его эффективность и контролировать вероятность развития рецидивов заболевания.
Лучевые методы диагностики иМРТ дают возможность установить стадию заболевания, выявить локализацию и распространенность метастазов в забрюшинные лимфоузлы (рис. 11.51) и органы, а также провести дифференциальный диагноз с другими заболеваниями органов мошонки.
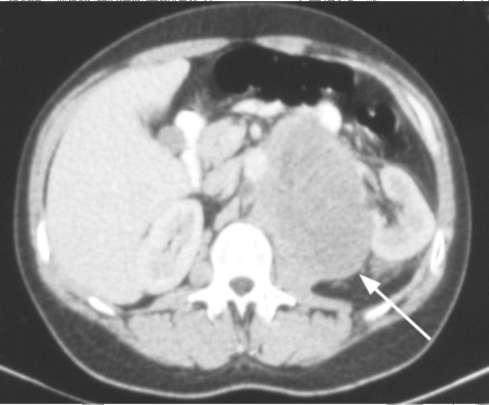
Рис. 11.51. КТ. Метастатическое поражение забрюшинных лимфоузлов при опухоли яичка (стрелка)
Опухоли яичка следует дифференцировать с гидроцеле, орхоэпидидимитом, перекрутом яичка. Реже опухоль яичка могут симулировать паховая грыжа, сперматоцеле, гематома.
Лечение рака яичка комбинированное. Наилучшие результаты дает сочетание хирургического лечения с химио- и лучевой терапией.
Первым этапом лечения всех опухолей яичка является наиболее радикальное удаление первичного очага - орхифуникулэктомия. Операцию выполняют через паховый доступ, с первоначальной перевязкой и пересечением семенного канатика в области внутреннего пахового кольца (за счет чего достигается абластичность), после чего семенной канатик и яичко со всеми оболочками удаляют единым блоком. Данную операцию при раке яичка следует проводить как можно раньше, так как ее роль заключается не только в удалении опухоли, но и в морфологической верификации диагноза. Данные о гистологическом строении опухоли во многом определяют дальнейшую тактику лечения.
Стандартный метод лечения больных семиномой - орхифуникулэктомия с последующим облучением парааортальных и ипсилатеральных тазовых лимфоузлов. Химиотерапия показана только больным с метастазами в лимфоузлы и отдаленными метастазами. Тактика лечения больных несеминомными герминогенными опухолями яичка определяется гистологическим строением опухоли, уровнем опухолевых маркеров до и после орхифуникулэктомии и стадией заболевания.
Герминогенные опухоли яичка особенно чувствительны к химиотерапии. В зависимости от стадии заболевания и гистологического строения опухоли назначают два курса лечения и более. Основные препараты - цисплатин, винбластин, блеомицин, этопозид.
Прогноз зависит от гистологической структуры опухоли, стадии заболевания, возраста больного, концентрации опухолевых маркеров. Наиболее благоприятный прогноз при семиноме, менее благоприятный - при эмбриональном раке и тератобластоме, наихудший - при хориоэпителиоме и смешанных опухолях с элементами хориоэпителиомы. Прогноз для пациентов молодого возраста хуже, чем для лиц старшей возрастной группы. В начальных стадиях заболевания частота рецидивов составляет менее 5 %, смертность не превышает 1 %.
Опухоли придатка яичка встречаются очень редко. Они могут бытьдоброкачественными излокачественными, первичными иметастатическими (из желудка, предстательной железы и др.). Наиболее часто встречаются эпителиальные аденоматоидные образования.
Опухоль обычно локализуется в хвосте придатка, реже в его теле. Она определяется в виде округлой формы плотного бугристого, иногда состоящего из нескольких узлов образования. Диагностику и дифференциальную диагностику с фуникуло- и сперматоцеле и опухолями яичка проводят на основании пальпаторных данных, УЗИ и биопсии.
Лечение злокачественных опухолей оперативное и заключается в орхифуникулэктомии (гемикастрации). После операции назначают адъювантную химио- и лучевую терапию. При доброкачественной опухоли производят резекцию придатка или эпидидимэктомию.
Прогноз при своевременном лечении благоприятный.
