
Palchun_V_T__Magomedov_M_M__Luchikhin_L_A_Rukovodstvo_po_prakticheskoy_otorinolaringologii_2011
.pdfварианты тимпанопластики с целью восстановления трансформационного механизма в барабанной полости.
5.8.4. Повреждения внутреннего уха
Непосредственное повреждение внутреннего уха может произойти при проникновении острых предметов (булавки, шпильки) сквозь барабанную перепонку и окна лабиринта. Иногда повреждение внутреннего уха является следствием ранения горизонтального полукружного канала или вывиха стремени в окне преддверия при операции на среднем ухе. При переломах основания черепа, сопровождающихся переломами пирамиды височной кости, также имеет место повреждение внутреннего уха. В результате такой травмы происходит выключение слуховой и вестибулярной функций на стороне поражения, что сопровождается бурной вестибулярной реакцией (головокружение, потеря равновесия, тошнота и др.); кроме того, опасность заключается в возможном развитии внутричерепных осложнений при проникновении инфекции из внутреннего уха главным образом в заднюю черепную ямку.
Перелом пирамиды височной кости нередко бывает одним из проявлений перелома основания черепа и возникает в результате удара по лбу или затылку, в ряде случаев - при падении на подбородок. Отличительной особенностью этих переломов является отсутствие смещения костных отломков. По характеру расположения линии разлома на пирамиде переломы делятся на продольные и поперечные (рис. 5.61). В первом случае нарушается целость крыши
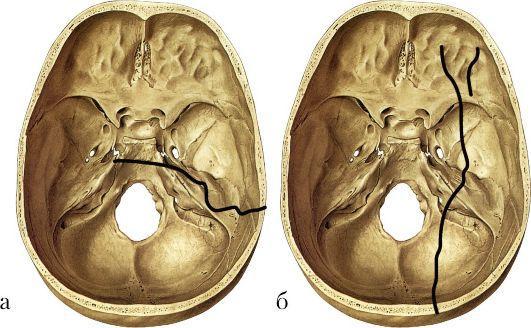
Рис. 5.61. Схема продольного (а) и поперечного (б) переломов пирамиды височной кости
барабанной полости и верхней стенки слухового прохода, во втором трещина проходит поперек всего массива пирамиды. Каждому из этих видов переломов присуща определенная симптоматика.
Продольный перелом пирамиды обычно сочетается с поперечным переломом основания черепа. При этом в подавляющем большинстве случаев возникает разрыв барабанной перепонки, через который отмечается кровотечение, а нередко и истечение спинномозговой жидкости. Слуховая и вестибулярная функции, хотя и нарушены, но сохранены. Может быть парез лицевого нерва, связанный с компрессией нерва вследствие развития периневрального отека, гематомы.
Поперечный перелом пирамиды является одним из проявлений продольного перелома основания черепа. Барабанная перепонка обычно не страдает, кровотечения из уха и истечения спинномозговой жидкости при данном переломе обычно не бывает. Трещина проходит через массив внутреннего уха, поэтому повреждаются стволы нервов, проходящих во внутреннем слуховом проходе, полностью выпадает слуховая и вестибулярная функции и развивается паралич лицевого нерва.
Особая опасность переломов височной кости состоит в тяжелом сотрясении головного мозга и в возможном развитии внутричерепных осложнений (отогенный менингит, энцефалит и др.) при проникновении инфекции из среднего и внутреннего уха в полость черепа.
Непосредственно после травмы состояние больного тяжелое, наблюдаются спонтанные вестибулярные реакции (головокружение, спонтанный нистагм, отклонение рук, нарушение статического и динамического равновесия, тошнота и рвота). При кровотечении из уха с отоликвореей выявляется симптом «двойного пятна», когда на перевязочном материале вокруг центрального кровянистого пятна образуется характерный светло-желтый ободок. Определяется парез или паралич лицевого нерва, менингеальные и очаговые мозговые симптомы. Тугоухость по типу нарушения звуковосприятия на стороне поражения или глухота. При поражении лабиринта звук в опыте Вебера латерализуется в здоровое ухо, а гематотимпанум без повреждения лабиринта проявляется латерализацией звука в больное ухо. При люмбальной пункции у больного с переломом основания черепа обнаруживается кровь в ликворе.
Если позволяет неврологическая симптоматика, производится рентгенография черепа, для установления характера перелома. Рентгенография височных костей связана с поворотами головы в
крайние положения, что опасно в первое время после черепномозговых травм. Более информативными являются КТ и МРТ, позволяющие точно локализовать линию перелома и исключить внутричерепную гематому
Лечение. На месте происшествия с целью остановки кровотечения из уха (если оно есть) выполняют рыхлую тампонаду слухового прохода стерильными турундами или ватой, накладывают асептическую повязку. Чтобы исключить смещение головы больного по отношению к туловищу, транспортируют пострадавшего лежа на спине, обеспечив неподвижность наложением на голову и шею корсета. Следует избегать тряски больного и поворотов его с боку на бок, наклонов или запрокидывания головы. При подозрении на субарахноидальное кровотечение производят люмбальную пункцию, при наличии
внутричерепной гематомы выполняется нейрохирургическое вмешательство. Дальнейшая лечебная тактика базируется на состоянии больного, включая неврологический статус.
Ликворея из уха, как правило, прекращается самостоятельно. При продолжающейся ликворее производят операцию на среднем ухе с обнажением твердой мозговой оболочки и пластикой ее дефекта височной мышцей.
Прогноз при травме височной кости зависит от характера перелома основания черепа, его давности и неврологической симптоматики (повреждение мозговых оболочек и вещества мозга). Обширные повреждения нередко ведут к летальному исходу непосредственно или в ближайшее время после травмы. В первые дни после повреждения причиной смерти может быть сдавление мозга гематомой. Выздоровление редко бывает полным, остаются головная боль, головокружение, нередко присоединяются эпилептиформные припадки.
5.8.5. Термические и химические травмы уха
Термические и химические травмы уха возникают под воздействием высокой или низкой температуры, кислот, щелочей и т.д. Термические поражения наружного уха почти всегда сочетаются с ожогами лица, головы и шеи. При ожоге, как и при отморожении, различают четыре степени. Для ожога характерны следующие степени: I - эритема, II -
отечность и образование пузырей, III - поверхностный некроз кожи, IV - глубокий некроз, обугливание. Для отморожения: I - припухлость и цианоз кожи, II - образование пузырей, III - некроз кожи и подкожной клетчатки, IV - некроз хряща.
Лечение. Первая помощь при термических ожогах кожи ушной раковины и наружного слухового прохода осуществляется по правилам общей хирургии. Назначают обезболивающие средства - инъекции морфина и пантопона. Местное лечение преследует цель уменьшить боль, удалить нежизнеспособные ткани, сделать пораженный участок стерильным и способствовать эпидермизации ожоговой поверхности. Обработка ожоговой раны должна производиться в асептических условиях. После удаления
омертвевшего эпидермиса поверхность ожога обильно орошают физиологическим раствором, высушивают и промокают спиртом. Пузыри прокалывают или надрезают снизу ножницами для эвакуации содержимого. После первичной обработки на обожженную поверхность повязку не накладывают, а пораженные участки кожи смачивают вяжущими веществами (5% р-ром танина, розовым раствором марганцевокислого калия) или сушат под специальным ламповым каркасом.
Ожог ушной раковины I-II степени проходит через 10-12 дней бесследно, однако при лечении требуется строгое соблюдение асептики. При ожогах III-IV степени производится иссечение омертвевших тканей в первые дни с кожной аутотрансплантацией, введение столбнячного анатоксина. Наряду с удалением некротических тканей применяют антисептические мази (левомеколь) и кортикостероидные препараты (суспензия гидрокортизона). Развившийся при ожоге перихондрит лечат по общим принципам отоларингологии. При глубоких ожогах для предупреждения атрезии слухового прохода удаляют избыточные грануляции в нем и прижигают 10-40% р-ром ляписа. В наружный слуховой проход для профилактики рубцового стенозирования вводят трубки из биоинертного материала, которые должны находиться там до полной эпидермизации под контролем врача.
Первая помощь при отморожениях ушной раковины заключается в согревании ее теплой (37 °С) водой, осторожном обтирании спиртом. При ожоге I степени раковины растирают рукой или мягкой тканью до покраснения, однако следует избегать растирания снегом и грубой тканью, чтобы не травмировать кожу и не вызвать ее инфицирования. При образовании пузырей применяют вяжущие растворы или мази, которые способствуют их подсыханию, или же, соблюдая строгую асептику, пузыри вскрывают и выпускают из них содержимое, а затем накладывают мазевую повязку с антибиотиками.
При некрозе удаляют омертвевшие ткани, накладывают салфетки с мазью Вишневского, левомеколем. Больному назначают антибиотики, применяют физиотерапевтические методы (УВЧ, УФО).
Нередко после отморожения развивается повышенная чувствительность ушной раковины к воздействию низких и высоких температур. Кожа ушной раковины сразу после отморожения или со временем приобретает красную или синюшную окраску вследствие развития тромбоза вен и стойкого нарушения кровообращения.
Помощь при химических ожогах заключается в срочном применении нейтрализующих веществ. При ожоге кислотой прибегают к нейтрализации щелочью (2% р-р бикарбоната натрия, окись магния, мыльная вода), действие щелочей нейтрализуется кислотами (1-2% р- р уксусной или лимонной кислоты). В дальнейшем лечебная тактика аналогична той, которая проводится при термических ожогах.
5.8.6. Акустическая травма уха
Возникает при кратковременном или длительном воздействии на орган слуха сильных звуков (более 120 дБ). Различают острую и хроническую акустическую травму. Острая травма является следствием кратковременного действия сверхсильных и высоких звуков (например, громкий свист в ухо и т.п.). Интенсивность этих звуков бывает настолько велика, что ощущение звука, как правило, сопровождается болью. Гистологическое исследование улитки животных, подвергнутых экспериментальной акустической травме, позволяет обнаружить кровоизлияние в улитку, смещение и набухание клеток спирального органа.
В обыденной жизни чаще встречается хроническая акустическая шумовая травма, в основе возникновения которой лежит фактор утомления при длительном воздействии интенсивных звуков на орган слуха. Нарушения слуха, появляющиеся при действии кратковременного шума, часто обратимы. Напротив, длительные и повторные воздействия звука могут привести даже к атрофии кортиева органа. Тяжесть поражения слуха резко возрастает при одновременном и длительном воздействии шума и вибрации (например, ткацкие цеха, кузнечное производство и т.д.).
Диагностика базируется на данных анамнеза, общего обследования больного и результатах исследования слуха. Обычно при
акустической травме наблюдается дискантовая тугоухость и повышение порогов восприятия звуков по кости.
Лечение. В начальных стадиях формирования профессиональной тугоухости необходимо решить вопрос о перемене профессии. Лица, работающие на шумном производстве, должны использовать индивидуальные меры защиты от производственного шума. Лечение при уже развившейся профессиональной тугоухости предполагает проведение таких же мероприятий, как при нейросенсорной тугоухости. Назначаются общеукрепляющая терапия, прием седативных средств, витаминотерапия (витамины В-группы, С, А и Е), рациональный режим труда и отдыха.
Профилактика профессиональной тугоухости осуществляется комплексом медицинских и технических мероприятий. На первый план выступает проведение тщательного профотбора при зачислении на работу, связанную с повышенным уровнем шума на производстве. Используются специальные тесты, позволяющие оценить степень утомляемости слухового анализатора при воздействии сильных звуков. Если восстановление нормальной остроты слуха при этом длится чрезмерно долго, то такие кандидаты считаются менее устойчивыми по отношению к шумовой нагрузке. Важное значение имеют периодические исследования слуха рабочих. Технические методы предусматривают снижение интенсивности звука на производстве путем осуществления мер, направленных на звукопоглощение и звукоизоляцию. Громкость низкочастотных звуков не должна превышать 90-100 дБ, среднечастотных - 85-90 дБ, высокочастотных - 75-85 дБ. Индивидуальные средства защиты предполагают использование противошумовых устройств различной конструкции.
Вибрационная травма (вибротравма), как показывает само название, возникает вследствие вибрационных колебаний (сотрясения), производимых различными механизмами (инструменты, транспорт). Изучение результатов вибрационного воздействия в эксперименте на животных позволило обнаружить дегенеративные изменения в улитке (в верхушечном завитке и клетках спирального ганглия), а также в слуховых и вестибулярных ядрах. Характер этих
изменений соответствует силе вибрации и продолжительности ее воздействия.
Лечение проводится аналогично таковому при акустической травме, учитывая их тесную анатомическую взаимосвязь. Следует лишь добавить, что в целях профилактики вибротравм проводятся также мероприятия по виброизоляции, виброзаглушению и вибропоглощению.
Баротравма возникает при резком изменении атмосферного давления. Наиболее чувствительны к этому изменению среднее и внутреннее ухо. Различают два вида баротравмы. В первом случае травма развивается при изменении давления только в наружном слуховом проходе, например удар ладонью по уху, при применении пневматической воронки Зигля. Причиной второго вида баротравмы является разница давления в окружающей среде и барабанной полости, например при полете в самолете, погружении у водолазов, кессонщиков и т.д. Сочетание баро- и акустической травмы имеет место при взрывах и выстрелах на близком расстоянии. В основе таких нарушений лежат мгновенное повышение атмосферного давления и внезапное действие звука высокой интенсивности, что вызывает контузию органов уха и головного мозга разной степени выраженности.
Отоскопическая картина при баротравме характеризуется появлением гиперемии барабанной перепонки с кровоизлияниями в ее толще. Иногда бывают разрывы или полное разрушение барабанной перепонки. В первые 2 дня после травмы воспалительные изменения могут не определяться, затем воспаление становится более заметным. При кровоизлиянии в барабанную полость при сохранной перепонке она приобретает темно-синюю окраску.
Баротравма сопровождается также рядом функциональных нарушений со стороны внутреннего уха и центральной нервной системы. У больного появляется шум и звон в ушах, снижается слух, возникает головокружение, тошнота. Иногда бывает потеря сознания.
Степень нарушения слуха при баротравме бывает различной в зависимости от того, в каком отделе слухового анализатора возникли
изменения. В детском возрасте баротравма иногда развивается во время полета на самолете, если нарушена проходимость слуховых труб за счет гипертрофии глоточной миндалины или околотрубного валика.
Лечение. Первая помощь при баротравме, сопровождающейся нарушением целости барабанной перепонки, кровотечением из уха или кровоизлиянием в толщу перепонки, заключается в тщательной, но очень осторожной очистке слухового прохода от сгустков крови, возможных посторонних примесей (при взрыве может попасть грязь) с помощью стерильной ваты, навернутой на зонд. Промывание уха категорически запрещено, так как это может привести к инфицированию барабанной полости. После удаления содержимого наружного слухового прохода кожу его осторожно обрабатывают ватой, смо-
ченной спиртом, а затем слегка припудривают раневую поверхность тройным сульфаниламидным порошком. В наружный слуховой проход с целью предупреждения попадания инфекции и для гемостаза вводят стерильные сухие турунды. Перевязки выполняются ежедневно.
При возникновении функциональных нарушений со стороны внутреннего уха (головокружение и т.п.) больной должен соблюдать строгий постельный режим. Назначают общеукрепляющую и противовоспалительную терапию в зависимости от характера поражения того или иного анализатора. Лечение может осуществляться в условиях как поликлиники, так и стационара, в зависимости от характера и выраженности травматических повреждений.
Профилактика баротравмы заключается в соблюдении мер предосторожности, обеспечивающих медленное изменение атмосферного давления, в поддержании нормальной функции слуховых труб. Важное профилактическое значение имеет профессиональный отбор лиц, пригодных для летной работы, выполнения кессонных и водолазных работ.
ГЛАВА 6 СПЕЦИФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛОР-ОРГАНОВ
Не следует говорить всей правды, но следует говорить только правду.
Ж. Ренар
6.1. ТУБЕРКУЛЕЗ ЛОР-ОРГАНОВ
Заболевание вызывается микобактериями туберкулеза (бацилла Коха), проникающими в организм чаще через верхние дыхательные пути, реже через слизистые оболочки и поврежденную кожу. Факторами риска являются плохие социально-бытовые условия, тесный контакт с больным туберкулезом, иммуносупрессия (в т.ч. СПИД, длительная терапия глюкокортикоидами). Первичным, как правило, является поражение легких или туберкулез лимфатических узлов (у детей).
6.1.1. Туберкулез верхних дыхательных путей
Туберкулез полости рта и верхних дыхательных путей чаще бывает вторичным. Пути заражения туберкулезными бактериями этих органов следующие:
•спутогенный (мокротный);
•лимфогенный;
•гематогенный.
Патоморфологически различают две формы поражения: инфильтрат и язву. Инфильтрат бывает ограниченным и диффузным, редко опухолевидным. Туберкулезная язва обычно неправильной формы, неглубокая, с неровными краями, на дне ее - бледная грануляционная ткань. В зависимости от фазы воспалительного процесса возникают инфильтрация, распад, обсеменение и
далее уплотнение, обызвествление и рассасывание.
Туберкулез носа первоначально чаще локализуется в передних отделах полости носа - в преддверии, на перегородке, слизистой
