
ANATOMIYa_MODUL_2
.pdfФорма трубки, правий короткий та широкий є продовженням трахеї, лівий довший, вузький, відходить під кутом.
Будова стінок:
1. Внутрішня - слизова: - війковий епітелій - залози - лімфоїдні вузлики
2. Середня - фіброзно-м'язово-хрящова, - хрящові напівкільця (зліва 9-12, справа 6-8) по зменшенню калібру бронха напівкі-
льця змінюються пластинками, а в бронхіолах зникають (можливий спазм) - кільцеві зв'язки - гладкі м'язи.
3. Зовнішня - адвентиціальна.
Бронхіальне дерево - розгалуження бронхів в легенях (проведення повітря). Головний бронх → часткові бронхи (справа - З, зліва - 2) → сегментарні бронхи (по 10) діляться 6-10
раз → часткові бронхи → дихальні бронхіоли. |
||
Альвеолярне дерево, ацинус (газообмін) |
||
дихальна бронхіола - 12-20 альвеолярні ходи - альвеоли. |
||
Площа поверхні газообміну = 100 кв.м. |
||
Сурфанктант - речовина, що відвертає злипання стінок альвеол. |
||
Бронхіальне дерево до моменту народження в основному сформоване. На пер- |
||
шому |
році |
життя спостерігається його інтенсивний ріст. В період статевого дозріван- |
ня ріст |
його |
знову посилюється. Розправлення альвеолярних відділів відбувається в |
перші години життя, але на протязі декількох днів зберігаються ділянки так званого "фізіологічного (ембріонального) ателектаза" внаслідок чого можуть бути застійні явища і
пневмонії. Ацинус до моменту народження |
сформований, але розвиток альвеол |
продовжується до 12-16 років. Сегменти |
легенів у новонароджених сформовані і |
розташовані так, як у дорослих. |
|
Легені. Форма конусу, в грудній порожнині. Зовнішня будова:
1.Основа
2.Верхівка
3.Поверхні: реберна, діафрагмальна, медіастенальна
4.Щілини: ліва легеня - косою щілиною ділиться на верхню та нижню частки; права легеня - косою та горизонтальною щілинами діляться на верхню, середню та нижню частки.
5.Ворота (на медіастенальній, входить корінь: бронх, артерія, вєни, нерви, лімфатичні судини).
Сегменти легенів.
Сегмент - частина паренхіми легенів, яка оточує сегментарний (3 порядку) бронх, артерію та вену, та відділений від других сегментів сполучнотканинною плівкою. (Поняття хірургічне).
Права легеня: - 10 сегментів. Ліва легеня: - 10 сегментів
Легені новонароджених мають конусоподібну форму, вага – 67 -68 г, до 6 місяців подвоюється, а до 1 року -потроюється. Об'єм легенів новонароджених 67 см3, а життєва ємність - 0,15 л, у 5 років - 0,75л, у 10 років - 1,5 л. Верхівки легень новонародженого проектуються на рівень 1 ребра, нижня межа - на 5 ребро по серединноключичній лінії, 7 ребро
-по середній пахвовій лінії, 9 ребро - по прихребтовій лінії (у дорослих відповідно -
6,8,11 ребра)
Межі легенів як у дорослого встановлюються до 3 років життя дитини.
Плевра: будова, топографія, функції. Середостіння.
21
Плевра. Серозна оболонка, яка вистилає стінки грудної порожнини (паріетальна), та переходить на легені (вісцеральна). Між листками щілини - порожнина плеври. (має серозну рідину, негативний тиск).
Поверхні: реберна, діафрагмальна, середостінна. Легенева зв'язка -дублікатура вісцеральної плеври від кореня легенів до діафрагми.
Закутки плеври - розширення порожнини плеври, куди розширюються легені при вдиханні повітря:
-реберно-діафрагмальний
-діафрагмально-середостінний
-реберно-середостінний.
Границі легенів знаходяться в момент видиху на одне міжребер'я зверху, в момент вдиху відповідають границям плеври.
Границі плеври
Топографія |
Права легеня |
Ліва легеня |
|
Верхівка |
На 1 см вище ключиці |
||
|
|||
|
|
|
|
Пригрудинна лінія |
До 6 ребра |
До 4 ребра |
|
|
|
|
|
Середньоключична лі- |
До 7 ребра |
||
нія |
|||
|
|
||
Передньопахвова лінія |
До 8 ребра |
||
|
|
||
Середньопахвова лінія |
До 9 ребра |
||
|
|
||
Задньопахвова лінія |
До 10 ребра |
||
|
|
||
Лопаткова лінія |
До 11 ребра |
||
|
|
|
|
Прихребтова лінія |
Середостіння |
До головок 12 |
|
|
|
ребра |
|
Середостіння – це комплекс органів в грудній порожнині, які оточені: -спереду - груднина, хрящі ребер;
-ззаду - хребтовий стовп;
-по бокам - плевральні мішки;
-знизу – діафрагма;
-зверху через верхню апертуру сполучається з порожниною шиї (заглотковий та передтрахеальний простори).
Будова середостіння
1. Верхнє - відділяється від нижнього уявною площиною від Тh 4-5 до з'єднання рукоятки та тіла грудини.
Розміщені: тимус, трахея, стравохід, права і ліва плечеголовні вени, верхня порожниста вена, дуга аорти з гілкам, грудна лімфатична протока, блукаючий та діафрагмальний нерви, симпатичні стовбури.
2. Нижнє:
а) переднє - між перикардом та грудиною.
Розміщені: внутрішні грудні артерії та вени, лімфатичні вузли. б) середнє - виповнене серцем в перикарді.
Розміщені: діафрагмальні нерви.
в) заднє - між перикардом та хребтовим стовпом.
Розміщені: грудна аорта, стравохід, непарна і півнепарна вена, грудна протока, лімфатичні стовбури, нутрені нерви, блукаючі нерви, грудна протока, лімфатичні вузлі.
Основними методами дослідження органів дихання є рентгеноскопія, рентгенографія, бронхографія, томографія, пневмодіастенографія, ангіопульмографія та інші.
При дослідженні бронхів роздивляються на стінки головних, часткових, сегментарних бронхів, їх прохідність, топографію.
22
На рентгенограмі грудної клітки орієнтуються в контурах кісток, серця, легенів. Простір між ребрами має назву – легеневі поля. Видно тіні кореня легенів, нижній край легенів.
Плевра новонароджених тонка, пухко зв'язана з внутрішньогрудною фасцією і легко зміщується при дихальних екскурсіях. Верхній міжплевральний трикутник відносно широкий. Купол плеври піднімається на 0,5 см вище І ребра; нижня межа відповідає 6 ребру по серединноключичній лінії, 8 ребру по середній пахвовій лінії, 9 ребру - по прихребтовій лінії (у дорослих відповідно - 7, 9 і 12 ребрам). Синуси плеври (реброво-діафрагмовий і реброво-середостінний) глибокі у новонароджених, що не дихали, є додаткові синуси - груднинно-загруднинний і перикардно-загруднинний.
Середостіння новонароджених має відносно більші розміри, воно коротке і широке. Значна ширина у верхньому відділі пов'язана з добре розвиненою загруднинною залозою. Верхня межа середостіння лежить горизонтально у площині верхнього грудного отвору, так як рукоятка груднини стоїть високо. Нижня межа - більш опукла у зв'язку з високим стоянням діафрагми. Передньо-задні розміри відносно великі: передня межа представлена грудниною, кут між рукояткою і тілом відсутній, задня - утворена хребтом, в якому ще не виражений грудний кіфоз. Слабкий розвиток клітковини і фіксуючого апарата призводить до того, що органи середостіння легко зміщуються, тому накопичення випотів у плевральній порожнині, що призводять до зміщення серця і судин, можуть викликати розлад кровообігу.
Зовнішня будова нирки. Топографія правої та лівої нирок, функції.
Розвиток сечостатевої системи.
1.Головна (переднирка) нирка – на 3 тижні ембріонального розвитку формується із 10 нефротомів; протоки відкриваються в первинну порожнину; функціонує 40-50 годин в каудальному відділі.
2.Первинна (тулубна, середня) нирка, або Вольфове тіло – на 3 тижні; каудальніше; із 20 тулубних нефротомів; формуються 25-30 звивистих канальців і ниркових тілець, яки відкриваються в мезонефральну (Вольфову) протоку. Навколо нього (латеральніше) знаходиться парамезонефральна (Мюллерова) протока. Відкривається в клоаку, яка через час перетинкою ділиться на пряму кишку і сечостатевий синус.
3.Постійна (тазова) нирка – на 2 місяці; із випинів краніального відділі Вольфової протоки і мезенхіми. Піднімається в поперекову ділянку.
Джерела розвитку.
Паренхіма, канальці – мезенхіма.
Миска, сечоводи – із каудального відділі Вольфової протоки. Сечовий міхур – із клоаки і сечового мішечка.
Сечівник – із сечостатевого синуса. Сечові органинирки.
Сечовивідні шляхи: сечоводи, сечовий міхур, сечовивідний канал.
Сечові органи (organa urinària).
НИРКА(ren, nefros)
Бобоподібна, парна, маса до 200г., 11x6x3 см. Функції:
-екскреторна;
-гормональна (ренин).
Топографія:
— |
голотопія: нирка знаходиться в порожнині живота, в поперековій ділянці; права ни- |
рка |
на передню черевну стінку проектується в епігастральній, пупковій та правій латера- |
льній ділянках, ліва нирка — в епігастральній та лівій латеральній ділянках живота;
—скелетотопія: на рівні XII грудного — І—II поперекових хребців;
—синтопія: нирка лежить у м'язовому ложе, утвореному великим поперековим м'язом і квадратним м'язом поперека. На верхньому полюсі нирки розміщена надниркова залоза.
23
До передньої поверхні правої нирки прилягає печінка, правий згин ободової кишки, низхідна частина 12-палої кишки; до передньої поверхні лівої нирки прилягає шлунок, підшлункова залоза, петлі порожньої кишки, селезінка, лівий згин ободової кишки.
Зовнішня будова. Зовні нирка вкрита капсулами:
—фіброзною (càpsula fibrósa);
—жировою (càpsula adipósa);
—нирковою фасцією (fascia renàlis).
Розрізняють 2 поверхні нирки: випуклу передню (fàcies antérior) i плоску задню (fàcies postérior), 2 кінці (полюси): заокруглений верхній (extrémitas supérior) i гострий нижній (extrémitas inférior), 2 краї: вигнутий латеральний (marдо lateràlis) і ввігнутий медіальний (margo mediàlis). На медіальному краї знаходяться ворота нирки (hilus renàlis), в яких розміщена ниркова ніжка (crus renale). В склад ниркової ніжки входять:
—сечовід;
—ниркова артерія;
—ниркова вена;
—нерви, лімфатичні судини.
Нирки у новонародженого короткі і товсті, розвинуті сильніше, ніж у дорослого, виступають у черевну порожнину. На поверхні нирок видно борозни, що відповідають межам між їх часточками, які зберігаються до 2-3 років. Ліва нирка новонароджених дещо більша правої, вага її дорівнює 13-15 г, тоді як вага правої нирки рівна 11-12 г. Середня вага обох нирок складає 21,5 -24 г. На 1 році життя нирки ростуть дуже швидко і їх вага досягає 30-35 г. Після 3-5 років ріст нирок уповільнюється. Нове прискорення росту відмічається у другому дитинстві та підлітковому періоді. До 15 років вага нирок досягає 225-250 г і після цього повільно збільшується до 30-40 років, коли вона стає рівною 275-310 г. Скелетотопічно нирки у новонародженого розташовані більш низько, ніж у дорослих. Нижній полюс нирки у 50% лише після року піднімається над рівнем клубового гребеня. Тому у маленьких дітей його можна прощупати. Ворота нирок у дітей, як і у дорослих, знаходяться частіше всього на рівні 2-го поперекового хребця. Ліва нирка в 2/3 випадків розташована дещо вище правої, у 24% знаходиться на одному з нею рівні і в 13% займає більш низьке положення. Судинні клубочки і нефрони диференціюються у внутрішньоутробному періоді. У плода нирка виробляє сечу, але її функція не є життєво необхідною, що доводиться випадками народження дітей з агенезією обох нирок. В постнатальному періоді число судинних клубочків змінюється мало, але їх розміри, об'єм, площа фільтраційної поверхні зростають у декілька разів.
Функція:
—екскреторна (нирка продукує екскрет — сечу);
—захисна (виведення зі сечею шкідливих речовин, відходів обмінних процесів).
Внутрішня будова нирки: сегменти. Аномалії розвитку.
НИРКА(ren, nefros)
Внутрішня будова нирки. Нирка — орган паренхіматозний.
Розвиток. Нирка розвивається зі середньої частини (проміжної) мезодерми (з ніжок мезодерми) шляхом зміни трьох морфологічно самостійних органів:
1)переднирка (pronephrós) — головна нирка — розвивається з 10 головних нефротомів;
2)середня нирка (mesonephrós) — тулубна первинна нирка — розвивається з 20 тулубних нефротомів. Середня нирка перетворюється у мезонефричну протоку, в яку впадають мезонефричні канальці. З каудальної частини протоки утворюється метанефричний дивертикул, з якого формуються сечовід, ниркова миска, ниркові чашки;
З ) кінцева нирка (metanephrós) — тазова (постійна) — розвивається на 4—5 тижні внутрішньоутробного розвитку з тазових нефротомів. Метанефрогенна тканина формує канальцевий апарат нирки. Поступово нирка піднімається з порожнини таза в поперекову ділянку, в неї вростають судини, які утворюють в нирці судинні клубочки.
Рентгенанатомія. На рентгенограмі нирки чітко помітні малі та великі ниркові чашки, ниркова миска.
На фронтальному зрізі нирки розрізняють:
24
—ниркову пазуху (sinus renàlis), заповнену судинами, нервами, жировою клітковиною,
малими чашками (càlices renàles minóres), великими чашками (càlices renàles таjóres), нирковою мискою (pélvis renàlis, s. pyelós);
—мозок нирки (medulla rénis), який складається з 14—16 пірамід (pyramides renàles), розділених нирковими стовпами (columnae renàles);
—кору нирки (córtex rénis), яка поділяється на дві частини: згорнуту або клубочкову
(pars convoluta) i променисту (pars radiata).
Анатомічні одиниці нирки:
—сегмент (segméntum). це ділянка, відповідна сегментній артерії, вені. Відділений сполучною оболонкою від інших (не виражена). Сегментів у нирці є 5: верхній, нижній, передній верхній, передній нижній, задній. Лінія Зондека - місто оперативного доступу по латеральному краю між передньо-верхнім, передньо-нижнім і заднім сегментами.
—частка (lobus) — відповідає піраміді з прилеглою ділянкою кіркової речовини;
—кіркова часточка (lóbulus corticàlis) — ділянка згорнутої частини між двома променями променистої частини;
—нефрон (nephrón) — анатомо (структурно)-функціональна одиниця нирки, в якій виробляється сеча. Нефрон складається з капілярного клубочка (glomérulus) i ниркового (сечового) канальця (tubulus renàlis, s. urinifer). Нефрони залежно від локалізації й особливостей будови поділяються на кіркові та коломозкові (юкстамедулярні). В нефроні виділяють:
1.Ниркове тільце (в корковому)
-капсула Шумлянського-Боумена
-клубочок капілярів (Мальпігієв) 2. Звивисті канальці (в мозковому)
-проксимальні
-петля Генлє
-дистальні
3.Збірні трубочки (в пірамідах) Форнікальний апарат нирки:
- Малі чашки; - Сосочки пірамід;
- М'язи: сфінктери, леватори.
Діастола - сфінктер закритий, леватор розслаблений, сеча надходить в малу чашку. Систола - сфінктер відкритий, леватор скорочується, сеча надходить в велику чашку та
миску.
Судинна сітка нирки Ниркова артерія → сегментарні → міждолеві → дугові → міждолькові → приносячи
клубочкові артеріоли → капілярні клубочки → виносячи артеріоли (чудова сітка) → капілярна сітка навколо звивистих канальців → венозна сітка → (повторює хід артерії в протилежному порядку).
Стадії сечоутворення
1.Фільтрація. За добу до 200 л. первинної сечі, в ниркових тільцях
2.Реабсорбція. В звивистих канальцях, до 2 л. сечі.
Кровопостачання та і н н е р в а ц і я. Нирка кровопостачається нирковою артерією. Венозна кров відтікає по нирковій вені в нижню порожнисту вену.
"Чудесна сітка "нирки ("réte miràbile rénis"). У нирці існує 2 капілярні сітки. "Чудо" полягає в тому, що кров з артерії попадає в капіляри, а потім знову в артерію. Формула "чудесної сітки" нирки: А — К — А (- к).
Симпатична іннервація нирки здійснюється нирковим сплетенням, утвореним аксонами вісцеромотонейронів поперекових вузлів симпатичного стовбура; парасимпатична — аксонами вісцеромотонейронів парасимпатичних вузлів, в яких перериваються ниркові гілки блукаючого нерва. Чутливі волокна до нирки йдуть в складі парасимпатичних і симпатичних нервів.
Схема нефрона та шляхів виведення сечі:
25
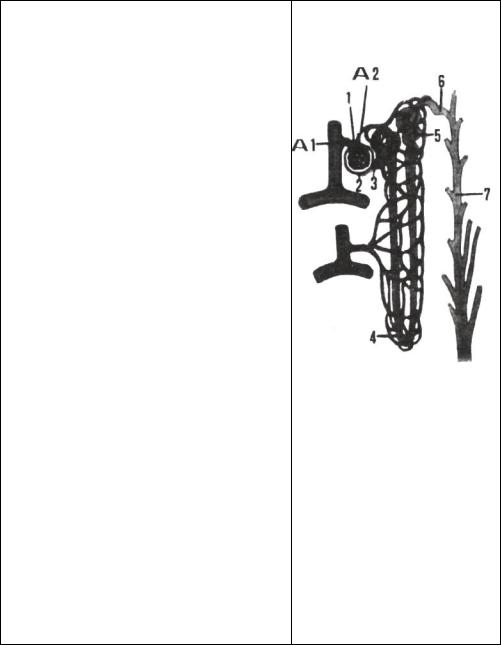
1— капілярний клубочок (glomérulus);
2— капсула клубочка або капсула Шумлянського—Боумена (cаpsula gloméruli) —
містить первинну сечу;
3— проксимальна частина або покручений каналець 1-го порядку (pàrs proximàlis,);
4— петля нефрона або петля Генне
(ansa nephróni);
5— дистальна частина абo покручений каналець 2-го порядку (pàrs distàlis);
6— зв'язуюча частина (pars conjùgens)
— містить вторинну сечу.
7— збірний (прямий каналець) tùbulus colligens, s. réctus);
8— сосочкова протока (diictus papillàris);
9— нирковий сосочок (papilla renаlis)
↓
малі ниркові чашечки
↓
великі ниркові чашечки
↓
ниркова миска
↓
сечовід
↓
сечовий міхур
↓
сечівник 2—6 — частини ниркового канальця (продукція сечі). 1 + 2 = ниркове тільце
(corpùsculum rénis Malpighiì).
Схема судинної сітки нирки:
ниркова артерія (artèria renalis) — входить у ворота нирки
↓
полярні артерії (artériae polares) — до сегментів нирки
↓
міжчасткові артерії (artériae interlobàres) — між пірамідами
↓
дугові артерії (artériae arcuate) — по краях пірамід (на границі між мозком і корою нирки)
↓
міжчасточкові артерії (artériae interlobulàres) — між корковими часточками
↓
приносні клубочкові артеріоли (arteriólae glomerulàres afferéntes)
↓
капілярні клубочки (gloméruli) — продукція первинної сечі
↓
виносні клубочкові артеріоли (arteriólae giomerulares efferéntes)
26
↓
капілярні сітки навколо ниркових канальців, де відбувається реабсорбція і формування вторинної сечі, трофіка нирки
↓
зірчасті вени (venae stellatae)
↓
міжчасточкові вени (venae interlobulares)
↓
дугові вени (venae arcuatae)
↓
міжчасткові вени (venae interlobares)
↓
сегментарні вени (venae segmentales)
↓
ниркова вена (vena renalis) — виходить з воріт нирки.
У новонароджених число судинних клубочків змінюється мало, але їх розміри, об'єм, площа фільтраційної поверхні зростають у декілька разів. Відповідно цьому розвивається кіркова речовина нирки. Товщина її у новонародженого складає 2-4 мм і в перші роки життя збільшується у 2 рази. Співвідношення між кірковою і мозковою речовиною рівно у новонароджених 1:4, у дорослих 1:2. Ниркова миска у новонароджених і дітей до 5 років частіше розташовується всередині нирки, а в наступні вікові періоди переважає позаниркове і змішане розташування мисок. В ембріональному періоді миски мають ампулярну форму, великі чашки відсутні. В кінці плідного періоду формуються великі чашки і миски стають дендритичними, а після народження, у віці 10-15 років, знову розширюються.
Аномалії розвитку:
—аномалія положення — тазова нирка (нирка не піднялася в процесі розвитку з тазу в поперекову ділянку, судини при цьому теж розміщені низько). Тазову нирку необхідно диференціювати з блукаючою ниркою (нирка піднялася в процесі розвитку, але опустилася внаслідок патології, судини при цьому розміщені в стандартному місці);
—аномалії кількості: подвійна нирка, додаткова (третя) нирка, підковоподібна нирка.
Тема 16. Сечоводи, сечовий міхур.
СЕЧОВІД (uréter).
Сечовід — парний орган, має форму трубки. Довжина сечоводу 30— 35 см., діаметр - 4-7 мм., розташований позаду очеревини (екстраперитонеально).
Топографія: сечовід знаходиться в черевній та тазовій порожнинах. Зовнішня будова. Розрізняють 3 частини сечоводу:
—черевну (pàrs abdominàlis);
—тазову (pàrs pelvina).
—внутрішньостінкову (pàrs intramuralis) Звуження сечоводу:
—місце переходу миски в сечовід;
—місце переходу черевної частини сечоводу в тазову (вся тазова частина вужча, ніж черевна);
—місце входу сечоводу в сечовий міхур.
Внутрішня будова. Сечовід — порожнистий (трубчастий) орган. Будова стінки:
1) внутрішня оболонка — слизова — має наступні особливості:
—перехідний епітелій;
—поздовжні складки;
—виражена підслизова основа;
—залози виробляють слиз;
—лімфоїдна тканина утворює одинокі лімфатичні вузлики;
27
2)середня оболонка — м'язова — складається з 2 шарів:
— внутрішнього — поздовжнього;
— зовнішнього — циркулярного.
Але тазова частина сечоводу має 3 шари:
— поздовжній;
— циркулярний;
— поздовжній;
3)зовнішня оболонка — адвентиціальна.
Сечоводи новонароджених мають звивистий хід, легко зміщуються у зв'язку зі слабким розвитком жирової клітковини заочеревинного простору. Довжина їх - 4-7 см. Лівий сечовід довший за правий. Поле стикування з сечовим міхуром порівняно велике. Вигини більш виражені як на рівні нижнього полюса нирки, так і в області пересічення сечоводу з судинами. Стінка сечоводів тонка, м'язовий циркулярний шар розвинутий слабо, особливо при впадінні в сечовий міхур.
Рентгенанатомія: на рентгенограмі сечовід має вигляд довгої вузької тіні, що йде від нирки до сечового міхура. Сечовід утворює згини (викривлення) в двох площинах — сагітальній і фронтальній (в черевній частині — медіально, в тазовій — латерально).
Розвиток. Сечовід розвивається зі середньої (проміжної) частини мезодерми (з ніжок мезодерми). З каудальної частини мезонефричної протоки утворюється метанефричний дивертикул, з якого формується сечовід.
Функція: проведення сечі.
Кровопостачання та іннервація. Сечовід кровопостачається сечовідними гілками ниркової артерії, внутрішньої клубової артерії, нижньої міхурової артерії, яєчкової (яєчникової) артерії. Венозна кров відтікає в одноіменні вени. Лімфа відтікає в поперекові та клубові лімфатичні вузли. Парасимпатична іннервація здійснюється аксонами вісцеромотонейронів парасимпатичних вузлів, в яких перериваються гілки блукаючого нерва і тазові нутряні нерви. Симпатична іннервація відбувається нирковим, сечовідним, нижнім підчеревним сплетеннями, утвореними аксонами вісцеромотонейронів поперекових та крижових вузлів симпатичного стовбура. Чутливі волокна йдуть в складі симпатичних і парасимпатичних нервів.
СЕЧОВИЙ МІХУР (vésica urinàrìa, s.cystus (rp.).
Наповнений сечовий міхур має яйцеподібну форму, порожній — трикутну. Об'єм сечового міхура — 500 мл. Сечовий міхур — непарний орган.
Топографія:
—голотопія: наповнений сечовий міхур знаходиться у порожнині таза і в черевній порожнині; порожній — тільки в порожнині таза;
—скелетотопія: наповнений сечовий міхур виступає на 4—5 см над рівнем лобкового симфізу, порожній — не виступає;
—синтопія: у мужчин позаду сечового міхура розміщена пряма кишка, у жінок — матка. Зовнішня будова. Розрізняють наступні частини сечового міхура:
—верхівка (àpex vésicae urìnàriae);
—тіло (corpus vésicae urinàriae);
—дно (fundus vésicae urinàriae);
—шийка (cérvix vésicae urinàriae).
Сечовий міхур має парний вхідний отвір — отвір сечоводу (óstium uretéris) i непарний вихідний отвір — внутрішній отвір сечівника (óstium uréthrae intémum).
Внутрішня будова. Сечовий міхур — порожнистий (трубчастий) орган. Будова стінки: 1) внутрішня оболонка — слизова — має наступні особливості:
—перехідний епітелій;
—виражені складки (plicae vesicàles), але є виняток — трикутник сечового міхура (trigónum vésicae), в основі якого є отвори сечоводів, а на верхівці — внутрішній отвір сечівника;
—виражена підслизова основа, але виняток — трикутник сечового міхура (в трикутнику відсутні складки і підслизова основа);
28
—залози міхурові (glаndulae vesicàles) виробляють слиз;
—лімфоїдна тканина утворює одинокі лімфатичні вузлики; 2) середня оболонка — м'язова — складається з трьох шарів:
—внутрішній (stràtum intérnum) — переважають поздовжні волокна;
—середній (stràtum mèdium) — переважають поперечні волокна;
—зовнішній (stràtum extérnum) — переважають поздовжні волокна;
Поперечні волокна в ділянці шийки сечового міхура потовщуються і утворюють м'яз-
стискач міхура (musculus sphincter vésicae).
М'язова оболонка сечового міхура формує також м'яз, який виганяє сечу (musculus detrùsor urinae);
3) зовнішня оболонка — адвентиціальна (порожнього міхура) з трьох сторін, лише зверху
— серозна (міхур лежить екстраперитонеально).
Сечовий міхур у новонароджених веретеноподібний чи грушоподібний, розташовується над входом у малий таз, його верхівка знаходиться на середині відстані між пупком і лобковим зрощенням. Дно сечового міхура розташоване на рівні верхнього краю лобкового симфізу, отвори сечоводів знаходяться у дівчаток на висоті отвору матки. Передня стінка сечового міхура не покрита очеревиною. У дівчаток, на відміну від дорослих, сечовий міхур не стикається з піхвою, у хлопчиків не межує з прямою кишкою. В перші три роки життя відбувається опускання сечового міхура в порожнину малого таза. При цьому змінюється відношення органа до тазових нутрощів і очеревини; сечовий міхур виходить з- під очеревинного покриву і займає в спорожненому стані екстраперитоніальне положення. Ємність сечового міхура складає, у новонароджених 50-80 см3, у дітей 6 місяців 135 см3, у віці 1 року 200 см3, у 3-4 роки 400 см3, у 8-9 років 500 см3, у 12-13 років 900 см3. У дорослих максимальна місткість сечового міхура складає у середньому 1500-2000 см3.
Розвиток. Розвиток сечового міхура пов'язаний з перетвореннями клоаки. Клоака — це спільна порожнина, куди спочатку відкриваються сечові та статеві шляхи, задня кишка. Клоака має вигляд сліпого мішка, закритого клоаковою перетинкою. Згодом в клоаці виникає фронтальна перетинка, яка поділяє клоаку на дві частини: сечостатевий синус і пряму кишку, клоакова перетинка проривається. Сечостатевий синус продовжується в сечовий мішок (allantóis). Дистальна частина сeчового мішка перетворюється в сечову протоку (urachus), яка до моменту народження облітерується і залишається у вигляді серединної пупкової зв'язки. З проксимальної частини сечового мішка розвивається сечовий міхур.
Функція:
—накопичення сечі;
—виведення сечі.
Кровопостачання та іннервація. Сечовий міхур кровопостачається верхніми та нижніми міхуровими артеріями. Венозна кров відтікає в однойменні вени. Лімфа відтікає у лімфатичні вузли таза (клубові). Парасимпатична іннервація здійснюється аксонами вісцеромотонейронів парасимпатичних вузлів, в яких перериваються тазові нутряні нерви. Симпатична іннервація відбувається нижнім підчеревним сплетенням (тазовим), утвореним аксонами вісцеромотонейронів крижових вузлів симпатичного стовбура. Чутливі волокна йдуть в складі тазових нутряних нервів.
Чоловічий та жіночий сечівники. Рентген-анатомія сечовивідних шляхів.
Сечівник (uréthra).
Чоловічий сечівник (uréthra masculina). Жіночий сечівник (uréthra feminina).
Сечівник має форму трубки. Довжина жіночого сечівника — 3 см, чоловічого — 18—20 см. Сечівник — непарний орган.
Розвиток. Розвиток сечівника пов'язаний з розвитком зовнішніх статевих органів. Функція: виведення сечі.
29
Топографія: жіночий сечівник лежить у порожнині таза, чоловічий — у порожнині таза і в губчастій речовині статевого члена.
Зовнішня будова. Сечівник має вхідний отвір — внутрішній отвір сечівника (óstium uréthrae ìntérnum) i вихідний отвір — зовнішній отвір сечівника (óstium uréthrae extérnum).
Сечівник у жінок відкривається в присінку піхви, у чоловіків — на головці статевого члена. Чоловічий сечівник поділяється на три частини.
—передміхурова (pàrs prostàtica) — проходить крізь простату;
—перетинчаста (pàrs membranàcea) — проходить через сечостатеву діафрагму, охоплена скелетним м'язом промежини — м'язом-стискачем сечівника (musculus sphincter uréthrae);
—губчаста (pàrs spongiósa) — проходить у губчастій речовині статевого члена. Внутрішня будова. Сечівник — порожнистий (трубчастий) орган.
Стінка сечівника складається зі слизової, м'язової та адвентиціальної оболонок.
Сечівник новонародженого хлопчика, довжиною 5-6 см, має порівняно більш різку кривину. Передміхурова і перетинчаста частини каналу складають біля 2 см його протяжності, решта 3-4 см приходяться на губчасту частину. Внутрішній отвір його лежить на рівні верхньої третини симфізу. Положення, звужені і розширені частини сечівника відповідають таким у дорослих.
Сечівник новонароджених дівчаток широкий, дугоподібно вигнутий, довжиною 1-3 см. Складки і залози виражені слабо. М'язова оболонка сечівника і зовнішній сфінктер формуються до 12-13 років.
Кровопостачання та і н н е р в а ц і я. Сечівник кровопостачається сечівниковими артеріями (гілка внутрішньоїстатевої артерії). Венозна кров відтікає в однойменні вени. Лімфа відтікає в клубові лімфатичні вузли. Парасимпатична іннервація здійснюється аксонами вісцеромотонейронів парасимпатичних вузлів, в яких перериваються тазові нутряні нерви. Симпатична іннервація відбувається нижнім підчеревним (тазовим) сплетенням, утвореним аксонами вісцеромотонейронів крижових вузлів симпатичного стовбура, чутлива — з крижового сплетення.
Внутрішні чоловічі статеві органи. Аномалії розвитку.
В чоловічої статевій системі виділяють зовнішні та внутрішні статеві органи. Внутрішні статеві органи.
Яєчко Testis, Orchis, Didimis (гр.)
Парний орган 25г, 4-2,5см в калитці Поверхні:
-медіальна
-латеральна
Краї:
-передній
-задній
Полюси:
-верхній (придаток, початок канатика)
-нижній
Функції:
-продукція сперматозоїдів
-гормоноутворення (тестостерон) Оболонки яєчка:
-шкіра калитки
-м'язова (підшкірна клітковина)
-зовнішня сім'яна фасція (поверхнева фасція живота)
-фасція кремастерика
-м'яз кремастер
-внутрішня сім'яна фасція
30
