
- •Питання до комплексного державного іспиту з клінічної лабораторної діагностики
- •1. Клеточные образования:
- •2. Кристаллические образования:
- •1) Функциональные пробы почек (канальцевой реабсорбции, креатинин, белок мочи, микрогематурия). Глюкозотолерантный тест.
- •2) Почечная глюкозурия
- •7,5 */Л (норма)
Питання до комплексного державного іспиту з клінічної лабораторної діагностики
Значення клінічних лабораторних досліджень. Стислий історичний нарис розвитку лабораторної служби і перспективи ії вдосконалення.
Клинико-лабораторные исследования позволяют уточнить, поставить диагноз, сделать заключение о тяжести течения, отследить улучшения.
Началом лабораторной службы можно считать изобретение микроскопа в второй половине 17века Левенгуком. В том же столетии была опубликована статья об исследовании крови челоека Бойлем. А в 19 веке впервые был произведен микроскопический анализ мочи.
Структура, функції та організація роботи клініко-діагностичної лабораторії (КДЛ). Обов'язки лаборанта-бакалавра медицини.
Структура лаборатории соответствует требованиям ЛПУ. Это может быть клинико-диагностическая лаборатория общего типа (наиболее распространена), лаборатория экспресс-диагностики при инфекционных больницах. В крупных клиниках существует деление на участки и отделы: клинический участок, биохимический, иммунологический, гистологический. Бактериальные лаборатории в основном существую как отдельные структуры.
В обязанности лаборанта-бакалавра входит умение делать забор крови по всем правилам асептики и антисептики, умение приготовить рабочие растворы, уметь обращаться с аппаратурой для исследований, производить исследование мочи, крови, уметь работать в биохимической лаборатории и т.д.
Тканини і їх класифікація. Характеристика покривного і залозистого епітелію. Зміни епітелію.
Все ткани организма подразделяются на 4 группы: 1) эпителиальные, 2) ткани внутренней среды (кровь, соединительные), 3) мышечные и 4) нервная.
Эпителий бывает: поверхностный (покровный и выстилающий эпителий) и железистый эпителий. Клетки эпителия располагаются на базальной мембране, почти не имеют межклеточного пространства и имеют тесные связи в виде десмосом. Железистый эпителий располагает клетками, продуцирующими секрет – гландулоцитами, или же бокаловидными клетками.
К изменениям эпителия относят: метаплазии, гиперплазию, гипоплазию.
Класифікація і морфологія пухлин. Методи цитологічного дослідження. Морфологічна характеристика пухлинних клітин.
Все опухоли можно подразделить на доброкачественные и злокачественные.
А также на: 1) эпителиальные, 2) органоспецифические, 3) мезенхимальные, 4) из меланинобразующей ткани, 5) нервной системы, 6) лейкозы, 7) тератомы.
Оценка метаплазированных клеток производится по размерам клетки и ее ядра, степени их зрелости, интенсивность окраски (базофилия или ацидофилия цитоплазмы) , наличие симпластов без четких границ, беспорядочность расположения на базальном слое. Наличие патологических включений, вакуолизация, дистрофия, «голые» ядра.
Кров і пігменти крові. Причини і види гематурії. Гемоглобін, гемосидерин, порфірин. Міоглобін. Меланін. Визначення. Діагностичне значення показникі
В норме в крови присутствуют 3 основных пигмента: гемосидерин, ферритин, билирубин.
Гемосидерин – это продукт полимеризации железосодержащего протеида (ферритина);
Гемоглобин – это дыхательных пигмент, по своей природе – хромопротеид, в его структуре 4 молекулы гема и 1 глобин.
Порфирин - является предшественником гемоглобина, близок по строению к билирубину. Явяется антагонистом меланина и под воздействием света разрушается в тканях, вызывая сильнейшую интоксикацию, эрозии и нарушение целостности эпителия кожи.
Миоглобин – это кислородсвязывающий белок мышц и сердца.
Меланин – это бурочерный пигмент, синтезирующийся из тирозина в ответ на воздействие ультрафиолета.
Гемоглобин определяют гемоглобинцианидным методом и с помощью гемометра Сали.
N = 120 – 150 г/л
Гемосидерин определяют в моче при гемолитических анемиях с внутрисосудистым гемолизом, анемии Маркиафавы-Микели. В норме отсутствует.
Порфирин обнаруживается при врожденных патологиях пигментного обмена. В норме нет.
Миоглобин в норме в крови может содержаться в концентрации не превышающей 90мкг/л. Его избыточное присутствие в крови может свидетельствовать об инфаркте миокарда, процессах с разрушением мышечной ткани, при рабдомиолизе.
Парапротеїнемічні гемобластози. Характеристика імуноглобулінів. Мієломна хвороба, форми. Хвороба Вальденстрема. Хвороба важких ланцюгів. Клінічні прояви. Лабораторні показники. Диференціальна діагностика.
К парапротеинэмическим гемобластозам относят:
1) Миеломную болезнь, в основе патогенеза которой лежат плазматические клетки, продуцирующие патологический Ig, у которого имеются только обломки легких цепей.
2) Макроглобулинэмию Вальденстрема, при которой патология заключена в синтезе большого количесва В-лимфоцитами макроглобулинов.
3) Болезнь тяжелых цепей.
Клинические проявление парапротеинэмий схожи. Для них характерен костномозговой синдром (повреждение костей остеокластами и ферментами плазматический клеток, из-за чего кости на рентегене выглядят побитыми молью, легкие переломы без признаков регенерации), почечный синдром (нефропатии и амилоидоз), который характеризуется откладыванием патологического Ig в канальцах почек, и синдром иммунодефицита в связи с функциональной неполноценностью иммунокомпетентных клеток.
Лаборатнорные показатели: анемия, лимфоцитоз, тромбоцитопении в последствии, плазматических клеток нет в периферической крови. СОЭ: 50-70 мм/ч.
Дифдиагностика возможна парапротеинэмий между собой, с Хрон.ЛимфоЛейкозом, гепатитами, лимфоцитарной лимфомой.
Вчення про кровотворення. Склад і функції крові. Ембріональний і постембріональний гемопоез.
Кровь состоит на 55% из плазмы и остальное – форменные элементы.
К ее функциям относят: транспортную, дыхательную, трофическую, экреторную, защитную, гуморальную, гомеостатическую, терморегуляторную.
Эмбриональный гемогоез на 2-3 неделях внутриутробного развития. Вначале он происходит в желточном мешке, к.к.мозге, печени, селезенке, в лимфатических узлах.
Гемопоэз ребенка происходит почти во всех костях, в печени и селезенке, в л.узлах и тимусе.
У взрослого человека очагами кроветворения остаются к.к.мозг в эпифизах трубчатых костей, весьма мало в печени, селезенка отвечает сугубо за лимфопоэз и является пристанищем разрушенных красных кровяных телец. Тимус редуцируется.
Схема кровотворення.
Гемопоэз берет начало со стволовой клетки в костном мозге, где в дальнейшем деление распределяется по 2-м основным росткам: миелоцитарному и лимфоцитарному.
Стрововая клетка превращается в т.наз.
коммитирующую предшественницу эритропоэза (КПОЭ), та в свою очередь в
буретообразующую единицу миелоцитарного ростка (БОЕ), далее в
колониестимулирующие клетки различных ростков (КОЕ). И наконец они превращаются в бластные клетки (например, миелобласты), затем в
промиелоциты, в
миелоциты и далее, например, в
палочкоядерные нейтрофилы, а в последствии
сегментоядерные. В крови в норме находятся клетки 6-го класса.
Правила та послідовність взяття крові на загальний клінічний аналіз. Техніка проколу шкіри пальця. (вопрос легкий)
Кількісні зміни лейкоцитів: лейкоцитоз і лейкопенія. Підрахунок лейкоцитів, діагностичне значення дослідження.
В
норме количество лейкоцитов колеблется
от 4,0 – 9,0 ×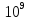 /л.
Все что меньше или больше называется
соответсвенно лейкоцитоз и лейкопения.
/л.
Все что меньше или больше называется
соответсвенно лейкоцитоз и лейкопения.
По методике подсчет производится во всех 100 больших квадратах камеры Горяева и вычисляется по формуле:
X = (А х 4000 х В)/Б,
где X — количество лейкоцитов в 1 мкл крови; А — количество лейкоцитов, сосчитанных в 1600 малых квадратах; 4000 — величина, умножая на которую мы получаем количество клеток в 1 мкл,Б — количество сосчитанных малых квадратов (1600);
Пример: В 100 больших (1600 малых) квадратах насчитано 110 лейкоцитов. Учитывая, что кровь разведена в 20 раз, рассчитываем количество лейкоцитов в 1 мкл крови:
(110 х 4000 х 20)/1600 = 110 х 50 = 5500.
Для
перевода в СИ умножаем цифру на
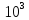 ,
переводя запятую на три знака и умножаем
еще на
,
переводя запятую на три знака и умножаем
еще на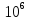 записывая как 5,5 на
записывая как 5,5 на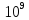 степени.
степени.
Гемоглобін, будова, функція. Визначення гемоглобіну різними методами. Діагностична цінність дослідження. Діагностичне значення визначення кольорового показника і середнього вмісту в еритроциті.
Hb- это дыхательный пигмент и хромопротеид. Его определяют в основном гемоглобинцианидным методом, но существует также метод определения гемоментром Сали (для этого метода необходимы измерения пробы со стандартом и шкала оценки концентрации).
Гемоглобинцианидный метод: взаимодействие его с железосинеродистым калием окисляет гемоглобин в метгемоглобин, образуя гемиглобинцианид, интенсивность окраски которого прямопропорциональна концентрации. Измеряется на ФЭКе при длине волны 560 нм.
ЦП = (гемоглобин (г/л) * 3) / первые 3 цифры количества эритроцитов в крови
Обладнання робочого місця для забору крові. Профілактика вірусного гепатиту і СНІДу.
(обустройство рассказать легко). Профилактика вирусных заболеваний состоит в использовании перчаток и других средств индивидуальной защиты + антисептические растворы на основе 70% спирта. В случае повреждения необходимо снять перчатки и поместить руку под струю холодной проточной воды до остановки кровотечения, процедуру забора крови выполняет другой лаборант.
Анемії. Класифікація. Анемія, пов'язана з крововтратою - постгеморагїчна анемія. Етіологія. Патогенез. Клінічні прояви. Лабораторні показники. Діагностика. Визначення гематокриту, діагностичне значення дослідження.
Классификация анемий по Алексееву:
Геморрагические, гемолитические, нарушения кровеобразования.
По Идельсону:
1) Постгеморрагические,
2) ЖДА,
3) Сидеробластные,
4) Мегалобластные,
5) Гемолитические,
6) Апластические,
7) Метапластические.
Постгеморрагическая анемия связана с обильной кровопотерей и характеризуется ангиоспазмом в первый период, гидремической фазой компенсации гиповолемии (выход межтканевой жидкости замещающий потеряный объем), и в последующие 3-5 дней интенсивным ретикулоцитозом и выбросом эритропоэтина почками.
Со стороны лабораторных показателей эта анемия нормохромная, гиперрегенераторная. В первую половину не наблюдается отклонений от нормальных показателей, а в последствии снижением числа эритроцитов и лейкоцитов, падением гематокрита. Показатели приходят в норму в течение двух недель.
Гострий лейкоз: мієлобластний, монобластний, мієломонобластний, промієлоцитарний, еритромієлоз, мегакаріобластний. Характеристика. Диференціальна діагностика.
Острый лейкоз периферической крови характеризуется наличием не менее 10% малодифференцируемых бластных клеток, «лейкемический провалом» - т.е. отсутсвием переходных форм лейкоцитов, анемией, тромбоцитопенией, полнейшим отсустсвием базофилов и эозинофилов.
В миелограмме не менее 30% бластных клеток.
Диференциальная диагностика миелобластного, монобластного, миеломонобластного лейкозов и других форм состоит в цитологической идентификации метаплазированного роска гемопоэза. Клиническое течение лейкозов сходно: иммунодефицит, тяжелая анемия, физиологическая слабость, точечные кровоизлияния, пот ночью, субфебрилитет и потеря массы тела.
Алгоритм підрахунку еритроцитів у камері Горяєва.
Количество эритроцитов в 1 мкл (мм3) крови высчитывают по следующей формуле:
X = (А х 4000 х В)/Б,
где X — количество форменных элементов в 1 мкл крови;
А — количество форменных элементов, сосчитанных в определенном количестве малых квадратов (для эритроцитов — в 80);
В — степень разведения крови (для подсчета эритроцитов — 100 или 200)
Б — количество сосчитанных малых квадратов (80);
4000 — величина, умножая на которую мы получаем количество клеток в 1 мкл (1 мм3), т. к. объем 1 маленького квадрата равен 1/4000 мм.
Алгоритм визначення гемоглобіну. (было ранее)
Показник ШОЕ, його характеристика, підрахунок.
Цитрат натрия до метки «Р», крови до метки «К», в капилляр Панченкова, в аппарат Панченкова и на час.
Дослідження сечі. Вимоги до збирання сечі. Фізичні властивості сечі в нормі і їх зміни при патології. Проба Зимницького, діагностичне значення досліджень.
Моча собирается в чистую одноразовую тару. После утреннего туалета. Собирается вся порция. Физические свойства: кол-во, цвет, прозрачность, мутность, запах, плотность.
Проба Зимницкого состоит в заборе 8 порций через каждые 3 часа, собирается вся моча, измеряется ее плотность и в особых случаях глюкоза. Проба уместна для оценки концентрационной функции почек, измерении суточного и ночного диурезов.
Хімічне дослідження сечі. Патологічні складові частини сечі. Протеїнурія, причини і види. Визначення наявності і кількості білка в сечі.
К химическому исследованию относят определение глюкозы и ее уровня, белок в моче, измерение pH, кетоновые тела, желчные пигменты, креатинин.
Существует физиологическая протеинурия и патологическая, вызванная увеличением клубочковой проницаемости для белков плазмы, снижением канальцевой реабсорбции профильтровавшихся белков и другими причинами. Заболевания, сопровождающиеся протеинурией: нефротический синдром, гломерулонефрит, миеломная болезнь, гестоз беременных, пиелонефрит.
Для определения на наличие белка проводят качественную пробу с 20% сульфосалициловой кислотой на основе реакции коагуляции.
Для количественного определения, мочу разводят в 5 раз с 3% сульфосалициловой кислотой и меряют оптическую плотность на ФЭКе при длине волны 540нм.
Алгоритм визначення жовчних пігментів в сечі.
В норме билирубин не обнаруживается в моче. Его появление там может свидетельствовать об обтурационной или паренхиматозной желтухе. Существует несколько методов:
Унифицированная проба Фуше:
1. 15%-ный раствор хлорида бария. 2. Реактив Фуше: 25 г ТХУ растворяют в 100 мл дистиллированной воды и приливают 10 мл 10%-ного раствора хлорного железа (FeCl3). Ход исследования К 10 мл мочи прибавляют 5 мл 15%-ного раствора хлорида бария. Смешивают, фильтруют. На вынутый из воронки и расправленный на дне чашки Петри фильтр наносят 2 капли реактива Фуше. Появление на фильтре сине-зеленых пятен говорит о присутствии билирубина. Если реакция мочи щелочная, то необходимо подкислить ее несколькими каплями уксусной кислоты.
Унифицированная проба Розина
1%-ный спиртовой раствор йода. Ход исследования В пробирку наливают 4—5 мл мочи и осторожно, по стенкам пробирки, наслаивают раствор йода. Появление на границе между жидкостями зеленого кольца говорит о наличии билирубина.
Проба Готфрида Принцип метода — билирубина глюкуронид (холебилирубин) при соединении с диазотированной сульфаниловой кислотой (диазобензосульфоновая кислота) дает розовую окраску за счет образования билирубина.
Алгоритм дослідження сечі за методом Нечипоренко.
врач-лаборант отбирает 10 мл мочи в специальную пробирку, и она подергается центрифугированию. Верхний слой мочи сливают, и для исследования используют нижний слой в объеме 1 мл. Он и содержит форменные элементы и неклеточные структуры. Осадок перемешивается и помещается в счетную камеру Горяева. В ней и производят подсчет.
лейкоциты – до 2000 в 1 мл;
эритроциты – до 1000 в 1 мл;
цилиндры – до 20 в 1 мл.
Алгоритм визначення глюкози в сечі класичним методом.
Унифицированный метод определения с помощью индикаторных полосок Метод основан на специфическом окислении глюкозы с помощью фермента глюкозооксидазы; образовавшаяся при этом перекись водорода разлагается пероксидазой и окисляет краситель. Изменение окраски красителя при окислении свидетельствует о присутствии глюкозы в моче.
Алгоритм визначення ацетону в сечі класичним методом.
Проба Ланге
Уксусная кислота 80%.
Нитропруссид натрия (свежеприготовленный 10% раствор).
Аммиак.
К 12 – 15 мл мочи приливают около 1 мл уксусной кислоты и около 0,5 мл раствора нитропруссида натрия. Затем наслаивают аммиак. В положительном случае на границе двух жидкостей образуется фиолетовое кольцо. Кольцо может появиться не сразу, а в течение 2 – 3 мин.
Другая модификация этой пробы удобна тем, что можно использовать готовый реактив нитропруссида натрия.
Приготовление реактива.
6 г нитропруссида натрия растворяют в 100 мл 30% уксусной кислоты.
Ход определения.
К 5 – 6 мл мочи прибавляют несколько капель реактива (до цвета чая) и наслаивают аммиак. В положительном случае на границе жидкостей появляется фиолетовое кольцо.
Модифицированная проба Ротеры.
Нитропруссид натрия, раствор 50 г/л; готовят перед употреблением.
Аммония сульфат.
Аммиак водный – 25% раствор.
Ход определения.
Приблизительно 200 мг сухого сульфата аммония, 5 капель мочи и 2 капли раствора нитропруссида натрия тщательно смешивают в пробирке, а затем на эту смесь тщательно наслаивают 10 – 15 капель раствора водного аммиака. При наличии кетоновых тел на границе раздела в течение 3 – 5 мин образуется красно-фиолетовое кольцо, интенсивность окраски которого позволяет ориентировочно судить о концентрации кетоновых тел в моче
Дослідження кісткового мозку, структура і функції кісткового мозку. Отримання матеріалу і приготування препаратів для мікроскопічного дослідження. Мієлограма.
Материал для миелограммы получают методом стернальной пункции. Препарат фиксируется и окрашивается по Романовскому-Гимзе.
Нормальная миелограмма:
|
Ретикулярные клетки |
0,9% |
|
бласты |
0,6% |
|
миелобласты |
1,0 |
|
Клетки нейтрофильного ряда: |
|
|
промиелоциты |
2,5 |
|
миелоциты |
9,6 |
|
метамиелоциты |
12,0 |
|
палочкоядерные |
18,0 |
|
сегментоядерные |
19,0 |
|
Все нейтрофильные элементы: |
60% |
|
эозинофилы |
3,2 |
|
базофилы |
0,2 |
|
эритробласты |
0,6 |
|
промоноциты |
0,6 |
|
Все эритроидные элементы: |
20,5% |
|
лимфоциты |
9,0% |
|
моноциты |
2,0 |
|
Мегакариоциты |
0,5% |
Хімічне дослідження шлункового вмісту: визначення кислотності, дебіту соляної кислоти, оцінка базальної та максимальної секреції, кислого та лужного компонентів секреції, молочної кислоти, ферментів. Діагностичне значення.
Лабораторное определение кислотности желудочного сока
В лаборатории кислотность желудочного сока определяют титрованием его раствором едкого натра (NaOH) с участием различных химических индикаторов, меняющих свой цвет в зависимости от кислотности среды. Разделяют понятия общей кислотности желудочного сока, свободной исвязанной кислотности.
Кислотность желудочного сока выражают или в титрационных единицах (количестве мл 0,01 М раствора едкого натра, необходимого для нейтрализации кислоты в 100 мл желудочного сока) или в ммоль HCl на 1 л желудочного сока. Численно эти значения совпадают. Обычно при титровании используют 5 мл желудочного сока. Поэтому, после титрования, нейтрализующее количество NaOH умножают на 20.
Нормальная кислотность в просвете тела желудка натощак: 1,5 — 2,0 рН.
Определение дебета соляной кислоты
Для более объективной оценки кислотообразующей функции желудка вычисляют абсолютную кислотную продукцию за единицу времени, обычно за 1 ч (дебит-час). В зависимости от используемого при расчете показателя кислотности различают дебит-час свободной соляной кислоты и дебит-час соляной кислоты (общая кислотная продукция за час).
Дебит-час (Д-Ч) выражают в миллимолях (или в мг) и вычисляют:
Д-Ч = Y1 * E1 * 0,001 + Y2 * E2 * 0,001 + Y3 * E3 * 0,001… + ...Yn * En * 0,001,
где Y — объем порции желудочного сока, мл;
Е — концентрация свободной соляной кислоты или общая кислотность, титр. ед. (моль/л);
0,001 — количество миллимолей соляной кислоты в 1 мл желудочного содержимого при ее концентрации, равной одной титрационной единице. Для выражения дебита (Д) в мг каждое из слагаемых умножают на 36,5 — молекулярную массу соляной кислоты. Число слагаемых в формуле равно числу порций желудочного содержимого, полученного за время исследования (при расчете Д-Ч их обычно 4).
Поскольку величина дебита-часа зависит от часового напряжения секреции и величины кислотности, следует добиваться полного извлечения желудочного содержимого.
Оценка базальной и максимальной секреции
Скорость секреции:
Базальная секреция: нормальная величина 0-5 ммоль/ч.
Факторы, влияющие на результат – атропин, ганглиоблокаторы, инсулин, диазепам, 5-окситриптамин снижают скорость секреции. Диагностическое значение: величина <5 ммоль/час может наблюдаться у некоторых больных язвой желудка. Величины от 5 до 15 ммоль/час бывают при язве ДПК. Величины >20 ммоль/час (60) характерны для синдрома Золингера-Элисона (гастринома).
Пиковая и максимальная секреция: нормальная величина 5-20 ммоль/час. Пиковая секреция рассчитывается на основе двух максимальных значений, которые получены при анализе проб в течение 15 мин. Максимальная секреция кислоты рассчитывается на основе анализа первых 4 проб в течение 15 мин, полученных после стимуляции. Отсутствие нарастания секреции отмечается у больных прницитозной анемией: сниженная секреция отмечается у некоторых больных язвой желудка, раком желудка, хроническим гастритом.
Соотношение базальная секреция / пиковая секреция: нормальная величина <0,2 (20%).
Молочная кислота в желудочном соке
образуется палочками молочнокислого брожения в застойном желудочном содержимом при отсутствии свободной соляной кислоты, а также как продукт метаболизма раковых клеток.
На наличие молочной кислоты исследуют порции, полученные натощак, используя качественную реакцию Уффельманна.
Реактивами для определения молочной кислоты в желудочном соке служат 1%-ный раствор карболовой кислоты и 10%-ный раствор полуторахлористого железа, из которых при готовляют свежий реактив Уффельманна (2—3 мл карболового раствора и 1 капля полуторахлористого железа).
Полученный раствор темно-фиолетового цвета разводят водой до светло-фиолетового и приливают к нему по каплям профильтрованный желудочный сок.
В присутствии молочной кислоты в желудочном соке появляется лимонно-желтое окрашивание вследствие образования молочнокислого железа.
К методам анализа ферментов
желудка относят методы Мета, Уголева, Пятницкого, Туголукова и др. Метод Туголукова для определения пепсина унифицирован.
В основе метода Туголукова лежит протеолитическое действие желудочного содержимого на сухую плазму. О содержании пепсина в желудочном соке судят по количеству переваренного белкового субстрата.
В специальную центрифужную пробирку вносят 1 мл профильтрованного и предварительно разведенного (1:100) дистиллированной водой желудочного содержимого. В контрольную пробирку помещают 1 мл прокипяченного разведенного желудочного содержимого. В обе пробирки добавляют по 2 мл 2%-ного раствора сухой плазмы, инкубируют в течение 20 часов при 37°С. После инкубации добавляют 2 мл 10%-ного раствора трихлоруксусной кислоты и тщательно перемешивают до получения однородной суспензии. Центрифугируют в течение 10 мин при 1500 об./мин. Измеряют величину осадка в пробирках и вычисляют показатель переваривания субстрата по формуле:
М=(А-В) • 40 / А,
где М — показатель переваривания белков по методу Туголукова;
А — величина осадка в контроле;
В — величина осадка в опытной пробе желудочного сока;
40 — постоянная величина, выведенная экспериментально.
По специальной таблице проводят пересчет показателей переваривания белкового субстрата на содержание пепсина и определяют концентрацию пепсина в мг на 100 мл желудочного сока.
Алгоритм фізико-хімічне дослідження шлункового вмісту.
(химические ранее)
Физические свойства:
Количество: 2-3 л/ст
Повышенное количество желудочного сока:
повышение секреции: язвенная болезнь, гиперацидный гастрит, синдром Золлингера-Эллисона);
замедление эвакуации: стойкий спазм, стеноз привратника, опухоль желудка);
рефлекторное увеличение: острый холецистит, острый аппендицит.
Пониженное количество желудочного сока:
снижение секреции;
ускоренная эвакуация, неполное закрытие привратника;
прием лекарственных препаратов: атропин, ганглиоблокаторы, инсулин,диазепам.
Цвет желудочного сока
Норма: бесцветный.
Желтовато-зеленый - примеси желчи;
Коричневый - продолжительное пребывание крови в желудке;
Кровь в виде прожилок - травмы слизистой, кровотечение из верхних дыхательных путей.
Запах желудочного сока
Норма: отсутствует.
Гнилостный запах - при застое, стенозе, отсутствии соляной кислоты, распаде опухоли, гниении белков.
Слизь
Норма: небольшое количество.
Повышенное количество слизи:
гастрит, язвенная болезнь;
полипоз, рак.
Мікроскопічне дослідження шлункового вмісту, діагностична цінність дослідження.
Микроскопия содержимого желудочного сока
Все элементы, встречающиеся при микроскопии, делятся на:
элементы слизистой;
остатки пищи;
микроорганизмы.
Тщательному анализу подвергается содержимое порции натощак для обнаружения в ней элементов застоя и новообразований.
Застойный желудочный сок - содержит молочную кислоту, образующуюся в результате жизнедеятельности палочек молочнокислого брожения или метаболизма новообразований, и сопровождается появлением растительной клетчатки, жира, лейкоцитов, эритроцитов, сарции, дрожжевых грибков, эпителия.
Атипичные клетки - выявляются на начальном этапе малигнизированного роста, аденокарциноме, новообразованиях.
Лейкопедез - определение количества лейкоцитов в желудочном соке. В норме он составляет 0,2-0,3·109/л и резко увеличивается при воспалении слизистой желудка.
Алгоритм окраски мокротиння на туберкульоз.
Окраска по Цилю-Нильсену:
1. Фиксированный мазок покрывают плоской фильтровальной бумагой и наливают на неё карболовый фуксин Циля. Мазок подогревают над пламенем горелки до появления паров, затем отводят для охлаждения и добавляют новую порцию красителя. Подогревание повторяют 2—3 раза. После охлаждения снимают фильтровальную бумагу и промывают препарат водой.
2. Препарат обесцвечивают путем погружения или нанесения на него 25%-го раствора серной кислоты или 3 % солянокислого спирта в течение 3-х минут, и промывают несколько раз водой.
3. Окрашивают препараты водно-спиртовым раствором метиленового синего 1 минуту, промывают водой и высушивают.
При окраске по методу Циля — Нельсена кислотоустойчивые бактерии приобретают интенсивно красный цвет, остальная микрофлора окрашивается в светло-синий цвет
Дослідження дуоденального вмісту: фізичні властивості. Мікроскопічне дослідження. Діагностичне значення.
Желчь продуцируется клетками печени и по желчным капиллярам продвигается к желчным ходам, которые сливаются в один общий желчный проток. По нему желчь поступает в двенадцатипёрстную кишку, сюда же по пузырному протоку поступает желчь из желчного пузыря. Часть компонентов желчи выводится из организма с калом, другая – по воротной вене вновь возвращается в печень, а третья поступает в общий круг кровообращения и принимает участие в различных физиологических процессах. Она связывает пепсин, активизирует липазу, эмульгирует жиры, подавляет микроорганизмы, вызывающие гниение и брожение и, наоборот, стимулируют жизнедеятельность полезной микрофлоры.
1-я порция вытекает самостоятельно – это порция «А» – содержимое двенадцатипёрстной кишки. Она представляет собой смесь желчи, секретов поджелудочной железы, двенадцатипёрстной кишки и небольшого количества желудочного сока. Порция «А» собирается в течение 10-20 минут.
2-я порция «В» собирается через 5-25 минут после введения через зонд тёплого желчегонного средства, вызывающего сокращение и опорожнение желчного пузыря (сульфат магнезии, пептон, сорбит, оливковое масло) – это пузырная желчь.
3-я порция «С» собирается за 10-15 минут после прекращения истечения пузырной желчи – это печёночная желчь.
Нормальные показатели
|
Показатель |
Порция «А» дуоденальная |
Порция «В» пузырная |
Порция «С» печёночная |
|
Количество желчи (мл) |
20-25 |
35-50 |
Вытекает, пока стоит олива |
|
Цвет |
Золотисто-жёлтый Янтарный |
Насыщенно-жёлтый, тёмно-оливковый, коричневый. |
Светло-жёлтый |
|
Прозрачность |
Прозрачная |
Прозрачная |
Прозрачная |
|
(рН) |
7,0 – 8,0 |
6,5 – 7,3 |
7,5 – 8,2 |
|
Плотность |
1,008 – 1,016 |
1,016 – 1,034 |
1,007 – 1,010 |
Микроскопическое исследование желчи.
Микроскопировать желчь надо сразу же после получения материала. Препараты готовят либо со дна пробирки, либо после просмотра на чашке Петри, из подозрительных комочков и слизи. Можно сделать препарат из осадка после центрифугирования.
В норме желчь почти не содержит клеточных элементов, иногда встречается небольшое количество к Каждую порцию желчи выливают в чашку Петри и рассматривают поочерёдно на чёрном и белом фоне, выбирая на предметное стекло плотные комочки, слизистые тяжи. Выбранный материал помещают на предметное стекло, накрывают покровным и микроскопируют. Практикуется и другой метод приготовления препаратов для микроскопического исследования. При этом методе желчь центрифугируют 7-10 минут, надосадочную жидкость сливают, а из осадка готовят препарат для микроскопии.
Все элементы микроскопического исследования желчи принято делить на клеточные, кристаллические образования, паразиты.
