
прописанные экзаменационные билеты / 34
.docБилет №34
-
Характеристика болей при язвенной болезни желудка и двенадцатиперстной кишки, хроническом гастрите.
Боли при заболеваниях желудка появляются, прежде всего, в тех случаях, когда нарушается моторная функция этого органа (возникают спазм или растяжение его гладкомышечных волокон). Такие боли получили название висцеральные. Боли, механизм возникновения которых связан с раздражением париетального листка брюшины (например, при прободной язве желудка), носят название париетальные (или соматические). Эти боли обычно бывают острыми, постоянными, усиливаются при движении и дыхании, сопровождаются напряжением мышц передней брюшной стенки.
Многообразие заболеваний, при которых встречаются боли в эпигастральной области, требует проведения их тщательного анализа и детализации, выявления и уточнения таких признаков, как локализация и иррадиация, связь возникновения болей с приемом пищи, характер и интенсивность и др.
Наиболее частой локализацией болей при заболеваниях желудка является эпигастральная область. При этом, как правило, боли, связанные с поражением тела желудка, проецируются слева от срединной линии, а при поражении пилорического отдела — справа от нее. Иррадиация болей при заболеваниях желудка может быть различной. При патологии кардиального отдела желудка наблюдается распространение болей в левую половину грудной клетки, грудной отдел позвоночника. При поражении антрального отдела и пилорического канала встречается иррадиация болей в область правого подреберья.
Отчетливая связь с приемом пищи является одним из наиболее характерных признаков болевого синдрома при заболеваниях желудка. Соответственно времени, прошедшему с момента приема пищи до возникновения болей, принято выделять ранние, поздние и голодные боли. Ранние боли появляются спустя 30—60 мин после еды, длятся в течение 1,5-2 ч и уменьшаются по мере эвакуации содержимого из желудка. Обычно ранние боли встречаются при поражении средней и нижней трети тела желудка. При локализации патологического процесса (язва, опухоль) в субкардиальном отделе или верхней трети тела желудка возможно появление болевых ощущений сразу после приема пищи.
Поздние боли возникают спустя 1 - 3 ч после еды, усиливаясь по мере поступления кислого желудочного содержимого в двенадцатиперстную кишку, и считаются характерным признаком дуоденита и язвенной болезни с локализацией в луковице двенадцатиперстной кишки. У таких больных нередко отмечаются и голодные боли, появляющиеся через 6—7 ч после еды и исчезающие после приема пищи. Ночные боли чаще всего также наблюдаются при язвенной болезни: они возникают в период с 11 ч вечера до 3 ч утра и близки по своему происхождению к голодным болям. Указанная закономерность появления болей через определенный промежуток времени после приема пищи объясняется, прежде всего, характером поражения (воспаление, язва), его локализацией, уровнем секреции соляной кислоты, ее связыванием буферными компонентами пищи, темпом эвакуации желудочного содержимого.
Определенную роль в распознавании заболеваний желудка играет связь болей с определенным положением тела и физической нагрузкой. Так, при опущении желудка (гастроптоз) боли часто усиливаются в вертикальном положении. В случае развития спаечного процесса между желудком и соседними органами боли усиливаются при изменении положения тела, поднятии тяжестей.
Существенное диагностическое значение имеют характер болей и их интенсивность.
Боли при заболеваниях желудка носят чаще всего ноющий характер. При остром гастрите и других заболеваниях, при которых наблюдается спазм привратника, боли могут принимать схваткообразный характер. Боли при заболеваниях желудка обычно отличаются умеренной интенсивностью. Резчайшие («кинжальные») боли появляются при прободении язвы желудка. Сильные боли отмечаются также при пенетрации язвы, флегмоне желудка.
Важной чертой болевого синдрома служит периодичность появления болей. Такая периодичность, включающая в себя чередование периодов болевых ощущений продолжительностью несколько недель или месяцев и периодов хорошего самочувствия, является характерным признаком язвенной болезни и нередко сочетается с сезонностью обострений, которая проявляется усилением болей в весенне-осенний период и улучшением самочувствия в летнее время.
-
Синдром аортальной обструкции (аортальный стеноз): причины; функциональная и структурная перестройки системы кровообращения; симптоматология, патогенез симптомов.
Раздел по проблеме аортального стеноза (синдром аортальной обструкции)
1. Этиология аортальной обструкции, т.е. болезни вызывающие и анатомический субстрат поражения, приводящий к затруднению (препятствию) выброса крови в аорту из левого желудочка.
-
Функциональная и структурная перестройка системы кровообращения с объяснением патофизиологических механизмов и патанатомии
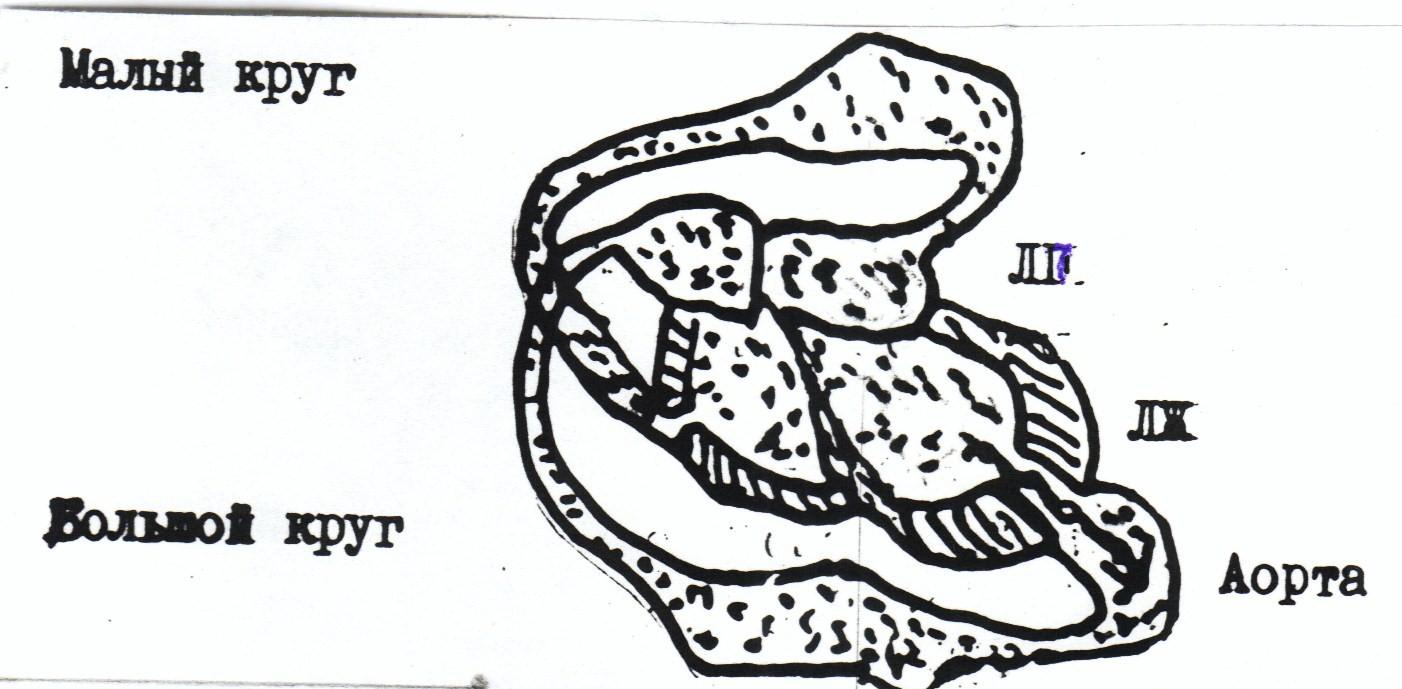
Схема (рис.) 2. Перестройка системы кровообращения при аортальной обструкции.
1. Препятствие току крови из ЛЖ в аорту.
2. Турбулентный ток крови в устье аорты и грудном её отделе.
3. Удлинение систолы ЛЖ, малая объёмная и большая линейная скорость изгнания крови.
4. Повышение систолического давления в ЛЖ.
5. Большой градиент давления между ЛЖ и аортой
6. Гипертрофия миокарда ЛЖ.
7. Расширение аорты.
8. Уменьшение ударного объёма ЛЖ, АД систолического и пульсового.
9. Гипоперфуэия органов и тканей.
Примечание: ЛП- левое предсердие, ЛЖ- левый желудочек.
3. Клинические симптомы и их патофизиологический механизм
-
Головокружение, обмороки
-
Боли в груди по типу стенокардии
-
Анамнез (перенесенные заболевания: ревматизм, инфекционный эндокардит, гипертоническая болезнь, атеросклероз)
-
Бледность кожных покровов
-
Систолическое дрожание на основании сердца
-
Верхушечный толчок: усиленный, приподнимающий, смещённый влево и вниз, иногда до 6-7 межреберья
-
Границы относительной тупости сердца. Смещение левой границы влево. Границы контуров: выраженная талия сердца, аортальная конфигурация, увеличение поперечника за счёт левого радиуса, расширение сосудистого пучка вправо. Абсолютная тупость иногда расширяется влево.
-
Аускультация. Ослаблен I тон на верхушке, II тон на аорте: на аорте, в точке Боткина- Эрба грубого тембра нарастающее -убывающий систолический шум, проводящийся далеко на сосуды шеи, подключичные артерии, к рукоятке грудины, иногда в межлопаточное пространство слева от позвоночника.
-
Пульс медленный, малый
-
Систолическое и пульсовое АД может быть снижено
-
Данные инструментальных методов исследования. На ЭКГ: признаки гипертрофии миокарда левого желудочка. На ЭхоКГ: большая толщина стенок левого желудочка (гипертрофия), уменьшение расхождения створок аортального клапана, расширение восходящей аорты, кальциноз створок клапана, при допплерографии регистрируется турбулентный ток крови в аорте, большая линейная скорость кровотока и градиент давления между полостью левого желудочка и аортой в систолу. На ФКГ: снижение амплитуды I тона и аортального компонента II тона, максимально на аорте систолический ромбовидный шум.
Основные тематические вопросы для повторения и изучения при подготовке к занятию.
-
Анатомия и функция аортального клапана в норме
-
Причины аортальных пороков сердца (синдромов аортальной регургитации и аортальной обструкции)
-
Функциональная и структурная перестройка системы кровообращения при синдромах аортальной регургитации и обструкции.
-
Симптоматология недостаточности аортального клапана (аортальной регургитации): жалобы, анамнез болезни, перенесённые заболевания, общий осмотр, осмотр и пальпация области сердца, прилежащих областей, перкуссия, аускультация, ЭКГ, ФКГ.
-
Симптоматология аортального стеноза (аортальной обструкции): жалобы, анамнез болезни, перенесённые заболевания, общий осмотр, осмотр и пальпация области сердца, прилежащих областей, перкуссия, аускультация, ЭКГ, ФКГ.
-
Общий анализ крови при хронической постгеморрагической анемии.
Картина крови:
1. Снижение содержания гемоглобина и числа эритроцитов.
2. Преобладание в мазке крови эритроцитов небольших размеров (микроцитов) и сдвиг кривой Прайса-Джонса влево (т.е. существенное увеличение числа эритроцитов с диаметром менее 6 мкм)
3. Снижение цветового показателя ниже 0,8 (гипохромия эритроцитов).
4. Анизоцитоз и пойкилоцитоз.
5. Лейкопения, нейтропения, относительный лимфоцитоз (непостоянные признаки).
Решающим в диагностике хронической постгеморрагической анемии является изменение показателей обмена железа: 1) снижение содержания железа сыворотки крови ниже 12,5 мкг/л; 2) повышение общей железосвязыващей способности сыворотки крови более 71,6 ммоль/л; 3) снижение процента насыщения трансферринаниже 20% и другие признаки.
