
ekzamenatsionnye_voprosy_i_otvety_po_OPKh_1_1
.pdf
жидкость. Оливу корнцанга продвигают между сухожилиями глубоких сгибателей и квадратным пронатором к лучевому краю предплечья, после чего над инструментом рассекают кожу и фасции. Затем из локтевого доступа через пространство Пароны - Пирогова и дно запястного канала, скользя по сухожилию длинного сгибателя 1 пальца, проводят длинный изогнутый зажим типа Микулича до появления его в ране на проксимальной фаланге пальца. По инструменту
проводят перфорированную полихлорвиниловую трубку с внутренним диаметром 3 мм. Из лучевого доступа на предплечье в направлении гипотенара и проксимальной фаланги V пальца (в перекрест с первым дренажем) проводят аналогичным образом второй дренаж. При наличии гноя в пространстве Пароны — Пирогова необходимо проведение дополнительного дренажа, соединяющего локтевой и лучевой разрезы на предплечье.
Завершение операции . После обильного промывания дренажей растворами антисептиков накладывают асептическую повязку.
18. Сосуды и нервы кисти. Ладонные дуги. Синовиальные влагалища кисти.
Сосуды и нервы кисти и ладонные дуги.
Кровоснабжение К. обеспечивает поверхностная ладонная дуга. расположенная под ладонным апоневрозом. Она образована поверхностной ладонной ветвью лучевой артерии, соединяющейся с окончанием ствола локтевой артерии. От поверхностной ладонной дуги отходят 3 общие пальцевые ладонные артерии, каждая из которых делится на две собственные ладонные пальцевые артерии, идущие по боковой стороне пальцев. Глубокая ладонная дуга лежит под сухожилиями сгибателей пальцев на межкостных мышцах. Ее образует конечный ствол лучевой артерии, сливающийся с глубокой ветвью локтевой артерии. От глубокой ладонной дуги отходят три ладонные пястные артерии, соединяющиеся с концами общепальцевых артерий у межпальцевых складок. Тыльные ветви лучевой и локтевой артерий с конечными разветвлениями межкостных артерий образуют тыльно-запястную сеть, от которой берут начало II—IV тыльные пястные артерии; от них, в свою очередь, начинаются тыльные пальцевые артерии.
Вены К. начинаются из пальцевых венозных сплетений. Вены ладонной поверхности соединяются с тыльными венами, образующими тыльную венозную сеть. Из вен тыльной сети у лучевого края формируется латеральная подкожная вена, у локтевого края — медиальная подкожная вена. Поверхностные вены ладони развиты слабо, глубокие сопровождают артерии и соответственно двум артериальным дугам образуют две венозные дуги. Кровь из глубокой венозной дуги оттекает в лучевую, локтевую вены и в венозную сеть тыла кисти.
Иннервация К. осуществляется конечными ветвями срединного, локтевого и лучевого нервов. Срединный нерв выходит на К. из карпального канала, локтевой — из дистального ульнарного канала (канала Гийена). Они делятся на ветви, располагающиеся под ладонным апоневрозом глубже поверхностной ладонной дуги. Двигательные ветви срединного нерва иннервируют мышцы возвышения большого пальца (короткую отводящую, противопоставляющую и поверхностную часть короткого сгибателя) и две латеральные червеобразные мышцы. Четыре чувствительные ветви иннервируют кожу ладонной поверхности I—III пальцев и лучевой половины IV пальца. Локтевую половину IV пальца и V палец иннервируют две чувствительные ветви локтевого нерва. Зоной изолированной иннервации срединного и локтевого нервов является ладонная поверхность ногтевых фаланг II и V пальцев. Глубокая ветвь локтевого нерва преимущественно двигательная, она иннервирует мышцы возвышения мизинца, все межкостные и две медиальные червеобразные мышцы, мышцу, приводящую I палец, и глубокую головку короткого сгибателя I пальца. Чувствительность тыльной поверхности К. и пальцев обеспечивается поверхностными ветвями лучевого и локтевого нервов.
Синовиальные влагалища кисти
На уровне лучезапястного сустава и запястья с ладонной и тыльной сторон располагаются синовиальные влагалища, через которые проходят сухожилия мышц с предплечья на кисть. Наличие синовиальных влагалищ уменьшает трение сухожилий о кости на участке, где совершаются движения с большой амплитудой.
На ладонной стороне располагаются: общее влагалище сгибателей, vagina communis mm. flexorum (для сухожилий поверхностного и глубокого сгибателей пальцев); влагалище сухожилия
длинного сгибателя большого пальца кисти, vagina tendinis m. flexoris pollicis longi, а также влагалища сухожилий пальцев кисти, vaginae tendinum digitorum manus. Первые два синовиальных влагалища заполняют канал запястья, canalis carpi. Синовиальные влагалища сухожилий II-V пальцев кисти содержат сухожилия поверхностного и глубокого сгибателей пальцев и протягиваются на указательном, среднем и безымянном пальцах от уровня пястно-фаланговых суставов до основания дисталь-ных фаланг. Влагалище сухожилий мизинца сообщается с общим влагалищем сгибателей. Такое же влагалище I пальца является продолжением влагалища сухожилия длинного сгибателя большого пальца кисти. На тыльной поверхности кисти имеется шесть синовиальных влагалищ.Каждое из них содержит сухожилия определенных мышц, расположенных на тыльной поверхности предплечья. Залегают они под удерживателем разгибателей в том месте, где сухожилия с предплечья переходят на кисть. Начиная с лучевой стороны, в первом влагалище располагаются сухожилия mm. abductoris pollicis longi et extensoris pollicis brevis, во втором - сухожилия mm. extensoram carpi radialium, в третьем - сухожилие m. extensoris pollicis longi, в четвертом - сухожилия m. extensoris digitoram и m. extensoris indicium, в пятом - сухожилие m. extensor digiti minimi, в шестом - сухожилие m. extensor carpi ulnaris.
19.Виды панариция. Операции при панариции. Операции при костном панариции.
Панариций — хирургическое заболевание, характеризующееся развитием гнойновоспалительного процесса в тканях пальца и протекающее в острой или хронической форме. В подавляющем большинстве случаев панариций развивается после микротравмы пальца (уколы металлическими предметами, занозы, небольшие порезы, микротрещины кожи, травмы около ногтевого валика при маникюре и т. п.). Возможно развитие панариция как осложнения тяжелых травм и повреждений тканей пальца.
Взависимости от локализации, глубины поражения тканей пальца, а также тяжести клинического течения различают неосложненные (поверхностные) и осложненные (глубокие) формы панариция. К неосложненным формам следует относить внутрикожный (кожный), подкожный, подногтевой панариций, паронихию. Осложненные формы включают в себя костный, суставной, костно-суставной, сухожильный (тендовагинит) панариций и пандактилит— поражение всех анатомических структур пальца.
Втечении панариция выделяют две стадии: серозную (серозно-инфильтративную) и гнойную (гнойно-некротическую). При лечении различных форм панариция в гнойно-некротической фазе процесса ведущую роль играет хирургическое вмешательство. Операция при данном заболевании должна сопровождаться выполнением минимального количества разрезов на пальце для снижения риска повреждения сосудисто-нервных пучков и развития в отдаленном послеоперационном периоде дерматогенных рубцовых контрактур. Разрезы производят с обязательным учетом прохождения магистральных сосудисто-нервных пучков пальца, поскольку их повреждение во время операции или при перевязках в послеоперационном периоде может привести к формированию ишемической гангрены пальца или его сегмента. Операцию вскрытия и дренирования панариция начинают с обработки операционного поля. Следует использовать специальные инструменты: набор для операций на кисти Розова, глазные скальпель и ножницы, набор стоматологических алмазных дисков, фрез и шлифовальных камней.
Обезболивание: кратковременный внутривенный или масочный наркоз. При неосложненных формах панариция с локализацией очага инфекции в пределах дистальной фаланги допустимо использование проводниковой анестезии (по Оберсту — Лукашевичу, по Усольцевой и т. п.).
Кожный (внутрикожный) панариций.
Оперативный прием. После обработки операционного поля острыми ножницами Купера или глазными ножницами вскрывают отслоенный эпидермис и эвакуируют содержимое гнойной полости. Отслоенный эпидермис осторожно приподнимают пинцетом и иссекают по краю фиксации, не оставляя карманов.
Завершение операции. Операцию завершают тщательным туалетом раны 3% раствором перекиси водорода и наложением асептической влажно-высыхающсй спирт-гипсртонической повязки. В послеоперационном периоде перевязки выполняют ежедневно до полной эпителизации раны.
Паронихия.
Воспаление околоногтевого валика носит название «паронихия».
Вскрытие поверхностной паронихии производят острыми ножницами Купера или глазными ножницами с иссечением отслоившегося эпидермиса. Послеоперационные мероприятия выполняют так же, как при кожном панариции. При глубокой форме паронихии операцию следует производить под обезболиванием (допустимо выполнение регионарной анестезии).
Оперативный прием. Разрез околоногтевого валика производят скальпелем через центр инфильтрата по продольной оси пальца. Эвакуируют гной. Производят тщательную ревизию и туалет раны. Углы раны иссекают клиновидно. При тотальном поражении околоногтевого валика производят два параллельных разреза с лучевой и локтевой стороны начиная от
основания ногтевой пластинки. Край валика приподнимают, и ложкой Фолькманна выполняют кюретаж полости. При этом важно не повредить ногтевое ложе и матрикс, что может привести в послеоперационном периоде к деформации ногтевой пластинки.
Завершение операции. После туалета раны 3% раствором перекиси водорода под околоногтевой валик вводят турунду с раствором антисептика или гипертоническим раствором. На палец накладывают асептическую повязку. В послеоперационном периоде производят ежедневные перевязки.
Подногтевой панариций.
Оперативный прием. В зависимости от локализации и распространенности гнойника используют различные варианты оперативного вмешательства. При расположении гнойного очага у дистального края ногтевой пластинки острыми ножницами Купера резецируют только дистальную отслоенную часть ногтя. Производят эвакуацию гноя и тщательный туалет раны с использованием 3% раствора перекиси водорода. При локализации гнойника у проксимального края ногтевой пластинки околоногтевой валик приподнимают и тупо отслаивают от ногтевой пластинки. Ножницами Купера резецируютпораженную проксимальную часть ногтевой пластинки.
Ногтевую пластинку, не отслоенную гноем от подлежащей основы, удалять не следует, так как в подавляющем большинстве случаев это лишь увеличивает операционную травму и значительно удлиняет сроки нетрудоспособности пациента. При тотальной и субтотальной (более половины площади ногтевого ложа) отслойке ногтевой пластинки ее следует удалить полностью. Для этого пластинку захватывают зажимом Кохера за дистальный край и «вывихивают» из ногтевого ложа.
Гной эвакуируют, и производят тщательный туалет раны. Налет фибрина удаляют механически. Завершение операции. Операцию при подногтевом панариции заканчивают туалетом раны 3%
раствором перекиси водорода с обязательным удалением очагов некроза, налета фибрина и наложением повязки.
Подкожный панариций.
Оперативный прием. При локализации гнойного процесса на дистальной фаланге целесообразно производить продольные разрезы с иссечением явно некротизированных тканей очага. Выполнение двусторонних параллельных разрезов на ногтевой фаланге опасно ввиду возможности некроза участка кожи между ними. При локализации гнойного очага в области бокового края или угла ногтевой пластинки возможно выполнение Г-образного (или клюшкообразного) разреза в пределах пораженных тканей. Если гнойный очаг локализуется на проксимальной или средней фаланге, то следует произвести односторонний срединно-боковой разрез в пределах одной фаланги на стороне максимального напряжения тканей.
Срединно-боковой (нейтральной) является линия, соединяющая вершины межфаланговых складок кожи при максимальном сгибании пальца. Переднебоковые или заднебоковые доступы (к сожалению, широко применяемые практикующими хирургами) проходят в проекции сосудистонервных пучков, что обусловливает возможность возникновения интраоперационного кровотечения и повреждения нервов. Кроме того, послеоперационные рубцы, возникающие после передне- и заднебоковых разрезов, приводят к формированию тугоподвижности сегмента и значительно ухудшают функциональные результаты лечения. Выполнение двух параллельных среднелатеральных разрезов в пределах одной фаланги (по Клаппу) следует считать порочным, так как при подкожном панариции практически не наблюдается тотального норггжения клетчатки. Проведение двух параллельных разрезов может сопровождаться вскрытием синовиального влагалища сухожилий сгибателей и повреждением его брыжейки, что является причиной развития ятрогенных сухожильных панарициев. После эвакуации гноя и ревизии раны необходимо выполнить некрэктомию. Данную манипуляцию удобно начинать костной ложкой Фолькманна.

Не повреждая здоровые ткани, сосудисто-нервные пучки и сухожилия, ложка Фолькманна позволяет произвести полную ревизию основного очага, затеков или карманов, снизить риск развития кровотечения.
Завершение операции. Операцию завершают туалетом раны 3% раствором перекиси водорода, установкой марлевой турунды и наложением асептической повязки. В послеоперационном периоде обязательны ежедневные перевязки с туалетом раны и продолжением лечения в соответствии со стадией течения раневого процесса.
Сухожильный панариций.
Оперативный прием. Производят односторонний срединно-боковой разрез в пределах пораженной фаланги без пересечения межфаланговых складок кожи. После разреза (вскрытия) синовиального влагалища из операционной раны выделяется мутная жидкость или сливкообразный гной. После промывания раны перекисью водорода и (или) растворами антисептиков визуально оценивают целость и жизнеспособность сухожилия. Жизнеспособным считается сухожилие, имеющее блестящую поверхность, без участков разволокнения, свободно скользящее при пассивных движениях пальца. При наличии у больного первичной гнойной или послеоперационной раны исследование и операционный доступ выполняют через имеющийся дефект. При этом определяют глубину и распространенность гнойного процесса, для чего пуговчатым зондом производят ревизию гнойной полости. Следует помнить о том, что в пределах здорового синовиального влагалища продвижение зонда практически невозможно. Для дренирования гнойных затеков в дистальном направлении производят среднелатеральный разрез на средней фаланге. Если гной распространяется на кисть, то выполняют доступ на ладонной поверхности кисти в проекции межпястного промежутка. Все разрезы следует производить в шахматном порядке, что позволяет избежать зияния послеоперационной рапы, повреждения кольцевидных связок межфаланговых суставов, а также деформирующих дерматогенных контрактур пальца в послеоперационном периоде. Через одну из ран вдоль сухожилия проводником устанавливают перфорированную полихлорвиниловую дренажную трубку с внутренним диаметром 3 мм. В качестве проводника можно использовать кровоостанавливающий зажим («москит»). Для I—IV пальцев это достигается выводом дренажа через контрапертуры на уровне дистальной фаланги пальца и на границе дистальной и средней третей соответствующей пястной кости.
Завершение операции. После тщательного промывания дренажа 3% раствором перекиси водорода и растворами антисептиков (хлоргексидин, катапол, пливосепт, стерилекс и др.) операциюзаканчивают. Швы на операционную рану не накладывают.
Костный панариций.
Прикостном панариции гнойно-воспалительный процесс поражает костную ткань фаланги. Суставные поверхности остаются интактными. Костный панариций может протекать в хронической (свищевой) и острой (без свища) формах. По характеру и объему поражения костной ткани выделяют краевой, субтоталь ный и тотальный тип секвес трировапия.
Показания к операции: поражение костной ткани, наличие свищевого хода, переломов или открытых повреждений фаланги пальца в анамнезе.
Оперативный прием. Объем и техника оперативного вмешательства зависят от вида костного панариция. При острой форме оперативное лечение целесообразно проводить в два этапа. Задачей первого этапа являются вскрытие гнойного очага в месте наибольшего напряжения мягких тканей и его дренирование. После опорожнения гнойной полости выполняют тщательную ревизию раны, для этого целесообразно использовать костную ложку Фолькманна, а при достаточных размерах раны — палец хирурга. При выявлении костных секвестров и очагов некроза производят экономную нскрэктомию (острыми ножницами, костной ложкой). Острые края полости полируют рашпилем или шлифовальным камнем.
Завершение операции. Выполняют туалет раны. Если после некрэктомии образуется полость, то через мягкие ткани проводят перфорированную полихлорвиниловую дренажную трубку. Рану не зашивают.
Второй этап хирургического лечения. После стихания острых воспалительных явлений выполняют второй этап оперативного вмешательства, включающий в себя радикальную остеонекрэкгомию и наложение вторичных швов. После обязательной рентгенографии через первую операционную рану костной ложкой Фолькманна производят тщательный кюретаж костной полости. При этом удаляют как костные секвестры, так и очаги остеопороза, легко поддающиеся выскабливанию. После тщательного туалета рану зашивают наглухо узловыми швами (или
накладывают швы по Донати) с проведением через сформировавшуюся полость перфорированной полихлорвиниловий дренажной трубки. В послеоперационном периоде в течение 3-4 дней производят фракционное промывание дренажной трубки антисептическими растворами 2 раза в сутки. Дренаж удаляют на 3 - е сутки, швы снимают на 6—7-е сутки после операции. При хронической (свищевой) форме костного панариция операцию можно произвести в один этап. В качестве операционного доступа целесообразно использовать имеющееся свищевое отверстие или первичную операционную рану. Измененные мягкие ткани иссекают на всю глубину, вплоть
до кости. Ложкой Фолькманна производят остеонекрэктомию (удаляют свободно лежащие секвестры, размягченную костную ткань). Критерием полноты выполненной манипуляции является ощущение соскальзывания инструмента с костной фаланги. Неровные края костной полости полируют рашпилем или шлифовальным камнем.
Завершение операции. Производят тщательный туалет раны с использованием перекиси водорода и растворов антисептиков. Через дополнительные контрапертуры по дну раны проводят перфорированную полихлорвиниловую дренажную трубку. Рану зашивают узловыми швами или швами по Донати. Послеоперационное ведение такое же, как при острой форме костного панариция.
20. Ампутация пальца кисти, показания, техника.
Показания:
Все показания к ампутации или экзартикуляции можно разделить на две группы: абсолютные
иотносительные.
Кабсолютным относятся такие показания, когда имеются необратимые процессы и
консервативные методы лечения не в состоянии сохранить конечность.
Травматический отрыв конечности
Развившаяся гангрена
Третье абсолютное показание к ампутации характеризуется триадой повреждения конечности.
А – повреждение двух третей мягких тканей
Б – повреждение и размозжение крупных сосудисто - нервных пучков
С – повреждение костей
Относительные показания – это такие показания, когда вопрос об ампутации или экзартикуляции конечности решается с учетом состояния больного в каждом конкретном случае в индивидуальном порядке. Оперировать необходимо только в том случае если травма или заболевание конечности угрожает жизни больного. На первое место среди других относительных показаний к ампутации следует поставить развитие в ране острой инфекции (например, газовая флегмона, сопровождающаяся обычными явлениями интоксикации, угрожающими жизни пострадавшего). Хронические инфекционные процессы конечности также могут являться причиной ампутации (хронический остеомиелит, туберкулез конечности или суставов, угрожающие амилоидозы почки и других внутренних органов, вследствие хронического заболевания конечности)
Техника:
Анестезия по Лукашевичу — Оберсту со жгутом. Скальпелем, поставленным параллельно ладонной поверхности, выкраивают ладонный лоскут такой длины, чтобы укрыть им культю; кожу тыльной стороны рассекают в поперечном направлении, соединяя этим разрезом концы ладонного разреза. Спиливают дистальную часть кости фаланги. Перевязывают тонкими кетгутовыми нитями кровеносные сосуды и распускают жгут. На рану накладывают швы, кисть фиксируют шиной в положении легкого сгибания пальца.
21.Топографическая анатомия ягодичной области. Хирургическая тактика при ранении ягодичной области.
Ягодичная область
1). Кожа – толстая, в межъяго-дичной складке покрыта волоса-ми и имеет много сальн. и потовых желез. Соед.-тк. перемычками связ. сквозь ПЖК с фасцией.
2). ПЖК – толстая. В верхненаружной части отрогом поверх. фасции разделена на 2 слоя: глубокий переходит в поясничную область (massa adiposa lumboglutealis) и поверхностный. В ПЖК проходят nn.cluneum super., medius et inf., ветви верхней и нижней ягодичных артерий и вен.
3). Поверхностная фасция – слабо выраж.
4). Ягодичная фасция (собст.) – начинается от крестца и гребня под-взд. кости, покрывает в верхне-лат. отделе средне-ягодичной мышцы, затем образует влагалище для большой ягодичной мышцы. Кверху переходит в f.thoracolumbalis, книзу – в f. lata.
5). Мышцы – лежат в 3 слоя:
поверхностный слой – БЯМ и верхняя часть СЯМ. БЯМ нач-ся от гребня подвзд. кости и идет вниз, кнаружи наперед (образуя tr. iliotibialis).
средний слой – сверху вниз: СЯМ, грушевидная, внутр. запи-рательная с близнецовыми, квадратная м-ца бедра. Внутренняя запирательная м-ца идет из таза ч-з малое седалищное отверстие вместе с n. pudendus и a.v.pudendae int. Под сухожилиями некот-рых м-ц имеются синов. сумки. Грушевидная м-ца делит большое седалищное отверстие на foramen suprapiriforme – образовано нижним краем средней ягодичной мышцы и верхним краем грушевидной м-цы. Ч-з него выходит верхние ягодичные артерия (медиально и выше), вена и нерв (лат-но) for. infrapiriforme – обр-но ниж-ним краем грушевидной м-цы
икрестцово-остистой св-кой. Ч-з него выходят срамной нерв и внутренние срамные с-ды (ме-диально), нижний ягодичный нерв, задний кожный нерв бедра, нижние ягодичные с- ды и седа-лищный нерв (латерально).
глубокий слой – сверху малая ягодичная мышца, снизу – наруж. запират. м-ца. Седалищный нерв – у нижнего края больая ягодичная мышца лежит под поверх. фас-цией по вертикали, проходящей м-ду внутр. и сред. третью линии, соед-щей больш. вертел и седал. бугор. Затем он уходит под длинную головку бицепса бедра.
Внутренние срамные с-ды и срамной нерв огибают седал. и ч-з малое седал. отверстие попад. в область промежости, достигая fossa ischiorectalis. Нижний ягодичный нерв инн-ет большую ягодичную мышцу. Нижняя ягодичная артерия сразу же дел-ся на ветви к ягодичным м-цам и к седалищному нерву (r. comitans n. ischiadici). Эта арте-рия широко анастастамозирует с соседними.
Клетчатка ягодичной области:
Располагается между БЯМ и глуб. слоями м-ц, она сообщается:
ч-з подгрушевидное отврстие – с клетчаткой таза.
ч-з малое седал. отверстие с клетчаткой fossa ischiorectalis.
снизу она переходит в клетч., окружающую седалищный нерв (а далее в подколен. обл.).
кпереди по ходу задней ветви запирательной артерии – с глуб. клетчаткой обл-ти приводящих м-ц.
Хирургическая тактика при ранении ягодичной области
Ранения ягодичной области могут сопровождаться значительным наружным кровотечением из ягодичных артерий, отходящих от внутренней подвздошной артерии.
Для временной остановки наружного кровотечения из глубоких ран таза, при необходимости выполнения неотложных оперативных вмешательств на других областях тела, осуществляется тугая тампонада раны с наложением кожных швов поверх тампона. В дальнейшем, после остановки продолжающегося кровотечения других локализаций, выполняется ревизия ран таза с поиском источника кровотечения. Если в ходе ревизии раны ягодичной области становится очевидным артериальный характер кровотечения, глубокое расположение его источника, ревизию раны следует прекратить, отказаться от попытки расширения раны для поиска источника кровотечения и туго ее затампонировать. Это обусловлено тем, что источником таких кровотечений в большинстве случаев являются поврежденные ягодичные либо запирательные артерии, доступ к которым и перевязка в условиях кровотечения невозможны. Для надежного гемостаза необходима перевязка внутренней подвздошной артерии на стороне ранения из внебрюшинного доступа по Н.И. Пирогову. Раненый укладывается на здоровый бок с валиком под поясничной областью. Хирургу удобнее манипулировать, стоя со стороны спины раненого . Дугообразный разрез кожи производитсяот точки в 4–5 см ниже конца XI ребра до края прямой мышцы живота. Послойно рассекаются подкожная жировая клетчатка и апоневроз наружной косой мышцы, разводятся (при необходимости рассекаются) внутренняя косая и поперечная мышцы живота. Рассекается поперечная фасция и отслаивается брюшинный мешок вместе
с мочеточником |
кнутри и кверху. |
По внутреннему краю |
поясничной мышцы |
отыскивается |
||||||
общая подвздошная артерия , берется |
на турникет, что |
обеспечивает |
выход |
на место |
||||||
отхождения внутренней подвздошной артерии , |
которая |
выделяется, |
перевязывается |
|||||||
двойными лигатурами и пересекается. |
После |
ушивания |
операционной |
раны |
производится |
|||||
хирургическая |
обработка раны |
ягодичной |
области |
с остановкой |
кровотечения |
в ране |
||||
путем перевязки или прошивания ягодичных сосудов
22. Сосуды и нервы бедра. Бедренная артерия, бедренная вена, седалищный нерв.
Область бедра
Границы: Верхняя передняя - паховая связка или соответствующая ей паховая складка; верхняя задняя - ягодичная складка; нижняя - кру говая линия, проведенная на 4 см выше основания надколенника. Фронтальной плоскостью, проведенной через надмышелки бедренной кости, бедро делится на две области: переднюю и заднюю.
Передняя область бедра
Кожные нервы формируются из поясничного сплетения:
-r. femoralis п. genitofemoralis - идет на бедро с бедренной артерией, иннервирует кожу под паховой связкой:
-п. cutaneus femoris lateralis снабжает наружную поверхность бедра:
-пп. cutanei femoris anteriores снабжают кожу передней и внутренней поверхностей бедра;
-кожная ветвь запирательного нерва иннервирует медиальную поверхность бедра до
надколенника.
Через hiatus saphenus. прободая fascia cnbrosa. выходят: поверхностные ветви a. femoralis (a. epigastric a superficialis. аа. pudendae extenae. a. circumflexa ilium superficialis); поверхностные вены (v. saphena magna). впадающие в v. femoralis.
Строение поверхностных вен передней поверхности бедра изменчиво. Может наблюдаться рассыпной вариант строения вен. наличие значительного числа анастомозов и магистральный. когда имеются крупные одиночные стволы при относительно небольшом числе притоков и анастомозов между ними.
Задняя область бедра
Кожу иннервируют: с латеральной стороны - n. cutaneus femoris lateralis; с медиальной стороны
-п. cutaneus femoris medialis: сзади - п. cutaneus femoris posterior.
Впромежутке между мышпами проходит седалишныи нерв и сопровождающая его артерия.
Вверхней трети бедра у края большой ягодичной мышцы этот нерв лежит поверхностно под широкой фаспией. В средней трети бедра седалищный нерв прикрыт длинной головкой двуглавой
мышпы бедра. В нижней трети бедра нерв проходит медиально от длинной головки двуглавой мышпы бедра и делится на два крупных ствола: большеберцовый нерв и общий малоберцовый нерв.
Бедренная артерия, a. femoralis, является продолжением наружной подвздошной артерии и н ачинается подпаховой связкой в сосудистой лакуне. Бедренная артерия, выйдя на переднюю пове рхность бедра,направляется вниз и медиально, залегая в желобке между передней и медиальной г руппами мышц бедра. Вверхней трети артерия располагается в пределах бедренного треугольника , на глубоком листке широкойфасции, прикрытая его поверхностным листком; медиально от нее п роходит бедренная вена. Пройдябедренный треугольник, бедренная артерия (вместе с бедренной в еной) прикрывается портняжной мышцейи на границе средней и нижней третей бедра вступает в верхнее отверстие приводящего канала. В этомканале артерия располагается вместе с подкожным нервом, n. saphenus, и бедренной веной, v. femoralis.Вместе с последней отклоняется кзади и выхо дит через нижнее отверстие канала на заднюю поверхностьнижней конечности в подколенную ям ку, где получает название подколенной артерии, a. poplitea.
23.Сосудистая и мышечная лакуна. Стенки, содержимое, клиническое значение.
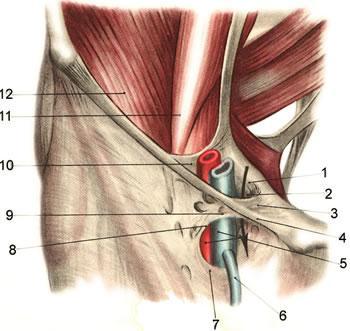
У верхней гранипы бедра находится пространство, ограниченное спереди паховой связкой, сзади и снаружи - лобковой и подвздошной костями. Плотная соединительнотканная перегородка (arcus iliopectineus), идущая от паховой связки к подвздошной кости, разделяет его на две части - мышечную и сосудистую лакуны.
С латеральной стороны находится lacuna musculorum и ее содержимое - подвздошнопоясничная мышца и бедренный нерв. Передняя стенка мышечной лакуны образована паховой связкой, медиальная - (arcus iliopectineus). заднелатеральная - подвздошной костью.
С медиальной стороны под паховой связкой находится lacuna vasorum. Ее стенками являются: спереди - паховая связка; сзади - лобковая кость с подвздошно-лонной связкой; снаружи - arcus iliopectmeus: изнутри - lig. lacunare.
Через сосудистую лакуну проходят бедренные артерия и вена. Бедренная вена занимает медиальное положение, артерия проходит латерально от нее. Бедренные сосуды занимают 2/3 сосудистой лакуны с латеральной стороны. Медиальная треть занята лимфатическим узлом Розенмюллера-Пирогова и рыхлой клетчаткой. После удаления узла становится видна соединительнотканная перегородка, закрывающая бедренное кольцо. Со стороны брюшной полости кольцо закрыто внутрибрюшной фасцией. Таким образом, медиальный отдел сосудистой лакуны является слабым местом, через которое может выходить бедренная грыжа с формированием бедренного канала.
24.Проекционная линия бедренной артерии. Перевязка бедренной артерии. Приводящий канал.
Проекционная линия бедренной артерии. Перевязка бедренной артерии
Проекционная линия (линия Кэна) проходит сверху вниз, снаружи кнутри от середины расстояния между верхней передней подвздошной остью и лобковым симфизом к приводящему бугорку бедренной кости.
При перевязке бедренной артерии необходимо помнить уровень отхождения a. prоfunda femoris, перевязку артерии проводить дистальнее места еѐ отхождения. Проекционная линия при ротированной кнаружи, несколько согнутой в коленном и тазобедренном суставах конечности проходит от середины паховой связки к медиальному мыщелку бедра. Перевязка артерии может быть произведена под паховой связкой, в бедренном треугольнике и бедренно-подколенном канале.
Перевязка бедренной артерии в бедренном треугольнике. Разрезом длиной 8—9 см по проекционной линии послойно рассекают кожу, подкожную клетчатку, поверхностную и широкую фасции бедра. У верхушки треугольника портняжную мышцу тупым крючком отводят кнаружи. Разрезав по желобоватому зонду заднюю стенку влагалища портняжной мышцы,
обнажают бедренные сосуды. Лигатурной иглой подводят нить под артерию, которая лежит поверх бедренной вены, и перевязывают сосуд. Коллатеральное кровообращение при перевязке бедренной артерии ниже отхождения от нее глубокой артерии бедра осуществляется ветвями последней. Коллатеральное кровоснабжение при перевязке бедренной артерии восстанавливается через анастомозы между a. glutea inferior и a. circumflexa femoris lateralis, a. pudenda externa и a. pudenda interna, a. obturatoria и a. circumflexa femoris medialis.
Приводящий канал
Приводящий канал является продолжением передней борозды бедра. Он располагается под fascia lata и спереди прикрыт портняжной мышцей. Передняя стенка канала - апоневротическая пластинка (lamina vastoadductoria) между m. vastus medialis и m. adductor magnus; латеральная стенка - m. vastus medialis: медиальная - m. adductor magnus.
В канале имеется три отверстия. Через верхнее (входное) отверстие канала проходят бедренная артерия, бедренная вена и n. saphenus. В lamina vastoadductoria находится переднее отверстие. через которое из канала выходят n. saphenus и a. genus descendens .В приводящем канале по отношению к бедренной артерии п. saphenus лежит на передней ее стенке, позади и латеральнее артерии определяется бедренная вена. Бедренные сосуды уходят из приводящего канала в подколенную ямку через сухожильную щель большой приводящей мышцы (hiatus adductorius). являющуюся нижним (выходным) отверстием канала.
Приводящий канал может служить местом перехода гнойных процессов с передней на заднюю область бедра, подколенную ямку и обратно. Например, сюда может распространиться гной из тазобедренного сустава, аденофлегмоны из бедренного треугольника и из подколенной ямки через нижнее отверстие.
25.Большая подкожная вена. Хирургическое лечение варикозного расширения вен нижних конечностей.
Большая подкожная вена нижней конечности являясь продолжением медиальной краевой вены, переходит на голень по переднему краю внутренней лодыжки, далее вдоль медиального края большеберцовой кости и, огибая медиальный мыщелок, в области коленного сустава сзади переходит на внутреннюю поверхность бедра. На голени большая подкожная вена располагается в непосредственной близости от n. saphenus, обеспечивающего иннервацию кожи медиальной поверхности голени и стопы.
Операция Троянова – Тренделенбурга
Из небольшого разреза кожи ниже паховой связки выделяют большую подкожную вену ноги, перевязывают у места впадения в бедренную вену и отсекают между двумя лигатурами. Одновременно перевязывают все вены, впадающие в большую подкожную вену ноги у бедренного кольца. Последнее имеет большое значение для предупреждения рецидивов заболевания.
Принцип операции Троянова – Тренделенбурга полностью сохраняется и в отношении перевязки малой подкожной вены ноги.
Операция Бэбкока
Основной принцип операции Бэбкока заключается в удалении варикозно изменѐнного участка большой подкожной вены ноги на бедре или голени путѐм нанесения проксимального и дистального кожных разрезов соответственно на бедре или голени.
На бедре проксимальный разрез выполняют на 3 – 5 см ниже паховой связки длиной до 2 см в месте впадения большой подкожной вены ноги в бедренную вену, а дистальный – несколько выше коленного сустава по ходу большой подкожной вены ноги.
На уровне проксимального разреза вена пережимается между двумя зажимами и затем пересекается между ними. Проксимальная бедренная культя большой подкожной вены ноги остаѐтся просто пережатой, а дистальная перевязывается шѐлковой лигатурой. Чуть ниже устья бедренной вены перевязываются и пересекаются все притоки большой подкожной вены ноги.
В просвет проксимальной культи большой подкожной вены ноги вставляют венэкстрактор, который представляет собой гибкий зонд с небольшим утолщением на одном конце и большой металлической конической оливой на другом. Зонд проводят в дистальном направлении, где он упирается в шѐлковую лигатуру. После этого большую подкожную вену ноги фиксируют лигатурой над оливой к зонду и вытягивают весь отрезок вены через проксимальный разрез. Олива, проходя через всю нижнюю конечность, вытягивает за собой вверх сжимающуюся гармошкой тонкостенную вену, которая в итоге выходит из раны в виде вывернутой перчатки.
Анастомозирующие вены при этом обрываются, что часто приводит к возникновению гематом. Для профилактики этого сразу после удаления большой подкожной вены ноги на бедро накладывают давящую повязку.
На голени проксимальный разрез выполняют несколько ниже коленного сустава, а дистальный
– несколько ниже медиальной лодыжки. Аналогичные манипуляции выполняют с большой веной ноги.
Операция Линтона
Принцип операции Линтона заключается в разобщении поверхностной и глубокой венозных систем конечности путѐм подфасциальной перевязки и пересечения коммуникантных вен.
Проводят разрез фелдера в модификации Савельева – Константинова на 2 – 4 см медиальнее срединной линии голени, начиная от границы верхней и средней трети голени, вниз до середины расстояния между пяточным сухожилием и медиальной лодыжкой с последующим окаймлением книзу.
При выраженных трофических нарушениях может быть использован разрез Де Пальма, который вместо продольного разреза предложил проводить несколько косых разрезов по линиям, параллельным кожным складкам с пересечением и перевязкой коммуникантных вен здесь.
Послойно рассекают кожу, подкожную клетчатку и выделяют большую подкожную вену ноги на всѐм протяжении разреза. Затем вскрывают фасцию голени, отделяют еѐ от подлежащих мышц, последовательно перевязывают и пересекают коммуникантные ветви, соединяющиу поверхностную и глубокую венозные системы.
Варикозные вены удаляются, и операция заканчивается послойным ушиванием раны. Операция травматична, имеет существенный косметический дефект.
26. Сосуды и нервы голени. Большеберцовый и малоберцовый нервы.
Передняя поверхность голени
В переднем ложе расположены m. tibialis anterior, а латеральнее неѐ – m. extensor digitorum longus. В глубине между ними проходит длинный разгибатель большого пальца. Между мышцами на межкостной перепонке проходит a. tibialis anterior с двумя сопровождающими венами и n. peroneus profundus. В верхней трети голени нерв располагается латерально от артерии, в средней трети – пересекает артерию спереди, в нижней трети – проходит медиально от артерии. В латеральном отделе голени на границе нижней и средней третей голени поверхностный
