
zagalny_fayl
.pdf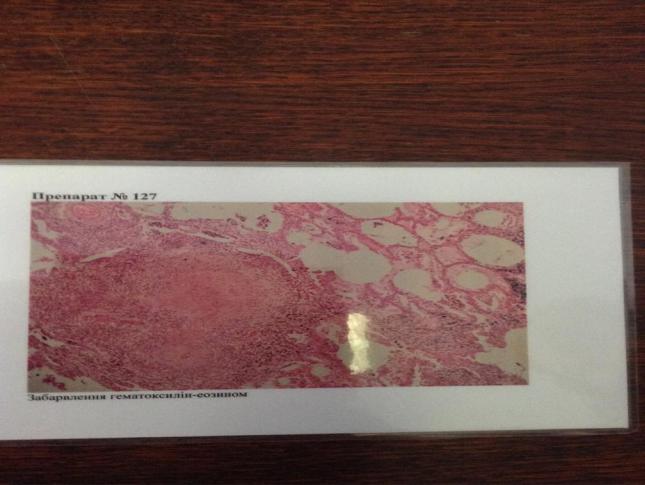
10 Силікоз легень
Морфологічним проявом є утворення блідих вузликів,що складаються з гіалінових пучків сполучної тканини. Ускладнення:В процесі захворювання розвивається фібросклероз легень та розвивається серцево-легенева недостатність Макроскопово:Легені збільшені в об*ємі,ущільнені ,силікотичні вузли ,бронхоектазія.
Мікро:склеротичні осередки сірого або сіро-чорного кол.,тяжі сполучної тканини в між альвеолярних перегородках,колагенові волокна,силікотичні каверни.
Патогенез:пов*язаний з хімічними або фізичними пошкодженнями,а також з імунними процесами що виникають при взаємодії пилової частинки з тканинами,первинно пошкоджуються легеневі макрофаги .Внаслідок підвищеної проникності мембран із фаголізосом виходять в цитоплазму гідролітичні ферменти макрофагів , що призводить до аутолізу і загибелі останніх.
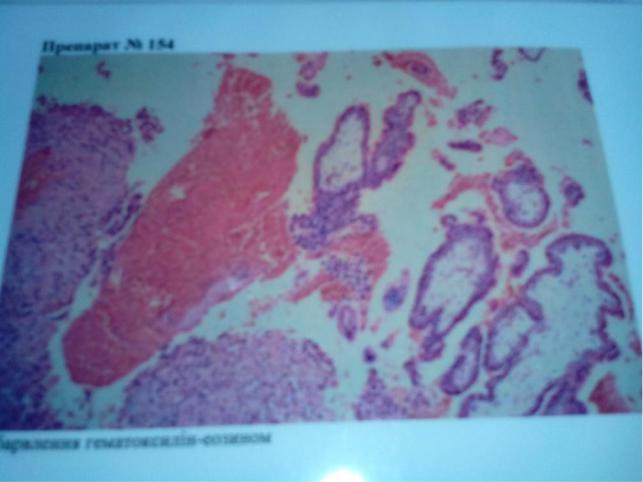
19 Вишкріб з порожнини матки при порушенні вагітності на ранньому терміні
Етіологія: неспроможність слизової оболонки,пухлини, крововиливи.
Патогенез:
Мікро: оболонки плода, ворсини хоріону, децидуальна тканина,яка утв. Із залозистих клітин ендометрію
Макро: плід оболонки з плацентою Наслідки: міхурцевий занесок,хоріон епітеліома,ендометрит
Морфологічними ознаками є1)елементи плідного яйця(трофобластома) та децидуальна тканина,яка утв із стромальних клітин ендометрію.дана вагітність була матковою про що свідчить наявність у вишкрібі ворсинок хоріона Мікро: оболонки плода, ворсини хоріону, децидуальна тканина,яка утв. Із залозистих клітин ендометрію
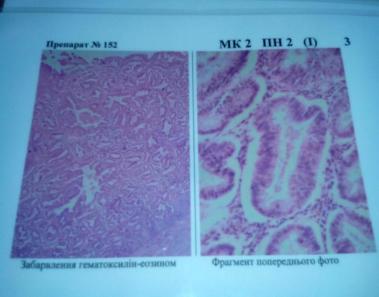
21Залозиста гіперплазія ендометрію
1-змінені залози,2-багатоядерний епітелій,3-кістозна дилатація залоз,4- клітини строми.
Етіологія: надходженя надмірної кількості фолікуліну або прогестерону Патогенез: характеризується зникнення поділу ендометрію на функціональний і базальні шари. Кордон між міометрія і ендометрієм виражена чітко, наголошується збільшена кількість залоз, але їх розташування нерівномірно, а форма неоднакова. Мікро: слизова оболонка і стані подовженої в часі проліферації,залози звивисті,штопороподібні,подовжені, розростання строми з гіперплазією її клітин. Можуть утв кісти, або з*являтися ознаки атипії. Макро: потовщений ендометрій з поліпозними виростами Наслідки: запалення слизової оболонки з послідовним розвитком склерозу і розвитком раку
Ускладнення;кровотечі,рак тіла матки,частий збив менстр.циклів,метрорагії

3 Гострий повтроний інфаркт міокарду
Якщо ІМ виникає через 8 тижнів після первинного(гострого) його називають повторним.
Причини: *атеросклероз коронарних артерій * спазм коронарних артерій на фоні
тривалих негативних емоцій, фізичного перенапруження.
*тромбоз коронарної артерії або її
емболія.
У патогенезі ІМ провідна роль належить припиненню припливу крові до ділянки серцевого м’яза, що призводить до ураження міокарда
Ускладнення: кардіогенний шок, фібриляція ШЛ, асистолія,гостра серцева недостатність, міомаляція, гостра аневризма і розрив серця, пристінковий тромбоз, перикардит.
Локалізація:верхівка, передня та бічної стінок ЛШ І у передніх відділах міжшлуночкової перегородки (басейн передньої міжшлуночкової гілки лівої коронрної артерії, яка функціонально більш обтяжена і сильніше інших гілок уражається атеросклерозом
МАКРО:Макроскопічно зона інфаркту чітко виявляється лише через 18-24 год після виникнення хвороби. Некротична ділянка набуває сіро-червоного кольору, вона обмежена стрічкою крововиливу і дещо виступає над поверхнею розрізу внаслідок набряку. В наступні дні явища набряку зникають, некротизована тканина западає, стає щільною, жовто-сірою. По периферії формується демаркаційний вал, який складається з лейкоцитів, фібробластів і макрофагів.
МІКРО. Стадії:1. некротична-область інфаркту являє собою некротизовану тканину,в якій периваскулярно зберігаються,,острівці,, незміненого міокарду. Ділянка інфаркту відмежована від збереженого міокарду зоною гіперемії та лейкоцитарної інфільтрації(демаркаційне запалення). Фокуси нерівномірного кровонаповнення, крововиливами, зникання глікогену з кардіоміоцитів,появою в них ліпідів, деструкцією мітохондрій і саркоплазматичної сітки.
2.рубцювання-поч тоді, коли на зміну лейкоцитам приходять макрофаги і молоді кл фібробластичного ряду. Макрофаги приймають участь в резорбції некротичних мас. Цей прцес продовжується 7-8 тиж, але коливаються в залежності від розмірів інфаркту. Новоутворена сполучна тканина пухка, типу грануляційної. Потім визріває у грубоволокнисту рубцеву, навкруги знаходяться острівці гіпертрофованих м’язових волокон. В порожнині перикарду після фібринозного перикардиту утв спайки. При

організації ІМ утв щільний рубець або післінфарктовийвеликоосередковий кардіосклероз.
15.Амілоїдоз нирок
Етіологія-при АА-амілоїдозі-вторинному, який ускладнює артрит,туберкульоз, бронхоектатичну хворобу, і спадковому, що виникає при періодичній хворобі. Патогенез. Сироватковий попередник білка фібрил амілоїду-SAA, наявність якого в плазмі крові при амілоїдозі збільшується в сотні разів, при фільтрації в клубочках нирок витрачається на побудову фібрил амілоїду мезангіоцитами. Цим можна пояснити вибірковість ураження нирок.
Макро-велика сальна нирка, велика амілоїд на нирка, нирки збільшені , щільні з блідо-сірого або жовто-сірого кольору. На розтині коровий шар широкий, матовий, мозково речовина сіро-рожевого кольору.
Мікро-загибель нефронів, атрофія та заміщення їх сполучною тканиною. Нирки помірно зменшені, дуже щільні, з рубцями в корковому шарі(амілоїдно - зморщені нирки).
Ускладнення-інфекційні хв.(пневмонія, бешиха,паротит), що виникають на підставі імунної недостатності; серцева недостатність, крововиливи, інфаркти внаслідок нефрогенної АГ; двобічний тромбоз венозної системи нирок; ГНН.
Смерть настає внаслідок хронічної ниркової недостатності та уремії.

3.Постінфарктний кардіосклероз(загоєний ІМ)
Є результатом
організаціїгострогоінфарктуміокарду. Повнарегенераціяміокардунеможлива, осккардіоміоцити є стабільнимиклітинами. Постінфарктнийкардіосклероз є клінічноморфологічнимпроявомішемічноїхворобисерця.
МАКРОСКОПОВО
При осередковомукардіосклерозі в м'язісерцяутворюютьсярізноївеличинибілястітяжистіділянки- рубці. Такірубцізазвичайутворюються при організаціїінфарктівміокарда. Вони пронизуютьінодітовщум'язасерця і являють собою великі поля (великовогнищевийкардіосклероз), на місціякихнерідкоформуєтьсяхронічна аневризма серця., коли рубцевасполтк . яка замістилаінфаркт, стаєстінкоюсерця. Вона потовщується і підтискомкровівибухаєутваневризматичниймішокзаповненийтромботичнимимасами( з хрон. Аневризмою пов’язанірозвитокхронічноїсерцевоїнедостатності, тромбоемболічніускладнення
.розривстінкианевризми з тампонадою порожнини перикарду. По периферії таких рубцівміокардпотовщений (регенераційнагіпертрофія).
МІКРОСКОПОВО . По периферіїформуєтьсядемаркаційний вал, якийскладається з лейкоцитів, фібробластів і макрофагів. Останніберуть участь у резорбціїзмертвілихмас, в їхцитоплазмінакопичуютьсяліпіди і тканинний детрит. Фібробластиберуть участь у фібриногенезі. Процесорганізаціїінфарктутриває 7-8 тижнів. Сполучна тканина проростаєіззонидемаркації з острівцівзбереженоїтканини в зону некрозу. Новоутворенасполучна тканина спочаткупухка, типу грануляційної, згодом переходить у грубоволокнисту. В ній і навколонеївиявляютьострівцігіпертрофованихкардіоміоцитів. Наслідкомцьогопроцесу є утвореннящільногорубця –
морфологічноїосновипостінфарктногокрупновогнищевогокардіосклерозу

15. Вторинний біліарний цироз печінки
Розвивається внаслідок позапечінкової оклюзії жовчних протоків. Найчастіші причини цього проникнення інфекційних збудників в жовчеві шляхи. Зірчасті поля сполучної тканини розвив. на місці некрозу гепатоцитів, що виникли в результаті розтікання жовчі при розривах жовчевих протоків і капілярів . морфологічними проявами міліарного цирозу є 1-зірчастий тип склерозу, 2-вузли-регенерати дрібні, 3- інтрацелюлярнийбілірубіностаз, 4- інтраканалікулярнийхолестаз. Біліарний цироз супроводжується під печінковою жовтяницею. Печінка при цьому цирозі збільшена, щільна, зеленого кольору, з розширеними , переповненими жовчю протоками.
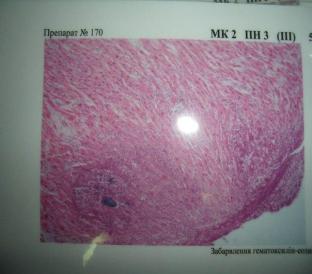
27 Апостематозний міокардит при спсисі
Апостематозний міокардит при спсисі Етіологія:полі етіологічна
Патогенез-Утвр.дрбні дисеміновані абсцеси,які є наслідком гематогенного поширення інфекції і носить назву метастатичних.Ці морф проєви відповідають септикопіемії.Маніфестує через СС недостатність. Мікроскопічно:кардіоміоцити,дрібні абсцеси,колонії бактерій у центрі абсцесів.
Макро -В міокарді гіпертрофія м’язових волокон.Зустрічаються гістіолімфоцитарні інфільтрати і вузли,що нагадують ашоф-талалаєвські гранульоми.В судинах міокарду плазматичне просякнення і фібриноїдний некроз стінок,ендо і пери васкуліти.
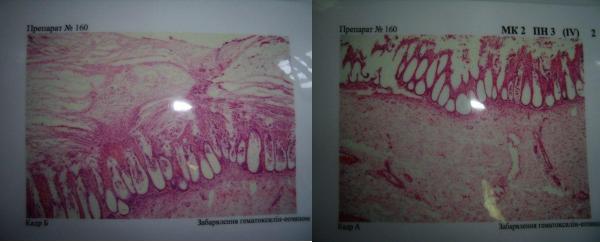
26 Фібринозно (крупозний)коліт при дизентерії
На мікропрепараті:фібринозний ексудат на поверхні слизової оболонки,ушкоджена слизова оболонка(-некроз поверхневого епітелію, -дрібні крововиливи) та виражений набряк підслизової основи.Це крупозний коліт при дизентерії.Діарея при дизентерії пов’язана з порушеннямтравлення,дисбактеріозом,бродінням в кишківнику,пошкодж.ентероцитів, токсинами.
Етіологія: гостре інфекційне захв., характериз-ся вираженою інтокс-цією орг.- му і переважним ураж. товстої кишки
Патогенез: збудники - Shigelladysenteriae, Shigellaflexneri,
Shigellaboydii і Shigellasonnei. Shigella . Шляхи передачі — побутовий, харчовий і водний. Джерело-хв. Люди, бак.-носії.Шлях зараж. — фекально-оральний. Зараження ч-з рот.
Макро: в просвіті кишкинапіврідкі або кашоподібні маси з домішкою слизу, інколи з прожилками крові. Кишка місцями розтягнена, в інш. ділянках - спазмована.Слизова -набрякла, повнокровна, вкрита великими пластівцями слизу або більш рівномірно розподіленим і менш в'язким вмістом. Після його видалення інколи видно дрібні крововиливи і зрідка - поверхневі виразки на вершинах складок. Лімф. вузли брижі збільш. в розмірах, червоніють.Найбільш виражені морфологічні зміни -у слизовій дистального відрізку товстої кишки, в основному прямої і сигмовидної.
Мікро: прояви залежать від стадії затвор. Стадія катарального коліту
злущування епітелію, в цитоплазмі якого знаходять шигели. В кишкових криптах-повнокрів'я, набряк, крововиливи і вогнища некрозу. Стадія фібринозного коліту - слизова нерівномірно некротизована та імбібована нитками фібрину. Стадія виразкового коліту - виразки виникають спочатку в прямій і сигмовидній кишках у зв'язку з відторгненням фібринозних плівок. Стадія регенерації виразок - дефекти слизової оболонки заповнюються

грануляційною тканиною. Ускладнення:"Кишкові”:— внутрішньокишкові кровотечі;— перфорація виразки з розвитком парапроктиту;— флегмона кишки;— перитоніт. Позакишкові: — бронхопневмонія;— пієліт і пієлонефрит;— пілефлебітичні абсцеси печінки;— вторинний амілоїдоз.
30 Міліарний туберкульоз легень
Етіологія: Виникає внаслідок лімфогематогенного поширення Мікобактерій туберкульозу (МБТ) по організмі з порушеними імунореактивними властивостями.
Патогенез: виникає при наявності джерела інфекції в організмі, лімфогематогенному поширенні МБТ по всьому організмі, зниженні опірності організму до туберкульозної інфекції, порушенні проникності стінок судин. Виникає переважно у дітей не вакцинованих БЦЖ, у осіб з вродженим або набутим імунодефіцитом, у хворих, що тривалий час приймали імунодепресанти.
Мікро: Між альвеолярні перегородки інфільтровані різними клітинами, з набряком. Морфологічним проявом є гранульома, що складається з лімфоцитів, епітеліоїдними клітинами та клітинами Пирогова-Лангханса. В центрі утвору може виникати зона казеозного некрозу, що є наслідком вторинної альтерації. Макро: В легенях знаходяться чисельні дрібні вогнища. Утворюються васкуліти і лімфангіти. Наявні каверни.
Ускладнення: Склерозування, втрата еластичності легені, розвиток пневмосклерозу і дифузної емфіземи.
