
- •18. Органы иммунной системы, иммунокомпетентные клетки, дифференцировка т- и в-лимфоцитов, их функции.
- •19. Общая схема иммунного ответа. Кооперативный механизм действия и регуляции иммунной системы. Антигены главного комплекса гистосовместимости.
- •20. Гуморальный иммунный ответ. Общая схема. В-лимфоциты: поверхностные маркеры, в-кпеточный рецептор, структура. Механизмы в-клеточной активации. Функция в-лимфоцитов.
- •21. Антитела. Структура молекулы иммуноглобулинов: вариабельные и константные области, расположение и
- •22. Неполные антитела. Методы определения неполных антител - реакция Кумбса (Павлович-стр.77)
- •23. Динамика антителообразования и характеристика фаз. Моноклонапьные и поликлокальные антитела.
- •24. Классы иммуноглобулинов. Основные функции различных классов иммуногпобулинов, особенности строения.
- •Функциональные значение иммуноглобулинов разных классов
- •25. Особенности иммунного ответа на т-зависимые и т-независимые антигены. Первичный и вторичный иммунный ответ.
- •26. Т-лимфоциты. Развитие, дифференцировка, субпопуляции. Т-клеточный рецептор (ткр).
- •27. Клеточный иммунный ответ: основные этапы, процессинг, презентация антигена, механизмы действия цтл (т-киллеров).
- •28. Цитотоксины: общая характеристика, свойства, биологические эффекты, функциональные группы.
- •29. Общая классификация иммунологических методов диагностики: серотипирование, серодиагностика.
- •30. Серологический метод исследования: цели постановки, задачи, оценка. Диагностикумы.
- •31. Диагностические иммунные сыворотки. Методы их получения. Монорецепторные адсорбированные диагностические сыворотки и тест-системы. Гибридомная технология. Методы получения моноклональных антител.
- •32. Качественная и количественная оценка серологических реакций: титр иммунных сывороток, диагностический титр, нарастание титра антител, аффинность, авидность.
- •33. Механизмы течения и проявления реакций агглютинации. Прямая реакция агглютинации (реакция Грубера, пробирочная развернутая реакция).
- •34. Нагрузочные реакции агглютинации. Постановка и учет реакции непрямой гемагглютинации (рига). Оценка результатов. Латекс-агглютинация. Реакция коагглютинации.
- •35. Реакция преципитации. Варианты постановки (кольцепреципитация по Асколи, двойная диффузия в агаре
- •36. Реакции нейтрализации токсина антитоксической сывороткой.
- •37. Реакции иммунного лизиса: иммунный бактериолиз и иммунный гемолиз, реакция связывания комплемента (рск). Методика постановки, учета и оценки, применение в диагностике инфекционных заболеваний.
- •38. Реакции иммунофлюоресценции. Диагностическое значение, информативность, варианты постановки
- •39. Иммуноферментный анализ. Варианты постановки.
- •40. Иммуноблотинг (вестерн-блотинг). Проведение и учет результатов. Варианты применения метода.
- •47. Реакции гиперчувствительности замедленного типа. Аллергены. Патогенетические схемы развития, клинические проявления.
- •46. Инфекционная аллергия. Роль в инфекционном процессе, микробные заболевания, сопровождающиеся
- •49. Методы диагностики аллергических болезней. Кожные пробы. Провокационные тесты. Элиминационные тесты.
- •50. Методы аллергодиагностики in vitro - определение антигенспецифических и антигеннеспецифических IgE, реакция антигенспецифического повреждения гранулоцитов.
- •51. Общие принципы иммунопрофилактики и терапии аллергических заболеваний. (в-182)
- •53. Пассивная иммунопрофилактика. Сущность. Иммунные сыворотки и иммуноглобулины. Способы получения, активность. Показания к применению. (в-191)
- •54. Иммунотерапия. Определение. Понятие об иммунотропных препаратах. Механизм действия. Показания к
- •55. Иммунный статус организма. Тесты оценки иммунного статуса первого и второго уровня Контроль качества тестов оценки иммунного статуса. (Лекция №15)
- •56. Иммунологическая толерантность. Толерогены. Причины и механизмы развития иммунологической толерантности. Использование в решении медицинских проблем.
- •57. Аутоиммунная реакция. Механизмы развития.
- •Механизмы развития аир
- •58. Иммунодефицитные состояния. Классификация. Клинические проявления. Характеристика иммунодефицитов. (л №16)
49. Методы диагностики аллергических болезней. Кожные пробы. Провокационные тесты. Элиминационные тесты.
П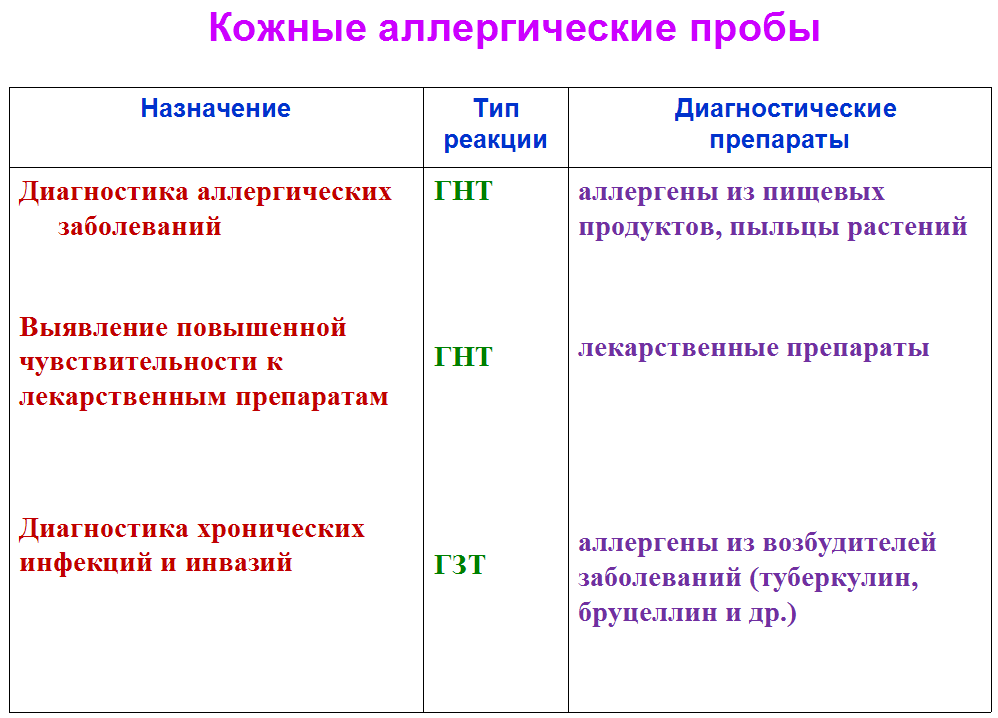 ровокационные
тесты
различают аллергенспецифические и
неспецифические.
ровокационные
тесты
различают аллергенспецифические и
неспецифические.
Специфические тесты основаны на вызове ответной аллергической реакции шоковых органов и тканей специфическим аллергеном.
Неспецифические тесты позволяют выявить состояние гиперчувствительности различных тканей (слизистых, кожи) у больных к медиаторам аллергических реакций (гистамину, ацетилхолину и др.) или неспецифическим раздражающим факторам (холод, физическая нагрузка и др.).
Классификация провокационных тестов (по Д.К.Новикову):
1.Специфические тесты с аллергенами: 1)кожные; 2)назальные;3)коньюнктивальные; 4)ингаляционные; 5)подъязычные; 6)пероральные; 7)экспозиционные.
2.Неспецифические провокационные тесты:
1)ингаляционные с бронхоконстрикторами; 2)ингаляционные с бронходилятаторами; 3)кожные неспецифические:
а)холодовые,
б)тепловые,
в)с медиаторами,
г)дермографизм.
50. Методы аллергодиагностики in vitro - определение антигенспецифических и антигеннеспецифических IgE, реакция антигенспецифического повреждения гранулоцитов.
ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ АЛЛЕРГИИ.
Специфические методы аллергодиагностики направлены на:
1)выявление свободных антител в сыворотке крови и секретах.
2) обнаружение антител, связанных с лейкоцитами. Применяемые реакции: прямой тест дегрануляции базофилов, реакция аллергенспецифического повреждения гранулоцитов, реакция выброса ионов К+ и др;
3) определение лимфоцитов, сенсибилизированных к аллергену.
Проба Манту
51. Общие принципы иммунопрофилактики и терапии аллергических заболеваний. (в-182)
52. Активная иммунопрофилактика. Вакцины, требования предъявляемые к ним. Типы вакцин. Факторы, оказывающие влияние на эффективность поствакцинального иммунитета. Доза, интервал конкуренция антигенов, длительность антигенной стимуляции, бустерный эффект.
Иммунопрофилактика (ИП) — метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета.
По характеру действия на систему иммунитета ИП бывает: специфическая, неспецифическая, стимулирующая, подавляющая, активная, пассивная.
Вакцины – препараты для активной иммунопрофилактики и иммунотерапии. В зависимости от количества антигенов, входящих в состав вакцин, их подразделяют на моновакцины и поливакцины. Различают следующие типы вакцин.
А. Корпускулярные вакцины (цельноклеточные и вирионные):
живые аттенуированные (ослабленные) вакцины – состоят из наследственно измененных форм м/о с ослабленной вирулентностью. Получают путем:
селекции штаммов с пониженной вирулентностью;
снижения вирулентности микроорганизмов при культивировании их в неблагоприятных условиях;
при пассировании через организм невосприимчивых животных.
Примеры живых аттенуированных: бруцеллезная, туляремийная, чумная, сибиреязвенная, туберкулезная вакцины, вакцины для профилактики краснухи (Рудивакс), кори (Рувакс), полиомиелита (Полио Сэбин Веро), паротита (Имовакс Орейон).
убитые вакцины (инактивированные) – готовят из штаммов микроорганизмов с высокой иммуногенностью, которые инактивируют нагреванием, ультрафиолетовым облучением или химическими веществами. Примеры убитых вакцин – вакцины для профилактики сыпного тифа, лептоспирозная, тифопаратифозная, дизентерийная, холерная, антигриппозная вакцины;
аутовакцины – для приготовления используют культуру, выделенную от конкретного больного.
Б. Молекулярные вакцины (субклеточные, субвирионные) – содержат специфические антигены в молекулярной форме, полученные путем биологического синтеза, химическим путем или методом генетической инженерии.
К молекулярным вакцинам относятся:
анатоксины: столбнячный, дифтерийный, стафилококковый, ботулинический и гангренозный. Их получают из истинных токсинов обработкой (по Рамону) 0,3-0,4% раствором формалина при t 40°С в течении 30-45 дней (4 недель). При обезвреживании токсинов также используют различные окислители. Вместо анатоксинов можно применять токсоиды. Это продукты мутантных генов экзотоксинов, утратившие токсичность;
полные соматические и оболочечные протективные антигены, выделяемые при химическом ращеплении бактерий или культивировании вакцинных штаммов (например, сибиреязвенных);
субъединичные вакцины из чистых гликопротеидов внешних оболочек вирусов (например, антигриппозные вакцины Инфлювак, Гриппол, Агриппал), получают, растворяя эти оболочки детергентами.
В. Ассоциированные вакцины. Для приготовления ассоциированных вакцин обычно используют убитые микробы или их компоненты. Наиболее известные ассоциированные препараты: адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС-вакцина), тетравакцина (вакцины против брюшного тифа, паратифов А и В, а также столбнячный анатоксин) и АДС-вакцина (дифтерийно-столбнячный анатокин), живая тривакцина (ослабленные вирусы кори, эпидеического паратита и краснухи).
К ассоциированным вакцинам можно отнести коъюгированные вакцины, содержащие полисахариды (относятся к Т-независимым антигенам) конъюгированные с белковым носителем. Например, вакцина против гемофильной типа b инфекции и менингококковая вакцина группы С.
Г. Химические (синтетические) вакцины – содержат протективные антигены, полученные путем химического синтеза, и активатор-адъевант.
Для синтеза аналога природного антигена (эпитопа) необходимо:
выделить биологически активный антиген и расшифровать его молекулярную структуру;
химическим или генно-инженерным путем синтезировать его аналоги;
сконструировать на основе этих антигенов химическую вакцину.
Активатор-адъювант неспецифически усиливает иммуногенность антигена, изменяет его физико-химическое состояние, медленно всасываясь, создает депо препарата на месте введения. Вакцины с адъювантом называются адъювантными,или адсорбированными, депонированными.
Примеры синтетических вакцин: антигриппозная, антисальмонелезная и противоящурная.
Перечисленные выше типы вакцин являются традиционными. Ниже приведены вакцины нового типа.
Д. Генно-инженерные вакцины содержат Аг возбудителей, полученные с использованием методов генной инженерии, и включают только высокоиммуногенные компоненты. Возможны несколько вариантов создания генно-инженерных вакцин:
внесение генов вирулентности в авирулентные или слабовирулентные микроорганизмы;
внесение генов вирулентности в неродственные микроорганизмы с последующим выделением Аг и его использованием в качестве иммуногена;
искусственное удаление генов вирулентности и использование модифицированных организмов в виде корпускулярных вакцин.
Примеры генно-инженерных вакцин: служат вакцина против гепатита В (энджерикс), сифилиса, холеры, бруцеллёза, гриппа, бешенства; гликопротеины вирусов простого герпеса и везикулярного стоматита
Е. Живые аттенуированные вакцины с реконструированным геном готовятся путем «расчленения» генома микроорганизма на отдельные гены с его последующей реконструкцией, в процессе которой ген вирулентности исключается или заменяется мутантным геном, утратившим способность детерминировать факторы болезнетворности.
Ж. Антиидиотипические вакцины – вакцины на основе антиидиотипических антител. Это вакцины без антигена. Это объясняется структурным сходством между эпитопом антигена и активным центром антиидиотипического антитела к данному антигену. Например, антитела к рецептору СД4 ВИЧ, введенные в организм, способствуют выработке антиидиотипических антител, иммитирующих по структуре СД4 и способны связать свободно-циркулирующий ВИЧ.
Для получения антиидиотипических вакцин используют гибридомы, отобранные после иммунизации животных моноклональными антителами.
З. ДНК-вакцины – особый тип новых вакцин из фрагментов бактериальных ДНК и плазмид, содержащих гены протективных антигенов, которые, находясь в цитоплазме клеток организма человека, способны в течение нескольких недель и даже месяцев синтезировать их эпитопы и вызывать иммунный ответ.
И. Рибосомальные вакцины – содержат рибосомы соответствующего возбудителя. Примером может служить бронхиальная и дизентерийная вакцины (например, ИРС-19, Бронхо-мунал, Рибомунил).
Выработка специфического иммунитета до протективного (защитного) уровня может быть достигнута при однократной вакцинации (корь, паротит, туберкулез) или при многократной (полиомиелит, АКДС). Ревакцинация (повторное введение вакцины) направлена на поддержание иммунитета, выработанного предыдущими вакцинациями.
Вакцины используются:
А. в профилактике инфекционных заболеваний:
для широкого применения у детей и у взрослых с целью создания массового противоинфекционного иммунитета (плановая вакцинация);
по специальным показаниям:
вакцинация по эпидпоказаниям;
вакцинация по требованиям для въезда в ту или иную страну;
вакцинация лиц, выезжающим в эндемические районы;
Б. в иммунотерапии.
По специальным показаниям назначают, например, антирабическую, противочумную, менингококковую, живая брюшнотифозную вакцину, субъединичную брюшнотифозную вакцина, вакцину против японского энцефалита.
Вакцины вводят в организм накожно, внутрикожно, подкожно, реже – перорально и интраназально.
Осложнения вакцинации – это нежелательные и достаточно тяжелые состояния, возникающие после прививки.
К местным осложнениям относят уплотнение (свыше 3 см в диаметре или выходящее за пределы сустава); гнойное (при нарушении правил вакцинции) и «стерильное» (неправильное введение БЦЖ) воспаление в месте укола.
К общим осложнениям относятся:
чрезмерно сильные общие реакции с высоким повышением температуры (более 40оС), интоксикацией;
осложнения с поражением ЦНС: упорный пронзительный плач ребенка, судороги без повышения температуры тела и с таковым; энцефалопатия (появление неврологических «знаков»); поствакцинальный серозный менингит (кратковременное, не оставляющее последствий «раздражение» оболочек мозга, вызванное вакцинным вирусом);
генерализованная инфекция вакцинным микроорганизмом;
осложнения с поражением различных органов (почек, суставов, сердца, желудочно-кишечного тракта и др.);
осложнения аллергического характера: местные реакции аллергического типа (отек Квинке), аллергические сыпи, круп, удушье, временная повышенная кровоточивость, токсико-аллергическое состояние; обморок, анафилактический шок;
сочетанное течение вакцинального процесса и присоединившейся острой инфекции, с осложнениями и без них.
Требования к вакцинам:
должны быть безопасны;
должны обладать протективностью;
должны защищать против заболевания, вызываемого «диким» штаммом патогенна;
защитный эффект должен сохраняться в течение нескольких лет;
относительно низкая цена вакцины;
легкость применения.
Схема вакцинации содержит сведения о первичной и при необходимости повторной вакцинации от рождения до 6 и от 7 до 18 лет.
Серопрофилактика (СП) (от лат. serum – сыворотка и профилактика) – метод предупреждения инфекционных болезней при помощи иммунных сывороток. Создаётся сравнительно непродолжительный (1-4 недели) пассивный иммунитет. Серопрофилактика проводят:
в эпидемических очагах лицам, имевшим контакт с больными (например, корью, коклюшем),
при травмах (для предупреждения столбняка),
при укусах животных (для профилактики бешенства) и клещей (для предупреждения клещевого энцефалита);
плановая серопрофилактика осуществляется для профилактики инфекционного гепатита.
