
- •Глава 1. Патологическая физиология признаков и симптомов комы 14
- •Глава 2. Супратенториальные поражения мозга как причины комы 137
- •Глава 3. Субтенториальные поражения мозга как причины комы 231
- •Глава 5. Психогенная ареактивность ......... 447
- •Глава 4. Многоочаговые, диффузные и метаболические поражения
- •Глава 6. Смерть мозга . .........
- •Глава 7. Прогноз исходов коматозных состояний Градация исходов коматозных состояний
- •Глава 8. Врачебный подход к больным в бессознательном состоянии Система клинической диагностики .........
- •Глава 1
- •2 Заказ № 1117 17
- •Кровообращение
- •Дыхание
- •Зевота, рвота, икота
- •Функциональная анатомия
- •Движения глаз
- •Анатомия
- •Исследование подвижности глаз
- •Двигательные функции
- •Вызванные потенциалы
Функциональная анатомия
Стимуляция симпатической системы приводит к сокращению мышцы, расширяющей зрачок, и увеличению его размеров (мид-риаз). При раздражении парасимпатических волокон сокращается мышца, суживающая зрачок, и его размеры уменьшаются (миоз). Торможение любой из этих двух систем вызывает противоположный эффект, но тормозящие волокна в регуляции зрачков у человека играют меньшую роль [164]. Обе вегетативные системы находятся в состоянии тонической активности. Поэтому состояние зрачков в покое отражает баланс в их взаимодействии при умеренном преобладании тонуса одной из них, обусловленном характером освещения и другими факторами. Постоянные изменения в преобладании тонуса симпатической или парасимпатической систем, зависящие от сложного взаимодействия влияний факторов внешней ц внутренней среды, создают у бодрствующего человека условия для постоянного движения зрачков, объем которого невелик (гиппус). Тонические нейрогенные влияния на зрачки очень существенны. Поэтому при полной блокаде симпатических или парасимпатических влияний на зрачки возникает пли максимальный миоз (1,5—2 мм) при параличе симпатической иннервации, или мидриаз (8—9 мм) при параличе парасимпатической иннервации. Частичная денервация приводит к менее выраженным изменениям размеров зрачков и ослаблению нормального гиппуса [270].
Симпатические волокна
Нервные механизмы регуляции зрачков симпатической системой обсуждаются в недавно опубликованных обзорах [165]. Экспериментальные данные свидетельствуют о том, что высшим уровнем регуляции зрачков является кора больших полушарий. 'Jampel, стимулируя среднюю лобную извилину у макак резусов, вызывал расширение зрачков преимущественно на противополож-
75
ной стороне [118]. Стимуляция других областей лобной доли приводила к расширению либо ипсилатерального, либо контралате-рального зрачка. При стимуляции затылочной доли преимущественное расширение зрачков происходило на ипсилатеральной стороне. Эти изменения зрачков обычно сочетались с отклонением глаз в противоположную сторону (см. ниже «Движения глаз»). Стимуляция верхней височной извилины вызывала миоз на стороне раздражения без сопутствующих движений глаз. Имеются доказательства корковых влияний на размер зрачков и у человека. Rasmussen, Penfield вызывали расширение контралатерального зрачка стимуляцией лобной коры [231]. Pant с соавт. наблюдали 6 больных, у которых одностороннее расширение зрачка наблюдалось во время генерализованных судорог, а также после припадка [210]. У некоторых из таких больных расширение зрачка было ипсилатеральным, у других — контралатеральным по отношению к предполагаемой локализации эпилептогенного очага.
Zee с соавт. наблюдали больного с адверсивными судорогами, сопровождающимися односторонним расширением зрачка [308]. При морфологическом исследовании на стороне, противоположной зрачку, расширявшемуся во время судорог, был выявлен конту-зионный очаг. Авторы считают, что для иннервации зрачка имеют значение пути, идущие от лобной коры к ипсилатеральным отделам претектальнои области и покрышки среднего мозга. Это исследование свидетельствует о том, что пути, имеющие значение для одностороннего расширения или сужения зрачка (как ипсилатерального, так и контралатерального), начинаются в коре больших полушарий. Однако направления, которым следуют эти пути к глубоким структурам мозга, неизвестны.
Точное расположение структур гипоталамуса, от которых берут начало нисходящие расширяющие зрачок волокна, также неизвестно. Однако по крайней мере от четырех ядер гипоталамуса (паравентрикулярного, латерального, заднего и zona incerta) начинаются волокна, направляющиеся непосредственно в спинной мозг [244]. Стимуляция вентролатерального отдела гипоталамуса у животных вызывает расширение зрачков [107, 134]. Разрушение или функциональное угнетение этой области приводит к их сужению. Локальное разрушение боковых отделов гипоталамуса и расположенного выше зрительного бугра у человека приводит к ипсилатеральному сужению зрачка, что свидетельствует о том, что в этой области начинаются симпатические пути для расширения зрачка [36, 39]. В стволе мозга кошки Loewy с соавт. выделили три пути, связанных с расширением зрачка [166]. Первый, начинающийся в гипоталамусе, нисходящий путь расположен на уровне четверохолмия и моста, дорсолатеральнее медиальной петли, вблизи спиноталамического тракта. На более каудальном уровне этот путь смещается в дорсолатеральное положение по отношению к пирамидному тракту, а в шейном отделе спинного мозга он располагается поверхностно в боковых столбах вблизи зубчатой связки. В состав этого пути входят и расширяющие зра-
76
чок симпатические волокна, начинающиеся в грудном отделе спинного мозга. Кроме того, были идентифицированы два пути, подавляющие воздействие волокон, суживающих зрачки, и тем самым приводящие к их расширению. Один из них начинается в ретикулярной формации, расположенной парамедианно в продолговатом мозге, идет в восходящем направлении и оказывает тормозящее влияние на ядра Эдингера — Вестфаля. Второй путь, который может начинаться в спиноталамическом тракте, анатомически связан с наружным нисходящим путем, вызывающим расширение зрачка. По мнению Loewy с соавт., этот последний восходящий путь связан с ноцицептивным рефлекторным расширением зрачков [166] (см. ниже «Цилиоспинальный рефлекс»). Однако у человека тормозящие пути играют в расширении зрачков незначительную роль [164].
Пути, обеспечивающие расширение зрачков, менее изучены, чем у экспериментальных животных. Они расположены главным образом ипсилатерально и идут в нисходящем направлении от гипоталамуса через каудальные отделы диэнцефальной области, средний мозг и мост. Повреждения верхних отделов ствола мозга, локализующиеся сразу же ростральнее и дорсальнее красных ядер, а также субталамических ядер, приводят к ипсилатеральному сужению зрачка. В продолговатом мозге эти пути локализуются дорсолатерально, так как повреждения этой области приводят к возникновению синдрома Горнера (синдром Валленберга). В шейном отделе спинного мозга нисходящие волокна, обеспечивающие расширение зрачка, расположены поверхностно и образуют синапсы с нейронами промежуточно-боковых ядер в трех верхних сегментах грудного отдела спинного мозга. Преганглионарные волокна выходят из спинного мозга, проходят через нижний и средний шейные симпатические узлы и образуют синапсы в верхнем шейном симпатическом узле. Последний расположен вблизи соответствующих узлов языкоглоточного и блуждающего нервов, между внутренней сонной артерией и внутренней яремной веной, ниже основания черепа. Постганглионарные симпатические волокна проходят в череп вместе с внутренней сонной артерией. Волокна для расширения зрачка идут сначала в составе глазничной ветви тройничного нерва, затем в ее ветви — назоцилиарном нерве и заканчиваются в расширяющей зрачок мышце. Другие симпатические волокна проходят вместе с глазничной артерией к сосудам глазницы и слезной железе.
Парасимпатическая иннервация
Парасимпатическая иннервация зрачка имеет более прямой путь, чем симпатическая. Имеет ли парасимпатическая иннервация корковое представительство, не известно. Стимуляция как затылочной, так и лобной доли у животных приводит к сужению зрачков, так же как и стимуляция претектальнои области (части серого вещества зрительного бугра, расположенной ростральнее покрышки среднего мозга). У человека аналогичных явлений не
77
наблюдалось. Обычно полагают, что парасимпатические преган-глионарные волокна, идущие к зрачку, начинаются главным образом в ядре Эдингера — Вестфаля, расположенном в среднем мозге* между ядрами глазодвигательных нервов, и идут в составе последних. Однако прямых доказательств этого предположения мало [165]. У кошек ретроградная маркировка клеток путем инъекции пероксидазы хрепа в цилиарный ганглий выявляет нейроны, расположенные в основном дорсолатеральнее и вентральнее ядра Эдингера — Вестфаля; из клеток, лежащих в пределах самого ядра, маркируется только незначительное количество. Однако у обезьян прежде всего маркируются нейроны ядра Эдингера — Вестфаля. Максимальное сужение зрачков возникает при электрической стимуляции зоны мозга, расположенной несколько вентральнее этого ядра [260].
Афферентный путь зрачкового рефлекса на свет
На рис. 7 представлена схема дуги рефлекса зрачка на свет. Афферентное раздражение от ганглиозных клеток сетчатки передается на волокна, которые в составе зрительного нерва идут вместе с волокнами от ее зрительных рецепторов. Затем перекрещенные и неперекрещенные в хиазме пути проходят в зрительный тракт. Далее они обходят наружное коленчатое тело и поворачивают в медиальном направлении, оканчиваясь билатерально в ядрах зрительного тракта и оливарных претектальных ядрах. Задняя и передняя претектальные зоны также могут получать афферентацию от сетчатки. Волокна, отходящие от этих ядер, проецируются прежде всего в контралатеральные ядра задней комиссуры, а затем в область ядра Эдингера — Вестфаля [167].
Цилиоспинальный рефлекс
Цилиоспиальный рефлекс — это двустороннее расширение зрачков на 1 — 2 мм, обусловленное болевым раздражением кожи. Легче всего он вызывается пощипыванием кожи области лица, шеи и верхних конечностей. Этот рефлекс лучше, чем в условиях бодрствования, выражен во время сна и при легкой коме и является тестом, свидетельствующим о том, что симпатические пути при поверхностной коме сохранны. Однако этот рефлекс не может оказать существенной помощи в оценке функционального состояния ствола мозга, так как синапсы между афферентными болевыми волокнами и эфферентными путями, обеспечивающими расширение зрачка, расположены в спинном мозге [232].
Локализационное значение зрачковых нарушений при коме
Зрачковые нарушения наблюдаются при коме очень часто. tito делает обоснованным тщательное наблюдение за размерами и формой зрачков при этих состояниях. Реакцию зрачков на свет нужно определять с помощью яркого света. При узких зрачках целесооб-
78
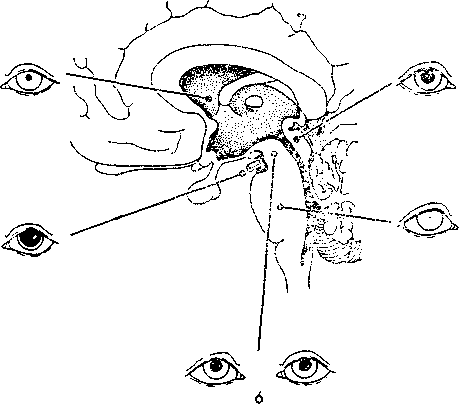
Рис. 8. Состояние зрачков у больных в коматозном состоянии.
1 — нарушения метаболизма (узкие реагирующие зрачки); 2 — диэнцефальное поражение (узкие реагирующие зрачки); 3 — тектальное поражение, (широкие «фиксированные» зрачки, гиппус); 4 — поражение III нерва (вклинение крючка гиппокампа) — (широкий «фиксированный» зрачок); 5 — поражение моста (точечные зрачки); 6 — поражение среднего мозга (фиксированные зрачки средней ширины).
разно использовать увеличительное стекло, позволяющее выявлять рефлекторное сужение, не обнаруживаемое невооруженным глазом. Некоторые наиболее важные зрачковые нарушения при коматозных состояниях представлены на рис. 8.
Поражения полушарий головного мозга вызывают изменения зрачков, которые не имеют значения для диагностики.
Поражения гипоталамуса, особенно задней и вентролатеральной его части, приводят к ипсилатеральному сужению зрачка, обычно сочетающемуся с птозом и ангидрозом (синдром Горнера). Ангидроз распространяется на всю ипсилатеральную половину тела, а не только на лицо, шею и руку, как это бывает при поражении верхнего шейного симпатического узла. Важность выявления дисфункции гипоталамуса при коме определяется тем, что смещение гипоталамуса книзу, сопровождающееся развитием одностороннего синдрома Горнера, часто является первым четким клиническим признаком начинающегося транстенториального вклинения (см. главу 2). Grill наблюдал 5 больных с супратенториальными кровоизлияниями, сопровождающимися развитием
79
ипсилатерального синдрома Горнера [56]. Ни в одном из этих наблюдений не отмечалось окклюзии сонной артерии (см. ниже). У 4 умерших проводилось морфологическое исследование мозга. При этом у двух из них паренхиматозное кровоизлияние повредило таламус и гипоталамус непосредственно, а у одного субдуральная гематома привела к развитию транстенториального вклинения и вторичному кровоизлиянию, охватившему оральные отделы среднего мозга и диэнцефальную область. В 4-м наблюдении было выявлено кровоизлияние в метастатическую опухоль, расположенную в коре больших полушарий, без признаков непосредственной деструкции гипоталамуса. Исследования, проведенные Carmel, также свидетельствуют о том, что одностороннее повреждение ди-энцефальной области может привести к развитию синдрома Горнера. У 15 больных, которым производились стереотаксические операции на зрительном бугре, наблюдались признаки ипсилатерального нарушения симпатической иннервации, включающие птоз, миоз, гемиангидроз [36]. По данным Кеаnе [315], из 100 больных с синдромом Горнера у 14 отмечались повреждения полушарий головного мозга (кровоизлияния, опухоли, инфаркты).
Синдром Горнера иногда наблюдается при окклюзии внутренней сонной артерии, и в этих случаях его часто связывают с вовлечением в процесс расположенных периваскулярно нервных волокон. Однако окклюзия сонной артерии, протекающая бессимптомно, почти никогда синдромом Горнера не сопровождается. На основании этих данных мы предположили, что проявление синдрома Горнера при окклюзии сонной артерии в большинстве случаев объясняется повреждением гипоталамуса, а не периферических отделов симпатической иннервации [126]. Этому предположению соответствуют данные обследования многих больных с синдромом Горнера и сопутствующей патологией сонных артерий: в ряде наблюдений был обнаружен только стеноз, а не полная окклюзия артерий, а в некоторых случаях сосуды были нормальными [204]. Однако у всех больных отмечались ипсилатеральные церебральные симптомы. У одного из наблюдаемых больных с окклюзией сонной артерии и синдромом Горнера на той же стороне имелся ангидроз, что свидетельствовало о центральном поражении.
Симметричное сужение зрачков наблюдается как во время сна, так и при двустороннем повреждении диэнцефальной области, возникающем во время рострокаудальных сдвигов, являющихся следствием массивных супратенториальных процессов. В обоих случаях реакция зрачков на свет сохраняется.
Поражения среднего мозга вызывают четкие зрачковые нарушения [118]. Дорсально расположенные повреждения тектальной и претектальной областей прерывают зрачковый рефлекс на свет (см. рис. 8), но могут не повредить реакцию аккомодации. В результате отмечаются средние по ширине или слегка расширенные (5—6 мм) зрачки правильной круглой формы, не реагирующие на свет, но самопроизвольно изменяющиеся в размере; может наблюдаться гиппус и цилиоспинальный рефлекс. Выявление зависи-
80
мости таких изменений реакций зрачков от повреждений тектальной зоны имеет важное значение, так как небольшие изменения в. области покрышки среднего мозга могут распространиться на серое вещество вокруг водопровода и нарушить сознание. В этих случаях сопутствующие зрачковые изменения могут способствовать топической диагностике. Повреждения ядер среднего мозга почти всегда приводят к нарушению симпатической и парасимпатической иннервации глаза (см. рис. 8). В этих случаях наблюдается средняя величина зрачков (4—5 мм в диаметре), отсутствие реакции на свет, слегка неправильная форма зрачков, часта различный диаметр с обеих сторон. Фиксированные зрачки средней ширины чаще всего обусловлены повреждением среднего мозга в результате транстенториального вклинения. Однако такие же изменёния зрачков могут наблюдаться при непосредственном поражении среднего мозга (опухоли, гранулемы, кровоизлияния, инфаркты). Повреждения глазодвигательных нервов между их ядрами и точками выхода из ствола мозга вызывают паралич наружных мышц глаз и расширение зрачков. Такой паренхиматозный паралич третьих нервов часто бывает двусторонним в отличие от их периферического паралича, который чаще возникает с одной стороны.
Поражения покрышки моста прерывают нисходящие симпатические пути и приводят к двустороннему сужению зрачков. В случаях, если больной не принимал лекарственные препараты внутрь, и их не закапывали в глаза, то точечные зрачки обычно свидетельствуют о кровоизлиянии в мост, которое, по мнению Walsh, Hoyt [299], приводит к раздражению парасимпатической в комбинации с нарушением симпатической иннервации. При кровоизлияниях в мост реакцию зрачков на свет обычно можно обнаружить, с помощью увеличительного стекла [85]. Однако иногда степень, сужения зрачков настолько велика, что их реакцию на свет не удается вызвать в течение нескольких часов после первичного повреждения мозга.
Поражения латеральных отделов продолговатого мозга и вен-тролатеральных отделов спинного мозга на шейном уровне приводят к возникновению незначительно выраженного ипсилатерального синдрома Горнера с нерезко выраженным птозом и сужением зрачка при его хорошей реакции на свет.
Периферические поражения как третьих нервов, так и симпатических путей у больных, находящихся в коматозном состоянии, также могут быть причиной изменения зрачков. Зрачковые волокна III нерва страдают, когда вклинение крючка извилины гиппокампа придавливает нерв к задней мозговой артерии или краю мозжечкового намета [143, 280]. В более дистальных отделах нерва зрачковые и глазодвигательные волокна одинаково чувствительны к повреждению, хотя иногда состояние зрачков и не изменяется. Поражения, сдавливающие III нерв вблизи места его выхода из мозга, значительно реже приводят к параличу глазных мышц без расширения зрачков. Причина избирательных нарушений неясна.
81
Фармакологические и метаболические влияния на зрачки
Интерпретация зрачковых нарушений при коматозных состояниях может стать ошибочной в результате влияния ряда лекарственных препаратов и некоторых патологических состоянии.
Атропин и скополамин в больших дозах приводят к резкому расширению зрачков и отсутствию их реакции на свет, причем эти явления часто сопровождаются возникновением дели-рия или ступора. Такие антихолинергические препараты, как атропин, часто применяются во время реанимации после остановки сердца и могут быть причиной развития мидриаза с резким ослаблением или отсутствием реакции зрачков на свет. Для того чтобы дифференцировать расширение зрачков, возникшее в результате аноксии, от действия фармакологических препаратов, можно использовать 1 % раствор пилокарпина, который закапывают в глаз.
Если расширение зрачков было обусловлено парасимпатической денервацией, то в ответ па действие пилокарпина быстро возникнет миоз, так как это холинергическое вещество оказывает непосредственное влияние на гладкую мышцу, суживающую зрачок. Если мидриаз был обусловлен действием фармакологических препаратов, то суживающий зрачок эффект пилокарпина будет ослаблен или полностью отсутствовать, так как рецепторы гладких мышц блокированы атропином.
Глютетимид (дориден) вызывает анизокорию при средней ширине зрачков или их незначительном расширении (4— 8 мм). При этом реакция зрачков на свет часто отсутствует в течение нескольких часов после введения препарата, если его количество было достаточным для того, чтобы привести к развитию глубокой комы. Фиксированные зрачки при отравлении глютетимидом не могут быть убедительным основанием для плохого прогноза, как это чаще всего бывает при других обстоятельствах. Brown и Hammill наблюдали больную после приема чрезмерной дозы глютетимида. У нее наблюдался резко расширенный (10 мм) и фиксированный зрачок с одной стороны [28]. Диаметр зрачка с другой стороны был равен 5 мм при сохранении его слабой реакции на свет. Оба зрачка пришли в норму после восстановления сознания.
Опиаты, особенно героин и морфин, вызывают состояние точечных зрачков, напоминающих зрачки при кровоизлияниях в мост. Реакция зрачков па свет на фоне действия опиатов вызывается с трудом и только при использовании яркого света.
А н о к с и я или и ш е м и я при их значительной выраженности могут привести к появлению двустороннего фиксированного мидриаза. В клинических условиях успешные реанимационные мероприятия после остановки сердца приводят к уменьшению размера зрачков и появлению их реакции на свет. Расширение
82
зрачков при аноксии наблюдается не всегда. Иногда во время глубокой гипоксии, приводящей к смерти, зрачки остаются узкими или имеют среднюю ширину [130]. В эксперименте острая аноксия вызывает сужение зрачков, сохраняющееся вплоть до асистолии или уменьшения сердечного выброса более чем на 70%, после этого зрачки расширяются, достигая средних размеров только через 3—10 мин после смерти [17]. Расширение зрачков после прекращения кровообращения наблюдается даже при симпатической или парасимпатической денервации. В случае двойной денервации максимальное расширение отмечается после восстановления кровообращения, что свидетельствует о том, что гуморальные влияния могут иметь для расширения зрачков при аноксии такое же значение, как и иннервационные механизмы [132]. В клинических условиях расширение зрачков, продолжающееся более нескольких минут, свидетельствует о тяжелом и обычно необратимом повреждении мозга. Однако успешное восстановление функций наблюдалось иногда после того, как фиксированный мидриаз длился часами [47].
Гипотермия [289] и, реже, тяжелая интоксикация барбитуратами могут привести к появлению фиксированных зрачков. Если интоксикация барбитуратами достигает достаточной для этого выраженности, то обычно имеет место и апноэ, и гипотензия.
Pant с соавт. наблюдали преходящую анизокорию во время судорог или непосредственно после них [210]. Более широкий зрачок обычно реагировал на свет слабее.
Сужение зрачков наблюдается при многих метаболических энцефалопатиях. Только на основании обследования глаз нельзя определить, обусловлено ли угнетение их симпатической иннервации деструктивным процессом или воздействием фармакологических препаратов. Наиболее важным признаком, за исключением указанных выше, является сохранность реакции зрачков на свет при метаболической коме почти вплоть до терминального состояния. В то же время локальное повреждение среднего мозга устраняет реакцию зрачков. Поэтому сохранность реакции зрачков на свет при наличии признаков глубокого угнетения функций мез-энцефальных отделов мозга указывает на метаболическую природу заболевания.
