
Справочник по неотложной медицинской помощи
.pdf
но в дозе 10 тыс. ЕД. Дальнейшее лечение антикоагулянтами проводится в стационаре при условии лабораторного контроля за состоянием свертывающей системы крови. Показано, что прием малых доз аспирина при нестабильной стенокардии уменьшает риск развития инфаркта миокарда.
Инфаркт миокарда
Инфаркт миокарда — некроз участка сердечной мышцы — развивается в результате нарушения ее кровоснабжения.
П а т о г е н е з. Непосредственной причиной инфаркта является острая ишемия миокарда, чаще всего вследствие разрыва или расщепления атеросклеротической бляшки с образованием тромба в коронарной артерии и повышением агрегации тромбоцитов. Активированные тромбоциты могут выделять вазоактивные соединения, что приводит к сегментарному спазму вблизи атеросклеротической бляшки и усугублению ишемии миокарда. Возникающая при этом интенсивная боль вызывает выброс катехоламинов, развивается тахикардия, которая увеличивает потребность миокарда в кислороде и укорачивает время диастолического наполнения, усугубляя таким образом ишемию миокарда. Другой «порочный круг» связан с локальным нарушением сократительной функции миокарда вследствие его ишемии, дилатацией левого желудочка и дальнейшим ухудшением коронарного кровообращения. Таким образом, при инфаркте миокарда в отличие от стенокардии быстрого восстановления кровообращения в зоне ишемии не происходит, что приводит к развитию некроза сердечной мышцы.
К л и н и ч е с к а я к а р т и н а. Обычно инфаркт миокарда развивается на фоне обострения ишемической болезни сердца. Ухудшение коронарного кровообращения, предшествующее развитию инфаркта миокарда, может быть не замечено больным, окружающими, иногда даже медицинскими работниками. В этих случаях развитие инфаркта миокарда, бурное начало болезни воспринимается как «гром с ясного неба». Однако только у незначительной части больных инфаркт развивается на фоне компенсированной ранее коронарной недостаточности. В большинстве случаев ему предшествуют усиление интенсивности и уча- щение приступов стенокардии, ослабление эффекта от приема нитроглицерина.
161

Выделяют следующие клинические формы дебюта заболевания: ангинозная, астматическая и абдоминальная (гастралгическая), атипичные формы — аритмическая и церебральная. У 15– 20% пациентов инфаркт миокарда протекает бессимптомно и постинфарктный кардиосклероз выявляется как случайная электрокардиографическая находка.
Наиболее частый ранний симптом инфаркта миокарда — боль, которая возникает внезапно, чаще за грудиной или слева от грудины. Боль описывается больными как сжимающая, давящая, раздирающая, жгучая. Обычно она иррадиирует в левое плечо, руку, лопатку. Нередко при инфаркте в отличие от приступа стенокардии боль распространяется вправо от грудины, иногда захватывает подложечную область и «отдает» в обе лопатки. Интенсивность боли при инфаркте значительно превышает таковую при обычной стенокардии. Длительность болевого приступа при инфаркте исчисляется десятками минут, часами, а иногда сутками (status anginosus). В течение приступа бывают периоды некоторого ослабления боли, однако полностью она не ис- чезает и после непродолжительного периода затихания возобновляется с новой силой. Повторный, многократный прием нитроглицерина при инфаркте миокарда боль не снимает. Часто болевой приступ сопровождается страхом смерти. При обследовании обращает на себя внимание беспокойное поведение больного в начальном периоде болевого приступа. Такая картина характерна для классического ангинозного варианта начала инфаркта миокарда.
При гастралгическом варианте инфаркта миокарда боль локализуется в подложечной области. Трудность диагностики этого варианта усугубляется тем, что нередко наблюдаются и другие желудочно-кишечные расстройства (рвота, вздутие живота, явления пареза кишечника). Гастралгический вариант часто встреча- ется при задней локализации инфаркта миокарда.
При инфаркте миокарда, не осложненном сосудистой и сердечной недостаточностью, обычные методы обследования могут не обнаружить существенных отклонений от нормы. В начальном периоде болевого приступа в таких случаях отмечаются умеренная брадикардия и повышение артериального давления, в дальнейшем сменяющиеся тахикардией и иногда снижением систолического давления с соответствующим уменьшением пульсового давления. Гипотензия и брадикардия при затянувшемся боле-
162

вом приступе могут быть проявлениями рефлекторного шока. Границы сердца и звучность тонов могут не претерпевать изменений. Внезапное появление систолического шума может свидетельствовать об инфаркте сосочковой мышцы с развитием митральной недостаточности либо о разрыве межжелудочковой перегородки. Определенное диагностическое значение в распознавании инфаркта нередко имеет появление в конце болевого приступа шума трения перикарда.
Обширные, захватывающие всю глубину мышцы сердца (трансмуральные) инфаркты часто вызывают грубые нарушения в работе аппарата кровообращения. Нарушение сократительной способности левого желудочка сердца вследствие некроза участка мышцы при инфаркте может вести к развитию острой левожелудочковой недостаточности. Клиническим ее проявлением служит приступ тягостной инспираторной одышки — сердечной астмы. В некоторых случаях, особенно у пожилых людей с выраженным кардиосклерозом, болевой синдром отсутствует или выражен незначительно. Ведущим клиническим проявлением острого инфаркта миокарда служит приступ удушья — сердечной астмы, такие случаи относятся к астматическому варианту нача- ла инфаркта миокарда. Больной принимает возвышенное положение, ловит ртом воздух, кожа приобретает синюшный оттенок, покрывается крупными каплями пота. Частота дыхания достигает 30–40 в 1 мин. Дыхание становится клокочущим, над легкими выслушиваются обильные влажные крупнопузырчатые хрипы, появляется кашель, иногда с пенистой розовой мокротой. Сердце увеличивается влево. Иногда при обширном инфаркте передней стенки видна патологическая пульсация прекордиальной области, обусловленная формированием острой аневризмы сердца в зоне инфаркта. Обычно определяется тахикардия, тоны сердца становятся глухими, нередко выслушивается ритм галопа. АД чаще повышено, однако в некоторых случаях удушье сопровождается коллапсом, и такое сочетание прогностически крайне неблагоприятно.
Не всегда недостаточность левого желудочка при остром инфаркте проявляется яркой картиной сердечной астмы. Во многих случаях отмечаются только умеренный цианоз, небольшая одышка и застойные влажные хрипы над нижнезадними отделами легких в сочетании с тахикардией и ритмом галопа. Следует учитывать, что нередко подобная симптоматика предшествует появлению уду-
163

шья. Практически важно помнить, что при всяком приступе сердечной астмы у пожилых людей следует подозревать развитие инфаркта миокарда как причину острой левожелудочковой недостаточности.
Âнекоторых случаях инфаркт миокарда дебютирует пароксизмальным нарушением ритма, чаще желудочковой тахикардией или мерцанием предсердий. Иногда болевой синдром при этом отступает на второй план или отсутствует (аритмическая форма инфаркта миокарда).
Инфаркт миокарда может начинаться или сочетаться с картиной острой мозговой сосудистой катастрофы, спутанностью сознания, расстройствами речи (церебральная форма). В основе церебральной симптоматики лежат нарушения мозгового кровообращения вследствие уменьшения сердечного выброса и спазма сосудов мозга.
Помимо острой левожелудочковой недостаточности с развитием отека легких и нарушений ритма, течение острой стадии инфаркта миокарда может осложниться кардиогенным шоком, в происхождении которого основное значение имеют резкое ослабление сократительной способности миокарда (при поражении примерно 40% миокарда левого желудочка) и падение тонуса периферических сосудов (см. часть I, Шок). При осмотре состояние больного тяжелое, черты лица заострены, кожа бледная, иногда с цианотичной мраморностью, покрыта мелким потом, пульс частый, малый, иногда нитевидный, АД ниже 90/50 мм рт. ст., а иногда не определяется. Развитие кардиогенного шока при инфаркте миокарда значительно ухудшает прогноз (летальность больных с кардиогенным шоком составляет около 80%).
Âдиагностике инфаркта миокарда огромное значение имеет электрокардиографическое исследование, помогающее не только поставить диагноз инфаркта, но и определить его локализацию (табл. 5), обширность, глубину и зачастую стадию процесса. Изменения ЭКГ при инфаркте характерны. Они заключаются в дугообразном подъеме сегмента SТ, так что нисходящее колено зубца R не доходит до изоэлектрической линии, переходит, описывая типичную кривую, в зубец Т. В дальнейшем электрокардиографическая картина претерпевает эволюцию, соответствующую стадии процесса (рис. 2). При инфаркте передней стенки (рис. 3) подобные изменения выявляются в I и II стандартных отведениях, усиленном отведении от левой руки (aVL) и соответствующих
164

|
|
|
|
|
|
|
|
|
|
|
Таблица 5 |
|||
Локализация инфаркта миокарда по данным ЭКГ |
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Тип инфаркта |
|
Стандартные |
|
|
Грудные отведения |
|
||||||||
|
отведения |
|
|
|||||||||||
по локализации |
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
I |
II |
III |
aVL |
aVF |
1 |
|
2 |
3 |
4 |
|
5 |
|
6 |
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Перегородочный |
|
|
|
|
|
+ |
|
+ |
|
|
|
|
|
|
Переднеперегородочный |
|
|
|
|
|
+ |
|
+ |
+ |
+ |
|
|
|
|
Передний |
|
|
|
|
|
|
|
|
+ |
+ |
|
|
|
|
Распространенный передний |
+ |
|
|
+ |
|
+ |
|
+ |
+ |
+ |
|
+ |
|
+ |
Переднебоковой |
+ |
|
|
+ |
|
|
|
|
|
|
|
+ |
|
+ |
Боковой |
|
|
|
|
|
|
|
|
|
|
|
+ |
|
+ |
Высокий боковой |
+ |
|
|
+ |
|
|
|
|
|
+ |
|
+ |
|
+ |
Заднебоковой |
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
Заднедиафрагмальный |
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
Заднебазальный |
|
|
|
|
|
+ |
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
П р и м е ч а н и е: при заднебазальном инфаркте миокарда в отведениях V1–V2 регистрируют# ся высокие зубцы R и высокие зубцы T.
Тип изменения |
Стадия и продолжительность |
Стадия острая: ST и T слиты в одну волну; часы, сутки от начала приступа
Стадия подострая: зубец T отделен от ST; 1–3 нед от начала приступа
Стадия восстановления: 2–5 нед от начала приступа
Стадия излеченного инфаркта (рубец): 2–3 мес от начала приступа
Рис. 2. Схема динамики электрокардиограммы при инфаркте миокарда.
165

166
А
Б
I |
|
II |
|
III |
|
aVL |
|
aVR |
|
aVF |
|
V2 |
|
V4 |
|
V6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 3. Динамики электрокардиограммы при переднем инфаркте миокарда. А — норма; Б — последовательные стадии развития инфаркта.

I |
|
II |
|
III |
|
aVL |
|
aVR |
|
aVF |
|
V2 |
|
V4 |
|
V6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
А
Б
167
Рис. 4. Динамики электрокардиограммы при заднем инфаркте миокарда. А — норма; Б — последовательные стадии развития инфаркта.

грудных отведениях (V1, 2, 3, 4, 5, 6). При высоком боковом инфаркте миокарда изменения могут регистрироваться только в отведении aVL и для подтверждения диагноза необходимо снять высокие грудные отведения. При инфаркте задней стенки (нижнем, диафрагмальном, рис. 4) эти изменения обнаруживаются во II, III стандартном и усиленном отведении от правой ноги (aVF). При инфаркте миокарда высоких отделов задней стенки левого желудочка (заднебазальном) изменения в стандартных отведениях не регистрируются, диагноз ставится на основании высоких зубцов R и Т в отведениях V1–V2.
Другие симптомы инфаркта миокарда — повышение температуры, лейкоцитоз, увеличение скорости оседания эритроцитов, биохимические сдвиги в крови — возникают на 2–3-й день болезни и не могут служить основанием для ранней диагностики. Так, активность сердечной фракции креатинфосфокиназы (МВКФК) повышается через 8–10 ч от начала инфаркта миокарда и возвращается к норме через 48 ч, активность лактатдегидрогеназы (ЛДГ, ЛДГ1) повышается на 3–5-е сутки, аспарагинаминотрансферазы (АСТ) — в пределах трех суток.
Диагноз инфаркта миокарда ставится при наличии как минимум двух из трех основных критериев:
1.Длительный приступ боли в грудной клетке.
2.Изменения электрокардиограммы, характерные для ишемии или некроза миокарда.
3.Повышение активности ферментов крови.
Таким образом, в подавляющем большинстве случаев правильный диагноз может быть поставлен на догоспитальном этапе на основании клиники и ЭКГ.
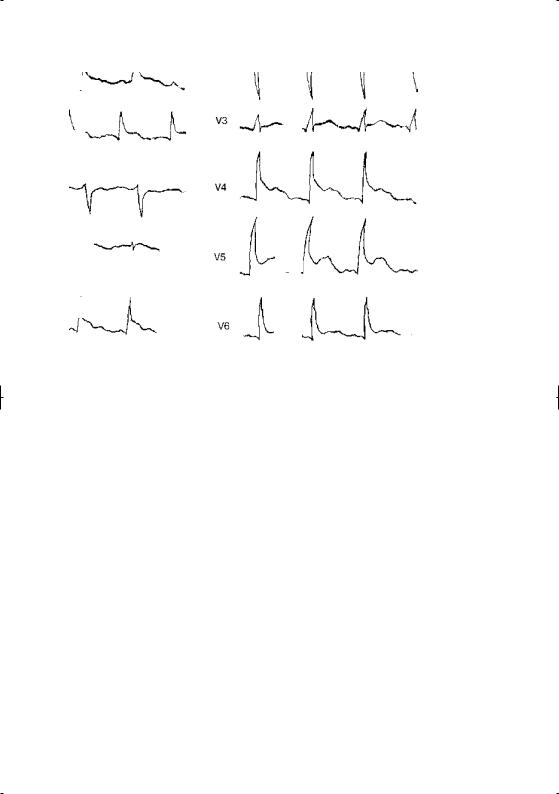
Д и ф ф е р е н ц и а л ь н ы й д и а г н о з проводится с расслаивающей аневризмой аорты, миокардитом, спонтанным пневмотораксом и ТЭЛА (см. часть I, Боль в грудной клетке). При перикардите интенсивная длительная боль в верхней половине грудной клетки нередко связана с дыхательными движениями и положением тела, сочетается с лихорадкой. При объективном исследовании может выслушиваться шум трения перикарда. На электрокардиограмме в начальный период болезни регистрируется подъем сегмента ST во всех стандартных и грудных отведениях (рис. 5). Лишь после снижения его до изолинии начинают формироваться отрицательные зубцы Т, в то время как при инфаркте миокарда негативные зубцы Т возникают задолго до снижения
168
I |
V1 |
|
V2
II
III |
|
V3 |
|
|
|
aVR
V4
aVL
V5
aVF
V6
Рис. 5. Электрокардиограмма при перикардите.
сегмента ST до изолинии. Кроме того, для перикардита нехарактерны уменьшение амплитуды зубца R и появление в динамике патологического зубца Q.
Дифференциальный диагноз может представлять сложности при гастралгическом варианте инфаркта, когда нередко у больных ошибочно распознают прободную язву желудка, острый холецистит, панкреатит. Диагностические трудности усугубляются тем, что у пожилых людей ряд острых заболеваний органов брюшной полости могут сочетаться с рефлекторной стенокардией. В таких случаях правильной диагностике способствуют тщательно собранный анамнез и правильное обследование больного. При холецистите имеются указания на приступы печеноч- ной колики в прошлом, иногда с последующей механической желтухой, боль локализуется преимущественно в правом верхнем квадранте живота, иррадиирует в правую лопатку и правое плечо. Для острого панкреатита характерны локализация боли в
169

эпигастральной области и слева от пупка, их опоясывающий характер, обильная повторная рвота. Как при панкреатите, так и при остром холецистите заболевание нередко возникает после приема жирной пищи. При прободении язвы желудка или двенадцатиперстной кишки исходными пунктами для дифференциального диагноза являются язвенная болезнь в анамнезе, относительно молодой возраст больных, внезапные кинжальные боли в животе, а также внешний вид больного и выраженное напряжение мышц передней брюшной стенки. Значение дифференциального диагноза обусловлено различиями в тактике ведения больных и характере неотложной помощи. Если при острых хирургических заболеваниях брюшной полости применение наркотических анальгетиков до осмотра хирургом недопустимо, то при инфаркте миокарда, протекающем с болями в эпигастральной области, применяется та же терапия, что и при болях с загрудинной локализацией.
Л е ч е н и е. Неотложные мероприятия в острой стадии неосложненного инфаркта миокарда должны быть направлены на купирование болевого синдрома, уменьшение работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, лечение и профилактику осложнений инфаркта миокарда; используемые для этого лекарственные средства приведены в табл. 6.
Купирование болевого приступа при остром инфаркте миокарда — одна из важнейших задач, поскольку боль вызывает активацию симпатоадреналовой системы и соответственно повышение сосудистого сопротивления, частоты и силы сердечных сокращений. Все это обусловливает повышение потребности миокарда в кислороде и усугубление ишемии. Общепринятая тактика следующая: если предварительный повторный прием нитроглицерина (по 0,0005 г в таблетке под язык) боль не снял, необходима терапия наркотическими анальгетиками. Препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий анальгетическим, седативным действием и благоприятным влиянием на гемодинамику вследствие вазодилатирующих свойств. Препарат вводят внутривенно дробно; 1 мл 1% раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2–5 мг каждые 5–15 мин до полного устранения болевого синдрома либо до появления по-
170
