
- •Міністерство України у справах сім’ї, молоді та спорту становище сімей в україні
- •Розділ 1. Інститут сім’ї в умовах трансформації українського суспільства
- •За типами сімейних об’єднань, %4
- •1.1.2. Шлюбність
- •1.1.3. Розлучуваність
- •1.1.4. Дітність сімей та дітородні орієнтації
- •За типом поселення
- •Повікові коефіцієнти народжуваності в Україні у 2001–2009 рр., (на 1000 жінок відповідного віку)17
- •У їх складі у 2000, 2004 та 2009 рр., %19
- •Та запланованої кількостей дітей21
- •1.2. Сімейні цінності в умовах соціально-економічних перетворень
- •1.2.1. Сімейні цінності
- •Ієрархія мотивів вступу до шлюбу (думка неодружених респондентів), 2002 р.
- •Цінності українських жінок та чоловіків, 2007 р.
- •1.2.2. Ціннісна орієнтація на народження дітей
- •Народжуваність, шлюби та розлучення в Україні30
- •Умови, за яких жінки та чоловіки погодилися би мати дитину, 2007 р. ( %)*
- •Ставлення населення європейських країн до співжиття без офіційної реєстрації стосунків ( %), 2007 рік.
- •Ставлення населення європейських країн до народження дитини поза шлюбом ( %), 2007 рік
- •1.2.3. Рольові очікування партнерів по шлюбу
- •Ступінь згоди з гендерними стереотипними судженнями у мешканців європейських країн, 2005 р.
- •1.3. Неготовність до подружнього життя та виховання дітей
- •Захист прав дітей-сиріт та дітей, позбавлених батьківського піклування39 (осіб)
- •Розгляд судами першої інстанції справ щодо позбавлення батьківських прав40 (кількість справ)
- •Кількість консультаційних пунктів центрів соціальних служб для сім’ї, дітей та молоді у пологових стаціонарах, жіночих консультаціях та будинках дитини (одиниць)
- •Діяльність консультаційних пунктів42 (осіб)
- •Діяльність соціальних центрів матері і дитини43 (осіб)
- •1.4. Насильство в сім’ї та утвердження гендерної рівності
- •Кількість осіб, які перебувають на обліку в органах внутрішніх справ за скоєння насильства в сім’ї , в тому числі за статтю (осіб, на кінець звітного періоду)
- •Розподіл повідомлень про факти насильства в сім’ї за видами насильства та за роками (осіб)
- •Розподіл видів адміністративних стягнень за роками
- •1.5. Актуальні проблеми розвитку сучасної сім’ї
- •Розділ 2. Матеріальне становище та умови проживання сімей в україні
- •2.1. Доходи та витрати домогосподарств
- •Середньомісячна заробітна плата і пенсія та їх співвідношення з державними соціальними гарантіями, 2000–2009 рр.50
- •Зміна рівня сукупних еквівалентних доходів та витрат у домогосподарствах України протягом 1999-2009 рр., грн.53
- •Типах домогосподарств із середнім по Україні у 1999 та 2009 рр.,
- •Структура загального доходу домогосподарств, що мешкають у різних типах населених пунктів, у 1999 та 2009 роках, %54
- •Структура загального доходу домогосподарств з дітьми, у 1999 та 2009 рр., %55
- •Структура загального доходу домогосподарств без дітей, у 1999 та 2009 рр., %56
- •2.2. Споживання та забезпеченість товарами тривалого користування
- •2.2.1. Споживання
- •Динаміка структури сукупних витрат домогосподарств, Україна, 1999-2009 рр., %57
- •Динаміка структури сукупних витрат домогосподарств залежно від типу населеного пункту, Україна, 1999, 2009 рр., %59
- •Україна, 2009 р., %
- •Динаміка споживання основних груп продуктів харчування, Україна, 1999-2009 рр., кг на місяць на особу60
- •Споживання продуктів харчування за основними групами залежно від типу домогосподарства, Україна, 2009 р., кг на особу на місяць61
- •Співвідношення реального та нормативного показників енергетичної цінності харчування залежно від типу домогосподарства, Україна, 1999 та 2009 рр., рази62
- •Питома вага витрат на непродовольчі товари, послуги та інші витрати залежно від типу домогосподарств, Україна, 2009 р., %64
- •2.2.2. Забезпеченість сімей товарами тривалого користування
- •Тривалого користування у 2000-2008 роках, %67
- •Розподіл домогосподарств за наявністю в них окремих товарів тривалого користування, %68
- •Рівень забезпеченості певними товарами тривалого користування домогосподарств з дітьми, в залежності від кількості дітей, %69
- •Рівень забезпеченості певними товарами тривалого користування домогосподарств без дітей 2001-2008 р, %70
- •Рівень забезпеченості товарами тривалого користування, в залежності від типу домогосподарства 2008 р., %71
- •Розподіл домогосподарств країни у 2008 році за наявністю товарів тривалого користування залежно від рівня матеріального добробуту, %72
- •Розподіл домогосподарств за часом придбання певних товарів тривалого користування, %75
- •Розподіл домогосподарств, які мають окремі види товарів тривалого користування за характеристикою виробництва цих товарів, %76
- •2.3. Житлові умови
- •Тис. М2 загальної площі77
- •Динаміка надання житла міському населенню78
- •Частка домогосподарств, які мають квартиру або окремий будинок, %79
- •Частка домогосподарств, в яких житлова площа була менш ніж 7,5 м2 на одну особу80
- •Частка домогосподарств, в яких житлова площа була менш ніж 13,65 м2 на одну особу81
- •Рівень комфортності житла міського населення82
- •Рівень комфортності житла сільського населення83
- •2.4. Проблема бідності сімей та можливі шляхи її подолання
- •Рівень бідності у 2000–2009 рр., %
- •%, За даними 2000-2009 років88
- •2.5. Державна матеріальна підтримка різних категорій сімей
- •2.5.1. Державна соціальна допомога
- •Розмір прожиткового мінімуму, 2000-2010 роки, грн.
- •Рівень забезпечення прожиткового мінімуму, 2004-2010 рр., грн.
- •2.5.2. Пільги
- •Розділ 3. Здоров’я сучасної сім’ї в україні
- •3.1. Основні характеристики стану здоров’я сучасної сім’ї
- •Середня очікувана тривалість життя при народженні (за даними Держкомстату (років)107
- •Показники дожиття в Україні (на 100 осіб відповідної статі,в %)109
- •Основні причини смертності населення України* (на 100 тисяч наявного населення відповідної статі)110
- •Структура смертності населення України за статтю та причинами смерті* ( % до підсумку)
- •Рівень та структура причин смертності населення працездатного віку*112( %)
- •(На 100 тис. Жіночого населення)
- •3.2. Репродуктивне здоров’я: проблеми та шляхи їх вирішення
- •Рису. 3.5. Частота захворюваності на інфекції, що передаються переважно статевим шляхом, у жінок на 100000 відповідного населення127
- •Рівень захворюваності на інфекції, що передаються переважно статевим шляхом
- •Щорічна кількість абортів, проведених у закладах охорони здоров’я136
- •3.3. Здоров’я дітей та неповнолітніх як запорука репродуктивного здоров’я майбутніх батьків
- •Частота реєстрації окремих хвороб у дітей 15-17 років включно на 10 000 відповідного населення (поширеність)151
- •(На 1000 населення відповідного віку)152
- •Частота реєстрації захворювань, що передаються переважно статевим шляхом (на 100 000 відповідного населення)157
- •(На 100 000 відповідного населення)
- •3.4. Роль здорового способу життя та його вплив на функціонування сучасної сім’ї
- •Розподіл відповідей на запитання «Як Ви вважаєте, від чого та наскільки залежить здоров`я молоді?», ( %)
- •Розподіл відповідей на запитання «Чи є для Вас прикладом спосіб життя Ваших батьків?», ( %)
- •Розподіл відповідей на запитання «Як часто Ви робите ранкову зарядку?», ( %)
- •Розподіл відповідей на запитання «Чи загартовуєте Ви свій організм?», ( %)
- •Розподіл відповідей на запитання «Які, на Ваш погляд, заходи найбільш ефективні для підтримання здорового способу життя?», ( %)
- •Сукупні еквівалентні доходи та витрати, грн. В місяць, 2009 р.167
- •Рівень бідності за різними типами домогосподарства України169, %
- •Розділ 4. Стан та перспективи реалізації державної сімейної політики в україні
- •4.1. Концептуальні засади державної сімейної політики
- •4.2. Нормативно-правове забезпечення державної сімейної політики
- •4.3. Реалізація державної сімейної політики на програмно-цільовому рівні
- •Приріст (скорочення) кількості народжених, шлюбів та розлучень упродовж 2007-2009 років197 тис. Одиниць
- •4.4. Соціальна робота та соціальний захист сімей в Україні
- •Багатодітні сім’ї;
- •Надання соціальних послуг неблагополучним сім’ям центрами соціальних служб у 2001-2004 рр.
- •Сім’ї, які опинилися у складних життєвих обставинах, та перебувають на обліку в Загальному банку даних
- •Причини визнання сімей такими, що опинилися у складних життєвих обставинах , у % від загальної кількості сімей, які перебували на обліку в Загальному банку даних
- •Кількість сімей, які опинилися у складних життєвих обставинах, стосовно яких здійснювався соціальний супровід
- •Основні причини взяття під соціальний супровід сімей, які опинилися у складних життєвих обставинах, у 2008-2009 рр. (% від загальної кількості сімей, охоплених супроводом)
- •Кількість послуг, наданих сім’ям, які опинилися у складних життєвих обставинах, у процесі соціального супроводу (у % від загальної кількості наданих послуг)
- •Результати реалізації соціального супроводу сімей, які опинилися у складних життєвих обставинах, у 2008-2009 рр., (кількість сімей)
- •Показники завершення соціального супроводу сімей, які опинилися у складних життєвих обставинах
- •4.5. Діяльність громадських організацій в контексті реалізації державної сімейної політики
- •Джерела фінансування діяльності недержавних організацій, що надають допомогу сім’ям
- •Матеріально-технічні проблеми недержавних закладів/установ/організацій, що надають допомогу сім’ям
Рису. 3.5. Частота захворюваності на інфекції, що передаються переважно статевим шляхом, у жінок на 100000 відповідного населення127
Небезпечність цих захворювань полягає в тому, що вони досить важко діагностуються і протікають в хронічній формі, а технології дослідження є високо затратними. Тому більшість населення в умовах економічної кризи не мають можливостей провести повноцінне обстеження та лікування. В наслідок чого зростає не лише рівень захворюваності, але й реєстрація хронічних форм цих складних хвороб. Попри те, що спостерігається загальна тенденція до зниження захворюваності на інфекції, що передаються статевим шляхом, рівень захворюваності чоловіків залишається стабільно вищим, ніж у жінок (Табл.3.6.).
Таблиця 3.6.
Рівень захворюваності на інфекції, що передаються переважно статевим шляхом
|
|
2003 рік |
2008 рік | ||
|
чоловіки (на 100тис. чоловічого населення) |
жінки (на 100тис. жіночого населення) |
чоловіки (на 100тис. чоловічого населення) |
жінки (на 100тис. жіночого населення) | |
|
Сифіліс |
56,5 |
53,2 |
27,0 |
23,2 |
|
Гонорея |
62,4 |
26,0 |
39,5 |
15,5 |
|
Хламідіоз |
57,4 |
73,0 |
58,9 |
96,6 |
|
Трихомоніаз |
116,1 |
439,9 |
104,1 |
347,9 |
Окрему проблему і загрозу для репродуктивного здоров’я жінок становлять запальні захворювання статевих органів (рис.3.6.), які в подальшому спричиняють ризик виникнення позаматкової вагітності, безпліддя, розладу менструацій, виникнення новоутворень тощо.
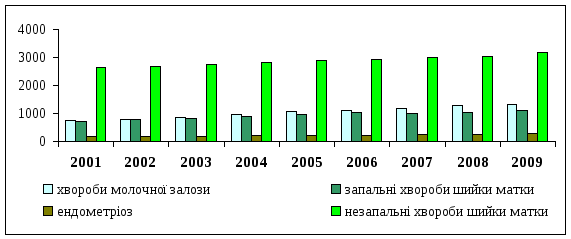
Рис. 3.6. Частота поширеності деяких гінекологічних хвороб у жінок працездатного віку на 100 000 жінок відповідного віку128
Необхідно констатувати, що за 2001 - 2009 роки дуже суттєво зросла поширеність хвороб молочної залози на 78,9 % (з 733,0 на 100 000 відповідного населення до 1311,4). Також зростає рівень захворюваності на такі хвороби: ендометріоз – на 65,8 % (з 166,2 до 275,5), запальні хвороби шийки матки – на 55,5 % (з 710,9 до 1105,6), незапальні хвороби шийки матки – на 20,3 % (з 2653,0 до 3192,1). Дуже суттєво зростає поширеність розладів менструації серед жінок фертильного віку: якщо серед жінок 15-49 років рівень поширеності розладів менструації збільшився на 20,0 % (з 14,95 на 1000 жінок відповідного віку в 2001 році до 17,93 у 2009 році); то у віковій групі 15-17 років її рівень зріс на 39,0 % (з 43,59 до 60,57). Серед дівчат віком до 14 років рівень поширеності розладів менструації зріс на 48,0 % (з 11,92 на 1000 дівчат 10-14 років включно у 2001 році до 17,64 у 2009 році). Серед дівчаток 15-17 років зростає рівень поширеності сальпінгітів, оофоритів включно на 13,6 % (з 146,9 на 10 000 відповідного населення у 2001 році до 166,8 у 2009 році)129.
На цьому тлі динаміка частоти реєстрації абортів та пологів у закладах охорони здоров’я має позитивний характер – зниження частоти абортів на 1000 жінок фертильного віку (15-49 років) і стійка тенденція до зростання частоти пологів на відповідне жіноче населення. Починаючи з 2001 року частота пологів стала перевищувати частоту абортів, що безперечно впливає позитивно на вирішення демографічних проблем (рис.3.7.)., а також слугує показником ефективності профілактичної роботи, яка проводиться спільними зусиллями закладів охорони здоров’я та закладами освіти. Особливе місце в профілактичній роботі відводить просвітницькій діяльності серед неповнолітніх та молоді.
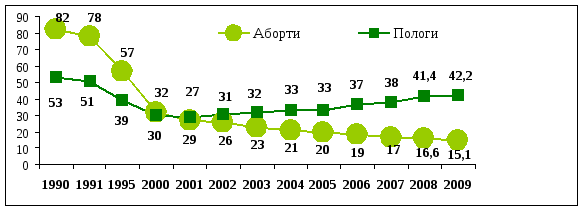
Рис. 3.7. Динаміка частоти пологів і абортів (на 1000 жінок фертильного віку)130
Впровадження профілактичних заходів задовго до настання вагітності дає можливість домогтися покращання здоров’я вагітних. Протягом останніх 3-4 років рівень деяких хвороб знизився на 10-30 %, що сприяє зменшенню ускладнень перебігу вагітності та поліпшенню здоров’я новонароджених.
Після десятилітньої тенденції до зростання цих показників з 2003 року на тлі комплексної профілактичної роботи почалося їх поступове зниження: захворюваність на анемію у 2008 р. становила 27,4 %, у 2009 – 26,51 %, хвороби сечостатевої системи складають 15,10 % (у 2008 р. -15,21 %), хвороби системи кровообігу мають тенденцію до зростання і складають 6,09 % (у 2008 р. - 5,98 %)131.
З метою покращення ситуації з репродуктивним здоров’ям прийнятапостановою Кабінету Міністрів України від 27.12.2006 № 1849 міжгалузева Державна програма «Репродуктивне здоров’я нації» на період до 2015 року». Мета програми - поліпшення репродуктивного здоров’я населення як важливої складової загального здоров’я. Програма має міжсекторальний підхід до вирішення проблем репродуктивного здоров’я і є основним програмним документом діяльності служби охорони материнства й дитинства. Основним завданням програми є забезпечення умов безпечного материнства. Бюджет програми складає понад 761 млн грн.
Окремий блок заходів з планування сім’ї програми створює умови для підсилення діючої в країні системи охорони материнства й дитинства, наближення її до рівня розвинутих країнах світу, а також сприяє формуванню культури здорового способу життя та відповідального ставлення до власного здоров’я.
Зважаючи на руйнівний вплив інфекцій, що передаються статевим шляхом, на репродуктивне здоров’я жінки та чоловіка та здоров’я майбутніх дітей, в рамках державної програми запроваджено систему попереднього обстеження молодят. Проводиться таке обстеження безкоштовно. З 2008 року в рамках державної програми проводиться закупка тест-систем на TORCH-інфекції для проведення обстеження вагітних і новонароджених - представників уразливих груп населення. Таке обстеження сприяє зниженню рівня невиношування вагітності, мертвонародження, народження дітей з вродженими інфекціями та вадами розвитку.
Збереження репродуктивного здоров’я спрямоване, передовсім на формування культури здорового способу життя, виховання відповідальної статевої поведінки у неповнолітніх та молоді, розвитку відповідального батьківства. З огляду на це, Міністерство охорони здоров’я надає особливу увагу профілактиці. Вивчивши досвід країн, у яких низькі показники захворюваності жінок та новонароджених, в Україні здійснюється реорганізація діяльності: від затвердження нових медичних технологій у клінічних протоколах до перебудови пологових стаціонарів задля забезпечення комфортних умов перебування матері та новонародженого, а також при бажанні членів сімей. Сучасна організація акушерської допомоги передбачає участь сім’ї у плануванні дитини, її виношуванні та народженні. Акушерські лікувальні заклади сьогодні «відкрили двері» для членів родини майбутньої дитини. На етапі вагітності в «Школах відповідального батьківства» при жіночих консультаціях здійснюється підготовка майбутніх батьків до народження дитини. Підготовка проводиться за такими напрямами: поведінка подружжя під час вагітності, пологи та догляд за новонародженим, психологічна підтримка молодих батьків. З цією метою в Україні розроблений навчальний посібник «Підготовка сім’ї до народження дитини в Україні», в якому акумульований вітчизняний та міжнародний досвід у підготовці до пологів не лише майбутньої матері, а й інших членів родини. Реорганізація діяльності пологових стаціонарів здійснюється шляхом створення індивідуальних і сімейних пологових залів та впровадження інноваційних перинатальних технологій. Так, лише партнерська підтримка членів родини під час пологів вплинула на зменшення кількості застосованих під час пологів ліків із 80 % до 5 %, що позитивно вплинуло на здоров’я новонародженого. Завдяки проведеній реорганізації вдалося знизити рівень ускладнених пологів з 70 % до 36,8 %, зменшити застосування медикаментів під час пологів, а також зменшити смертність новонароджених більш як на 50 %.132
Рівень партнерських пологів зріс практично з 0 до 52 % у 2009 році, а в окремих регіонах до 79 %. Цей показник є новим, але, враховуючи його, можна говорити про ефективність участі в пологах чоловіка або близьких. Участь в пологах близьких сприяє позитивному психологічному настрою роділлі, зменшенню ускладнень в пологах і, звичайно, зменшенню ускладнень у новонародженого (рис.3.8.).
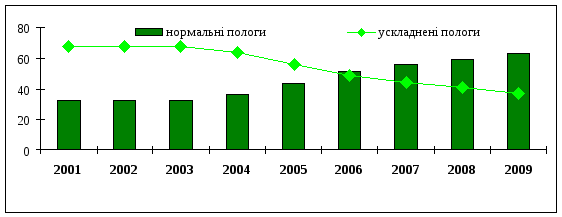
Рис. 3.8. Співвідношення нормальних і ускладнених пологів133
Прикладом позитивного впливу реорганізації акушерської допомоги може слугувати позитивна тенденція зниження кількості виникнення захворювань, які безпосередньо пов’язані з акушерськими причинами: показник виникнення дистресу плода (внутрішньоматкова гіпоксія й асфіксія у пологах) за п’ять останніх років знизився майже на 40 %; пологової травми – на 50 %; недостатності живлення плода – на 38 %; вроджених вад – майже на 20 %. Як свідчать наведені на рисунку 3.9 дані, в Україні наявні резерви покращання здоров’я новонароджених за умови кваліфікованого підходу до діагностики та лікування.
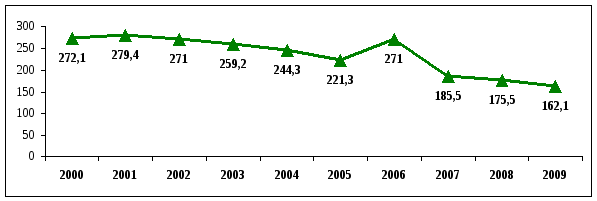 Рис. 3.9.
Захворюваність новонароджених в
акушерських стаціонарах (на 1000 народжених
живими)134
Рис. 3.9.
Захворюваність новонароджених в
акушерських стаціонарах (на 1000 народжених
живими)134
Однією з гострих проблем репродуктивного здоров’я жінки є невиношування вагітності. За абсолютними числами у 2009 році втрачено від передчасних пологів та самовільних викиднів біля 30 тис. ненароджених бажаних дітей. В той же час показник спонтанних викиднів та абортів за медичними показаннями зменшився упродовж 2000-2009 років на 12 %. Проте проблема щорічних втрат бажаних дітей в українських сім’ях є суттєвою і потребує організаційно-методичного втручання з метою її вирішення. Зниження рівня передчасних пологів вказує на певні позитивні зрушення в антенатальній допомозі, але за своїми наслідками ця проблема суттєво впливає на стан здоров’я як новонароджених, так і їхніх батьків. Адже не виношування вагітності породжую цілу низку проблем здоров’я новонароджених. З 1 січня 2007 року згідно з рекомендаціями Всесвітньої організації охорони здоров’я в Україні запроваджена нова систему реєстрації малюкової смертності: вага - від 500,0 грамів та термін гестації - від 22 тижнів. Як і свідчить досвід європейських країн, протягом перших трьох років після переходу на нові критерії реєстрації відбувалося об’єктивне підвищення рівня малюкової смертності на 20-30 %.
З кожним роком зростає число маловагових дітей (з масою тіла при народженні від 500 грамів); в 2009 році питома вага новонароджених з масою тіла 500 - 1000 грамів складала 0,2 % (1127 дітей) від загальної кількості новонароджених; з масою від 1000 до 1500 грамів – 0,5 % (2379 дітей), а рання неонатальна смертність цих новонароджених у декілька разів вища, ніж серед доношених дітей. Також невиношування негативно впливає на стан здоров’я дітей: показник захворюваності серед доношених складає 133,9 на 1000 народжених живими, серед недоношених – 788,3 тобто перевищує більш, ніж у 5,8 рази135.
Така ситуація негативно впливає на здоров’я населення та тривалість життя і зрештою на демографічну ситуацію в країні.
Однією із серйозних причин незадовільного стану здоров’я жінки та народжених дітей є аборти.Саме аборти впливають на фертильність жінок, перебіг наступних вагітностей та пологів, здоров’я майбутніх дітей і в кінцевому результаті на здоров’я населення в цілому. Загальновідомо, що аборт є чинником прямих і опосередкованих репродуктивних втрат, таких як безплідність. Наукові дані свідчать, що майже у 80 % випадків причин безплідності у жінок в Україні є аборт. Так, в 90-х роках цим методом намагались регулювати кількість дітей в сім’ї біля 1 млн 200 тис. жінок. З 2000 року кількість абортів в Україні зменшилась більш, як у 2 рази. Так, абсолютна кількість абортів за всіма відомствами та приватними установами у 2009 році становила 194845, що на 22568 абортів менше, ніж було зареєстровано у 2008 році - 217413. На жаль, рівень абортів ще значно перевищує рівень абортів у розвинутих країнах світу. Зокрема в світі цей показник становить в середньому 5,0 на 1000 жінок репродуктивного віку, в Україні в 2009 році він становив 11,69 на 1000 жінок репродуктивного віку.
Частота абортів в закладах охорони здоров’я, підпорядкованих Міністерству охорони здоров’я України відображена в таблиці 3.7.
Таблиця 3.7.
