
- •Раздел I. Теоретические основы дисциплины
- •Раздел II. Основы медицинской статистики. Организация статистического исследования
- •3. В зависимости от числа наблюдений (п):
- •Раздел III. Общественное здоровье, методы его изучения. Важнейшие медико-социальные проблемы
- •Первичная –
- •Раздел IV. Охрана здоровья населения
- •II этап – территориальное медицинское объединение (тмо).
- •III этап – областная больница и медицинские учреждения области.
- •Раздел V. Современные проблемы профилактики
- •Раздел VI. Основы управления, планирования, финансирования и экономики здравоохранения
Раздел IV. Охрана здоровья населения
Первичная медико-санитарная помощь, определение, содержание, роль и место в системе медицинского обслуживания населения. Основные функции (ВОЗ).
1978 г. - I конференция по ПМСП ВОЗ и детского фонда ООН (Алма-Аты)
ПМСП - медико-санитарная помощь, необходимая и доступная как для каждого человека в отдельности, так и для всего населения в целом, и предоставляемая на приемлемой для него основе, при его активном участии и при затратах, соответствующих возможностям населения и государства.
Она направлена на решение основных проблем охраны здоровья населения.
Содержание ПМСП: включает мероприятия по укреплению здоровья, профилактике, лечению, реабилитации. ПМСП работает на всех звеньях охраны здоровья.
ПСМП является неотъемлимой частью ЗО страны, являясь ядрой этой системы и компонентом общественно-социального и экономического развития.
С учетом экономических условий, социальных ценностей, географических особенностей, культуры ПМСП в различных государствах может иметь специфические черты, но независимо от этого она включает следующие общие функции:
а) содействие рациональному питанию и достаточному снабжению доброкачественной водой;
б) основные санитарно-гигиенические мероприятия;
в) здоровье матери и ребенка, включая планирование семьи;
г) вакцинация против основных инфекционных заболеваний;
д) профилактика местных эпидемических заболеваний и борьба с ними;
е) санитарное просвещение населения (гигиеническое обучение и воспитание);
ж) лечение распространенных заболеваний и травм.
Необходима поддержка и взаимосвязь ПМСП с другими звеньями ЗО по следующим направлениям:
а) подготовка кадров;
б) руководство и контроль ЗО;
в) организация материально-технического снабжения;
г) информирование
д) финансирование;
е) организация системы направления больных
ж) доступность медицинского обслуживания
Виды доступности:
Территориальная – расстояние до медицинского учреждения, средства транспорта, время проезда приемлемы для населения.
Финансовая – независимо от системы оплаты за медицинскую помощь расходы на охрану здоровья не должны выходить за пределы возможности населения и страны.
Культурная – технические и организационные методы должны соответствовать культурному укладу населения;
Функциональная – медицинская помощь представлена тем, кто в ней нуждается на постоянной основе и в любое время.
Назначение ПМСП – обеспечение всего населения необходимыми видами медицинской помощи.
ПМСП – это один из критериев рационального использования всей системы здравоохранения.
Состав сил (служб), входящих в структуру медицинских подразделений ПМСП:
а) село:
1. ФАП: около 2,5 тыс в РБ
2. СВА
3. Сельские участковые больницы
б) город:
1. участковая сеть поликлиник
2. женские консультации
3. станции скорой медицинской помощи
3. ЦГиЭ: 146 в РБ
4. дезинфекционные станции
5. санитарно-контрольные пункты
Виды медицинской помощи по объему и качеству:
1. Первая медицинская помощь - оказывается на месте происшествия в порядке само- и взаимопомощи с помощью подручных средств.
2. Первая доврачебная (фельдшерская) помощь (ФАП)
3. Первая врачебная помощь (СВА, СУБ)
5. Квалифицированная медицинская помощь - для ее оказания необходимо наличие специалиста, оснащения, условий для реализации помощи
6. Специализированная медицинская помощь
По качеству оказания помощи: район (квалифицированная специализированная помощь), область и республика (квалифицированная и все виды специализированной помощи).
ПМСП – это зона первого контакта населения и медико-санитарных служб, она связана с другими отделами здравоохранения.
Виды медицинской помощи по месту оказания: амбулаторно-поликлиническая и стационарная.
Основные задачи первичной медико-санитарной помощи. Медицинские организации первичной медико-санитарной помощи.
Основные принципы первичной медико-санитарной помощи:
а) профилактическая направленность - организация широкого спектра социально-профилактических мероприятий, направленных на сохранение здоровья обслуживаемого населения, изучение и по возможности вносения корректив в условия его труда и быта.
б) доступность - обеспечивается путем приближения места работы врача к месту жительства обслуживаемого населения, обеспечения его надежной телефонной (пейджинговой) связью, автотранспортом, позволяющими оказывать прикрепленному населению первичную медицинскую помощь в любое время суток.
в) непрерывность - в своей профессиональной деятельности врач не ограничивается рамками отдельного или частного эпизода болезни, а занимается охраной здоровья человека на протяжении значительных периодов его жизни.
г) всеобщность - врач оказывает медицинскую помощь пациентам независимо от их возраста, пола, вероисповедания, социального, материального или служебного положения.
д) комплексность - врач осуществляет не только лечебную помощь и реабилитацию, но также профилактику болезней и укрепление здоровья обслуживаемого населения.
е) координация - в необходимых случаях врач принимает решения о направлении пациента к соответствующему специалисту, организует все виды квалифицированной медицинской помощи и имеет право участвовать в консультациях своих пациентов у специалистов различного профиля. Врач информирует население об имеющихся службах здравоохранения, видах оказываемой помощи и услуг, новых перспективных методах лечения и профилактики заболеваний, активно отстаивает интересы пациентов при их контактах с другими представителями медицинской помощи.
ж) конфиденциальность - врач и все медицинские работники обязаны хранить не только врачебную тайну, но и любые другие сведения из жизни пациентов, что особенно важно в условиях их компактного проживания, а обслуживаемое население должно быть полностью уверено в конфиденциальности своих обращений (за исключением случаев, предусмотренных действующим законодательством РБ).
Представителем ПМСП является врач общей практики - специалист, имеющий высшее базовое медицинское образование по специальности "лечебное дело", прошедший дополнительное профессиональное обучение, ориентированное на первичную медико-санитарную помощь, и допущенный к медицинской деятельности в порядке, установленном законодательством РБ.
Медицинские организации первичной медико-санитарной помощи - см. вопрос 1.
Организация медицинской помощи, предоставляемой населению амбулаторно. Основные принципы. Задачи. Классификация амбулаторно-поликлинических организаций.
Номенклатура учреждений ЗО:
1) ЛПУ: больницы, амбулаторно-поликлинические учреждения, диспансеры, скорая помощь, охрана материнства и детства.
2) Аптечные учреждения;
3) Учреждения судебно-медицинской экспертизы;
4) Санитарно-профилактические учреждения.
Амбулаторно-поликлиническая помощь оказывается следующими учреждениями:
1) амбулаториями и поликлиниками, входящими в состав больниц
2) самостоятельными городскими поликлиниками
3) сельскими врачебными амбулаториями
4) диспансерами
5) женскими консультациями
6) здравпунктами
7) фельдшерско-акушерскими пунктами
Основные принципы амбулаторной медицинской помощи: см. вопрос 48 - принципы оказания поликлинической помощи.
Врач общей практики (ВОП): определение, виды деятельности. Основные задачи врача общей практики, функциональные обязанности, ответственность. Роль и место ВОП в системе первичной медико-санитарной помощи. Амбулатория врача общей практики, штатные нормативы, организация работы.
Городская поликлиника, структура, управление, задачи. Основные показатели деятельности поликлиники.
Поликлиника – это многопрофильное ЛПУ, призванное оказывать медицинскую помощь населению на догоспитальном этапе. От качества работы поликлиники во многом зависит работа больничных учреждений и потребность в койках, т.к. надлежащая поликлиническая помощь повышает эффективность использования коечного фонда стационаров.
Классификация поликлиник:
а) по организационному принципу: объединенные и необъединенные со стационаром
б) по территориальному признаку: городские и сельские
в) по профилю: общие для обслуживания взрослого и детского населения, отдельно для взрослых и детей
г) по мощности
Структура городской поликлиники в соответствии с Приказом МЗ предусматривает наличие :
- руководства поликлиникой (главный врач, его заместители);
- регистратуры ("зеркало" поликлиники);
- лечебно-профилактических подразделений (терапевтические отделения, включая кабинет для оказания помощи подросткам, травматологическое отделение или кабинет, урологический кабинет, стоматологическое отделение, отоларингологический, кабинет инфекционных заболеваний и др.);
- отделения (кабинета) профилактики;
- отделения медицинской реабилитации;
- вспомогательно-диагностических подразделений (рентгеновское отделение или кабинет, лаборатория, отделение или кабинет функциональной диагностики и др.)
- кабинета медицинской статистики;
- административно-хозяйственной части.
Принципы оказания поликлинической помощи:
- доступность
- территориальная участковость
- профилактическая направленность
- преемственность
- бесплатность
- этапность
Задачи городской поликлиники:
1) оказание квалифицированной специализированной медицинской помощи населению в поликлинике и на дому;
2) организация и проведение комплекса профилактических мероприятий;
3) организация и осуществление диспансеризации населения (здоровых и больных);
4) проведение мероприятий по санитарно-гигиеническому воспитанию населения, пропаганде здорового образа жизни.
Управление поликлиникой: руководит работой главный врач, при объединении с больницей – заместитель главного врача больницы по поликлинике. Главный врач несет полную ответственность за всю лечебно-профилактическую, организационную, административно-хозяйственную и финансовую деятельность в поликлинике, планирует работу поликлиники, утверждает планы повышения квалификации медперсонала. Заместитель главного врача по медицинской части отвечает за всю медицинскую деятельность поликлиники: организует и контролирует правильность и своевременность обследования и лечения больных, внедрение новых методов лечения и профилактики, организацию госпитализации больных, нуждающихся в стационарном лечении, руководит профилактической работой поликлиники.
Непосредственный помощник главного врача по организации медицинской помощи населению – заведующий отделением, который: 1) консультирует больных; 2) участвует в решении вопросов экспертизы временной нетрудоспособности; 3) осуществляет контроль за качеством медицинской помощи населению территории, обслуживаемой поликлиникой; 4) участвует в повышении подготовки кадров; 5) участвует в составлении графиков работы персонала.
Основные показатели деятельности поликлиники.
а) штаты ЛПУ на конец года
1) показатель укомплектованности медицинским персоналом (врачами, средним медицинским персоналом)
![]()
Расчет ведется отдельно по врачам, среднему и младшему медицинскому персоналу, по различным врачебным специальностям.
2) коэффициент совместительства - характеризует объем занимаемых должностей одним физическим лицом. Рассчитывается по врачам, среднему медицинскому персоналу, по врачебным специальностям.
![]()
б) работа врачей поликлиники (амбулатории), диспансера, консультации
1) средняя численность населения на одном участке:
![]()
Полученные данные сравниваются с нормативными данными, изучаются в динамике. Норматив численности населения на терапевтическом участке - 1300 взрослых, на педиатрическом участке - 800 детей, на акушерско-гинекологическом участке - 3300 женщин в возрасте 15 лет и старше. Проводится сравнительный анализ численности населения по территориальным участкам. Полученные данные в совокупности с данными о половозрастном составе населения, отдаленности участка от поликлиники следует учитывать при определении численности населения на каждом участке.
2) число посещений на одного жителя:

Показатель может быть рассчитан отдельно по посещениям на приеме в поликлинике и по посещениям на дому, по врачам каждой специальности.
3) распределение посещений поликлиники по виду обращения

Анализ данного показателя следует проводить по поликлинике в целом и по отдельным специальностям врачей. Этот показатель позволяет видеть основное направление в работе врачей, значимость профилактического раздела работы.
4) структура посещений к врачам по специальностям:

Данный показатель относится к группе экстенсивных показателей и не анализируется в динамике. Анализ посещений к врачам разных специальностей в динамике по показателям структуры может привести к ошибочным выводам. Изменение удельного веса по одной специальности в динамике не свидетельствует об изменении объема работы врача. Структура посещений зависит от набора специалистов, их занятость в течение года, укомплектованности врачей и др.
5) объем врачебной помощи на дому:

Данный показатель характеризует удельный вес медицинской помощи, оказываемой пациентам на дому.
6) среднечасовая нагрузка врача на приеме в поликлинике
 7)
среднечасовая нагрузка врача по
обслуживанию на дому
7)
среднечасовая нагрузка врача по
обслуживанию на дому

Полученные данные сравниваются с утвержденными нормами нагрузки врача на приеме в поликлиники и по обслуживанию пациентов на дому. Для врачей узких специальностей нормы дифференцированы с учетом возраста обслуживаемых пациентов (взрослые, дети).
в) профилактическая работа
1) охват профилактическими осмотрами
![]()
Этот показатель определяется по отдельным группам (рабочие, подростки и др.). Величина его должна быть близка к 100%.
2) структура осмотренных лиц по группам диспансерного наблюдения

3) охват целевыми профилактическими осмотрами на туберкулез

Аналогично рассчитывается показатель охвата профилактическими осмотрами с целью выявления больных сифилисом.
г) работа лечебно-вспомогательных отделений (кабинетов) - рассчитываются показатели:
число процедур (по видам) на 100 посещений поликлиники
число процедур (по видам) на одного пролеченного в отделении (кабинете);
структура процедур по видам и др.
д) диагностическая работа поликлиники - рассчитываются интенсивные и экстенсивные показатели:
число исследований (по видам) на 100 посещений поликлиники;
число исследований (по видам) на одного пролеченного;
структура исследований по видам;
удельный вес сложных видов исследований и специализированных исследований;
число исследований на одну занятую должность врача, нагрузка врача отделения и др.
Территориальный принцип организации медицинской помощи населению. Виды врачебных участков. Территориальный терапевтический участок. Нормативы. Содержание работы врача-терапевта участкового.
Работа поликлиники ведется по территориально-участковому принципу. При формировании терапевтических участков учитываются их протяженность, удаленность от поликлиники, исходя из этого численность населения на участке может несколько колебаться (норматив 1300 человек)
Виды участков:
а) территориальные - терапевтические, акушерские, педиатрические
б) цеховой
в) сельский врачебный - имеет радиус обследования до 10 км, включает ФАП, врачебную амбулаторию, участковую больницу.
г) приписной
Организация работы участкового терапевта.
Приемы в поликлинике и посещения на дому терапевтом ведутся в соответствии с графиком, который должен обеспечить доступность медицинской помощи, в том числе в праздничные и выходные дни. В графике предусмотрены часы амбулаторного приема больных, помощь на дому, профилактическая и другая работа.
Участковый терапевт является, как правило, первым врачом, к которому обращается население участка за медицинской помощью. Он обязан обеспечивать (содержание работы участкового терапевта):
- своевременную квалифицированную терапевтическую помощь в поликлинике и на дому;
- своевременную госпитализацию терапевтических больных с обязательным обследованием их при плановой госпитализации;
- в необходимых случаях консультацию больных заведующим отделением, врачами других специальностей;
- экспертизу временной нетрудоспособности;
- организацию и проведение комплекса мероприятий по диспансеризации;
- выдачу заключений проходящим медосмотр;
- организацию и проведение профилактических прививок и дегельминтизации населения;
- экстренную медицинскую помощь больным независимо от их места жительства.
Кабинет инфекционных заболеваний поликлиники. Разделы и методы работы врача кабинета инфекционных заболеваний.
Основные задачи (разделы и методы работы) кабинета инфекционных заболеваний:
- обеспечение своевременного и раннего выявления и лечение инфекционных больных;
- обеспечение квалифицированной консультативной помощи по диагностике и лечению больных инфекционными и паразитарными заболеваниями;
- изучение и анализ динамики инфекционной заболеваемости;
- диспансерное наблюдение реконвалесцентов, бактерионосителей;
- пропаганда знаний по профилактике инфекционных заболеваний.
Порядок получения и хранения прививочных препаратов. В ЦГЭ по получении заявок составляется сводный уточненный план профилактических прививок на данный год на все лечебно-профилактические учреждения района. Поликлиника получает бакпрепараты из ЦГЭ в соответствии с поданной заявкой. Вакцины должны находиться на строгом учете и храниться при определенных условиях, регламентированных инструкциями, прилагаемым к каждому препарату.
Основная документация кабинета инфекционных заболеваний:
а) учетная:
- контрольная карта диспансерного больного 030/у;
- экстренное извещение об инфекционном заболевании, остром профессиональном отравлении, необычной реакции на прививку 058/у;
- журнал учета инфекционных заболеваний 060/у;
- журнал учета профилактических прививок 064/у.
б) отчетная:
- отчет о профилактических прививках ф. №5 – представляется в ЦГЭ;
- отчет о движении прививочных препаратов ф. №20 – представляется в ЦГЭ;
- отчет о движении инфекционных заболеваний;
- отчет об обследовании больных на дифтерию – представляется в ЦГЭ.
Диспансеризация населения. Определение, задачи. Этапы. Организация и содержание диспансеризации в лечебно-профилактических организациях. Группы диспансерного наблюдения взрослого населения.Учетные документы. Показатели для оценки объема, качества и эффективности диспансерной работы.
Отличительная особенность медицинской помощи, оказываемой в поликлиниках, — органическое сочетание лечебной и профилактической работы в деятельности всех врачей этого учреждения.
3 основных направления в профилактической врача:
а) санитарно-просветительная работа - при общении с каждым больным ему должны разъясняться принципы ЗОЖ и режима по конкретному заболеванию, основы рационального и лечебного питания, вред курения и злоупотребления алкоголем и другие санитарно-гигиенические аспекты; также врач проводит лекции в поликлинике и на предприятиях, выпускает санитарные бюллетени и другие информационные материалы и прочее.
б) прививочная работа - осуществляется под руководством врачей-иммунологов инфекционистами и участковыми терапевтами поликлиники (в последние годы остро встала необходимость поголовной вакцинации взрослого населения против дифтерии)
в) диспансеризация (диспансерный метод) – это метод активного динамического наблюдения за состоянием здоровья населения, направленный на укрепление здоровья и повышение трудоспособности, обеспечение правильного физического развития и предупреждение заболеваний путем проведения комплекса лечебно-оздоровительных и профилактических мероприятий. В диспансерном методе работы ЛПУ наиболее полно выражается профилактическая направленность ЗО.
Контингенты, подлежащие диспансеризации, включают как здоровых, так и больных людей.
1-ая группа (здоровые) включает:
- лица, которые в силу своих физиологических особенностей требуют систематического наблюдения за состоянием здоровья (дети, подростки, беременные женщины);
- лица, испытывающие воздействие неблагоприятных факторов производственной среды;
- декретированные контингенты (пищевики, работники коммунальной службы, работники общественного и пассажирского транспорта, персонал детских и лечебно-профилактических учреждений и др.);
- спецконтингенты ( лица, пострадавшие от катастрофы на ЧАЭС);
- инвалиды и участники Великой Отечественной войны и приравненные к ним контингенты.
Диспансеризация здоровых имеет целью сохранение здоровья и трудоспособности, выявление факторов риска развития заболеваний и их устранение, предупреждение возникновения заболеваний и травм путем осуществления профилактических и оздоровительных мероприятий.
2-ая группа (больные) включает:
- больные хроническими заболеваниями;
- реконвалесценты после некоторых острых заболеваний;
- больные с врожденными (генетическими) заболеваниями и пороками развития.
Диспансеризация больных предусматривает раннее выявление заболеваний и устранение причин, способствующих их возникновению; предупреждение обострений, рецидивов, осложнений; сохранение трудоспособности и активного долголетия; снижение заболеваемости, инвалидности и смертности путем оказания всесторонней квалифицированной лечебной помощи, проведения оздоровительных и реабилитационных мероприятий.
Задачи диспансеризации:
выявление лиц с факторами риска и больных на ранних стадиях заболеваний путем проведения ежегодных профилактических осмотров обязательных контингентов и по возможности других групп населения;
активное наблюдение и оздоровление больных и лиц с факторами риска;
обследование, лечение и реабилитация больных по обращаемости, динамическое наблюдение за ними;
создание автоматизированных информационных систем и банков данных по диспансерному учету населения.
Этапы диспансеризации:
1ый этап. Учет, обследование населения и отбор контингентов для постановки на диспансерный учет.
а) учет населения по участкам путем проведения переписи средним медицинским работником
б) обследование населения с целью оценки состояния здоровья, выявления факторов риска, раннего выявления больных.
Выявление больных осуществляется при профилактических осмотрах населения, при обращении больных за медицинской помощью в ЛПУ и на дому, при активных вызовах к врачу, а также при проведении специальных обследований по поводу контактов с инфекционным больным.
Различают 3 вида профилактических осмотров.
1) предварительный - проводится лицам, поступающим на работу или учебу с целью определения соответствия (пригодности) рабочих и служащих выбранной ими работе и выявления заболеваний, которые могут явиться противопоказаниями для работы в данной профессии.
2) периодический - проводится лицам в плановом порядке в установленные сроки определенным группам населения и при текущей обращаемости за медицинской помощью в лечебно-профилактические учреждения.
К контингентам, подлежащим обязательным периодическим осмотрам, относятся:
- рабочие промышленных предприятий с вредными и опасными условиями труда;
- работники ведущих профессий сельскохозяйственного производства;
- декретированные контингенты;
- дети и подростки, юноши допризывного возраста;
- учащиеся ПТУ, техникумов, студенты ВУЗов;
- беременные женщины;
- инвалиды и участники Великой Отечественной войны и приравненные к ним контингенты;
- лица, пострадавшие от Чернобыльской катастрофы.
В отношении остального населения врач должен использовать каждую явку пациента в медицинское учреждения для проведения профилактического осмотра.
3) целевой - проводится для раннего выявления больных отдельными заболеваниями (туберкулезом, злокачественными новообразованиями и т.д.)
Основными формами профилактических осмотров являются
а. индивидуальные - проводятся:
- по обращаемости населения в ЛПУ (за справкой, с целью оформления санаторно-курортной карты, в связи с заболеванием);
- при активном вызове лиц, обслуживаемых поликлиникой, для диспансерного осмотра в поликлинику;
- при посещении врачами больных хроническими заболеваниями на дому;
- среди лиц, находящихся на лечении в стационаре;
- при обследовании лиц, находившихся в контакте с инфекционным больным.
Это основная форма медицинских осмотров неорганизованного населения.
б. массовые - проводятся, как правило, среди организованных групп населения: детей детских дошкольных и школьных учреждений, юношей допризывного возраста, учащихся средних специальных заведений и студентов ВУЗов, рабочих и служащих предприятий, учреждений. Массовые профилактические осмотры, как правило, носят комплексный характер и объединяют периодические и целевые.
Осмотры организованных коллективов проводятся на основе согласованных планов-графиков и регламентируются соответствующими приказами Министерства здравоохранения.
Данные медицинских осмотров и результаты проведенных обследований заносятся в учетную медицинскую документацию («Медицинскую карту амбулаторного больного», «Индивидуальную карту беременной и родильницы», «Историю развития ребенка»).
По результатам осмотра дается заключение о состоянии здоровья и определяется группа наблюдения:
а) группа «здоровые» (Д1) – это лица, которые не предъявляют жалоб и у которых в анамнезе и при осмотре не выявлены отклонения в состоянии здоровья.
б) группа «практические здоровые» (Д2) – лица, имеющие в анамнезе хронические заболевания без обострений в течение нескольких лет, лица с пограничными состояниями и факторами риска, часто и длительно болеющие, реконвалесценты после острых заболеваний.
в) группа «хронические больные» (Д3):
- лица с компенсированным течением заболевания с редкими обострениями, непродолжительной потерей трудоспособности, не препятствующего выполнению обычной трудовой деятельности;
- больные с субкомпенсированным течением заболевания, у которых отмечаются частые ежегодные обострения, продолжительная потеря трудоспособности и ее ограничение;
- больные с декомпенсированным течением заболевания, имеющие устойчивые патологические изменения, необратимые процессы, ведущие к стойкой утрате трудоспособности и инвалидности.
При выявлении заболевания у осматриваемого врач заполняет статистический талон (ф.025/2-у); делает записи о состоянии здоровья в медицинской карте амбулаторного больного (ф.025/у). Лица, отнесенные к третьей группе здоровья берутся на диспансерный учет участковым врачом или врачом-специалистом. При взятии больного на диспансерный учет на больного заводится контрольная карта диспансерного наблюдения (ф.030/у), которая хранится у врача, осуществляющего диспансерное наблюдение за больным. В контрольной карте указываются: фамилия врача, дата взятия на учет и снятия с учета, причина снятия, заболевание, по поводу которого взят под диспансерное наблюдение, номер амбулаторной карты больного, его фамилия, имя, отчество, возраст, пол, адрес, место работы, посещаемость врача, записи об изменениях первоначального диагноза, сопутствующих заболеваниях, комплекс лечебно-профилактических мероприятий.
Проведение профилактического осмотра без последующих лечебно-оздоровительных и профилактических мероприятий не имеет смысла. Поэтому на каждого диспансеризуемого составляется план диспансерного наблюдения, который отмечается в контрольной карте диспансерного наблюдения и в медицинской карте амбулаторного больного.
2ой этап. Динамическое наблюдение за состоянием здоровья диспансеризуемых и проведение профилактических и лечебно-оздоровительных мероприятий.
Динамическое наблюдение за диспансеризуемым проводится дифференцированно по группам здоровья:
а) наблюдение за здоровыми (1 группа) - осуществляется в виде периодических медицинских осмотров. Обязательные контингенты населения проходят ежегодные осмотры по плану в установленные сроки. В отношении остальных контингентов врач должен максимально использовать любую явку пациента в медицинское учреждение. В отношении этой группы населения проводятся оздоровительные и профилактические мероприятия, направленные на предупреждение заболеваний, укрепления здоровья, улучшение условий труда и быта, а также пропаганда ЗОЖ.
б) наблюдение за лицами, отнесенными ко 2 группе (практически здоровые) имеет целью устранение или уменьшение факторов риска развития заболеваний, коррекцию гигиенического поведения, повышение компенсаторных возможностей и резистентности организма. Наблюдение за больными, перенесшими острые заболевания, имеет целью предупреждение развития осложнений и хронизации процесса. Частота и длительность наблюдения зависят от нозологической формы, характера процесса, возможных последствий (после острой ангины длительность диспансеризации составляет 1 месяц). Диспансерному наблюдению у врача-терапевта подлежат больные с острыми заболеваниями, имеющими высокий риск хронизации и развития тяжелых осложнений: острая пневмония, острая ангина, инфекционный гепатит, острый гломерулонефрит и другие.
в) наблюдение за лицами, отнесенными к 3 группе (хронические больные) - осуществляется на основе плана лечебно-оздоровительных мероприятий, который предусматривает число диспансерных явок к врачу; консультации врачей специалистов; диагностические исследования; медикаментозное и противорецидивное лечение; физиотерапевтические процедуры; лечебную физкультуру; диетическое питание, санаторно-курортное лечение; санацию очагов инфекции; плановую госпитализацию; реабилитационные мероприятия; рациональное трудоустройство и т.д.
Диспансерную группу больных хроническими заболеваниями, подлежащих диспансерному наблюдению врачами-терапевтами составляют больные со следующими заболеваниями: хронический бронхит, бронхиальная астма, бронхоэктатическая болезнь, абсцесс легкого, гипертоническая болезнь, НЦД, ИБС, язвенная болезнь желудка и 12-перстной кишки, хронический гастрит с секреторной недостаточностью, хронический гепатит, цирроз печени, хронический холецистит и ЖКБ, хронический колит и энтероколит, неспецифический язвенный колит, мочекаменная болезнь, хронический гломерулонефрит, хронический пиелонефрит, остеоартроз, ревматизм, ревматоидный артрит, часто и длительно болеющие. При наличии в поликлинике врачей узких специальностей профильные больные в зависимости от возраста и стадии компенсации могут находиться под диспансерным наблюдением у этих специалистов.
Группу диспансерных больных, подлежащих диспансерному наблюдению врачом-хирургом, составляют больные с флебитом и тромбофлебитом, варикозным расширением вен нижних конечностей, пострезекционные синдромы, хроническим остеомиелитом, эндартериитом, трофическими язвами и т.д.
В ходе динамического наблюдения намеченные мероприятия в течение года выполняются, корректируются, дополняются. В конце года на каждого диспансеризуемого заполняется этапный эпикриз, который отражает следующие моменты: исходное состояние больного; проведенные лечебно-оздоровительные мероприятия; динамика течения заболевания; итоговая оценка состояния здоровья (улучшение, ухудшение, без изменений). Эпикриз просматривается и подписывается заведующим отделением. Во многих ЛПУ для удобства используются специальные бланки типа «план-эпикриз диспансерного наблюдения», которые вклеиваются в медицинскую карту и позволяют значительно сократить затраты время на оформление документации.
3ий этап. Ежегодный анализ состояния диспансерной работу в ЛПУ, оценка ее эффективности и разработка мер по ее совершенствованию (см. вопрос 51).
Проведение диспансеризации населения регламентируется следующими документами:
Приказ МЗ РБ №10 от 10.01.94 г. «Об обязательных медицинских осмотрах работающих, занятых во вредных и опасных условиях труда» (приложение 1).
Приказ МЗ РБ №159 от 20.10.95 г. «О разработке программ интегрированной профилактики и совершенствовании метода диспансеризации» (приложение 2).
Приказ МЗ РБ №159 от 27.06.97 г. «О выполнении программы интегрированной профилактики неинфекционных заболеваний (СИНДИ) в Республике Беларусь».
Статистический анализ диспансерной работы проводится на основе расчета трех групп показателей:
- показателей, характеризующих организацию и объем диспансеризации;
- показателей качества диспансеризации (активности врачебного наблюдения);
- показателей эффективности диспансеризации.
а) показатели объема диспансеризации
1. Охват диспансерным наблюдением больных данной нозологической формой:
 2.
Структура больных, состоящих на
диспансерном учете:
2.
Структура больных, состоящих на
диспансерном учете:

б) показатели качества диспансеризации
1. Своевременность охвата диспансерным наблюдением вновь выявленных больных:

2. Активность выполнения явок к врачу:
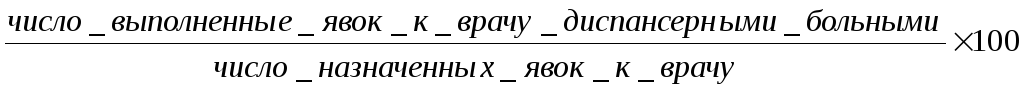
3. Процент госпитализированных диспансерных больных:

Аналогично рассчитывается активность выполнения других лечебно-диагностических и оздоровительных мероприятий среди диспансеризуемых (диетпитание, санаторно-курортное лечение, противорецидивное лечение и т.д.)
в) показатели эффективности диспансеризации
1. Изменения в состоянии здоровья диспансеризуемых (с улучшением, с ухудшением, без изменений)

2. Удельный вес больных, имевших обострение заболевания, по поводу которого осуществляется диспансерное наблюдение.

3. Заболеваемость с временной утратой трудоспособности диспансеризуемых (в случаях и днях):

4. Первичная инвалидность среди диспансеризуемых:

5. Летальность диспансеризуемых:
![]()
Анализ диспансерной работы проводится в конце года по участкам, по отделениям и по учреждению в целом дифференцированно по характеру патологии, показатели оцениваются их в динамике по сравнению с аналогичными показателями за другие годы.
Отделение медицинской реабилитации (ОМР) поликлиники. Структура, задачи. Порядок направления больных в ОМР.
Отделение медицинской реабилитации, в соответствии с приказом МЗ РБ №13 от 25.11.93, создается на базе функционирующего отделения восстановительного лечения и профилактики в любой поликлинике независимо от численности населения. Возглавляет отделение – заведующий врач-реабилитолог.
Структура ОМР поликлиники включает следующие кабинеты:
- лечебной физкультуры
- механотерапии
- массажа
- дневной стационар
- отделение восстановительного лечения.
Порядок направления больных в ОМР: прием больных и отбор на реабилитацию осуществляется врачебно-консультативной реабилитационной комиссией поликлиники (заведующий ОМР, врач, психотерапевт, иглорефлексотерапевт), врачами-реабилитологами. В отделение принимаются больные после острого периода заболевания, а также инвалиды с индивидуальными программами реабилитации.
Задачи отделения медицинской реабилитации:
- оценка последствий заболеваний и травм и качества диагностического процесса, реабилитационного потенциала больного;
- своевременная формирование индивидуальных программ реабилитация больных и инвалидов;
- использование комплекса всех необходимых методов восстановительного лечения;
- непрерывность, преемственность, индивидуальный подход при проведении реабилитационных мероприятий
- оценка эффективности реабилитации, трудовые рекомендации
Организация медицинской помощи в условиях стационара. Классификация стационарных организаций. Показатели обеспеченности стационарной помощью.
Стационарная помощь в РБ оказывается в следующих учреждениях:
а) стационарные отделения больниц
б) специализированные стационары
в) специальные диспансеры
Современный стационар (больница) - компексная медицинская организация, которая предназначена для обеспечения населения врачебной медицинской помощью (первичной врачебной, квалифицированной, специализированной), а также служит базой подготовки медицинских кадров, место проведения научных исследований.
Особенности стационарной медицинской помощи (СМП):
- оказывается при наиболее тяжелых формах патологии
- лечение больных часто сопровождается применением сложных методов исследования и современных технологий
- больные требуют постоянного круглосуточного наблюдения и интенсивного лечения
- стационар - учреждения, потребляющие основную часть материальных и технических рессурсов ЗО (70%).
Классификация стационаров:
1) по административно-территориальному признаку: республиканские, областные, городские, районные, участковые
2) по профилю: многопрофильные, общего типа, специализированные
3) по системе организации: объединенные с поликлиникой и самостоятельные
4) по мощности (объему деятельности): 6 категорий (от 25-30 коек до 800-1000 коек) и внекатегорийные (более 1000 коек). Наиболее рациональные больницы в 300-400 коек (охватывают население, экономически не обременительны).
В РБ 651 больница, из них 383 - городские, 268 - сельские.
Средняя мощность областной больницы 1000 коек, центральная районная больница 262-300 коек, участковая больница 29 коек.
Показатели, характеризующие стационарную помощь:
а) характеристика стационарного обслуживания
1) обеспеченность населения больничными койками

Рассчитывается на уровне конкретной территории (район, город, область, республика). Вычисляется по всем профилям коек (терапевтические, хирургические, педиатрические, инфекционные и т.д.)
2) структура коечного фонда

Рассчитывается на территориальном уровне и по больнице.
3) уровень госпитализированного населения (число госпитализированных на тысячу жителей) - показатель территориального уровня, характеризующий доступность стационарной помощи; вычисляется по профилям коек, отдельно для взрослых и детей

б) показатели использования коечного фонда
1) среднегодовая занятость койки в году (среднее число дней работы койки в году)

Вычисляется в целом по стационару и по отделениям. Средняя занятость койки в году для городских больниц 340 дней (без инфекционных и родильных), для сельских больниц - 310 дней. Меньший показатель свидетельствует о недогруженности коечного фонда (простое коек), более высокие значения показателя говорят о перегрузке стационара.
2) средняя длительность пребывания больного на койке (средняя длительность одной госпитализации)

Число пользованных больных = сумма поступивших в стационар, выбывших и умерших, деленная на 2.
Вычисляется по стационару и по отделениям, зависит от состава отделений в стационаре и профиля коек. При оценке деятельности стационара по этому показателю следует сравнивать одноименные показатели. Значение средней длительности пребывания больного на койке связаны с тяжестью заболевания, качества доклинической подготовки больного, своевременности госпитализации, качества диагностики и лечения в стационаре.
3) оборот койки (функция больничной койки) - среднее число больных, лечившихся в течение года на одной койке.
![]()
Рассчитывается по стационару и по отделениям, зависит от средней длительности пребывания больного на койке, времени простоя койки, загруженности стационара.
4) больничная летальность

Зависит от качества медицинского обслуживания в стационаре, состава больных по заболеваниям, полу, возрасту, тяжести заболевания, своевременности госпитализации.
в) качество медицинского обслуживания в стационаре
1) состав больных, лечившихся в стационаре

2) средняя длительность лечения больного в стационаре:

На его величину оказывает влияние факторы, не зависящие (пол, возраст, тяжесть заболевания, сроки поступления в стационар) и зависящие от работы стационара (сроки обследования больного в стационаре, своевременность постановки диагноза, эффективность применяемого лечения, возникновение осложнений)
3) летальность при отдельных заболеваниях

На величину данного заболевания влияет возраст больного, тяжесть заболевания, наличие сопутствующих заболеваний и осложнений, своевременность госпитализации, качество лечения, эффективность лечения.
4) досуточная летальность - летальность госпитализированных в течение первых суток с момента поступления больного в стационар

Зависит как от качества оказания догоспитальной помощи населению, так и от состояния интенсивной терапии в стационаре.
5) структура умерших в стационаре

6) показатель совпадения клинических и патологоанатомических диагнозов (вычисляется по данным патологоанатомического отделения)

г) хирургическая работа стационара
1) хирургическая активность

Число выбывших больных - сумма выписанных и умерших. Показатель зависит от профиля отделений в составе стационара, а также от удельного веса коек хирургического профиля.
2) летальность оперированных больных (послеоперационная летальность)
![]()
3) структура оперативных вмешательств
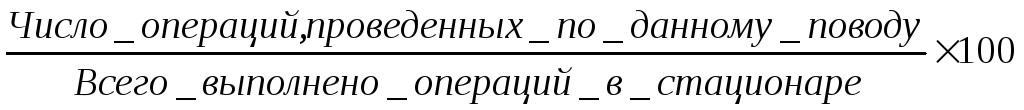
4) частота послеоперационных осложнений

Важнейшая характеристика качества оперативного лечения больных
д) экстренная хирургическая помощь в стационаре
1) поздняя доставка больных в стационаре

Зависит от своевременности обращения больного и качества работы скорой медицинской помощи.
2) структура больных, доставленных по экстренным показаниям

3) удельный вес оперированных больных по экстренным показаниям

4) летальность больных, доставленных по экстренным показаниям

При своевременной доставке отражает качество оказания экстренной хирургической помощи.
Показатели обеспеченности стационарной помощью - это в первую очередь обеспеченность населения больничными койками, уровень госпитализации, показатели использования коечного фонда.
Городская больница, задачи, структура, основные показатели деятельности. Документация.
Стационарная помощь в РБ оказывается в стационарных отделениях больниц, специализированных стационарах, специальных диспансерах. В стационарах оказывается помощь при наиболее тяжелых заболеваниях, требующих комплексного подхода к диагностике и лечению, в ряде случаев – оперативного вмешательства, постоянного врачебного наблюдения.
Больничные учреждения дифференцируются по
а) административно-территориальному положению: республиканские, областные, городские, районные, участковые;
б) по профилю: многопрофильные и специализированные;
в) по системе организации: объединенные и необъединенные с поликлиниками;
г) по объему деятельности: различной категорийности в зависимости от количества коек.
Задачи больниц:
- оказание высококвалифицированной и специализированной лечебной помощи на основе новейших достижений медицинской науки и практики;
- применение для обследования больного и установления диагноза методов и средств, недоступных в условиях поликлиники;
- повышение качества лечебно-профилактического обслуживания населения;
- проведение санитарно-просветительной работы среди пациентов с целью повышения их санитарной культуры;
- внедрение в практику обслуживания современных методов профилактики, диагностики и лечения.
Структура стационара:
1. управление - главный врач, заместители главного врача, кабинет медицинской статистики, медицинский архив, бухгалтерия и др.
2. лечебные отделения;
3. административно-хозяйственная часть.
Руководство больницей осуществляет главный врач, который организует работу учреждения в соответствии с Положением о нем, приказами и инструкциями органов управления здравоохранением и руководствуется действующим законодательством. Он отвечает за лечебно-профилактическую, административно-хозяйственную деятельность учреждения.
Заместитель главного врача по медицинской части непосредственно руководит и отвечает за качество лечебно-профилактической и санитарно-противоэпидемической работы больницы. Он руководит деятельностью заведующих отделениями и врачей, контролирует качество диагностики, лечения, питания и ухода за больными, с этой целью регулярно проводит обходы, проверяет истории болезни (качество их ведения, правильность и своевременность врачебных назначений и применяемых методов лечения). Особое внимание обращается на своевременность госпитализации, анализ случаев расхождений диагнозов, анализирует отдаленные результаты лечения. Заместитель главного врача обеспечивает проведение мероприятий по повышению квалификации медицинского персонала, разрабатывает план конференций и занятий с врачами и контролирует выполнение его. Он ответственен за правильную постановку медицинского учета и отчетности, составляет отчеты.
Штаты медицинского персонала отделения устанавливаются в зависимости от числа коек, типа и профиля учреждения. Основными в штатной структуре отделения стационара являются должности заведующего отделением, врача-ординатора, старшей медицинской сестры, сестры-хозяйки
Заведующий отделением осуществляет непосредственное руководство деятельностью медицинского персонала отделения, несет полную ответственность за качество лечения – организует и обеспечивает своевременное обследование и лечение больных, систематически контролирует работу ординаторов. Он проводит обход больных совместно с ординатором, проверяет правильность диагностики, обоснованность назначенных исследований и методов лечения, выписывает больных из отделения, визирует документы, эпикризы, составляет медицинские отчеты и анализирует эффективность работы отделения.
Врачи-ординаторы осуществляют лечение больных в стационаре, на одну должность в среднем приходится 25 коек.
Больной поступает в стационар:
- по направлению врача поликлиники. В направлении указывается наименование лечебного учреждения, Ф.И.О., дата рождения пациента, краткий анамнез, основной и сопутствующий диагноз; результаты лабораторного обследования, основные симптомы заболевания, вносится информация об аллергических проявлениях у пациента. Штамп учреждения, подпись врача разборчиво, дата.
- по направлению врача скорой помощи – сопроводительный лист скорой помощи ф.114/у;
- самотеком;
- переводом из другой больницы.
Основные показатели деятельности стационара - см. вопрос 37.
Основная учетная и отчетная документация стационара:
1. история болезни (медицинская карта стационарного больного)
2. журнал приемов больных и отказов в госпитализации
3. журнал для записи оперативных вмешательств
4. листок ежедневного учета больных и коечного фонда в отделении
5. карта выбывшего из стационара (ф.066/у)
6. книга патологоанатомических вскрытий
7. лист назначений
8. температурный лист
9. порционное требования.
Приемное отделение и приемный покой. Задачи. Функции врача приемного отделения больницы. Порядок поступления больных в больницу. Организация работы приемного отделения больницы. Документация. Мероприятия по профилактике внутрибольничных инфекций.
Организация работы приемного отделения.
Борьба за здоровье пациента начинается в стационаре с приемного отделения, поэтому это важнейшее подразделение, от того, насколько правильно и оперативно организована его работа, во многом зависит успех последующего лечения.
Приемное отделение обычно располагается на первом этаже и осуществляет круглосуточный прием плановых и экстренных больных. Работа ведется врачом приемного покоя (при мощности больницы свыше 400 коек) или дежурным врачом. Кроме того, в любое время суток к работе в приемном отделении могут быть привлечены врачи узких специальностей.
Функции приемного отделения:
- прием больных, их осмотр и обследование.
- установление диагноза и решение вопроса о госпитализации.
- оказание экстренной помощи
- регистрация поступивших и выбывших, заполнение паспортной части истории болезни.
- санитарная обработка поступивших.
- выполнение срочных анализов.
- организация консультации специалистов.
- наблюдение за больными,находившимися в диагностической палате.
- справочно-информационная работа.
Задачи врача приемного отделения
1.Тщательно собрать анамнез.
2.Установить потребность в экстренной помощи поступившему и обеспечить ее оказание.
3.Обследовать пациента с целью установления диагноза.
4.Установить показания или противопоказания к госпитализации (в случае отказа произвести запись в журнале отказов с указанием причины отказа).
5.Заполнить необходимые документы.
6.Направить в определенное отделение.
Различают следующие виды поступлений в стационар:
а) плановые (по направлению поликлиники) - в стационаре составляется график плановых мест по дням недели. Ведется журнал предварительной записи на госпитализацию плановых больных.
б) экстренные (доставка машиной скорой помощи)
в) поступление самотеком.
Госпитализация больных, доставленных скорой помощью, более сложна в организационном отношении, так как обычно включает неотложную диагностику, оказание экстренной помощи.
Документация приемного покоя: журнал регистрации госпитализируемых больных; история болезни, врачебное свидетельство о смерти.
Характеристика лечебно-охранительного, противоэпидемического и санитарно-гигиенического режимов в больнице.
Лечебно-охранительный режим - составная часть комплекса лечебной работы в стационаре. Это система мероприятий, направленных на создание наиболее благоприятных условий для больного, на поднятие нервно-психического тонуса и стимуляцию защитных и компенсаторных сил организма. В его основе лежит прежде всего внимание к больному, меры, способствующие повышению общего нервно-психического тонуса больных, устранению факторов, отрицательно влияющих на самочувствие (плохое освещение, неудобная постель, невкусно приготовленная пища и др). Важными элементами лечебно-охранительного режима является борьба с болью и страхом перед болью, отвлечение больного от "ухода в болезнь" (психологическая подготовка к операции, использование болеутоляюших средств). Для отвлечения больных необходимо обеспечить в стационарах наличие комнат отдыха, в детских стационарах организуется воспитательно-педагогическая работа.
Элементы лечебно-охранительного режима:
а) строгое соблюдение режима (свовременное и правильное питание, организация сна, досуга).
б) правильный выбор лекарственных средств
в) снятие страха перед проведением манипуляций
г) организация отдыха, особенно в вечернее время
д) эстетика учреждения
е) отношение с родственниками больного
Организация противоэпидемического режима является одним из важнейших разделов работы стационара, направленных на внутрибольничной инфекции, включает:
- предупреждение заноса инфекции в стационар
- предупреждение распространения инфекции
- создание в отделениях оптимальных санитарно-гигиенических условий с учетом характера и тяжести заболевания
В соотвествиии с Положением о государственном санитарном надзоре руководители лечебных учреждений являются ответственными за обеспечение необходимого санитарно-эпидемического режима
Большое значение имеет организация работы приемного отделения, соблюдение норматива площади на 1 койку, режим обработки и уборки палат, контроль за выполнением медперсоналом правил личной гигиены и т.д.
Виды медицинской помощи. Организация специализированной медицинской помощи населению. Центры специализированной медицинской помощи, их задачи.
Виды медицинской помощи - см. вопрос 34.
Медицинская помощь по уровню специализации:
а) общие виды медицинской помощи (терапевт, хирург, гинеколог)
б) основные виды специализированной медицинской помощи (психиатрия, фтизиатрия, неврология, кардиология, пульмонология)
в) узкоспециализированные виды медицинской помощи (торакальная хируригя, нейрохирургия, гематология, аллергология, сексопатология)
г) сверхузкоспециализированные виды медицинской помощи (трансплантология).
Принцип многоуровневого оказания СМП.
1-й уровень – скорая медицинская помощь – неотложная СМП оказывается специализированными бригадами скорой (40% - специализированные бригады).
2-ой уровень - амбулаторно-поликлиническая помощь - оказывается врачами поликлиник.
3-й уровень – консультативно–диагностические поликлиники и специализированные диспансеры – уточняют или устанавливают точный диагноз; обеспечивают проведение консультаций, диагностических исследований, выдачу заключений о состоянии здоровья и даче рекомендаций, осуществляют диспансеризацию больных.
Организация и содержание работы центров специализированной медицинской помощи
Центры СМП – это новая современная форма обслуживания населения по оказанию узкой или сверхузкой медицинской помощи на базе лечебных учреждений.
Выделяют: межрайонные, областные, республиканские.
Задачи центра СМП:
1) научно-методическое и организационное руководство специализированной службой на данной территории
2) оказание высококвалифицированной СМП по данной узкой специализации;
3) систематическая разработка и внедрение в практику современных медицинских технологий в области лечения больных
4) внедрение достижений науки в работу
5) проведение специализации и усовершенствование кадров по данной узкой специальности
6) анализ здоровья населения и разработка комплекса мероприятий по их профилактике
Больные направляются в центры из ТМО учреждений в соответствии с показаниями. После обследования и лечения дается указание и рекомендации по ведению этих больных на местах.
Есть больше 70 центров. Возглавляют центры – профессора и доценты, врачи с большим опытом.
Центр состоит из:
лечебно-профилактические учреждения;
кафедры усовершенствования;
научных подразделений.
Основные направления совершенствования стационарной и специализированной помощи в Республике Беларусь.
Основные направления совершенствования стационарной медицинской помощи:
а) интенсификация лечебного процесса
б) перепрофилирование больниц и отделений (реструктуризация) для краткосрочного и долгосрочного пребывания, различной интенсивности лечебно-диагностического процесса, сохранения незагруженных отделений городских клинических больниц (с учетом заданий на чрезвычайные ситуации мирного времени) с созданием:
1) больниц, отделений, палат интенсивного лечения для коррекции неотложных состояний и
лечения пациентов в ограниченный период (не более 5–6 дней)
2) больниц, отделений, палат для долечивания (после завершения острого периода заболевания);
3) подразделений медицинской реабилитации на амбулаторном, стационарном и санаторном этапах (для восстановления ограничений жизнедеятельности, возникших в результате перенесенных заболеваний и травм, у лиц, имеющих определенный реабилитационный потенциал).
4) больниц, отделений, палат медико-социальной помощи (преимущественно для решения социальных проблем, жизненных ситуаций, улучше ния состояния здоровья больных пожилого возраста)
в) увеличение ответственности и экономической самостоятельности стационаров
г) обеспечить развитие сети дневных стационаров в больницах
д) провести стандартизацию медицинской помощи (путем создания протоколов диагностики и лечения и т.д.)
Основные направления совершенствования специализированной помощи в РБ:
а) реструктуризация коечного фонда - обеспечение рационального количества и соотношения коек по уровню интенсивности лечебного процесса (восстановительные койки, койки для длительного пребывания хронических больных, койки для медицинско-санитарной помощи).
б) концентрация СМП и высоких медицинских технологий путем создания специализированных центров
в) обеспечение четкой организационной структуры каждой специализированной службы
г) разработка и пересмотр основных протоколов диагностики и лечения заболеваний
д) разработка государственной программы по развитию специализированной медицинской помощи
Охрана здоровья женщин и детей в Республике Беларусь. Законодательные документы, регламентирующие вопросы охраны здоровья женщин и детей в Республике Беларусь. Управление. Медицинские организации.
Охрана материнства и детства (ОМД) - комплекс социально-экономических и лечебно-профилактических мероприятий, направленных на оптимизацию образа жизни семьи, укрепление здоровья женщин и детей и позволяющий женщине совмещать материнство с участием в общественной и производственной жизни страны.
Законодательные акты, регламентирующие ОМД:
а) конституция РБ - 2 статьи: 32 ст. - брак, семья, материнство, отцовство и детство находятся под охраной государства; 45 ст. - данным контингентам гарантируются права на охрану здоровья
б) з-н о правах ребенка (1993 г.). Ребенок - лицо до 18 лет включительно.
в) З-н о Здравоохранении (2002 г), раздел "Охрана материнства и детства".
г) трудовое законодательство.
Этапы организации и медицинские учреждения ОМД:
I. Оказание помощи женщинам до беременности, подготовка к материнству, планирование семьи (женская консультация, консультация "Брак и семья", медико-генетические консультации)
II. Мероприятия по антенатальной охране плода (женские консультации, детская и взрослая поликлиники)
III. Интранатальная охрана плода и рациональное ведение родов (родильный дом)
IV. Охрана здоровья новорожденного (родильный дом, детская поликлиника, стационар)
V. Охрана здоровья детей дошкольного возраста (детские поликлиники, больницы, сады, школы)
VI. Охрана здоровья детей школьного возраста
Разделы ОМД: акушерско-гинекологическая помощь и лечебно-профилактическая помощь детям.
Руководство службой Охраны здоровья матери и ребенка:
1. На уровне республики: министерство Здравоохранения → управление медицинской помощь → отдел медицинской помощи матерям и детям → 2 штатных специалиста: главный акушер-гинеколог и главных педиатр республики
2. Областной уровень: управление ЗО при областном исполкоме → 2 штатных специалиста (главный акушер-гинеколог и главный педиатр области)
3. Районный уровень: ЦРБ → главный врач.
В зависимости от численности района специалисты: если больше 70 тыс. вводится должность заместителя главного врача ЦРБ по родовспоможению и детству, а заведующий акушерско-гинекологическим отделением выполняет должность главного акушер-гинеколога и главного педиатра района; если меньше 70 тыс. есть штатная должность главного педиатра района, а главный акушер-гинеколог района - заведующий акушерско-гинекологическим отделением
Современные проблемы здоровья женщин. Организация акушерско-гинекологической помощи в Республике Беларусь.
Актуальность проблемы охраны здоровья и женщин:
1. В структуре взрослого населения 55% женщин
2. Женское население активно занято в производстве
3. Женщины играют главную роль в воспроизводстве будущих поколений.
Проблемы демографии:
- суммарный коэффициент рождаемости - в РБ 1,2 (норма - 2,5 для естественного воспроизводства населения)
- коэффициент брутто - в РБ 0,67, норма не менее 1,2
- коэффициент нетто - в РБ 0,66, норма не менее 1,0.
Проблемы здоровья женщин:
1) разница между ожидаемой продолжительностью мужчин и женщин в 2005 г. 62 и 75 лет.
2) показатели материнской смертности - в РБ в 2005 г. 15,5 (самый низкий показатель в СНГ, по рекомендациям ВОЗ не > 10,0). Основная причина - внебольничные аборты.
3) большое число абортов: 72 аборта на 100 родившихся живыми в РБ. Только три последних года число абортов ниже числа родов.
4) заболеваемость женщин больше чем мужчин, но смертность меньше. Уровень заболеваемости женщин 1500-1900 на 1.000, у мужин 1100-1300 на 1.000 чел. В динамике показатель повышается.
5) онкология у женщин за последние 10 лет повысилась на 30%. Рак молочной железы - 32% всей онкологии, пятилетняя выживаемость больше 70%
6) повышение психических заболеваний и депрессивных расстройств: 26% женщин имеют депрессивные расстройства
7) заболеваемость беременных женщин - 160-180 на 100 закончивших беременность: гестозы и анемии - по 30%, болезни мочеполовой системы, дисфункция щитовидной железы - по 10-15%.
8) ВИЧ-инфицирование: 10 лет назад соотношение мужчин и женщин 2:1 (внутривенный путь передачи), теперь - 1:1 (половой путь передачи).
Учреждения акушерско-гинекологической помощи в Республике Беларусь:
1. Родильные дома: самостоятельные и объединенные (например, с женской консультацией); от вида помощи - специализированные и неспециализированные
2. Родильные и гинекологические отделения больниц общего профиля
2. Самостоятельные гинекологические больницы
4. Женские консультации - по организации: самостоятельные и объединенные со стационаром
5. Гинекологические санатории для матери и ребенка
6. Республиканский научно-практический центр "Мать и дитя"
7. Консультация "Брак и семья" (в РБ 14)
8. Медико-генетические консультации (в РБ 6).
Структура, организация и содержание работы женской консультации. Разделы работы врача акушера-гинеколога, характеристика, нормы нагрузки, учетные документы. Показатели работы по обслуживанию беременных женщин.
Внебольничная акушерско-гинекологическая помощь женщинам оказывается в специальных организациях амбулаторно-поликлинического типа, основным из которых является женская консультация. Женская консультация - организация диспансерного типа.
ЖК может быть как самостоятельным организацией, так и структурным подразделением родильного дома, поликлиники, медсанчасти, больницы и т.д. ЖК взаимодействует с акушерско-гинекологическим стационаром, перинатальным центром, взрослой и детской поликлиникой, центром планирования семьи и репродукции, станцией скорой и неотложной медицинской помощи и другими лечебно-профилактическими организациями (медико-генетическая служба, консультативно-диагностические центры, кожно-венерологические, противотуберкулезные диспансеры и др.).
Структура женской консультации: предусмотрено наличие следующих подразделений:
управление;
регистратура;
кабинеты: a) участковых акушеров-гинекологов; б) врачей-специалистов (терапевт, стоматолог);
операционная с предоперационной;
процедурные кабинеты для: a) влагалищных манипуляций; б) внутривенных и подкожных вливаний;
стерилизационная;
диагностическая служба:
a) эндоскопический кабинет;
b) кабинет УЗИ;
c) лаборатория;
кабинет для психопрофилактики и занятий «Школы матерей»;
кабинет контрацепции (планирования семьи);
социально-правовой кабинет.
В число помещений женской консультации входят вестибюль, гардероб для больных и персонала, туалеты для женщин и персонала, кабинет сестры-хозяйки, хозяйственные и служебные помещения.
Задачи женской консультации:
Профилактика акушерской патологии и оказание квалифицированной амбулаторной акушерской помощи женщинам во время беременности и в послеродовом периоде, подготовка к родам, грудному вскармливанию.
Профилактика гинекологической патологии и оказание квалифицированной амбулаторной гинекологической помощи женщинам, девочкам и подросткам.
Диспансеризация женского населения. Подготовка к беременности женщин из группы резерва родов (ГРР).
Проведение мероприятий по контрацепции.
Обеспечение женщин правовой защитой в соответствии с законодательством охране материнства и детства.
Проведение мероприятий по повышению знаний санитарной культуры населения в области охраны репродуктивного здоровья, профилактики материнской и перинатальной заболеваемости и смертности.
Организация работы женской консультации.
1. В крупных городах лучшая по показателям работы ЖК выделяется как базовая, которая кроме обычной работы выполняют функции акушерско-гинекологического поликлинического консультационного центра. В ней оказываются все виды специализированной акушерско-гинекологической помощи (лечение гинекологических заболеваний в детском возрасте, бесплодного брака, эндокринных заболеваний и др.)
2. Работа ЖК строится по участково-территориальному принципу. Один акушерский участок равен примерно двум терапевтическим. Обслуживают акушерско-гинекологический участок акушер-гинеколог и акушерка. Норма нагрузки акушер-гинеколога на приеме в женской консультации - 4,75 посещений в час, при посещении больного на дому - 1,25 в час.
3. Принцип участковости позволяет акушеру-гинекологу осуществлять постоянную связь с участковым терапевтом, терапевтом женской консультации и другими специалистами (принцип преемственности). Это способствует своевременному взятию на учет беременных женщин, решению вопросов о возможности беременности у женщин, страдающих экстрагенитальной патологией, всестороннему их обследованию и установлению соответствующего режима и лечения, а в необходимых случаях и совместного диспансерного наблюдения.
4. Благополучное родоразрешение беременных во многом зависит от своевременной постановки их на учет, регулярности, полноты обследования и качества наблюдения за ними во время беременности.
5. Организация медицинской помощи беременным на амбулаторно-поликлиническом этапе:
а) главный принцип динамического наблюдения за беременными - комплексное обследование, включающее медицинский контроль состояния здоровья женщины, течения беременности, развития плода и оказание профилактической и лечебной помощи как матери, так и «внутриутробному пациенту».
б) при первом обращении беременной в консультацию на нее заводится индивидуальная карта беременной и родильницы (ф. №111/у), куд заносятся паспортные сведения, данные тщательно собранного анамнеза, данные предыдущих осмотров женщины и данные гинекологического осмотра. Объем обследования беременных при первичном взятии на диспансерный учет выполняется в соответствии с «Временными протоколами обследования и лечения». В объем обследования беременных при первичном взятии на учет необходимо включать исследование крови на гепатиты В и С, исследование TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирус, герпес), биохимические анализы крови (глюкоза, общий белок, железо, мочевина, креатинин, холестерин), гемостазиограмму.
в) все беременные должны быть обследованы терапевтом в течение беременности не менее двух раз: после первого осмотра акушера-гинеколога и после 30 недель беременности. При первом поселении терапевт женской консультации оценивает состояние жизненно-важных органов женщины, запрашивает выписку из амбулаторной карты пациентки (если таковая не запрашивалась при взятии на учет в группу «Резерв родов»), решают о необходимости участкового акушер-гинеколога и возможности вынашивания беременности
г) при нормальней течении беременности женщина посещает женскую консультацию 1 раз в месяц в первую половину беременности, 2 раза - во вторую и 3-4 раза а месяц после 32 недель, всего - 14-16 посещений.
д) в алгоритм пренатального мониторинга участковому акушер-гинекологу необходимо включать трехкратный ультразвуковой скрининг беременных в сроках 9-11, 16-20 и 24-26 недель, а по показаниям - чаще. Это позволяет диагностировать различные нарушения в системе мать-плацента-плод более чем у 53% беременных
е) для осуществления преемственности в наблюдений за беременной в женской консультации и родильном доме на руки каждой беременной в 32 недели беременности выдается обменная карта родильного дома, родильного отделения больницы (ф. № 113/у). В карту заносятся основные данные о состоянии здоровья женщины и течении беременности. Она состоит из трех отрывных талонов, 1-ый - сведения ЖК о беременной - заполняется в ЖК и хранятся в истории родов, 2-ой - сведения родильного дома (отделения) о родильнице -заполняется в акушерском стационаре и выдается женщине на руки для передачи в ЖК, где подробно описываются особенности течения родов, .послеродового периода и состояние родильницы. В 3-й талон - сведения родильного дома (отделения) о новорожденном, акушер-гинеколог и неонатолог вносят данные об особенностях родов и состоянии новорожденного, которое вызывает необходимость специального наблюдения за ним после выписки из стационара. Талон выдается матери для передачи в детскую поликлинику (консультацию).
ж) с целью обследования жилищно-бытовых .условий беременной, контроля за соблюдением рекомендованного режима, обучения правилам личной гигиены проводится патронаж беременных средними медицинскими работниками (акушерками). Первый патронаж осуществляется через 2 недели после взятия беременной на учет.
з) в послеродовом периоде женщина должна посетить акушерку ФАПа или врача через 2-3 недели после родов, повторное посещение - через 4-5 недель после родов. Родильницы, не посетившие врача после родов, подлежат патронажу на дому. Во время каждого посещения (патронажа на дому) беременной родильнице) даются необходимые рекомендации по личной гигиене, до режиму труда, отдыха, питания и т д.
и) в женской консультации функционирует «Школа матерей» (ее посещают с 16 недель беременности), ее цель - подготовка женщины к будущему материнству и уходу за ребенком. Во 2-ой половине беременности (32-34 недели) проводятся 5-6 занятий по психопрофилактической подготовке к родим.
к) план родоразрешения должен составляться вовремя беременности с учетом прогнозирования всех факторов риска. В родовспомогательных лечебно-профилактических организациях I уровня следует проводить только нормальные срочные роды у женщин без наличия перинатальных и других факторов риска. При наличии патологии беременных и экстрагенитальных заболеваний у матери осуществляется дородовая госпитализация в межрайонные перинатальные центры (МПЦ) II и III уровня в плановом порядке. Госпитализация для досрочного родоразрешения в сроке беременности более 22 недель должна осуществляться в МПЦ П-Ш уровня, а при необходимости более раннего родоразрешения (до 11 недель) - только в МПЦ III уровня.
л) каждый случай неблагоприятного исхода беременности и родов для матери и плода анализируется, делаются соответствующие организационные и административные выводы.
м) важное значение в работе врачей акушеров-гинекологов женской консультации имеет организация планирования семьи и формирование групп «резерва родов». Планирование семьи и формирование группы «резерва родов» направлено на решение 2-х основных задач: избежать нежеланной беременности (путем сексуального воспитания, внедрения современных форм и методов контрацепции) и иметь только желанных и здоровых детей.
н) в ЖК оказывается и социально-правовая помощь: разъяснение женщинам законов по охране прав и здоровья матери и ребенка. Юрист социально-правового кабинета, по согласованию с врачом консультации, через администрацию предприятий и учреждений принимает меры по рациональному трудоустройству беременных, кормящих матерей и больных женщин, охране их труда, быта, осуществляет контроль за соблюдением всех льгот, предусмотренных законодательством.
6. Организация амбулаторно-поликлинической гинекологической помощи женщинам:
Организация амбулаторно-поликлинической гинекологической помощи населению предусматривает проведение мероприятий по профилактике гинекологических заболеваний, раннему их выявлению и оказанию лечебной и реабилитационной помощи гинекологическим больным.
Врачи акушеры-гинекологи выявляют гинекологические заболевания или высокий риск их развития при обращении женщин в женскую консультацию, в т.ч. и по поводу беременности, при осмотре женщин на дому (по вызову или при активном посещении врачом), а также при проведении профилактических осмотров в ЖК. Кроме того, выявление гинекологических заболеваний осуществляется также в процессе проведения индивидуальных или массовых профилактических осмотров на предприятиях или в учреждениях и организациях. С этой целью при территориальных поликлиниках организованы смотровые кабинеты. Все женщины с 18 лет, впервые обратившиеся в текущем году в поликлинику, направляются в смотровой кабинет, где акушерка проводит их осмотр. Страдающие гинекологическими заболеваниями или с подозрением на них направляются на консультацию к гинекологу.
Профилактическим гинекологическим осмотрам подлежат девочки-подростки в возрасте 15-18 лет; женщины старше 18 лет, постоянно проживающие в районе деятельности женской консультации; работницы предприятий и учреждений зоны обслуживания данной консультации. Профилактические осмотры проводятся не реже, чем каждые 6 месяцев для женщин до 40 лет, и не реже чем каждые 4 месяца после 40 лет. На каждую женщину, первично обратившуюся в женскую консультацию в связи с жалобами, либо по направлению других специалистов, а также для профилактического осмотра в регистратуре заводится «Медицинская карта амбулаторного больного» (форма №025/у).
По результатам профилактических осмотров врач акушер-гинеколог формирует группы риска, в том числе по развитию возможных нарушений репродуктивной системы: воспалительных процессов половых органов; нарушений менструальной функции; онкологической патологии женской половой сферы. При взятии больных женщин на учет акушер-гинеколог заполняет "Контрольную карту диспансерного наблюдения". Для каждой больной женщины в зависимости от патологии составляется индивидуальный план диспансерного наблюдения, согласно которому женщина наблюдается в женской консультации.
Гинекологические больные, нуждающиеся в стационарном лечении, направляются в соответствующие гинекологические отделения или больницы.
7. Формирование групп резерва родов (ГРР).
Контроль за деятельностью акушерской и терапевтическая служб по формированию ГРГ осуществляют главные врачи территориальных поликлиник и заведующие женскими консультациями.
Ежегодно, по состоянию на 1 января текущего года на основании данных районных отделов статистики, в территориальных поликлиниках и женских консультациях формируются списки женщин фертильного возраста.
В ГРР включают женщин репродуктивного возраста с 18 до 49 лет не имеющих детей или имеющих одного ребенка. Из ГРР исключаются женщины, перенесшие операции, которые привели к утрате детородной функции.
Участковые врачи-терапевты поликлиник передают врачам акушерам-гинекологам женских -консультация списки женщин из социально неблагоприятных семей, а также имеющих экстрагенитальную патологию, которая является абсолютным противопоказанием к беременности (Приказ МЗ РБ №71 от 1994 г. «О порядке проведения операций искусственного прерывания беременности»). Эти женщины должны подлежать обязательной контрацепции и исключаются из ГРР.
Женщины ГРР, обратившиеся впервые в женскую консультацию, а также находящиеся под наблюдением акушера-гинеколога .подлежат обязательному обследованию, активному динамическому наблюдению терапевтической службой поликлиники или врачом терапевтом женской консультации.
Осмотр врача акушера-гинеколога должен осуществляться каждые 6 месяцев.
По результатам терапевтических и гинекологических осмотров женщина ГРР должна быть отнесена к одной из групп динамического наблюдения:
- группа пассивного наблюдения – практически здоровые (ГРР1). Ежегодный объем обследования минимальный (см. выше);
- группа активного наблюдения (ГРР2):
а) ГРР2а – гинекологические больные (в том числе, состоящие на учете по бесплодию). Объем обследования должен быть достаточным для установления диагноза и назначения лечения;
б) ГРР2б – имеющие экстрагенитальную патологию. Объем обследования определяется терапевтом или другими узкими специалистами;
- ГРР3 – проходящие прегравидарную подготовку (в том числе, вступившие в брак в данном году). Объем обследования зависит от состояния здоровья и стандартов проведения прегравидарной подготовки.
В регистратуре на женщину из ГРР заводится медицинская карта амбулаторного больного (ф. 025/у), которая маркируется в правом верхнем углу титульного листа индексом РР1 PP2а, РР2б, РР3, в соответствии с установленной группой резерва родов. Амбулаторные карты ГРР1, ГРР3 хранятся в регистратуре, ГРР2а находятся в кабинете акушера-гинеколога, а ГРР2б - в кабинете терапевта для динамического контроля за больной.
Сведения о каждой женщине ГРР из поликлиники передаются через отделения профилактики в женские консультации в виде талона-информации ежемесячно. Сведения о женщинах ГРР акушеры-гинекологи и терапевты женских консультаций ежемесячно передают участковым терапевтам территориальных городских поликлиник с указанием в талоне-информации сведений о проведенных диагностических и лечебно-оздоровительных мероприятий на каждом этапе (женская консультация, роддом, гинекологические стационары и т.д.).
8. Организации родовспоможения, и прежде всего женские консультации, проводят санитарно-просветительную работу по предупреждению абортов, разъяснению их вреда для здоровья женщины, а также знакомят со средствами контрацепции. Средствами контрацепции должны обеспечиваться бесплатно женщины, имеющие абсолютные медицинские противопоказания к беременности, неимущие и малоимущие граждане.
Показатели работы по обслуживанию беременных женщин.
а) оценка деятельности ЖК
1) своевременность поступления беременных под наблюдение консультации:
а. раннее поступление:
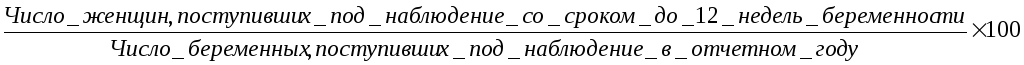
б. позднее поступление (после 28 недель беременности) - вычисляется аналогично раннему поступлению.
2) полнота охвата беременные диспансерным наблюдением:
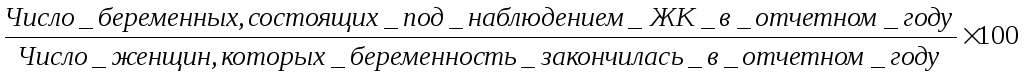
3) полнота и своевременность обследования беременных:
а) процент беременных, осмотренных терапевтом - из числа состоящих на учете на начало года и поступивших, под наблюдение в отчетном году

б) процент беременных, обследованных на реакцию Вассермана, на резус принадлежность рассчитывается аналогично
4) среднее число посещений беременными и родильницами женской консультации:
Число женщин, родивших в отчетном году
а) до родов:

б) в послеродовом периоде:

При правильной организации работы беременные должны посетить женскую консультацию 14-16 раз, а родильницы не менее 2-3 раз.
в) процент женщин, непоступивших под наблюдение консультации:

Этот показатель должен быть равен нулю.
5. Частота ошибок в определении срока беременности и родов:

Аналогично вычисляется процент женщин, родивших позже установленного срока беременности и родов.
6. Исходы беременности:
а) процент беременностей, закончившихся родами:

Процент преждевременных и запоздалых родов рассчитывается аналогично.
б) частота абортов:
![]()
в) процент абортов:

г) процент внебольничных абортов:
![]()
д) соотношение абортов и родов:
![]()
Кроме того, рассчитывают:
7. Частота осложнений беременности.
8. Частота и структура заболеваемости беременных.
9. Частота и структура гинекологической заболеваемости.
Родильный дом, структура, организация работы. Характеристика лечебно-охранительного и противоэпидемического режимов. Показатели деятельности родильного дома. Документация.
Стационары службы родовспоможения представлены акушерско-гинекологическими отделениями и родильными отделениями либо родильными домами в структуре районных ТМО, городскими, областными родильными домами акушерско-гинекологическим и отделениями многопрофильных больниц, клиническими родовспомогательными учреждениями, являющимися базами кафедр акушерства и гинекологии, НИИ охраны материнства и детства.
Все роды обязательно должны проводиться в родовспомогательном стационаре врачом акушером-гинекологом совместно с анестезиологом-реаниматологом и неонатологом. При наличии экстрагенитальной патологии необходимо участие терапевта и врачей других специальностей (по показаниям).
В родильных отделениях ЛПУ I уровня родоразрешаются повторно беременные (до 3 родов включительно) и первобеременные без акушерских осложнений и экстрагенитальной патологии. Остальные женщины должны быть родоразрешены в ЛПУ II-III уровней.
Родильный дом - лечебно-профилактическая организация, обеспечивающая стационарную акушерско-гинекологическую помощь женщинам в период беременности, родов, в послеродовом периоде и медицинскую помощь новорожденным детям.
Структура родильного дома: пять обязательных отделений:
Приемно-пропускной блок (приемное отделение).
1-е (физиологическое) акушерское отделение - 50-55% от общего числа акушерских коек.
2-е (обсервационно-изоляционное) акушерское отделение (палаты) - 20-25% от общего числа акушерских коек.
Отделение (палаты) патологии беременности – 25-30% от общего числа акушерских коек.
Отделение (палаты) для новорожденных детей в составе 1-го и 2-го акушерских отделений.
Кроме того, в родильном доме обязательно должны быть:
лаборатория,
рентген-кабинет,
кабинет УЗИ,
физиотерапевтический кабинет,
выписная комната,
хозяйственная служба.
При наличии гинекологического отделения в составе родильного дома ему отводится примерно 25-30% от общего числа коек. В обязательном порядке оно должно быть изолированным и иметь собственное приемное отделение. По нормативам, на акушерские койки выделяется 60%, а на гинекологические - 40% всего коечного фонда родовспомогательных организаций. В гинекологическом отделении имеется три профиля коек: для консервативного лечения больных, оперативного лечения и искусственного прерывания беременности.
Организация работы родильного дома (РД).
1. Планировка РД должна обеспечивать полную изоляцию женщин, поступивших для родоразрешения в различные отделения, при строгом соблюдении санитарно-гигиенических норм. В приемно-пропускном блоке оборудуются отдельные смотровые для каждого акушерского отделения. Пути следования беременных в эти отделения не должны перекрещиваться. В каждой смотровой комнате предусматривался специальное помещение для санитарной обработки поступающих женщин, оборудованное туалетом и душевыми. В вестибюле беременная иле роженица снимает верхнюю одежду и проходит в помещение фильтра. В фильтре врач или акушерка решает в какое из отделений направить женщину. После этого проводится регистрация в Журнале приема беременных и рожениц (ф. №002/у). Заполняется паспортная часть истории родов (ф. №096/у), производится общее обследование женщины: взвешивание, измерение роста, окружности живота, высоты стояния матки над лоном, определение положения и предлежания плода, выслушивание сердцебиения плода, определяются группа крови и резус-фактор. После санитарной обработки женщина получает пакет со стерильным бельем и направляется в соответствующее отделение роддома.
2. В каждом акушерском отделении выделяются следующие структурные элементы:
1) родовой блок - имеет в своем составе предродовую (10-12% количества коек в отделении); родовую (родовой зал); большую и малую операционные; палату интенсивной терапии для новорожденных детей.
ого дома
кой
консультаия современных форм и методов
контрацепции)
3) палаты (отделение) для новорожденных.
Операционные должны быть оборудованы всем необходимым для обработки разрывов промежности, ручного отделения последа, кесарева сечения, ампутации матки.
Первый туалет новорожденного, обработка глаз, измерение длины и массы тела ребенка проводятся акушеркой в родовом зале. Через 2-2,5 часа после нормальных родов женщина переводится в послеродовое отделение (палаты), новорожденный – в палату для новорожденных. Кроме этого в родильных домах имеются также палаты совместного пребывания матери и ребенка.
Число детских коек в отделении (палатах) новорожденных должно соответствовать числу материнских коек в послеродовом отделении. Из них 10-12% выделяется для недоношенных и ослабленных детей.
3. Ежедневно данные наблюдения за ребенком вносятся врачом в «Историю развития новорожденного» (ф. №097/у). Домой выписываются только здоровые дети. О дне выписки ребенка домой обязательно телефонограммой сообщают в территориальную детскую поликлинику. Глубоко недоношенных и больных детей переводят в специализированные детские отделения.
4. С целью снижения материнской и перинатальной смертности, улучшения качества обслуживания беременных в областных центрах и крупных городах организуются специализированные отделения для беременных женщин с сердечно-сосудистой патологией, диабетом, послеродовыми септическими заболеваниями и т. д.
5. Большое значение в нормальной деятельности акушерских стационаров по профилактике гнойно-септических заболеваний беременных, рожениц, родильниц, среди новорожденных имеет соблюдение санитарно-гигиенических правил. В акушерских стационарах должны неукоснительно выполняться следующие требования:
- строгий отбор и своевременная изоляция больных женщин от здоровых при поступлении и во время пребывания в родильном доме (отделении);
- обязательная цикличность в заполнении детских и материнских палат;
- соблюдение всех санитарных требований, регулярная текущая и не реже 1 раза в год профилактическая санитарная обработка (полная дезинфекция) всего родильного дома (отделения);
- правильная организация ухода за родильницами и новорожденными; » достаточная обеспеченность отделений бельем;
- соблюдение медицинским персоналом правил личной гигиены и регулярный врачебный контроль за здоровьем персонала.
6. Течение и исход родов должны фиксироваться в Истории родов и в Журнале записи родов в стационаре, оперативные вмешательства – в Журнале записи оперативных вмешательств в стационаре.
Анализ помощи в родах предусматривает оценку оказания акушерской, анестезиологической, терапевтической, гематологической и медицинской помощи других узких специалистов. При возникновении экстренных акушерских ситуаций, требующих консультативной помощи необходима своевременная организации консилиумов и вызова специалистов по санитарной авиации (областной, республиканской).
Показатели деятельности родильного дома:
1. Частота осложнений во время родов или послеродовых заболеваний на 100 закончивших беременность:
![]()
Особое внимание должно быть уделено случаям массивных кровотечений, разрывов шейки матки, промежности, мочеполовым и кишечно-влагалищным свищам, а также септическим заболеваниям. Аналогично рассчитывается частота оперативных пособий при родах (кесарево сечение, применение акушерских щипцов), частота преждевременных и запоздалых родов.
2. Патологические роды:
а) частота предлежаний плаценты (неправильного положения плода):
![]()
3. Послеродовая заболеваемость:
а) частота осложнений в послеродовом периоде:

б) частота гнойно-септических осложнений у родильниц:

4. Заболеваемость новорожденных (доношенных, недоношенных):
![]()
5. Показатели смертности:
а) показатель смертности беременных, рожениц, родильниц (по данным данного родильного дома):
![]()
б) показатель материнской смертности -- рассчитывается для административной территории по методике, предложенной ВОЗ (1989 г.):

в) мертворождаемость:

Данный показатель в ряде случаев рассчитывается в процентах
г) показатель неонатальной смертности:

д) показатель ранней неонатальной смертности:

е) показатель поздней неонатальной смертности:

ж) показатель постнеонатальной смертности:

з) показатель перинатальной смертности:

Организация лечебно-профилактической помощи детскому населению. Ведущие проблемы здоровья детей.
Учреждения лечебно-профилактической помощи детскому населению:
1. Детская поликлиника: объединенная и самостоятельная
2. Сельская врачебная амбулатория с врачом-педиатром
3. ФАП - доврачебная помощь
4. Диспансеры профильного плана (дерматологический, туберкулезный)
5. Научно-исследовательские институты/РНПЦ
6. Детские больницы: объединенные и самостоятельные
7. Детские санатории
8. РНПЦ "Мать и дитя"
9. Молочная кухня
10. Дом ребенка.
Медико-социальные проблемы здоровья детей и подростков:
1)
численность детей в РБ снижается, на
протяжении 5 лет составила 18% от всего
населения. Показатель рождаемости в
2005 г. - 9,2![]() .
26% детей живет в сельской местности.
Младенческая смертность низкая, в 2005
г. - 6,4
.
26% детей живет в сельской местности.
Младенческая смертность низкая, в 2005
г. - 6,4![]() ,
имеет тенденцию к убыли. Структура
младенческой смертности:
,
имеет тенденцию к убыли. Структура
младенческой смертности:
1. состояния, преобладающие в перинатальном периоде - 37%
2. врожденные аномалия развития - 33%
3. внешние причины (травмы и отравления) - 7% (в 2005 г. из 305 умерших - 21 от внешних причин)
4. инфекционные болезни
2) заболеваемость детей увеличивается. Уровень заболеваемости детей составил 170.000 на 100.000 населения. Структура первичной заболеваемости детей:
1. болезни органов дыхания - 70%
2. травмы и отравления - 5%
3. инфекционные и паразитарные заболевания - 4,7%
Заболеваемость у подростков меньше, чем у детей, но постоянно возрастает. В 2005 г. составила 110 тыс. на 100.000 подростков. Структура первичной заболеваемости подростков:
1. болезни органов дыхания - 62%
2. травмы и отравления - 8%
3. болезни кожи и подкожной жировой клетчатки - 5,7%
3) заболеваемость хронической патологией увеличивается, соотношение общей и первичной заболеваемости для детей и подростков 1,75:1,0. Пики заболеваемости в детском возрасте 2-3 г и 6-7 лет. Самый низкий уровень заболеваемости 10-14 лет. Для заболеваемости детей характерно активное накопление хронической патологии: 15% у первоклассников, 80-90% у выпускников.
4) растет социально обусловленная патология, повышается заболеваемость органов пищеварения (у дошкольников - 5 место, в 14 лет - 2-3 место)
5) разница заболеваемости среди полов: до 7 лет - чаще у мальчиков, старше 7 лет - девочки.
6) заболеваемость в неполных семьях в 1,6 раз больше, чем в полных; в 2 раза чаще ОРВИ осложняется бронхитом и пневмонией, травмы и отравления чаще в 2,2 раза
7) продолжительность грудного вскармливания влияет на заболеваемость бронхитом и пневмонией (проблема исскуственного вскармливания)
8)
инвалидность у детей повышается, в 2005
г. - 17,6![]() ,
3461 человек. Структура инвалидности:
,
3461 человек. Структура инвалидности:
1. врожденные аномалии развития - 28%
2. болезни нервной системы - 17%
3. психические расстройства - 12%
В РБ ежегодно 4,5% из всех детей родились недоношенными. Заболеваемость доношенных 18,5 на 100 родившихся, недоношенных - 100 на 100 родившихся, первое место - патология нервной системы.
Детская поликлиника, структура, задачи, разделы работы. Особенности оказания медицинской помощи детям в амбулаторных условиях.
Детская поликлиника - головное учреждение по оказанию лечебно-профилактической помощи детям.
По категорийности (мощности) выделяют 5 категорий поликлиник (от 1-ой - 800 посещений в день до 5-ой - 150 посещений в день). От мощности поликлиники зависит ее структура.
Структура детской поликлиники: 2 входа (для здоровых и больных детей); фильтр с боксами, которые имеет отдельные входы изнутри и выходы наружу; вестибюль; регистратура; кабинеты врачей-специалистов; кабинеты врачей-педиатров; комната здорового ребенка
Особенности структуры детской поликлиники:
1) дополнительный вход к фильтру и боксу; имеются боксы для ОКИ и других инфекций, которые работают круглосуточно
2) в обязанности педиатра входит работа по ЗОЖ, в поликлинике имеется комната здорового ребенка, где обучают родителей правилам ухода, особенностям вскармливания, технике массажа, комплексам гимнастики
3) кабинет профпрививок или отделение иммунопрофилактики
4) социально-правовой кабинет
5) кабинет медицинской помощи организованным детям.
Задачи и разделы работы детской поликлиники:
- профилактическая работа (патронах, профосмотры, диспансеризация, формирование ЗОЖ)
- санитарно-противоэпидемическая работы (проведение прививок, своевременное выявление инфекционых заболеваний, проведение работы с контактами)
- лечебная помощь детям на дому и в поликлинике
- направление детей в стационары, санатории
- лечебно-профилактическая работа в детских учреждениях и школах
- отбор детей в специализированные дошкольные учреждения, санаторные школы-интернаты
- правовая защита ребенка в пределах установленной компетенции
- освоение и внедрение новых современных форм и методов работы, методик лечебно-диагностического процесса
Особенности оказания медицинской помощи детям в поликлинике:
1. в поликлинике - 2 режима работы: а) для здоровых детей - вторник и четверг б) обычный
2. длительность приема - 3 часа, вызова на дом - 3 часа.
3. в профилактическом разделе выделяют:
а) антенатальная охрана плода - 2-х разовое посещение медицинской сестрой беременной женщины с постановкой на учет в период 342 недели
б) наблюдение за ребенком до 1 мес - после выписки из роддома в течение 3-х дней и на 21 день, осуществляется врачом и медицинской сестрой на дому
в) наблюдение до 1 года - посещение врачом 1 раз в мес, медсестрой 2 раза в мес.
г) наблюдение до 2 лет - посещение врачом и медсестрой 1 раз в 3 мес
д) наблюдение до 3 лет - посещение врачом и медсестрой 1 раз в полгода
е) далее - обязательные профосмотры 1 раз в год, диспансеризация
Разделы работы врача-педиатра участкового, характеристика, нормы нагрузки, учетные документы. Организация патронажного наблюдения за новорожденными. Показатели работы по обслуживанию детей.
Основные разделы работы участкового педиатра:
- постоянно связан с женской консультацией, преемственность в наблюдении за беременными женщинами (особенно из "групп риска");
- посещает на дому новорожденных в первые три дня после выписки из родильного дома и контролирует посещение их на дому участковой медицинской сестрой;
- проводит прием детей в поликлинике, назначает им режим, рациональное питание, специфическую и неспецифическую профилактику рахита, оценивает физическое и нервно-психическое развитие;
- осуществляет профилактическое наблюдение за детьми согласно методическим рекомендациям, направляет детей на консультации к другим врачам-специалистам и на необходимые лабораторные исследования;
- планирует (совместно с участковой медицинской сестрой) профилактические прививки, своевременно и обоснованно оформляет медицинские отводы от них;
- осуществляет динамическое наблюдение за детьми, взятыми на диспансерный учет, проводит их оздоровление совместно с другими врачами-специалистами и анализ эффективности диспансеризации;
- организует обследование, необходимые оздоровительные и профилактические мероприятия детям перед поступлением в детские дошкольные учреждения и школы;
- проводит учет и отбор детей, нуждающихся по состоянию здоровья в санаторном лечении;
- посещает больных детей на дому в день поступления вызова и оказывает им необходимую лечебную помощь с назначением, при показаниях, физиотерапевтических методов лечения, лечебной физкультуры, обеспечивает наблюдение за больным ребенком до выздоровления, госпитализации или разрешения посещать поликлинику, больного ребенка первого года жизни наблюдает ежедневно;
- в установленном порядке направляет ребенка на лечение в стационар, в необходимых случаях принимает все меры к необходимой госпитализации ребенка;
- информирует руководство поликлиники (отделения) о всех тяжелобольных детях на участке, не госпитализированным по каким-либо причинам;
- в установленном порядке извещает ЦГиЭ о выявлении инфекционных больных и подозрительных на инфекционное заболевание, проводит комплекс профилактических мероприятий, направленных на снижение инфекционных заболеваний;
- систематически повышает свою квалификацию и внедряет в практику работы новейшие методы лечения и предложения по научной организации труда;
- проводит санитарно-просветительную работу по вопросам развития и воспитания здорового ребенка и профилактики заболеваний;
- осуществляет контроль за работой участковой медицинской сестры;
- организует на своем участке санитарный актив из населения и привлекает его к проведению санитарно-профилактических мероприятий.
Содержание лечебно-профилактической работы:
1) контроль за проведением дородовых патронажей беременных и проведение послеродовых патронажей детей своего участка
2) систематическое наблюдение за здоровыми и больными детьми
3) контроль за выполнением родителями лечебных назначений
4) проведение ежемесячных профилактических прививок детям, не посещающим дошкольные учреждения, приглашает детей на прививку в поликлинику
5) проводит врачебные осмотры детей, состоящих на диспансерном учете согласно плану диспансеризации
6) проводит беседы с родителями на участке и в поликлинике по вопросам развития и воспитания здорового ребенка и профилактике заболеваний
7) принимает участие в организации санитарно-просветительных выставок в поликлинике, уголков здоровья.
Связь детской поликлиники с другими ЛПУ (преемственность):
1) преемственность в работе участкового врача и медсестры осуществляется на приеме и при записи педиатром назначений медсестре в специальный журнал, находящийся в регистратуре
2) связь детской поликлиники и женской консультации производится через передачу информации о беременных, взятых на учет в женской консультации, в регистратуру поликлиники. Особо передается информация о беременных из группы риска. Исходя из полученной информации, участковый педиатр или медсестра осуществляют дородовые патронажи.
3) связь с роддомом идет через "патронажный журнал", находящийся в регистратуре, в который вносится информация о новорожденных, поступающая из роддомов, в журнал, а затем - в журнал записи вызовов участка.
4) связь с детскими стационарами реализуется в:
- правильном оформлении направлений в стационар;
- передаче историй развития ребенка из поликлиники в стационар;
- передаче "активов" в поликлинику после выписки ребенка из стационара;
- передаче эпикризов из стационара в поликлинику.
5) связь с центром гигиены и эпидемиологии реализуется в:
- в подаче экстренных извещений при выявлении инфекционных заболеваний;
- проведении первичных противоэпидемических мероприятий при выявлении инфекций;
- рганизации наблюдения за очагом инфекционного заболевания (за "контактными") педиатром на основании информации, поступившей из ЦГиЭ
6) связь с детским консультативно-диагностическим центром реализуется в:
- в обследовании и правильном оформлении направления на консультацию ребенка;
- в рекомендациях по ведению данного ребенка участковым врачом.
7) связь со станцией скорой помощи реализуется в в передаче в поликлинику активов на вызова, выполненных накануне бригадой "скорой помощи".
При достижении ребенком 14-летнего возраста оформляется эпикриз, который передается во взрослую поликлинику.
Основная документация в детской поликлинике:
а) история развития ребенка ф.112/у
б) контрольная карта диспансерного наблюдения больных детей ф.030/у
в) контрольная карта диспансерного наблюдения здоровых детей ф. 131/у
г) карта профилактических прививок ф. 063/у
д) журнал учета профилактических прививок ф. 064/у
е) талон на прием к врачу ф. 025-4/у
ж) книга записи вызовов врача на дом ф. 031/у
з) справка для получения путевки ф. 070/у
и) санаторно-курортная карта для детей и подростков ф. 076/у
к) статистический талон для регистрации заключительных (уточненных) диагнозов ф. 025-2/у
л) направление на консультацию и во вспомогательные кабинеты ф. 028/у
м) экстренное извещение об инфекционном заболевании, пищевом, остром профессиональном отравлении, необычной реакции на прививку ф. 058/у
н) журнал учета инфекционных заболеваний ф. 060/у
о) справка о временной нетрудоспособности студентов, учащихся профтехучилищ о болезни, карантине ребенка, посещающего школу, детские дошкольные учреждения ф. 095/у и др.
Организация охраны здоровья сельского населения. Основные принципы и особенности оказания медицинской помощи сельским жителям. Технологические уровни, характеристика. Медицинские организации сельского врачебного участка, центральная районная и областная больницы: задачи, функции.
Единство принципов оказания лечебно-профилактической помощи городскому и сельскому населению: 1) профилактический характер; 2) участковость; 3) массовость; 4) специализация медицинской помощи 5) общедоступность.
Особенность оказания лечебно-профилактической помощи сельскому населению:
1) этапность оказания помощи;
2) передвижные виды врачебной медицинской помощи (выездные врачебные бригады).
Особенности организации сельской медицинской помощи:
1)
низкая плотность населения - численность
сельского населения в 2004 г. 2.803.600, 2005 г.
2.744.200, 2006 г. 2.691.500. По сравнению с 2002 г.
численность сельского населения
снизилась на 118 тыс. В 2005 г. родилось
90.307 чел, из них на селе 24.205 (26,8%). Рождаемость
в 2005 г. 9,2
![]() в РБ, на селе - 8,9
в РБ, на селе - 8,9![]() .
Смертность на селе в 2,2 раза больше, чем
в городе. Младенческая смертность в
целом 6,4
.
Смертность на селе в 2,2 раза больше, чем
в городе. Младенческая смертность в
целом 6,4![]() ,
на селе - 9,3
,
на селе - 9,3![]() .
Ожидаемая продолжительность жизни на
селе 64,52 г., в городе 70,53 г.
.
Ожидаемая продолжительность жизни на
селе 64,52 г., в городе 70,53 г.
Людность - количество людей в населенном пункте. Средняя численность сельского населения - 200 чел.
2) разбросанность населенных пунктов на большой территории - сельских населенных пунктов 24 тыс. Средняя плотность населения в РБ 48 чел на км2, в селе - 10 чел на км2. Близость - расстояние между населенными пунктами, радиус обслуживания - расстояние от населенного пункта, где есть медицинские учреждения до самого удаленого населенного пункта, жители которого прикреплены к этому учреждению для медицинского обслуживания. Эта величина управляемая и изменяется в зависимости от численности населения.
3) плохое качество дорог
4) специфика сельскохозяйственного труда: сезонность, зависимость от погоды
5) условия, образ жизни, традиции
6) низкая обеспеченность специалистами
Этапы оказания лечебно-профилактической помощи сельскому населению и основные организации:
I этап -– ранее - сельский врачебный участок (СВУ), включающий комплекс медицинских учреждений:
а) участковую больницу (сельскую врачебную амбулаторию, СВА)
б) фельдшерско-акушерский пункт (ФАП)
в) здравпункты (при наличии промышленного предприятия на обслуживаемой территории).
В настоящее время СВУ нет, СВА и участковые больницы - филиалы ЦРБ. ФАП-ы - филиалы врачебной амбулатории.
Основная функция этапа: оказание первой доврачебной помощи, первой квалифицированной врачебной помощи с возможными элементами специализированной медицинской помощи.
ФАПы - создаются для медицинского обслуживания 400 человек и более при расстоянии 2 км и более от медицинского учреждения. При обслуживании более 400 чел. в штатах ФАПа положены: 1 должность фельдшера или акушерки или медицинской сестры и 0,5 должности санитарки. Затраты на ФАПы - 1,5-2,0% от бюджета ЗО района.
Функции ФАПа:
- оказание доврачебной медицинской помощи и своевременное выполнение назначений врача;
- проведение профилактической работы и противоэпидемической работы;
- организация патронажа беременных женщин, детей,
- проведение мероприятий по снижению младенческой и материнской смертности;
- гигиеническое обучение и воспитание населения.
Сельский врачебный участок (СВУ) - обслуживал 7-9 тысяч населения в радиусе 7-9 км.
Участковая больница – это основное учреждение на СВУ, состоит из стационара и амбулатории. В зависимости от числа коек может быть I категории – на 75-100 коек, II – 50-75 коек, III – 35-50, IV – 25-35 коек. В участковой больнице оказываются все виды квалифицированной лечебно-профилактической помощи. Большое значение имеет медицинская помощь населению в период полевых работ. Значительная работа ведется по охране здоровья женщин и детей, внедрению современных методов профилактики, диагностики, лечения.
Все виды лечебно-профилактической помощи беременным женщинам, матерям и детям оказывает врач участковой больницы. Если врачей несколько, то один из них отвечает за состояние здоровья детей и женщин на данном участке.
При нерентабельной деятельности участковых больниц, они закрываются или перепрофилируются в отделения реабилитации районных больниц, а для медицинского обслуживания населения открываются самостоятельные сельские врачебные амбулатории (СВА), в штате которых должны быть: врач-терапевт, стоматолог, акушер-гинеколог, педиатр. Медицинскую помощь больным со стоматологическими заболеваниями в участковой больнице или в сельской врачебной амбулатории оказывает стоматолог (зубной врач).
Из штатных нормативов медицинского персонала участковых больниц:
Должности врачей для оказания амбулаторно-поликлинической помощи населению устанавливаются из расчета на 10 000 населения:
взрослое население
детское население
Врач-терапевт
4,0
—
Врач-педиатр
—
8,0
Акушер-гинеколог
0,6
—
Хирург
0,4
0,3
Стоматолог
2,5
2,5
Должности врачей отделений стационара устанавливаются из расчета 1 должность:
врач-терапевт – на 25 коек;
врач-педиатр – на 20 коек;
хирург – на 25 коек;
стоматолог – на 20 коек.
Коечная емкость сельской участковой больницы - 27-29 коек.
