
- •3. Система обеспечения качества медицинской помощи.
- •Организация системы стандартизации в здравоохранении осуществляется в 4 этапа (табл. 16 ).
- •Организация системы стандартизации в здравоохранении.
- •Определенный уровень кмп в здравоохранении обеспечивают:
- •3.2. Метрологическое обеспечение здравоохранения как инструмент обеспечения качества медицинской помощи.
Определенный уровень кмп в здравоохранении обеспечивают:
Стандартизацию медицинских услуг.
Осуществляется на основе классификации медицинских услуг как мероприятий или комплекса мероприятий, направленных на профилактику заболеваний, их диагностику и лечение, имеющих самостоятельное законченное значение и определенную стоимость (табл. 18 ).
Таблица 18.
Классификация медицинских услуг.
|
Классификационный признак |
Группа услуг |
Содержание |
|
Степень сложности |
простые |
неделимая услуга, выполняемая по формуле <пациент> + <специалист> = <один элемент профилактики, диагностики или лечения> |
|
сложные |
набор простых медицинских услуг, который требует для своей реализации определенного состава персонала, комплексного технического оснащения, специальных помещений и т.д., отвечающий формуле <пациент> + <комплекс простых услуг> = <этап профилактики, диагностики или лечения>; | |
|
комплексные |
набор сложных и (или) простых медицинских услуг, заканчивающихся либо проведением профилактики, либо установлением диагноза, либо окончанием проведения определенного этапа лечения (стационарный, реабилитационный и т.д.) по формуле <пациент> + <простые + сложные услуги> = < проведение профилактики, установление диагноза или окончание проведения определенного этапа лечениях | |
|
Функциональное назначение |
Лечебно-диагностические |
направлены на установление диагноза или лечение заболевания, включая оказание помощи при физиологических родах и в неонатологии при отсутствии патологии со стороны новорожденного |
|
профилактические |
диспансеризация, вакцинация, физкультурно-оздоровительные мероприятия, санпросветработа | |
|
Восстановительно-реабилитационные |
социальная и медицинская реабилитация больных; | |
|
транспортные |
перевозка больных с использованием службы «скорой помощи» и «санавиации», оказание неотложной медицинской помощи в процессе транспортирования. | |
|
Условия оказания |
помощь в амбула-торно-поликлини-ческих условиях |
Вид учреждения, характер организации, система управления. |
|
помощь в процессе транспортирования («скорая помощь», «санавиация») | ||
|
помощь в условиях стационара в т.ч. санатория |
Стандартизация осуществляется на основе функционального подхода, реализуется в виде базовых стандартов («Классификатор нозологических форм (болезней)», «Классификатор медицинских услуг», «Классификатор манипуляций и процедур»). Требования к определенным услугам регламентируются функциональными стандартами, представляющими собой совокупность нескольких базовых стандартов («Стандарты минимально необходимых наборов манипуляций и процедур для диагностики и лечения соответствующих нозологических форм» и т.д.)
2) Стандартизация лекарственного обеспечения – имеет целью обеспечение населения безопасными, эффективными и качественными лекарственными препаратами, укрепления существующей контрольно-разрешительной системы путем регламентации технологии разработки лекарственных препаратов, их доклинического и клинического испытания, правил регистрации, в том числе:
- требований к производству лекарственных препаратов (к условиям производства, к технологиям производства и контролю выпускаемой продукции);
- требований к реализации лекарственных средств (к условиям хранения, транспортировки, сертификации, правила оптовой и розничной продажи, поставки лекарственных средств лечебным учреждениям, выдачи пациентам).
Лекарственная помощь гражданам осуществляется на основе требований к выполнению медицинских услуг. В соответствии с этими требованиями формируют "Список жизненно необходимых и важнейших лекарственных средств" на основе протоколов (стандартов) диагностики и лечения заболеваний и перечни разрешенных к применению лекарственных средств.
3) Регламентация условий оказания медицинской помощи включает строительные нормы и правила, санитарные правила и гигиенические нормативы, требования к оснащению медицинской техникой, и изделиями медицинского назначения, необходимыми для выполнения манипуляций и процедур, согласно технологическим требованиям к их выполнению; нормативные документы по эксплуатации, ремонту, техническому обслуживанию и метрологическому обеспечению позволяют реализовать задачу обеспечения качественной и безопасной медицинской помощи населению.
4) Стандартизация профессиональной деятельности включает сертификацию, аттестацию, лицензирование и аккредитацию. Все категории медицинских работников в обязательном порядке подлежат сертификации, аттестация работников осуществляется на добровольной основе.
Сертификация специалиста – это процесс определения профессиональной готовности специалиста к самостоятельной практике. Аттестация специалистов – это оценка профессиональной квалификации, компетентности специалиста, его способности выполнять служебные обязанности в соответствии с занимаемой должностью специальной аттестационной комиссией. Аккредитация специалистов дает возможность определить перечень видов медицинских услуг, разрешаемых данному работнику для выполнения. Для успешного прохождения аккредитации требуется предварительное обучение специалиста по одной из форм дополнительного или послевузовского обучения.
5) Стандартизация информационного обеспечения имеет целью повышение эффективности управления отраслью и качества медицинской помощи, уровня взаимодействия с информационными системами других органов государственного управления. Реализуется в законодательном закреплении государственных гарантий оказания медицинской помощи населению, где гарантируемые объемы оказания медицинской помощи конкретизируются на основе стандартизации медицинских технологий, в том числе профилактики заболеваний. Для каждого вида заболеваний на федеральном уровне разрабатываются и утверждаются стандарты оказания медицинской помощи, включающие перечни медицинских услуг и лекарственных средств, а также алгоритмы выполнения медицинских услуг, единые для всей страны, на основе клинических рекомендаций и систематических обзоров, составленных на основе принципов доказательной медицины. На основе федеральных стандартов субъекты РФ разрабатывают клинико-экономические стандарты, конкретизирующие требования федеральных стандартов и содержащие оценку стоимости оказания медицинской помощи.
Для обеспечения КМП особое значение имеет стандартизация медицинских услуг, которая осуществляется:
- на федеральном уровне в форме протоколов ведения больных и стандартов медицинской помощи;
- на региональном уровне в форме клинико-экономических протоколов (стандартов);
- на уровне медицинской организации в форме
клинических протоколов медицинской организации и стандартных операционных процедур (рис.46).
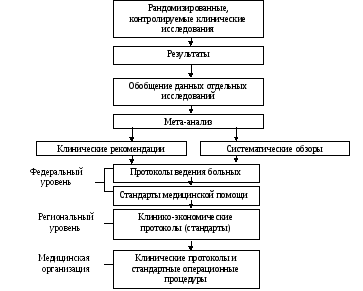
Рис. 46. Схема стандартизации медицинских услуг в здравоохранении.
Протоколы ведения больных (федеральный уровень) определяют виды, объем и индикаторы качества медицинской помощи гражданам при определенном заболевании, синдроме или клинической ситуации. Принципы и порядок их разработки определены ГОСТ Р 52600-2006 "Протоколы ведения больных. Общие положения", утвержденный приказом Федерального агентства по техническому регулированию и метрологии от 5 декабря 2006 г. N 288-ст (введен с 01.10.2007г.).
Основной целью стандартизации протоколов ведения больных является унификация требований к качеству оказания медицинской помощи. Разработка протоколов ведется в соответствии с приоритетным перечнем заболеваний, который формируется с учетом показателей статистической отчетности о состоянии здоровья населения (заболеваемость, смертность, инвалидность), распространенности и социальной значимости заболевания, наличия современных медицинских технологий, повышающих качество медицинской помощи при данном заболевании.
Для обоснования требований протокола используют результаты научных исследований, организованных и проведенных в соответствии с современными принципами клинической эпидемиологии. Для включения в протокол конкретной медицинской технологии анализируют показатели по каждому разделу протокола, которые определяют по результатам клинико-эпидемиологического исследования (табл. 19).
Таблица 19.
Показатели, учитываемые при обосновании необходимости включения в протокол конкретных медицинских технологий.
|
Разделы протокола |
Показатели |
|
Методы диагностики |
-чувствительность - частота положительных результатов диагностики при наличии заболевания, -специфичность - частота отрицательных результатов диагностики при отсутствии заболевания, -прогностическая ценность - вероятность наличия заболевания при положительном результате и вероятность отсутствия при отрицательном результате диагностики, -отношение правдоподобия - отношение вероятности события при наличии некоего условия к вероятности события без этого условия |
|
Методы профилактики, лечения, реабилитации |
-действенность - частота доказанных положительных результатов в искусственно созданных экспериментальных условиях, -эффективность - частота доказанных положительных результатов в условиях клинической практики. |
|
Лекарственные средства |
-терапевтическая эквивалентность - близость получаемых терапевтических эффектов при применении схожих по лечебным действиям лекарственных средств, не являющихся аналогами; - биоэквивалентность - результаты сравнительных исследований биодоступности лекарственного средства с эталоном, имеющим общее с ним международное непатентованное наименование (аналог) |
|
Скрининг |
-характеристики теста, который предлагается использовать для скрининга (чувствительность, специфичность), -распространенность болезни в популяции, которую предлагается обследовать, -положительную прогностическую ценность теста.
|
|
Медицинские технологии |
-безопасность - вероятность развития нежелательных побочных эффектов; - доступность - возможность своевременного оказания медицинской помощи нуждающимся гражданам (отношение числа граждан, которые могут своевременно получить данную медицинскую помощь, к числу граждан, нуждающихся в получении такой медицинской помощи); - затраты на выполнение конкретной медицинской технологии и соотношение "затраты/эффективность" |
При включении в протокол конкретной медицинской технологии в нем указывают уровень убедительности доказательств целесообразности ее применения согласно унифицированной шкале оценки убедительности доказательств целесообразности применения медицинских технологий А, В, С, Д, Е.
Структура протокола ведения больных включает 3 основных блока: модель пациента, перечень медицинских услуг и лекарственных средств и правила их применения, исходы лечения (рис. 47).

Рис. 47. Структура протокола ведения больных.
Стандарты медицинской помощи (федеральный уровень) разрабатывают на основе протоколов ведения больных для регламентации объемов дополнительной медицинской помощи, в т.ч., формирования перечней лекарственных средств (ДЛО), регламентации объемов дорогостоящих (высокотехнологичных) видов медицинской помощи, расчета затрат на оказание медицинской помощи при определенном заболевании. Стандарты конкретизируют требования протоколов ведения больных для конкретных условий оказания медицинской помощи и определенных групп больных. В структуру стандарта медицинской помощи входит:
1) модель пациента (нозологическая форма или синдром, код по МКБ- 10, фаза заболевания, стадия заболевания, осложнения (или отсутствие осложнений);
2) условия оказания медицинской помощи (амбулаторно-поликлинические, стационарные, санаторно-курортные).
Стандарты ориентируют на особенности оказания медицинской помощи:
1.Первичное звено:
а) амбулаторно-поликлинические условия. Для создания 84 утвержденных на данный момент стандартов МП (амбулаторно-поликлинические условия) использовались 22 утвержденных протокола ведения больных и 20 протоколов ведения больных, находящихся на стадии разработки. Т.е. половина стандартов МП в той или иной степени подтверждена протоколами ведения больных.
б) условия «скорой медицинской помощи». Разработаны и утверждены 42 стандарта.
2.Специализированная помощь - стационарные условия. Разработаны и утверждены 45 стандартов.
З.Высокотехнологичная помощь - стационарные условия. Разработано 297 стандартов, из них 245 утверждено приказами МЗСР РФ по следующим направлениям: сердечно-сосудистая хирургия, фтизиатрия, травматология и ортопедия, гастроэнтерология, дерматология, ревматология, онкология, эндокринология, абдоминальная хирургия, урология и др.
Клинико-экономические стандарты (региональный уровень) разрабатывают на основе федеральных стандартов медицинской помощи субъекты РФ с целью конкретизации требований федеральных стандартов, оценки стоимости оказания медицинской помощи. В случае, если предусмотренные клинико-экономическим стандартом медицинские услуги не могут быть предоставлены в связи с наличием противопоказаний к их применению, гарантируется оказание медицинской помощи, не предусмотренной стандартом, что предполагает принятие решения на уровне врачебной комиссии медицинской организации, субъекта РФ. Такой подход обеспечивает конкретизацию объемов бесплатной медицинской помощи, сохраняет необходимую свободу принятия врачом решения.
Структура клинико-экономического стандарта включает 3 раздела: паспортную часть, перечень услуг с указанием частоты и кратности их применения, перечень лекарств с указанием частоты их применения, дневных и курсовых доз (табл. 20).
Таблица 20.
Структура клинико-экономического стандарта.
|
Структура КЭС |
Содержание разделов |
|
1. Паспортная часть.
|
|
|
2.Перечень услуг
|
-для диагностики заболевания, -для лечения заболевания и контроля за эффективностью с указанием частоты и кратности. |
|
3. Перечень лекарств |
Указывают частоту применения, эквивалентные дневные и курсовые дозы.
|
Клинический протокол медицинской организации (учрежденческий уровень) - это нормативный документ, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или при определенной клинической ситуации в медицинской организации. Разработка клинических протоколов медицинской организации необходима для нормативного обеспечения системы управления качеством медицинской помощи в медицинской организации.
Для разработки и внедрения клинического протокола медицинской организации необходимо: 1. Сформировать рабочую группу – экспертный орган по управлению качеством (формулярная комиссия, комиссия по стандартизации). Состав рабочей группы: главный врач или его заместители, клинический фармаколог, заведующие отделениями, представители страховых медицинских организаций, кафедр и др. Структура рабочей группы включает председателя, заместителя, членов, секретаря.
2. Разработать регламент деятельности рабочей группы
3. Разработать клинические протоколы медицинской организации на основе изучения содержания федерального протокола ведения больных, проведения ситуационного анализа (анализа эпидемиологических и демографических данных, действующей нормативной документации, кадров, мед. техники, компьютерной оснащенности, особенностей оказания медицинской помощи в данной медицинской организации), заполнить текстовую и графическую части клинического протокола, сформировать план внедрения клинического протокола.
4. Внедрить клинические протоколы в деятельность медицинской организации.
Оценить эффективность внедрения.
В отличие от КЭС клинический протокол медицинской организации включает стандартные операционные процедуры по выполнению требований протокола, особенности получения информированного согласия пациента на выполнение требований клинического протокола, возможные исходы для каждой модели клинического протокола, индикаторы качества медицинской помощи пациентам по данному протоколу, требования к выполнению диагностических услуг, требования к лекарственной терапии, план внедрения, оценку эффективности (табл. 21).
Таблица 21.
Структура клинического протокола медицинской организации.
|
Название раздела |
Содержание раздела |
|
1. Модель пациента |
Нозологическая, синдромальная, ситуационная. |
|
2. Критерии и признаки отнесения пациентов к модели |
- нозологическая форма заболевания (синдром); - код по МКБ-10; - фаза заболевания ; - осложнения (отсутствие осложнений), - условия оказания медицинской помощи. |
|
3. Перечень медицинских услуг |
- основного ассортимента; - дополнительного ассортимента.
|
|
4. Перечень лекарственных средств |
- обязательного ассортимента; - дополнительного ассортимента
|
|
5. Стандартные операционные процедуры по выполнению требований протокола.
|
СОП определяют что, кому, когда и где нужно делать, чтобы обеспечить качественное оказание медицинской помощи. |
|
6. Особенности получения информированного согласия пациента на выполнение требований клинического протокола. |
Указывают только при применении потенциально опасных для жизни и здоровья пациента медицинских технологий. |
|
7. Возможные исходы для каждой модели клинического протокола.
|
Согласно классификатору исходов заболеваний. |
|
8. Индикаторы качества медицинской помощи пациентам по данному протоколу
|
Индикаторы структуры отражают характеристики оборудования, штата, ресурсов, прочих компонентов структуры и позволяют объективно оценить наличие реальных возможностей для обеспечения необходимого качества оказываемой помощи. Индикаторы процесса характеризуют лечебно-диагностические мероприятия (оценка, планирование лечения, технические аспекты проведения лечения, устранение осложнений, обоснованность проводимого лечения и т.д.) Индикаторы результата характеризуют осложнения и исходы (повторная госпитализация в течение первых 30 дней после операции, достижение ремиссии, возникновение рецидивов, частота предотвращенной смерти, смерть в день выписки и пр.).
|
|
9. Требования к выполнению диагностических услуг |
код медицинской услуги, наименование, частота предоставления, кратность оказания (среднее количество), подразделение, специалист, сроки исполнения |
|
10. Требования к лекарственной терапии |
название фармакотерапевтической группы, анатомо-терапевтическая химическая подгруппа, международное непатентованное наименование лекарственного средства, частота назначения, ОДД (ориентировочная дневная доза, ЭКД (эквивалентная курсовая доза), специалист, сроки назначения, особые указания |
|
11. План внедрения |
Определение перечня необходимых мероприятий по обеспечению возможности соблюдения требований протокола, назначение лиц, ответственных за каждое мероприятие, установление сроков и критериев оценки достижения результатов, обучение по разработанной программе специалистов основам стандартизации в здравоохранении. Если выполнение отдельных требований протокола невозможно из-за отсутствия необходимых ресурсов, должен быть разработан поэтапный план перехода к соблюдению требований протокола.
|
|
12. Оценка эффективности |
Проводится на основе разработанных критериев. |
Таким образом, в структуре протоколов ведения больных, федеральных стандартов медицинской помощи, клинико-экономических стандартов и клинических протоколов медицинских организаций имеются определенные различия (табл. 22).
Таблица 22.
Различия в структуре протоколов ведения больных, федеральных стандартов медицинской помощи, клинико-экономических стандартов и клинических протоколов медицинских организаций.
|
Название раздела |
Протокол ведения больных |
Федеральный стандарт |
Клинико-экономический стандарт |
Клинический протокол медицинской организации |
|
Общие положения |
+ |
|
|
|
|
Модель пациента |
+ |
+ |
+ |
+ |
|
Критерии и признаки отнесения пациентов к модели |
+ |
+ |
+ |
+ |
|
Условия оказания медицинской помощи |
+ |
+ |
+ |
+ |
|
Перечень медицинских услуг: -основного ассортимента; - дополнительного ассортимента |
+ + |
+ |
+ |
+ + |
|
Условия выполнения |
+ |
|
|
|
|
Стандартные операционные процедуры |
|
|
|
+ |
|
Особенности получения информированного согласия пациента |
+ |
|
|
+ |
|
Возможные исходы для каждой модели |
+ |
+ |
|
+ |
|
Индикаторы качества медицинской помощи пациентам |
+ |
|
|
+ |
|
Требования к выполнению диагностических услуг |
+ |
+ |
|
+ |
|
Перечень лекарственных средств: - основного ассортимента, - дополнительного ассортимента |
+ + |
+ + |
+ + |
+ + |
|
Требования к лекарственной терапии |
+ |
+ |
|
+ |
|
Расчетная стоимость |
|
|
+ |
|
|
План внедрения |
+ |
|
|
+ |
|
Оценка эффективности |
+ |
|
|
+ |
СОПы разрабатывают в форме процедур, обеспечивающих выполнение требований уже разработанных протоколов ведения больных, стандартов медицинской помощи, клинических протоколов медицинских организаций и как самостоятельные нормативные документы. В первую очередь следует разрабатывать СОПы по наиболее проблемным областям функционирования медицинской организации.
СОПы медицинских организаций группируются по следующим критериям: в зависимости от отнесения к ресурсам (например: по кадровым ресурсам - прием на работу персонала, направление на повышение квалификации, специализацию, должностные обязанности персонала), процессам и результатам, по структурным подразделениям медицинских организаций (внутри отделений, между отделениями); по взаимодействию организации с различными элементами внешней среды (страховыми медицинскими организациями, органами управления здравоохранением, другими медицинскими организациями); по видам медицинской помощи и по лекарственному обеспечению (закупка лекарственных средств, распределение лекарственных средств внутри медицинской организации, выписка рецептов, назначение лекарственных средств, хранение лекарственных средств).
Стандарты и СОП используют врачи и другой медицинский персонал в своей работе. Врач должен осуществлять: отбор стандартов в соответствии с контингентом больных, проходящих лечение в данной медицинской организации; изучить содержания стандартов; выполнять требования стандартов, обосновать причины отступления от стандартов; определить проблемы, возникшие при внедрении стандартов, и пути их решения.
