
- •Міністерство охорони здоров’я україни
- •Київ 2007
- •4.1. Перелік основних термінів, параметрів, характеристик, які повинен засвоїти студент при підготовці до заняття:
- •4.2. Теоретичні питання до заняття:
- •4.3. Практичні роботи (завдання), які виконуються на занятті:
- •Зміст теми: розділ перший молочна залоза
- •І анатомія молочних (грудних) залоз
- •Іі. Методи обстеження молочної залози.
- •5. Променеві методи дослідження
- •Рентгенологічні методи діагностики
- •1.Маммографія
- •3. Пневмокістографія
- •4. Пункційна біопсія –
- •Радіонуклідні методи
- •1. Сцинтіграфія
- •Термометрія і термографія
- •1. Термографія.
- •2. Термометрія
- •Магнітно-резонансна томографія
- •Ііі. Класифікація захворювань молочних залоз.
- •І. Доброякісні захворювання (мастопатія).
- •Епідеміологія
- •Класифікація
- •Передракові захворювання молочних залоз
- •1. Предменструальна масталгия (мастодінія)
- •2. Мастит
- •Виділення із соска
- •Галакторея
- •Іі. Злоякісні захворювання (різні форми раку молочної залози) Рак молочної залози
- •Розділ другий статева система
- •1. Будова та функції чоловічої та жіночої статевих систем
- •Будова чоловічих статевих органів
- •Будова жіночих статевих органів.
- •Іі. Методи обстеження.
- •5. Променеві методи дослідження
- •Новітні методи діагностики з використанням сучасних досягнень науки в галузях променевої, магнітної і ядерної фізики
- •Захворювання статевої системи
- •1. Рак матки
- •2. Метастазування.
- •Гіперпластичні процеси ендометрію
- •Методи обстеження молочної залози.
- •5. Променеві методи дослідження
- •Узд дослідження органів малого тазу
- •Узд дослідження органів малого тазу вагінальним датчиком
5. Променеві методи дослідження
1. Рентгенологічні
2. Ультразвукові
3. Радіонуклідні
Сцинтіграфія
радіоімунний аналіз
5. КТ (комп'ютерна томографія)
6. МРТ (магніторезонансна томографія)
1. Рентгенографічене обстеження - є основним методом. Тому він застосовується при обстеженні хворих найчастіше. Сучасна рентгенологія широко проводить томографічне (пошарове) дослідження з контрастуванням органа. За останні роки значно розширилося застосування спеціальних методів дослідження, таких як ангіографія, сальпінгографія, та інш., що підвищує ефективність діагностичних досліджень, які в основному виконуються в стаціонарі.
Для встановлення ураження лімфатичних вузлів і метастазів, що дуже часто супроводжують рак шийки матки, застосовують рентгенологічні методи - лімфографію й ілєокаваграфію.
Гістерографія - це рентгенологічний метод дослідження з попереднім введенням контрастної речовини в порожнину матки. При гіперплазії эндометрия характерною ознакою на рентгенограмі є нерівність контурів порожнини матки. Крім того, у багатьох хворих можуть мати місце такі рентгенологічні симптоми, як дефекти наповнення, нерівномірна інтенсивність тіні в порожнині матки.
Традиційна (рентгенівська) гістеросальпінгографія найчастіше використовується як метод оцінки будови порожнини матки та прохідності труб. Метод дає змогу виявляти трубну безплідність у 96,2% пацієнтів. Проте метод спричиняє променеве навантаження для статевих органів молодої та потенціально фертильної жінки і є досить болючою процедурою. До того ж, рентген-гістеросальпінгографія має багато обмежень щодо діагностики різних причин жіночої безплідності, маючи досить високу чутливість проте низьку специфічність у разі оцінки структурних порушень матки. Хоча є повідомлення про зростання ймовірності вагітності після рентген-гістеросальпінгографії, сам метод вважається виключно діагностичним.
|
|
В урології проводять:
динамічну інфузійну кавернозографію
ангіографію статевої артерії – підтвердження ангіогенної природи еректильної дисфункції

2. Ультразвукова томографія (УЗД, сонографія)
«Золотим стандартом» інструментальної діагностики в акушерстві і гінекології було і залишається ультразвукове дослідження (УЗИ).
Ультразвукова томографія - високоінформативний метод дослідження, застосовується для діагностики захворювань органів черевної порожнини й заочеревинного простору, малого тазу. Під час дослідження також може бути виконана прицільна пункція пухлини.
Останнім часом з розвитком сучасної апаратури велике поширення одержала доплеросонографія - УЗД-дослідження з використанням ефекту Доплера. При цьому стало можливим спостерігати напрямок і швидкість кровотоку в судинах органа чи патологічного утворення, що дає додаткову цінну інформацію про його будову.
Оскільки ультразвукова томографія сполучає в собі високу інформативність із простотою й безпекою дослідження, вона широко використовується як обов'язковий метод дослідження при підозрі на рак будь-яких локалізацій для виключення наявності метастазів у внутрішні органи і, у першу чергу, печінку.

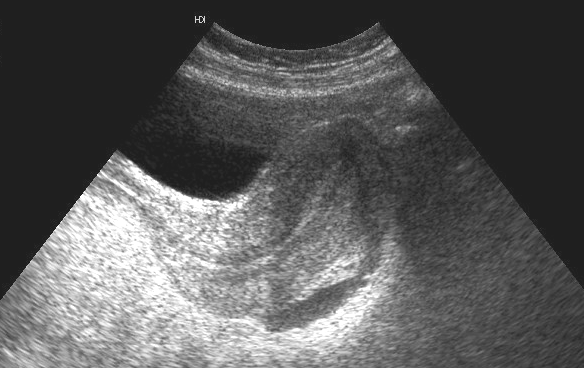
УЗИ в гінекології.
Виконує функцію контролю стану внутрішніх органів жінки, допомагає проводити діагностику і моніторинг пухлинних утворень матки і яєчників, виявляти причини безплідності і маткових кровотеч

Перевірка прохідності маткових труб. Одна з досить вагомих причин безпліддя - це непрохідність маткових труб, при якій стає неможливим процес транспортування заплідненої яйцеклітини до порожнини матки. Обструкція (непрохідність маткових труб) може бути наслідком післяопераційного спайкового процесу, запальних захворювань яічників і оточуючих тканин, перитонітів, лікування трубної вагітності або ж анатомічних змін. Для виявлення порушеної прохідності маткових труб слід провести процедуру ехосальпінгографії. Вона полягає у введенні контрасту Еховіст-200 під контролем ультразвукової діагностики. На відміну від „рентгенівської“ ця процедура є неболючою, більш інформативною, профілактичною (зафіксовано випадки настання вагітності після цієї процедури) і нешкідливою (відсутнє опромінення). Проводити ехосальпінгографію слід з 18 по 24 день менструального циклу (перший день циклу - це перший день менструації).
Ультразвуковая визуализация зрілої тератоми яєчника. Тератома яєчника - герміноклеточне новоутворення, що частіше зустрічається в молодих жінок. Вміст цих утворень буває дуже різноманітним. Нерідко в зрілих тератомах (дермоїдных кістах) виявляються волосся, нігті, зуби, кістки та інш.
Ультразвукова діагностика прогресуючей трубной вагітності. Позаматкова (ектопічна) вагітність була і залишається частою патологією в акушерсько-гінекологічній практиці, з досить високою летальністю
Варикозне розширення оваріальних вен. Варикозне розширення оваріальних вен є самостійним захворюванням із вторинним порушенням функції яєчників, що сполучається з різної гормонзалежною гінекологічною патологією. Основним методом діагностики даного захворювання є трансвагинальна ехографія, а способом лікування - рентгеноендоваскулярна оклюзія лівої яєчникової вени.
Єндометріт. Запальне захворювання ендометрію. Зустрічається як інфекційне ускладнення після абортів (особливо кримінальних) або пологів ( при невірній тактиці ведення родів, прорушення асептикики, залишенний шматочок плаценти..). Окрім клінікі запалення, на УЗД проявляється:
-Збільшення матки в розмірах
-Зміни серединних маткових структур
-Розширення судин міометрію
-Гіпоехогенне відображення ділянок міометрію за базальним шаром ендометрію Сальпінгіт. Розширення ампулярної частини маткової труби (гідросальпінкс), у проекції труби – утворення округлої форми, зниженої ехогенності, неоднорідної структури(піосальпінкс), дрібнодисперсна взвісь у розширенній матковій трубі (піосальпінкс), потовщення стінки розширеної маткової сурми з наяністю неоднорідної структури вмісту(піосальпінкс).
УЗД в акушерстві.

Ультразвукова діагностика мабуть і набула такого поширення через те, що це є високоінформативна, алі при цьому абсолютно нешкідлива діагностика ні для вагітної, ні для її майбутньої дитини, ні для будь-якої іншої категорії пацієнтів. Адже ультразвукові хвилі з точки зору фізики – це ті ж самі звуки, як, наприклад, звуки музичного інструменту, з тією лише відмінністю, що їх не може вловити людське вухо. Апарат ультразвукового сканера, використовуючи принцип різниці показників відбиття такої хвилі від тканин, перетворює ці імпульси в картинку. Щодо реакції плоду під час обстеження вагітної, то кількість ембріонів, які „тікають“ від датчика, є такою ж як і кількість тих, що, нібито, спеціально „позують“. Та і взагалі, за кілька десятків років існування ультразвукової діагностики доведено, що це є найбезпечніший метод променевої діагностики. І той факт, що, завдяки УЗД лікарям удалося вчасно діагностувати тисячі патологій і відхилень у розвитку, ніхто заперечувати не збирається.
Зазаради справедливості слід сказати, що сучасні двовимірні ультразвукові апарати дають можливість спеціалістам отримати максимальну кількість інформації, необхідної для вияснення стану матері та дитини. Алі сьогодні, на жаль, далеко не кожний медичний заклад, навіть приватний, володіє парком апаратів, що відповідають сучасним вимогам діагностики. Так як методика двовимірного ультразвуку застосовується і вдосконалюється вже впродовж десятиріч, спеціалістами чітко розроблено методи стандартизації даних, отриманих при ультразвуковому дослідженні. Визначеному терміну вагітності відповідають певні розміри кінцівок, голови, внутрішніх органів плоду, структур його мозку, серденька і т.д.
Тривимірна ультразвукова діагностика дає додаткову розширену інформацію, особливо для діагностики вад розвитку кінцівок, обличчя, хребта, м'яких тканин, а також вад, сумісних з життям, наприклад, полідактилії. Тому найбільш оптимальним варіантом є поєднання обох методів ультразвукового дослідження. Однією з беззаперечних переваг тривимірної діагностики є можливість батьків познайомитись зі своєю майбутньою дитиною, адже малюка можна побачити не у вигляді незрозумілих чорно-білих крапок та ліній, а у вигляді об’ємного зображення в реальному часі. Побачивши дитину в тривимірному зображенні, молоді батьки просто захоплюються нею і сприймають вже як повноцінну особистість. До речі, дуже змінюється ставлення і старших дітей до майбутнього братика чи сестрички, якщо вони побували разом з мамою на прийомі у спеціаліста ультразвукової діагностики. Час проходження тривимірної ультразвукової діагностики може бути дещо довший, ніж традиційної двовимірної. Якість зображення залежить від положення тіла плода, розташування його кінцівок, пуповини та плаценти, кількості навколоплідних вод. Значні проблеми якісної візуалізації виникають при надмірній вазі вагітних, відносному маловідді. Краща візуалізація залежить від рухової активності плоду – чим активніший плід, тім більше шансів побачити найбільш цікаві моменти його існування. Якщо плод мало рухається і лежить незручно для огляду лікар може запропонувати призупинити обстеження на деякий час для очікування більш зручного моменту. За цей час доцільно випити який-небудь солодкий напій (чай чи шоколад), який зазвичай підвищує рухову активність плоду на 15-20 хвилин. Отримана інформація і якість тривимірної картини залежить також від терміну вагітності. Найцікавіші моменти можна зафіксувати з 10го по 30й тиждень вагітності, коли видно весь плід. Після 30го тижня, коли плод вже достатньо великий, краще візуалізувати частини тіла по черзі: голову та верхні кінцівки, тулуб, ніжки.
Скільки разів під час вагітності слід проходити ультразвукове обстеження?
Мінімум чотири рази. Перший раз – для встановлення або підтвердження факту маткової вагітності. Другий раз – у терміні 9-11 тижнів, щоб виключити грубі вади розвитку і, якщо щось не так, вчасно зробити висновки і прийняти рішення: залишати чи не залишати дитину. Утретє – у терміні від 18 до 24 тижнів. У цей період плід вже фактично сформований, отже можна виключити вади розвитку кінцівок, оцінити кровообіг, пуповину та плаценту, розвиток внутрішніх органів плоду. І останній раз – у терміні 32-36 тижнів, щоб визначитись з положенням плоду та його готовністю до пологів. У випадках підозри на якусь патологію ультразвукову діагностику слід робити стільки разів, скільки буде потрібно для підтвердження патології чи скасування підозри.
3. Комп'ютерна томографія. Серед методів, що дозволяють одержувати зображення різних ділянок людського тіла, комп'ютерній томографії (КТ) приділяється особливе значення, а саме роль стандарту. Якість КТ-зображення, а значить і його інформативність, залежить від фізичних характеристик і особливостей будови органа (щільності, концентрації електронів на одиницю маси й інші властивості біологічних тканин), а також від енергії рентгенівського випромінювання. Перевагами КТ є більш висока в порівнянні з іншими методами візуалізації деталізація по контрасту, можливість одержати за короткий час велику кількість поперекових проекцій, що особливо цінно для локалізації області, з якої надалі буде братися тканина для біопсії, а також для планування хірургічного втручання і наступної радіотерапії. Обмеженням методу КТ при дослідженнях внутрішніх органів є відсутність можливості одержувати зображення від великих ділянок у повздовжніх і фронтальних проекціях. Цей недолік можна подолати, використовуючи в ході дослідження спеціальні контрастні речовини.
4. Магнітно-резонансна томографія (МРТ) - це метод одержання зображень, індукованих сигналом ядерного магнітного резонансу. Принциповою відмінністю МРТ від КТ є те, що при МРТ вимірюваною величиною є намагніченість ядер визначеного типу, що знаходяться у виділеному елементі об'єму, у той час як при КТ - коефіцієнт поглинання рентгенівського випромінювання різними біологічними тканинами різний. Клінічне застосування методу МРТ полягає у вивченні просторового розподілу ядер водню, фосфору і деяких інших елементів у тілі людини. Основною величиною, що регіструється в МР-дослідженні, є відгук магнітних ядер на вплив перемінного магнітного полю, що залежить від щільності ядер і інших параметрів, специфічних для кожної ділянки тіла.
Переваги МРТ: метод дозволяє досягати винятково високого контрастування тканин, одержувати в ході одного дослідження зображення у всіх анатомічних проекціях, вивчати динамічні процеси, пов'язані з рухом біологічних рідин (крові, ліквору, сечі, жовчі), а також, завдяки застосуванню контрастних речовин, з високою точністю розрізняти навколопухлинний набряк і власне пухлину. До недоліків МРТ варто віднести досить високу (не тільки в Україні, але і в усьому світі) вартість дослідження, а також неможливість його проведення при наявності в пацієнта феромагнітних імплантатів та електронних пристроїв.
МРТ діагностика в акушерстві і гінекології. При дослідженні вагітних жінок загальний час дослідження продовжується. Це спричиняє незручності через низьку толерантність таких пацієнток до збереження нерухомості в положенні "лежачи на спині" особливо при великих термінах вагітності (через сдавления маткою і плодом нижньої порожньої вени). Використання затримки подиху утруднене і приводить до підвищеної рухової активності плоду. У той же час при МРТ дітей першого року життя true FISP і/чи HASTE зображення достатні тільки при виключенні виражених порушень і досліджень грудної клітки і черевної порожнини. Високий зміст води в тканинах головного мозку плоду і немовляти миелинизация білої речовини головного мозку, що протікає в перший рік життя дитини з інверсією відносного контрасту сірої і білої речовини, особливості структури хребців вимагають збільшення TR/TE і фактора прискорення (RARE factor чи Echo Length Train) для досягнення необхідного відносного контрасту тканин на T2-зважених ТSE зображеннях ЦНС, дозволяють використовувати TR/TE при одержанні Т1-зважених зображень. Використання методики МР-пельвіметрії показало, що необхідно істотно розширити показання до її використання для зменшення ризику пологової травми через розбіжність розміром голівки плоду і родових шляхів. Пельвіметрію варто проводити при: 1. Підозрі на анатомічні зміни таза (звуження зовнішніх розмірів, наявність в анамнезі травматичних ушкоджень, перенесені рахіт і поліомієліт, уроджений вивих тазостегнового суглоба, низький ріст - до 155 см). 2. Підозра на диспропорцію між розмірами таза матері і голівки плоду (тривале стояння голівки плоду в одній площині таза матері, високе її розташування в другому періоді пологів при гарній родовій діяльності, несприятливі вставляння голівки, великі розміри плоду). 3. У першопороділь старше 30 років. 4. Вагітним і породіллям групи високого ризику перинатальной патології: • з ускладненим плином і несприятливим результатом попередніх пологів (слабість родової діяльності, оперативне втручання, мертворождение, рання неонатальная смертність у результаті черепно-мозкової травми, порушення неврологічного статусу в періоді новонародженості); • з індукованої медикаментозними препаратами вагітністю після тривалої безплідності (кломифеном, парлоделом, пергоналом) при ендокринній патології(аденома гіпофіза і гиперпролактинемия, гиперандрогения надпочечникового генеза й ін.); • із супутніми екстрагенітальними захворюваннями (пороки серця, гіпертонічна хвороба, захворювання органів дихання, ін.). При проведенні МРТ вагітним можна діагностувати порушення не тільки ЦНС плоду, але й органів черевної порожнини, вад розвитку кишечнику, диафрагмальні грижі і т.д. Було показано, що в 74% випадків МРТ істотно уточнила клінічні й УЗД-дані. Найбільше яскраво переваги МРТ перед звичайним УЗД проявилися при дослідженні вагітних з аномаліями і пороками сечовидільної системи, запальними захворюваннями нирок, іншими нирковими ускладненнями. МРТ урографія чітко виявляла перегини і розширення сечоводів. Було показано, що до 12% плодів мали ті чи інші зміни нирок при наявності ниркових ускладнень у матері. МРТ виявилася незамінної і при інших патологічних процесах органів черевної порожнини у вагітних. Нарешті, варто згадати і більш наочний характер МРТ-данных, що важливо для вирішення деонтологічних проблем при необхідності переривання вагітності за медичними показниками, особливо на пізніх термінах. МРТ має переваги перед УЗД як при діагностиці онкологічних захворювань органів малого таза, так і при доброякісних процесах – наприклад, ендометріозах, хронічних ендометритах і т.д. Слід зазначити, що природні фізіологічні обмеження у використанні трансвагинального УЗД істотно знижує чутливість і специфічність цього методу при дослідженні органів малого таза у дівчинок, у той час як МРТ не має таких обмежень. МРТ показала себе дуже ефективним методом діагностики і динамічного спостереження в процесі лікування в жінок з неспроможністю дна малого таза, особливо при наявності ускладнень (нетримання сечі і т.д.). В основному, в акушерській і гінекологічній практиці основним, базовим, «скрининговым» методом первинної діагностики залишається УЗИ. МРТ є завершальним і уточнюючим методом. Однак уже зараз зрозуміло, що цілий ряд проблем (аномалії розвитку сечостатевої системи в дівчинок, ниркові ускладнення і проведення пельвіметрії у вагітних і т.д.) не може бути успішно і безпечно для здоров'я пацієнток (і плодів в акушерстві) вирішений без використання МРТ.
Вогнищеві зміни МРТ має переваги в специфічності діагностики вогнищевих змін матки над трансвагінальним УЗД, проте їх чутливість приблизно однакова. У разі дослідження доброякісних вогнищевих змін внутрішніх жіночих статевих органів МРТ дає змогу віддиференціювати субсерозні фіброміоми від солідних утворень придатків, дає чітку інформацію для встановлення діагнозу аденоміозу чи лейоміоми, дає документальні дані для вироблення плану лікування та оцінки його ефективності. У разі оцінки розмірів, кількості, локалізації фіброміом, МРТ має переваги над безконтрастним трансвагінальним ультразвуковим дослідженням, хоча можлива гіпердіагностика при локальних спазмах матки, які можуть симулювати невеликі вузлики на МР томограмах. Під час дослідження злоякісного процесу матки та яєчників за допомогою МРТ можно чітко оцінити стадію процесу, визначивши глибину проростання, оцінивши стан параметрія та ступінь метастазування в межах малого таза й черевної порожнини. Недоліками МРТ є вартість та тривалість обстеження. Тому, враховуючи кошти та малодоступність методу, доцільно призначати його в разі неінформативності трансвагінального УЗД.


