
Detskie_bolezni
.pdf·одышка;
·снижение работоспособности;
·снижение когнитивных функций;
·снижение качества жизни; Физикальное обследование
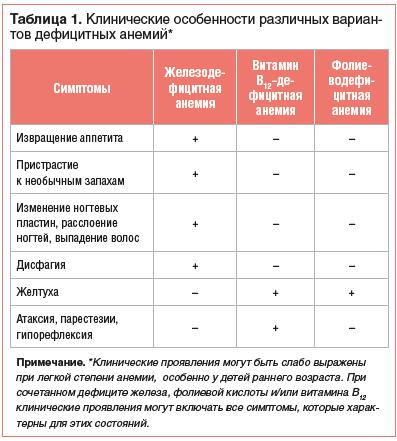
Клинические проявления ЖДА представляют совокупность двух синдромов: сидеропенического и анемического.
Для сидеропенического синдрома характерны следующие симптомы:
·изменения кожи: сухость, появление маленьких пигментных пятен цвета «кофе с молоком», бледность кожи;
·изменения слизистых оболочек: «заеды» в углу рта, глоссит, атрофический гастрит и эзофагит; видимых слизистых оболочек;
·диспептические явления со стороны ЖКТ;
·изменения волос – раздваивание кончика, ломкость и выпадение вплоть до гнездной алопеции;
·изменения ногтей – поперечная исчерченность ногтей больших пальцев рук (в тяжелых случаях и ног), ломкость, расслаивание на пластинки;
·изменение обоняния – пристрастие больного к резким запахам лака, краски ацетона, выхлопных газов автомобиля, концентрированных духов;
·изменения вкуса – пристрастие больного к глине, мелу, сырому мясу, тесту, пельменям и др.;
·боли в икроножных мышцах, изменение тонуса мышц в виде тенденции к гипотонии, гипотония мышц мочевого пузыря с развитием недержания мочи;
·расширение границ сердца, приглушенность сердечных тонов, тахикардия, систолический шум на верхушке сердца.
·Считается, что наличие 4-х симптомов и более из перечисленных выше патогномонично для латентного дефицита железа (ЛДЖ) и ЖДА.
Лабораторные исследования:
Имеется 3 возможности лабораторной диагностики ЖДА:
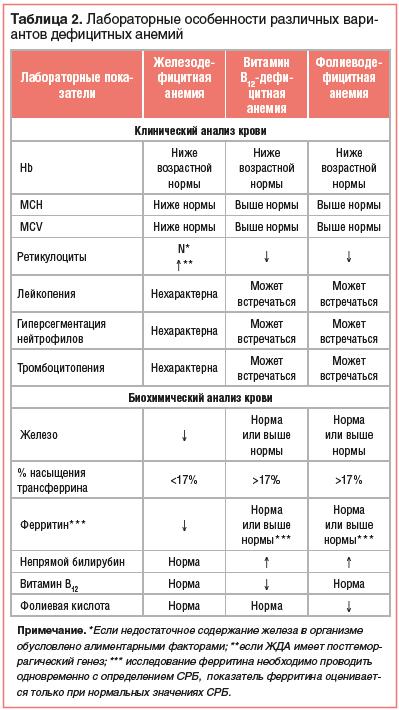
·ОАК, выполненный «ручным» методом - снижение концентрации Hb (менее 110 г/л), небольшое снижение количества эритроцитов (менее 3,8 х 1012/л), снижение ЦП (менее 0,85), увеличение СОЭ (более 10-12 мм/час), нормальное содержание ретикулоцитов (10-20‰). Дополнительно врач-лаборант описывает анизоцитоз и пойкилоцитоз эритроцитов. ЖДА это микроцитарная, гипохромная, норморегенераторная анемия.
·ОАК, выполненный на автоматическом анализаторе клеток крови - снижаются средний объем эритроцита – MCV (менее 80 фл), среднее содержание Hb в эритроците – MCН (менее 26 пг), средняя концентрация Hb в эритроците – МСНС (менее 320 г/л), повышается степень анизоцитоза эритроцитов –
RDW (более 14%).
·Биохимический анализ крови - снижение концентрации сывороточного железа (менее 12,5 мкмоль/л), повышение общей железосвязывающей способности сыворотки (более 69 мкмоль/л), снижение коэффициента насыщения трансферрина железом (менее 17%), снижение сывороточного ферритина (менее 30 нг/мл). В последние годы появилась возможность определения растворимых трансферриновых рецепторов (рТФР), количество которых в условиях дефицита железа увеличивается (более 2,9 мкг/мл).
Инструментальные исследования: нет (ну тут можно сказать про то, что проводят инструментальные исследования для выяснения причины анемии. Например, ФГДС и колоноскопию для исключения ЖКК и тд).
Клиника ЖДА:
Клиника железодефицитной анемии у ребенка неспецифична и может протекать с преобладанием астеновегетативного, эпителиального, диспепсического, сердечно-сосудистого, иммунодефицитного,
гепатолиенального синдрома.
●Астено-вегетативные проявления у детей с железодефицитной анемией обусловлены гипоксией органов и тканей, в т. ч. головного мозга. При этом может отмечаться мышечная гипотония, отставание ребенка в физическом и психомоторном развитии (в тяжелых случаях – интеллектуальная недостаточность), плаксивость, раздражительность, вегето-сосудистая дистония, головокружения, ортостатические коллапсы, обмороки, энурез.
●Эпителиальный синдром при железодефицитной анемии у детей сопровождается изменениями со стороны кожи и ее придатков: сухостью кожных покровов, гиперкератозом кожи локтей и коленей, появлением трещин на слизистой рта (ангулярный стоматит), глосситом, хейлитом, тусклостью и активным выпадением волос, ломкостью и исчерченностью ногтей.
●Диспепсические явления при железодефицитной анемии у детей включают снижение аппетита, анорексию, дисфагию, запоры, метеоризм, диарею. Характерно изменение обоняния (пристрастие к резким запахам бензина, лаков, красок) и вкуса (желание есть мел, землю и пр.). Поражение ЖКТ
приводит к нарушению процесса всасывания железа, что еще более утяжеляет железодефицитную анемию у детей.
●Изменения со стороны сердечно-сосудистой системы возникают при тяжелой степени железодефицитной анемии у детей и характеризуются тахикардией, одышкой, артериальной гипотонией, сердечными шумами, дистрофией миокарда. Синдром иммунодефицита характеризуется длительным немотивированным субфебрилитетом, частыми ОКИ и ОРВИ, тяжелым и затяжным течением инфекций.
●Гепатолиенальный синдром (гепатоспленомегалия) обычно встречается у детей, страдающих тяжелой железодефицитной анемией, рахитом и анемией.
Исходы ЖДА:
Адекватное лечение и ликвидация причин железодефицитной анемии у детей приводит к нормализации показателей периферических крови и полному выздоровлению ребенка. У детей с хроническим дефицитом железа отмечается отставание в физическом и умственном развитии, частая инфекционная и соматическая заболеваемость.
Осложнения железодефицитной анемии Осложнения возникают при анемии, нелеченной более 5 лет. Тяжёлая ЖДА может привести к развитию
миокардиодистрофии — поражению мышечного слоя сердца, снижению его сократительной функции и развитию сердечной недостаточности.
При ЖДА возникают сбои в работе иммунной системы, а это приводит к частым бактериальным и вирусным инфекциям (ОРВИ, гриппу, обострениям тонзиллита, бронхита, гайморита)..
Недостаток железа приводит к задержке роста и интеллектуального развития.
Также при длительном и тяжёлом течении ЖДА нарушаются функции печени и происходят изменения со стороны репродуктивной сферы (нарушается менструальный цикл).
Нередко встречаются проблемы и со стороны нервной системы — повышенная раздражительность, нервозность, плаксивость, снижение памяти, внимания, мышления и др.
Профилактика:
Антенатальная профилактика железодефицитной анемии у детей заключается в приеме беременной ферропрепаратов или поливитаминов, предупреждении и лечении патологии беременности, рациональном питании и режиме будущей мамы. Постнатальная профилактика железодефицитной анемии у детей предусматривает грудное вскармливание, своевременное введение необходимых прикормов, организацию правильного ухода и режима ребенка. Профилактический прием препаратов железа показан недоношенным, близнецам, детям с аномалиями конституции, детям в периоды быстрого роста, полового созревания, девочкам-подросткам с обильными менструациями.
Краткий план диспансерного наблюдения детей с жда
1.Длительность диспансерного наблюдения 1 год.
2.Осмотр педиатром ежемесячно первые 3 месяца после нормализации Hb, затем ежеквартально.
3.Консультация гематолога и других врачей-специалистов по показаниям.
4.Лабораторные исследования:
●общий анализ крови 1 раз в месяц – первые 3 месяца, далее 1 раз в 3 месяца;
●общий анализ мочи 1-2 раза в год;
●анализ крови на сывороточное железо – по показаниям.
5. Лечебно - профилактические и оздоровительные мероприятия:
●Рациональный режим с возрастными особенностями физического воспитания и достаточным пребыванием на свежем воздухе.
●Сбалансированное питание.
●Ферротерапия.
●Недоношенным детям, детям от многоплодной беременности с 3 месяца жизни до конца первого полугодия рекомендуется профилактический прием препаратов железа в дозе, равной 1/3 – 1/2 от суточной терапевтической.
●Витамины В1, В2 ,В6, С в возрастных физиологических дозах по 2-3 недели 2 раза в год.
6.Профилактические прививки разрешены при уровне Hb не менее 100 г/л при дефицитных анемиях легкой степени, в остальных случаях прививки проводятся после нормализации Hb.
Фолиеводефицитная анемия (ФДА) - дефицит витамина В9.
Фолиеводефицитная анемия (ФДА) – это анемия, развивающаяся вследствие дефицита фолиевой кислоты. Основными характеристиками ФДА являются мегалобластный эритропоэз в костном мозге и макроцитарная гиперхромная анемия, зачастую сопровождающаяся тромбоцитопенией и нейтропенией. Про эпидемиологию не нашла инфу, написано что чаще всего она распространена среди пожилых и тех, кто злоупотребляет алкоголем….
Причинами ФДА могут быть: врожденные нарушения адсорбции и обмена фолатов (очень редко), а также приобретенные мальабсорбции (целиакия, квашиоркор, экссудативная энтеропатия и др.), в том числе и на фоне лекарственной терапии противосудорожными средствами; повышение потребности в фолатах у глубоконедонощенных детей, при гемолитических анемиях, эксфолиативных заболеваниях, на фоне лечения некоторыми медикаментами (метотрексат и другие антиметаболиты; сульфаниламиды и триметоприм, то есть бисептол и др.; нитрофураны; хлоридин; противотуберкулезные препараты), при длительно текущих инфекциях, а также как следствие особенных вегетарианских диет. Считают, что уже через 2-3 нед после возникновения дефицита фолата снижается его уровень в сыворотке крови, через 2 мес возникает гиперсегментация нейтрофилов периферической крови (в костном мозге она появляется через 5 нед), через 3-3,5 мес возникают мегалобластные изменения в костном мозге и периферической крови и повышается выделение с мочой формиминоглутаминовой кислоты (этот признак позволяет различить дефицит фолатов и витамина В12 при МА).
Виды фолиеводефицитной анемии:
Врождённая — развивается из-за генетических дефектов транспорта, всасывания и обмена фолиевой кислоты. Этот вид ФДА встречается редко.
Приобретённая (наиболее распространённая) — развивается при разных состояниях: вегетарианстве и недостаточном поступлении витамина В9 с пищей; нарушении всасывания фолиевой кислоты в пожилом возрасте (ФДА пожилых); патологии желудочно-кишечного тракта; хроническом алкоголизме; приёме антагонистов витамина В9; беременности; гемолитических анемиях; гемодиализе.
Степени тяжести анемии:
●лёгкая — уровень гемоглобина от 90 до 120 г/л;
●средняя — уровень гемоглобина от 70 до 89 г/л;
●тяжёлая — уровень гемоглобина ниже 70 г/л.
По степени гемоглобина можно судить о наличии любой анемии, а не только ФДА.
Клиника:
У глубоконедоношенных детей с бурными прибавками массы тела без добавок в пищу фолиевой кислоты в возрасте 3-6 мес появляется мегалобластная анемия, вялость, анорексия, глоссит, хроническая диарея, повышенная кровоточивость и бактериальные инфекции. Неврологических расстройств (в отличие от В12-ДА) нет.
Диагностика:
Тщательный сбор анамнеза может стать решающим звеном для направленного диагностического поиска, поскольку ФДА, как правило, имеет вторичный характер Физикальное обследование
Клинические проявления анемического синдрома неспецифичны, а характерные признаки дефицита фолатов не позволяют провести дифференциальную диагностику с В12дефицитной анемией. В соответствии с этим, решающее значение в диагностике ФДА имеют лабораторные исследования Лабораторные диагностические исследования
●общий клинический анализ крови с определением ретикулоцитов и эритроцитарных индексов (МСV);
●определение уровня витамина В12 в крови, исследование уровня фолиевой кислоты в сыворотке крови;
●биохимический анализ крови, включающий определение лактатдегидрогеназы, свободного и связанного билирубина, ферритина, железа, трансферрина, гомоцистеина для определения функционального состояния печени, почек, поджелудочной железы;
●прямой антиглобулиновый тест (прямая проба Кумбса) для исключения аутоиммунной
гемолитической анемии. инструментальная диагностика: нет.
Осложнения фолиеводефицитной анемии При беременности есть риск её прерывания из-за плохого кровоснабжения плода, чаще это происходит в
1-м триместре. Также может развиваться фетоплацентарная недостаточность, преэклампсия, преждевременная отслойка нормально расположенной плаценты, пороки развития плода, гипертензия беременных и др.
Высокий гомоцистеин может быть связан с повышенным риском атеросклероза, ишемической болезни сердца, а также сосудистых катастроф: инфаркта миокарда и ишемических инсультов.
Если дефицит витамина В9 сопровождается дефицитом цианкобаламина (витамина В12), возможно поражение периферической нервной системы в виде нейропатий или полинейропатий (повреждения одного или нескольких нервов). В этом случае может возникнуть слабость в руках и ногах, онемение, покалывание и жжение в кистях и стопах.
У мужчин фолиевая кислота играет важную роль в производстве и созревании сперматозоидов. Дефицит витамина может нарушить этот процесс, что повышает риск бесплодия
Прогноз благоприятный, если восполнить недостаток фолиевой кислоты, найти причину ФДА и устранить её. При тяжёлых заболеваниях почек, печени и кишечника или при алкоголизме прогноз менее благоприятный, но это связано с основным заболеванием, а не с ФДА.
Профилактика:
Есть группы пациентов, которые находятся в зоне риска по дефициту витамина В9:
●люди с наследственными гемолитическими анемиями;
●пациенты с нарушением всасывания из-за целиакии, воспалительных заболеваний кишечника (болезни Крона, язвенного колита);
●люди с гипергомоцистеинемией, которая генетически подтверждена мутациями генов фолатного цикла;
●пациенты на гемодиализе;
●люди, которые получают терапию антагонистами фолиевой кислоты: противоэпилептическими средствами, Фенобарбиталом и др.;
●беременные .
Уэтих пациентов возможна профилактическая терапия, но она проводится только по назначению врача. В остальных случаях профилактикой ФДА является своевременное лечение возникших заболеваний и сбалансированное питание.
Диспансерное наблюдение пациентов проводится с учетом причин развития дефицита фолиевой кислоты (в принцпе также как и ЖДА их наблюдают, но предпочтение отдается диспансерному наблюдению по заболеванию, котрое вызвало ФДА).
Витамин-В12-дефицитная анемия (В12-ДА).
В12-дефицитная анемия (мегалобластная анемия, пернициозная анемия, болезнь Аддисона-Бирмера), характеризуется прогрессирующей гиперхромной, макроцитарной анемией, гиперсегментацией ядер нейтрофилов, мегалобластным эритропоэзом и морфологическими аномалиями других ростков кроветворения в костном мозге; в отличие от других анемий, В12-дефицитная анемия часто ассоциируется с развитием патологических психо-неврологических симптомов (фуникулярный миелоз). Эпидемиология: - у всех проявляется, но чаще у пожилых.
В12-дефицитная анемия является одной из самых распространенных анемий, частота выявления которой варьирует в разных возрастных группах: после 60 лет дефицит витамина В12 обнаруживают у одного из 50 человек, а после 70 лет - у каждого 15-ого. В соответствии с этим, в некоторых странах концентрацию витамина В12 в сыворотке крови определяют пожилым лицам в порядке диспансеризации Причины: В12-ДА может быть следствием дефицита витамина в питании (строгое вегетарианство),
наследственных нарушений (врожденные дефициты сорбции — внутреннего фактора Касла, транспорта и метаболизма витамина В12), приобретенных дефектов абсорбции витамина в терминальном отделе подвздошной кишки при целиакии, квашиоркоре, маразме, регионарном илеите, множественном дивертикулезе тонкого кишечника, дифиллоботриозе, резек- 2 6 2 Детские болезни. Том 2 циях желудка и подвздошной кишки. Выделяют форму ювенильной пернициозной анемии с полиэндокринной недостаточностью. У детей раннего и дошкольного возраста, в отличие от взрослых, не встречается пернициозная анемия вследствие иммунопатологического поражения с дефицитом внутреннего фактора Касла.
Клиника В12-ДА может появиться у детей уже во втором полугодии жизни при врожденном отсутствии внутреннего фактора Касла или дефицита транскобаламина.
●У школьников и взрослых характерны, помимо признаков мегалобластной анемии (бледность, иктеричность склер и кожи, сухость кожи, ломкость ногтей и волос, слабость, недомогание, плохой аппетит с особенным отвращением к мясу и др.),
●глоссит с атрофией сосочков (лакированный язык),
●болезненностью языка и афтами,
●изменения со стороны нервной системы вследствие дорсолатеральных дегенеративных изменений в спинном мозге (атаксия, парестезии, щпорефлексия, клонусы, появление, патологических рефлексов, например, Бабинского, ощущение ватных ног, галлюцинации, бред),
●умеренные признаки сердечной недостаточности (энергетически-динамическая недостаточность миокарда),
●диарея,
●умеренное увеличение селезенки и печени.
●В периферической крови макроцитарные мегалобластные изменения (эритроциты с тельцами Жолли, кольцами Кэбота, мегалоциты, мегалобласты), нейтропения (размеры нейтрофилов увеличены), тромбоцитопения.
●При синдроме Имерслунд — Гресбека выявляют также протеинурию. В моче при В12-ДА — повышенное выделение метил малоновой кислоты (дифференциально-диагностический признак с ФДА).
● Уровень витамина В12 в крови снижен.
Диагностика:
обследование начинается с консультации, во время которой выясняют особенности питания, течение беременности и родов у матери, наличие хронических заболеваний и врожденных патологий. При физикальном осмотре обнаруживают проявления анемического синдрома, признаки глоссита, легкую желтушность склер и кожи. Для точной диагностики В12-дефицитной анемии у детей используются:
Клинический анализ крови. В гемограмме при В12-дефицитной анемии у детей определяют снижение гемоглобина, гиперхромию, макроциты и мегалобласты. Зачастую выявляют гиперсегментацию нейтрофилов, умеренное снижение уровня тромбоцитов и лейкоцитов.
Биохимические исследования. В результатах анализа на витамины уровень В12 составляет менее 100 пг/мл крови, фолаты в пределах нормы. Дополнительно проводят исследование концентрации железа, ферритина и трансферрина, чтобы исключить железодефицитные состояния.
Анализ мочи. Клинический анализ необходим для диагностики протеинурии, которая считается патогномоничным проявлением аутосомно-рецессивного синдрома Иммерлунд-Гресбека. Белок в моче также появляется при гломерулопатиях, которые считаются одной из причин гиповитаминоза В12.
Тест Шиллинга. Функциональную пробу с радиоактивным меченым витамином проводят для оценки всасывания цианокобаламина в кишечнике. Отрицательные результаты теста наблюдаются при пернициозной анемии, синдроме мальабсорбции у детей с гастроэнтерологическими патологиями.
Инструментальные методы. Для уточнения этиологии В12-дефицитной анемии назначают ЭФГДС с биопсией слизистой оболочки желудка, исследование желудочной секреции, УЗИ брюшной полости. По показаниям диагностику дополняют рентгенографией органов грудной клетки и живота, УЗИ почек, стернальной пункцией.
Осложнения
В12-дефицитная анемия особенно опасна для грудничков и детей раннего возраста. Заболевание сопровождается хронической диареей, выраженной белково-энергетической недостаточностью и гипотрофией, которая становится причиной отставания в росте и физическом развитии. Возникают различные проявления неврологического дефицита, снижение иммунитета, частые инфекции дыхательной, пищеварительной и мочеполовой системы.
Серьезную проблему представляют психические расстройства: снижение памяти, когнитивные нарушения, депрессии и психозы, которые развиваются на фоне выраженного и длительного дефицита В12. Изредка у детей формируется судорожный синдром с клоническими мышечными сокращениями. Тяжелые формы В12-дефицитной анемии вызывают сердечную недостаточность и анемическую кому, которая обусловлена нарастающей гипоксией.
Исход болезни определяется причиной дефицита и тяжестью анемии. Большинство случаев заболевания удается скорректировать с помощью курса заместительной терапии, однако пациентам с врожденными патологиями потребуется пожизненное диспансерное наблюдение и специальное лечение. Профилактика В12-дефицитной анемии предполагает рациональное питание, соблюдение правил гигиены для защиты от глистных инвазий, своевременную терапию соматических заболеваний.
Дифференциальный диагноз ЖДА проводят с:
●Мегалобластными анемиями
●апластической анемией
●талассемией
●сидеробластной анемией
Дифференциальный диагноз ФДА проводят с другими заболеваниями, протекающими с гемолитическим компонентом и панцитопенией:
●В12-дефицитная анемия;
●различные формы гемолитических анемии;
●миелодиспластические синдромы (рефрактерные анемии, в том числе и рефрактерная сидеробластная анемия, рефрактерная анемия с избытком бластов);
●острый эритромиелоз;
●макроцитоз сопряженный с цитостатической терапией
●заболевания печени с гиперспленизмом;
●первичный амилоидоз;
●гипотиреоз.
Дифференциальная диагностика В12-дефицитной анемии проводится с другими видами макроцитарных анемий, ассоциированных с:
-дефицитом фолиевой кислоты;
-дефицитом витамина В6;
-некоторыми формами латентного гемолиза, при которых макроцитоз обусловлен увеличенным содержанием ретикулоцитов в циркуляции;
-миелодиспластическими синдромами;
-апластической анемией.
Неотложная помощь при анемическом синдроме у детей и подростков.
Яне поняла что тут имеют ввиду. Типа неотложная помощь, при острой кровопотере??? Потому что если это не острое состояние, то неотложную помощь не надо оказывать!
ЯНЕ ЗНАЮ ПРАВИЛЬНО ЭТО ИЛИ НЕТ!
Оказание помощи начинают с мер, направленных на остановку кровотечения: механические способы - наложение жгута, давящих повязок, прижатие кровоточащих сосудов, тампонада носа и т. д. (см. Кровотечения). Используют препараты, способствующие локальной остановке кровотечения: наложение на место кровотечения гемостатической губки или фибринной пленки с тромбином или без него, биоклея, орошение места кровотечения 5 % аминокапроновой кислотой, 0,025 % раствором адроксона (до 5 мл). При кровотечениях, связанных с патологией печени и передозировкой антикоагулянтов непрямого действия (неодикумарин, пелентан, фенилин и др.), внутримышечно вводят викасол по 1,5 - 3 мл 1 % раствора. Применение аминокапроновой кислоты внутрь и внутривенно (100 мл 5 % раствора) показано при всех видах кровотечения, кроме тех, которые обусловлены синдромом диссеминированного свертывания крови, когда этот "препарат строго противопоказан. Следует избегать его введения и при почечных кровотечениях, так как после этого в мочевых путях образуются сгустки крови, возникает почечная колика, а иногда и анурия.
Восполнение потери крови и борьбу с коллапсом следует начинать со струйного внутривенного введения кристаллоидных растворов - 0,9 % раствора хлорида натрия, раствора Рингера, 5 % глюкозы, лактосола и
др. (при обильной кровопотере эти растворы можно одновременно вводить в 2-3 вены). На догоспитальном этапе при резко выраженном падении артериального давления в эти раствор1
Основные принципы лечения дефицитных анемий.
Корректная трактовка клинико-анамнестических данных и результатов лабораторного обследования позволяет верифицировать причину ДА и своевременно назначить адекватную терапию. Принципиально важным при этом является положение о том, что компенсировать дефицитные состояния невозможно только за счет нормализации рациона питания.
Основная роль в купировании дефицита железа, фолиевой кислоты и витамина В12 принадлежит заместительной фармакотерапии.
При этом для лечения ЖДА используются солевые препараты железа или препараты на основе железа гидроксид полимальтозата. Суточная доза препаратов зависит от массы тела и возраста ребенка, расчет при этом проводится по элементарному железу. Так, для солевых препаратов железа, назначаемых внутрь, используются следующие дозы (расчет по элементарному железу!): для детей до 3 лет — 3 мг/кг/сут, для детей старше 3 лет — 45–60 мг/сут, для подростков — до 120 мг/сут. При использовании пероральных форм железа гидроксид полимальтозата рекомендованные дозы составляют 5 мг/кг/сут (расчет по элементарному железу!). Продолжительность терапии препаратами железа зависит от степени тяжести ЖДА. При легкой ЖДА курс лечения составляет 3 мес., при среднетяжелой форме — 4,5 мес., при тяжелой
—до 6 мес.
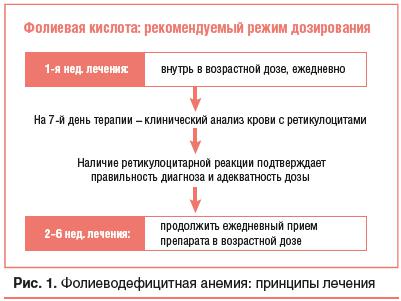
Вслучае диагностики фолиеводефицитной анемии заместительная терапия проводится препаратами фолиевой кислоты. Рекомендовано использовать следующие суточные дозы фолиевой кислоты: для детей до 1 года — 0,25–0,5 мг/сут, для детей старше 1 года — 1,0 мг/сут. При синдроме мальабсорбции доза может быть повышена до 5–15 мг фолиевой кислоты в сутки. Терапия проводится в указанных дозах ежедневно на протяжении 4–6 нед. Через 7 дней от начала лечения необходимо выполнить клинический анализ крови с обязательным подсчетом ретикулоцитов. Повышение уровня ретикулоцитов на фоне приема фолиевой кислоты указывает на правильно установленный диагноз и является обоснованием для продолжения терапии. Купирование анемии достигается через 4–6 нед. от начала лечения.
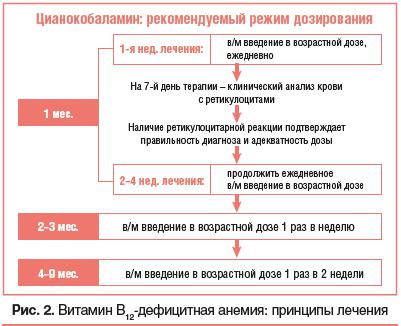
Для лечения витамин В12-дефицитной анемии используют препараты цианокобаламина для парентерального введения.
При этом рекомендовано придерживаться следующего режима дозирования: для детей до 1 года — 5 мкг/кг/сут, для детей старше 1 года — 100 мкг/сут, для подростков — 200 мкг/сут. Препарат вводится внутримышечно 1 р./сут ежедневно. На 7–10-й день терапии проводят клинический анализ. Выявление ретикулоцитоза позволяет сделать вывод об эффективности проводимого лечения. Терапию следует продолжить в том же режиме дозирования еще в течение 3–4 нед.
Вдальнейшем, при достижении нормализации уровня гемоглобина, переходят на поддерживающее лечение: цианокобаламин вводят в терапевтической дозе 1 раз в 7 дней в течение 2 мес., а затем 1 раз в 14 дней в течение 6 мес.
Учитывая, что дефицит витамина В12, как правило, редко обусловлен алиментарными факторами, одновременно проводят поиск причин данного патологического состояния (болезнь Крона, целиакия, инвазия широким лентецом, наследственные нарушения всасывания и/или транспортировки витамина В12 и др.).
Втех случаях, когда имеют место полидефицитные состояния с развитием анемического синдрома, оправданно комбинированное заместительное лечение. Чаще всего у детей встречается сочетанный
дефицит железа и фолиевой кислоты, что требует одновременного назначения препаратов железа и фолиевой кислоты.
12.Гемолитические анемии у детей – эпидемиология, этиология, классификация гемолитических анемий у детей и подростков. Патогенез анемического синдрома при гемолизе. Клиника, лабораторноинструментальная диагностика. Дифференциальная диагностика гемолитических анемий. Основные принципы лечения гемолитических анемий. Осложнения. Исходы. Профилактика. Особенности диспансерного наблюдения.
Гемолитические анемии – это группа заболеваний, характеризующихся патологически интенсивным разрушением эритроцитов, повышенным образованием продуктов их распада, а также реактивным усилением эритропоэза.
Эпидемиология: Из болезней крови гемолитические анемии составляют 5%, а среди анемических состояний 11%.
Этиология у наследственных и приобретенных гемолитических анемий различна. При наследственных анемиях патологии в строении эритроцитов запрограммированы на генетическом уровне: известно 16 вариантов с аутосомно-доминантным типом наследования, 29 – с рецессивным, 7 разновидностей – с Х- сцепленным. Все причины, которые приводят к гемолизу, разделяются на внеклеточные и внутриклеточные.
Внеклеточные причины типичны для анемий приобретенного характера. В этом случае эритроциты дефектов не имеют, а разрушаются под воздействием внешних факторов: ретикулоэндотелиальной гиперактивности (гиперспленизм), механических и химических нарушений целостности эритроцитов, иммунологических отклонений (под воздействием антител), паразитарной инвазии, витаминодефицита, некоторых инфекций. Внутриклеточные причины гемолиза – это нарушение структуры и функций эритроцитов, такие как дефекты эритроцитарного метаболизма, строения гемоглобина, мембран клеток.
Классификация
Наследственные
I. Мембранопатии эритроцитов:
а) «белковозависимые»: микросфероцитоз; овалоцитоз; стоматоцитоз; пиропойкилоцитоз; болезнь «Rh-нуль»;
б) «липидозависимые»: акантоцитоз.
II. Энзимопатии эритроцитов, обусловленные дефицитом: а) ферментов пентозофосфатного цикла; б) ферментов гликолиза;
