
Detskie_bolezni
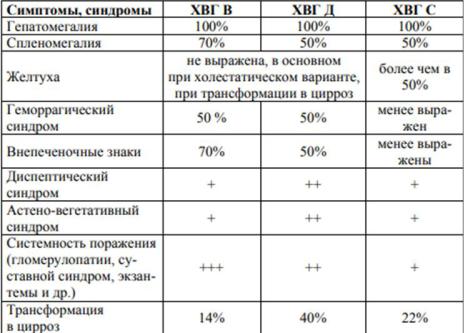
.pdf●Желтушный: стойкая или перемежающаяся желтушность, зуд кожи, потемнение мочи, осветление кала
●Отечно-асцитический: увеличение размеров живота, задержка жидкости, отеки ног, асцит, гидроторакс, гидроперикард
●Энцефалопатический: снижение памяти, сонливость, периоды дезориентации во времени и пространстве, неадекватное поведение
●Эндокринные нарушения: полосы растяжения, дисменорея или аменорея, импотенция, бесплодие, выпадение волос
●Сосудистые проявления («внепеченочные знаки»): ладонная и подошвенная эритема,
телеангиэктазии.
Этиология ХВГ
Энтеральные гепатиты А и Е не дают хронизации процесса
Гепатит В развивается вследствие инфицирования ДНК-содержащим вирусом (HВV) семейства гепаднавирусов. Он отличается высокой устойчивостью во внешней среде. Белок вирусной оболочки представлен поверхностным антигеном (HBsAg), ранее именовавшимся “австралийским”. Нуклеокапсид содержит сердцевинный антиген (НВсАg). Близкий к нему антиген инфекционности (HBeAg) представляет секретируемую растворимую часть HBcAg. Вирус содержит ДНК и ферменты: ДНК-полимеразу и протеинкиназу, Х-протеин. Каждый из антигенов вызывает гуморальный иммунный ответ, проявляющийся выработкой антител (анти-HBs, анти-НВс, анти-НВе).
Гепатит D – заболевание, которое развивается в ответ на попадание в организм «дефектного» РНКсодержащего вируса (HDV), способного к репликации только в присутствии вируса гепатита В, встраиваясь в его внешнюю оболочку. Заражение может произойти одновременно обоими возбудителями с развитием коинфекции или суперинфекции.
Гепатит С – заболевание, вызываемое РНК-содержащим вирусом (HCV), который относится к роду Hepacivirus семейства флавивирусов. Важной особенностью возбудителя является его генетическая неоднородность. Выделяют, по меньшей мере, шесть основных генотипов вируса (1-6), которые в свою очередь подразделяются на субтипы.
Эпидемиология ХВГ
●Основными источниками - больные хроническими и реже - острыми вирусными гепатитами, при НВVинфекции – также носители HBsAg.
●Путь - парентеральный
●Передача - при переливании крови и её компонентов, при инвазивных диагностических и лечебных процедурах, при внутривенном введении наркотиков.
●Возможны также половой, перинатальный и гемоперкутанный пути заражения, более характерные
для НВV-инфекции.
Патогенез
●Вирусы попадают в организм парентеральным путем.
●По системе печеночной артерии вирус гепатита внедряется в печень, вызывая воспалительный процесс на уровнях гепатоцита, макрофага и клеточного эндотелия сосудов.
●После попадания вируса в организм дальнейшее развитие инфекционного процесса зависит от свойств вируса, дозы инфицирования и реакции системы иммунитета организма.
●При заражении вирусом гепатита развиваются следующие фазы
фаза репликации вируса – процесс, в ходе которого вирус, используя собственный генетический материал и синтетический аппарат клетки-хозяина, воспроизводит подобное себе потомство.
■прикрепление вируса к клеточной поверхности
■проникновение через наружные мембраны клетки
■обнажение генома
■синтез нуклеиновой кислоты вируса с образованием дочерних молекул геномной нуклеиновой кислоты и, в случае ДНК-содержащих вирусов, информационной вирусной мРНК
■синтез вирус-специфических белков
■сборка новых вирионов и выход их из пораженной клетки.
·фаза интеграции генома вируса – встраивание постороннего гена в ген клетки-хозяина (гепатоцита), приводящее в определенных условиях к синтезу новых для клетки продуктов.
Процесс хронизации вирусных гепатитов обусловлен иммунными механизмами:
●Дисбалансом клеточного звена иммунитета
●Снижением функциональной активности клеток макрофагальной системы, которая угнетена за счет генетического дефекта или внепеченочной репликации НВV и НСV в моноцитах, в костном мозге, селезенке, что позволяет вирусным антигенам избежать иммунологического контроля
●Ослаблением синтеза интерферона, что способствует репликативной активности вириона в клетках печени
●Отсутствием эффективного специфического антителообразования, что связано с внепеченочной репликацией вируса.
Особенности клиники
ХВГ В
·Часто: слабость, астенизация, диспепсия, мышечные и суставные боли, которые зачастую длительное время не находят должной диагностической интерпретации.
·У 8–12% пациентов ХВГ B может протекать с внепеченочными проявлениями – васкулиты, артралгии, нейропатии, поражения почек
ХВГ С
·долгое время себя никак не проявляет, при этом основной синдром– астенический
·внепеченочные проявления, представленные артралгиями, нейропатией, аутоиммунным тиреоидитом, «сухим» синдромом, поражением почек, кожи
ХВГ D
·в 15% случаев протекает доброкачественно
·у большинства пациентов в течение 3-5 лет происходит быстрое прогрессирование заболевания с формированием цирроза печени.
·Основной особенностью является его преимущественная циррозогенность.
·Течение волнообразное с частыми обострениями и неполными ремиссиям
Диагностика
Показания к обследованию:
·группы риска - дети, рожденные от женщин с ХВГ В и С, наркомания, множественные оперативные вмешательства, гемотрансфузии
·гепатомегалия, гепатоспленомегалия
·аутоиммунные процессы неясного генеза
·цитопения неясного генеза
·рецидивирующая крапивница
·субфебрилитет неясного генеза
Лабораторная диагностика:
·ОАК: возможны повышение СОЭ, лейкопения, лимфоцитоз
·ОАМ: возможно появление жёлчных пигментов, уробилина.
·Б/Х: выявляются синдромы цитолиза, холестаза, мезенхимального воспаления, печеночно-клеточной недостаточности
·Фибротест:
·исследование сывороточных маркеров фиброгенеза: гиалуроновая кислота, тканевые ингибиторы матриксных металлопротеиназ – повышение
·исследование косвенных показателей печеночного фиброза
·Серология– установление фазы вирусной инфекции

·Сцинтиграфия печени
Показания
·оценка анатомического и функционального изменения печени при жировом гепатозе, хроническом гепатите, циррозе печени, очаговом поражении органа
·дифференциальная диагностика при патологии печени, связанной с системными заболеваниями, заболеваниями крови.
·УЗИ БП
·гепатомегалия (увеличение правой доли на 20%, левой доли на 10%)
·контур ровный, паренхима гиперэхогенная, эхо-структура неоднородная
·неравномерно утолщенные тяжи вдоль ветвей воротной вены
·изменений со стороны сосудов не отмечается
·увеличение селезенки не превышает 10%
·Пункционная биопсия печени
·Показания
·хронические вирусные гепатиты и гепатиты неясной этиологии,
·цирроз, фиброз печени
·гепатомегалия, являющаяся ведущим симптомом заболевания
Противопоказания:· · выраженные нарушения показателей свертывающей системы крови: ПТИ менее 50%,
уровень тромбоцитов менее 80х109 /л, т.к. выражен риск длительного кровотечения без образования тромба в раневом канале паренхимы.
Оценка результатов
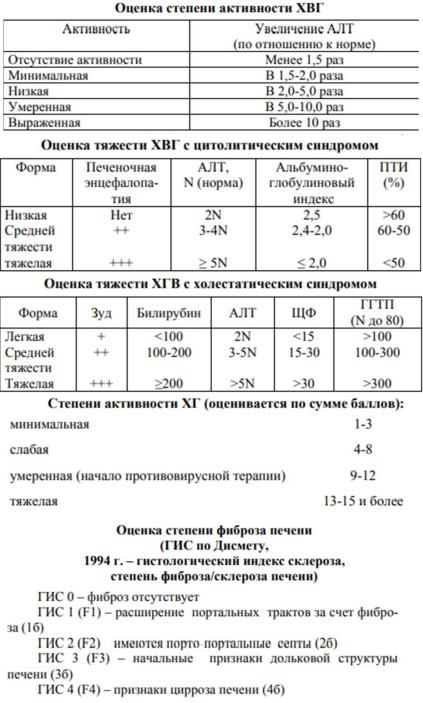
Определение стадии вирусного процесса, степени биохимической активности
На основании оценки биохимических показателей проводится определение активности и тяжести патологического процесса
Принципы терапии
Режим
·При легких и среднетяжелых формах все больные должны соблюдать полупостельный режим
·При тяжелом – постельный
·Постепенное расширение двигательной активности возможно с уменьшением активности хронического инфекционного процесса.
·На амбулаторном этапе рекомендуется щадящий режим (ограничение физических и психоэмоциональных нагрузок)
Питание
· Назначается диета № 5 по Певзнеру с исключением жареных, копченых, острых блюд, тугоплавких жиров, экстрактивных веществ.
Медикаментозная терапия
●Гепатопротекторы назначаются детям в фазе репликации и на фоне интерферонотерапии.
○препараты урсодезоксихолевой кислоты
■в нерепликативной фазе – в виде монотерапии курсами по 3 месяца
■в репликативной фазе – в комплексе с противовирусным лечением или в виде монотерапии при невозможности проведения противовирусной терапии – 6-12 месяцев.
■Дозы 10-15 мг/кг/сутки внутрь после еды в 1-2 приёма: после завтрака (меньшая часть) и после ужина (большая часть или вся доза).
○·АД-метионин, фосфоглив для внутривенного введения
●Дезинтоксикационная терапия – по показаниям - глюкозо-солевых растворов из расчета физиологической потребности.
●Лечение сопутствующих заболеваний (чаще всего болезней органов желудочно-кишечного тракта). Таким образом, базисная терапия для каждого больного зависит от выраженности и преобладания определенных нарушений
●Противовирусная терапия.
○Интерфероны I типа:
●короткоживущие ИФН-α 2a, 2b: Интрон А, Роферон А – разрешены к применению у детей с 2 лет, Интераль, Альтевир – с 3 лет;
●пегилированные ИФН-α 2a, 2b: Пегасис, ПегИнтрон – разрешены с 3 лет
○Интерфероны II типа (ИНФ-γ):
●Ингарон – разрешен к применению с 18 лет.
○Синтетические нуклеозиды:
●Ламивудин (Зеффикс) - разрешен с 3-месячного возраста, Телбивудин, Энтекавир – с 18 лет – активны в отношении HBV;
●Рибавирин - разрешен с 3 лет, телапревир, боцепревир – с 18 лет – активны в отношении HСV.
Аутоиммунный гепатит
Каутоиммунным заболеваниям
·аутоиммунный гепатит
·первичный билиарный цирроз печени
·первичный склерозирующий холангит
·overlap-синдром (признаки двух различных одновременно протекающих аутоиммунных заболеваний печени, одним из которых является АИГ).
Аутоиммунный гепатит– это хроническое прогрессирующее воспалительное заболевание печени неясной этиологии, характеризующееся наличием перипортального гепатита, гипер-γглобулинемии, печеночноассоциированных сывороточных аутоантител и положительным ответом на иммуносупрессивную терапию
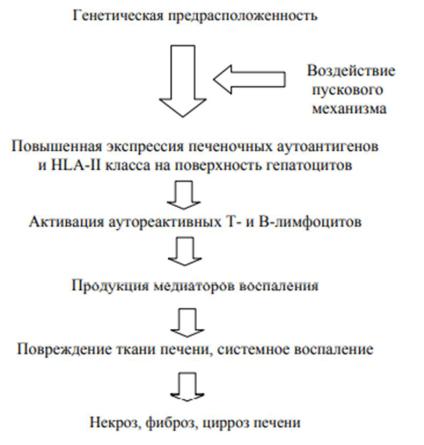
Механизмы развития
Этиология - недостаточно изучена
·У 40% семейный анамнез отягощен различными аутоиммунными заболеваниями
·К «запускающим факторам» относят вирусы гепатита А, В, С, вирус Эбштейна-Барр, вирус простого герпеса, цитомегаловирус
Основным звеном патогенеза -является потеря иммунной толерантности к собственным тканям, которая обусловливает прогрессирование воспалительных и некротических изменений, формирование фиброза в печени
Особенности клиники
·в 50-65% характеризуется внезапным началом и проявлением клинических симптомов: резкая слабость, анорексия, тошнота, выраженная желтуха, иногда лихорадка.
·В ряде случаев начинается незаметно с астеновегетативных расстройств, болей в области правого подреберья, незначительной желтухи.
·Встречаются варианты с доминирующими внепеченочными проявлениями, протекающие под маской СКВ, РА, системных васкулитов
·Развернутая стадия характеризуется астеническим синдромом, желтухой, лихорадкой, артралгиями, миалгиями, тяжестью в правом подреберье, разнообразными кожными высыпаниями.
·При объективном осмотре выявляются «сосудистые звездочки», ярко-розовые стрии на животе и бедрах, геморрагические и угревые кожные высыпания, кушингоидное перераспределение подкожной жировой клетчатки, гепатомегалия, спленомегалия.
·На стадии цирроза + признаки портальной гипертензии и печеночной энцефалопатии.
·АИГ первого типа у молодых девушек и женщин (15-35 лет), «отвечает» на кортикостероидную терапию, характеризуется менее частым развитием внепеченочных проявлений и хорошим прогнозом.
·АИГ второго типа встречается чаще у детей 2-15 лет, имеет высокую активность заболевания, яркие внепеченочные проявления
Принципы диагностики
Лабораторная диагностика
●ОАК: умеренно выраженная лейкопения, тромбоцитопения, анемия (обычно смешанная), повышение СОЭ, эозинофилия (редко)
●Б/х крови:
○повышение активности АЛТ и АСТ в 5-10 раз и более,
○повышение билирубина в 2-10 раз преимущественно за счет прямой фракции нормальный
○повышенный незначительно или умеренно уровень ЩФ
○повышение активности ГГТП
○гиперпротеинемия (90-100 г/л)
○гипергаммаглобулинемия
○синдром печеночно-клеточной недостаточности: гипоальбуминемия, снижение ПТИ, фибриногена
○На цирротической стадии - снижение холестерина, повышение неконъюгированного билирубина, аммиака
●Иммунологические исследования:
○повышение Ig G сыворотки крови
○снижение С4-фракции комплемента
○повышение титра аутоантител - 1:20 для ANA и SMA и 1:10 для LKM1
●ИФА: HbsAg, анти-НСV отрицательные
●ПЦР-диагностика: НВV ДНК, HDV и HCV РНК. отрицательные
●Определение сывороточного церулоплазмина, ферритина и α1-антитрипсина
Инструментальная диагностика
·УЗИ и КТ БП - гепатомегалия, гепатоспленомегалию, диффузные изменения паренхимы печени, расширение вен портальной системы, асцит.
·Эзофагогастродуоденоскопия - варикозное расширение вен пищевода как проявление портальной гипертензии.
·Пункционная биопсия печени: определить степень активности воспалительного процесса и стадию заболевания, исключить другие заболевания печени. Специфических гистологических признаков нет.
Лечение
Режим
· При высокой активности – постельный, полупостельный, с дальнейшим расширением режима по мере стихания активности заболевания.
Диета №5 по Певзнеру · с исключением жареных, копченных, острых блюд, тугоплавких жиров, экстрактивных веществ,
легкоусвояемых углеводов, обогащенная кальцием
Патогенетическая иммуносупрессивная терапия
Цель терапии - достижение клинико-лабораторной и морфологической ремиссии.
·Глюкокортикостероиды (преднизолон)
·Иммуносупрессанты (азатиоприн)
·Альтернативная терапия: будесонид, циклоспорин А, такролимус, циклофосфамид, микофенолата мофетил – назначают при отсутствии эффекта или возникновении осложнений на терапии ГКС и азатиоприном.
На фоне терапии ГКС проводятся:
·Профилактика эрозивно-язвенного поражения ЖКТ – ингибиторы протонной помпы (омепразол)
·Профилактика остеопороза – препараты кальция
·Контроль артериального давления, массы и роста, биохимического анализа крови (калий, натрий,
кальций, глюкоза), консультация окулиста с осмотром глазного дна
Прогноз
·У взрослых при естественном течении 5-летняя выживаемость составляет в среднем 50%, 10-летняя
– 10%.
·Применение современных схем иммуносупрессивной терапии позволяет контролировать течение заболевания и повышает 20-летнюю выживаемость до 80%.
·У детей, подобных данных не представлено.
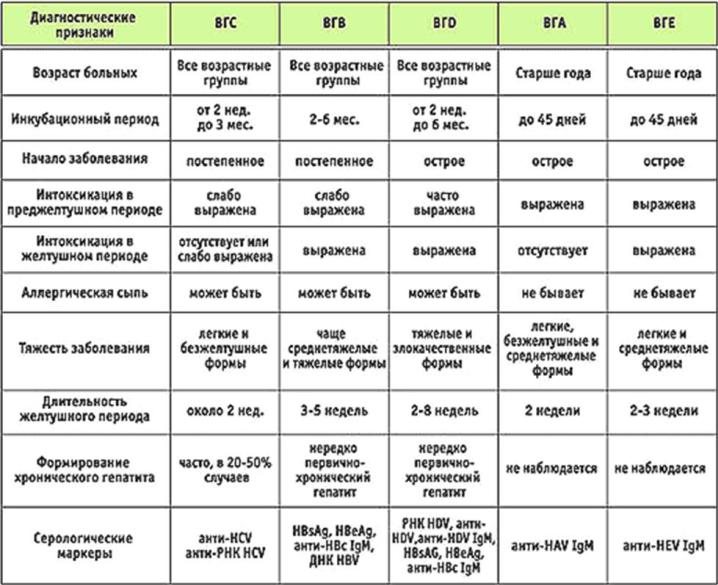
Дифференциальный диагноз
Исходы
Гепатит В:
·Благоприятный – спонтанная элиминация HbsAg, здоровое носительство HbsAg
·Неблагоприятный
·развитие цирроза печени у 2-4 % детей
·развитие гепатоцеллюлярной карциномы
·развитие микст-инфекции
Гепатит С:
·цирроз печени – через 20-30 лет
·20-30% гепатокарцинома
·Риск малигнизации при наличии цирроза 3-10%
Первичная и вторичная профилактика Первичная: эффективное лечение острого вирусного гепатита, рациональное питание, контроль за приемом ЛП, борьба с алкоголизмом и наркоманией
Вторичная: профилактика обострения заболевания, ограничение физических нагрузок, лечебное питание, лечение сопутствующих заболеваний ЖКТ
Выявление больных гепатитом В
·Выявление, учет и регистрация больных острым, хроническим ГВ, "носителей" HBsAg проводится в соответствии с установленными требованиями.
·Методом выявления серологический скрининг групп людей с высоким риском заражения.
·Обследование беременных проводится в III триместре
·Беременные - госпитализации в инфекционные стационары, а роженицы в областные перинатальные центры, специализированные отделения роддомов с обеспечением строгого противоэпидемического режима.

·Новорожденным, родившимся от матерей - носителей HBsAg, больных ГВ или перенесших ГВ в третьем триместре беременности, вакцинация против ГВ проводится в соответствии с национальным календарем профилактических прививок.
·Все дети, родившиеся от женщин с ВГВ и ХГВ и носителей ВГВ, подлежат диспансерному наблюдению врачом-педиатром совместно с инфекционистом в течение одного года с биохимическим определением активности АлТ и исследованием на HBsAg в 3, 6 и 12 месяцев и далее до 3-х лет 1 раз в год.
Специфическая профилактика гепатита В
·Ведущим мероприятием в профилактике гепатита В является вакцинопрофилактика.
Региональный календарь профилактических прививок СО
·Новорожденные в первые 24 часов жизни - первая вакцинация против гепатита В (V1)
·Группа риска – 0,1,2,12
·Дети в 1 месяц - вторая вакцинация против гепатита В (V2)
·Дети в 6 месяцев - третья вакцинация против гепатита В (V3)
·Дети в 20 месяцев -первая вакцинация против ГА (V1)
·Дети в 26 месяцев -вторая вакцинация против ГА (V2)
·Дети от 1 года до 18 лет -вакцинация против гепатита В (V)
6.Цирроз печени у детей. Этиология, патогенез, клиника, диагностика, дифференциальный диагноз цирроза печени. Принципы лечения.
Осложнения. Трансплантация печени: показания, противопоказания.
Цирроз печени – диффузный процесс, характеризующийся фиброзом и трансплантацией нормальной структуры печени с образованием узлов. Цирроз печени –финальная стадия большинства хронических диффузных заболеваний печени.
Этиология
●Вирусные гепатиты В, С, Д
●Алкоголь
●Метаболические нарушения (наследственный гемохроматоз, болезнь Вильсона, недостаточность альфа1-антитрипсина, муковисцидоз, галактоземия, гликогенозы)
●Заболевания желчных путей (внепеченочная обструкция желчных путей, первичный билиарный холангит, первичный склерозирующий холангит)
●Нарушение венозного оттока (синдром Бадда-Киари)
Патогенез
●Повреждение печеночной паренхимы
●Избыточное отложение экстрацелюлярного матрикса (из-за повышенного синтеза его компонентов и сниженной скорости их разрушения)
●Фиброз (накопление и отложение коллагена 1,3,4 типов, ламинина, гликозамингликанов, эластина в пространстве Диссе)
●Образование СТ мембраны в стенке внутридольковых венозных капилляров
●Нарушение обмена между кровью и гапатоцитами
●Гипоксия и фиброгенез гепатоцитов
●Активное сокращение пресинусоидальных звездчатых клеток и расширение пространства Диссе (заполнены коллагеновыми волокнами)
●Блокирует ток крови из воротной вены
●Повышение давления в воротной вене
●Синдром портальной гипертензии и включение портокавальных шунтов
●Перестройка архитектоники печеночной ткани
●Цирроз печени
Классификация:
По морфологическим признакам:
●макронодулярный (крупноузловой) – нерегулярно расположенные крупные узлы до 5 см в диаметре, разделенные тяжами СТ
●микронодулярный (мелкоузловой) – регулярно расположенные мелкие узлы 1-3 мм в диаметре, разделенные сетью рубцовой ткани
●микро-макронодулярный (смешанный)
Для оценки тяжести состояния по Child-Turcotte-Pugh
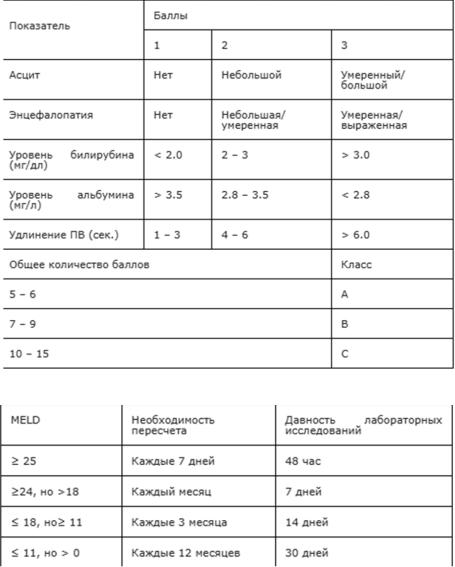
Оценка тяжести состояния больного и его очередности в листе ожидания пересадки печени является модификация этой шкалы – MELD
Классификация асцита
●1 степень - жидкость в брюшной полости определяется только при ультразвуковом исследовании.
●2 степень проявляется симметричным увеличением живота.
●3 степень представляет собой напряженный асцит.
Клиника
Компенсированный ЦП в 30-40% - бессимптомно или с некоторыми неспецифическими жалобами:
·общая слабость
·снижение или потеря аппетита
·снижение массы тела и мышечной массы
·ощущение тяжести в верхней половине живота Декомпенсированный ЦП:
·Желтуха
·Увеличение живота в объеме/асцит
·Отеки нижних конечностей
·Желудочно-кишечное кровотечение из ВВПиЖ, прямой кишки
·Геморрагический синдром (кровоточивость из десен при чистке зубов или носовые кровотечения, спонтанное появление петехий)
·Инверсия сна (бессонница ночью и сонливость в дневные часы)
·При напряженном асците и/или гидротораксе - одышка при нагрузках, а также кашель в положении лежа.
·Кожный зуд – при первичном билиарном холангите и первичном склерозирующем холангите.
Физикальное обследование
●Пониженное питание за счет уменьшения мышечной массы
●Сухость кожи
●Геморрагические проявления
