
Detskie_bolezni
.pdf
Заболевание считается европейским; на Гавайских островах очень редкое заболевание
В средней по России 1:7 000
Генетика МВ
Ген, отвечающий за возникновение МВ, локализуется на длинном плече хромосомы 7q,
содержит 27 экзонов - 250000 пар нуклеотидов
выделено более 2000 мутаций гена, что обусловливает полиморфизм клинической картины
Наиболее частая мутация - (дельта) F508 - пропуск в позиции 508 трех нуклеотидов (их делеция), кодирующих молекулу фенилаланина -> отсутствие ФАЛ: частота - в европейской части России - 50%, в Москве - 41%, в Германии - 87%, в Алжире - 26%, в СО раньше считалось что делеция в 508 составляет ~60-70%: чистая гомозигота 30%, гетерозигота 30%
Суть заболевания: ген, кодирующий синтез белка, трансмембранный регулятор муковисцидоза (МВТР), Функция гена: кодирует синтез белка - МВТР-трансмембранный регулятор муковисцидоза.
Функция МВТР - регулирует транспорт натрия и хлора через мембраны эпителиальных клеток выводных протоков экзокринных желез (поджелудочная железа, бронхиальные железы) - между эпителиальными клетками и межклеточной жидкостью.
Процесс транспорта - активный, т.е. регулируется цАМФ. МВТР является частью цАМФ-зависимого хлорного канала.
В норме - обеспечение определенного содержания секрете (вырабатываемых данной железой) ионов Na и Cl обеспечивающих определенную его вязкость
Бронхиальное дерево - мукоцилиарный клиренс (МУКОслизь). Слизь имеет две фазы состояния: золь и гель. у здоровых людей золь жидкий. Эта среда содержит много Na и Cl, который тянет воду. При МВ соотношение резко меняется.
5 классов мутаций:
блокирующие процесс синтеза белка МВТР
вызывающие нарушения созревания МВТР
вызывающие нарушение регуляции функции МВТР
вызывающие замедление синтеза МВТР, который функционирует при этом нормально
мутации, вызывающие нарушение стабильности MBTI
→все мутации приводят к снижению проводимости ионов хлора в секрет который образуется в этой железе.
Патогенез
Мутации гена МВ → Нарушение транспорта ионов Na и CI, Нарушение секреции ионов хлора → Увеличение реабсорбции натрия в клетку → секрет который образуется становится Дегидратированным (там оч мало воды, тк натрия и хлора там мало, должно быть определенное соотношение натрия и хлора) → нарушение соотношения натрия и хлора → Повышение вязкости секрета → Обтурация протоков экзокринной железы → Резкое нарушение функции органа.
Классификация МВ

Предлагают много классификаций, т.к открываются новые формы, много генетики, но базовая классификация такая: фаза обострения= фаза бронзита и пневмонии.
Клинические формы (?). Классификация, принятая ВОЗ, Международной Ассоциацией Муковисцидоза, Европейской Ассоциацией Муковисцидоза:
Классический муковисцидоз с панкреатической недостаточностью (смешанная или легочно-кишечная форма заболевания),
Классический муковисцидоз с ненарушенной функцией поджелудочной железы (преимущественно легочная форма заболевания),
Неопределенный диагноз при положительном неонатальном скрининге на муковисцидоз.
При МВ поражаются практически все железы, поэтому видим системный процесс, хар-я:
синуситы, полипы носа (если поражены железы гайморовых пазух, железы верх дых путей)
желудка и пищеводане так интенсивно. будет гастроэзофагеальный рефлюкс. в клин картине редко
железы органов дыхания, поэтому легочное сердце, повторные эпизоды орви, бронхитов, пневмоний, кот приводят к хроническому бронхолегочному процессу. при рождениипоскольку страдают органы дыхания то развивается гипоксия, с-м барабанных палочек и часовых стекл.
печеньобязательно. потому что секреты жизнедеятельности является желчь. печеньмощный экскреторный орган. при поражении желез печени (др словами выработка желчных кислот)- желчь становится густой, приводит к формированию билиарного цирроза(билиарныйстрадает не гепатоцит а желчный проток,где желчные кислоты реагируют со стенкой желчных протоков и вырабатывается глутамилтранспептидаза, которая и является критерием наличия фиброзирования и циррозирвоания печени)
железы кишечника. при рождении может развиться клиника мекониального илеуса / непроходимости кишечника
репродуктивная система. мужчины-бесплодие, тк нарушено выведение спермы из семенных канатиков(те они забиваются густой спермой).
поджелудочная железавнешне секреторная недост пж. если пораж островки лангергансаМВ зависимый сахарный диабет.
выпадение/ пролапс прямой кишки. при натуживании во время акта дефекации слизистая прямой кишки вместе с подслизистой отрывается и падает. из-за плотного стула
Патогенез легочной формы муковисцидоза
Мутация гена МВ → дисфункция кодируемого белка МВТР → нарушение водно-электролитного транспорта и баланса в эпителиальных клетках бронхиальных желез → изменение вязко-эластических свойств бронхиального секрета → большое количество бронхиального вязкого секрета → тормозит движение ресничек бронхов (все эпит пути покрыты ресн эпителием вплоть до респ бронхиол), компоненты раствора выпадают в осадок

Например, на картинке видно, что золь очень жидкий и реснички, которые в нем находятся, двигаются и выгоняют частицы, попадающие с воздухом (вирусы, бактерии, аллергические частицы). Благодаря золю и движению ресничек всё изгоняется в муциновый слой (гель).
Гель - это мокрота, которую отхаркивают. Если человек заболел респираторной вирусной инфекцией будет большое количество мокроты при кашле. Если не болен, то сутки человек не понимает, что есть гель, его образуется небольшое количество. Главное, что благодаря мукоцилиарному клиренс мокрота образуется постоянно и она может может образовываться до 700 мл в сутки. А при муковисцидозе золь очень густой и реснички, находящиеся внутри золя, не способны активно совершать движения, ломаются, деструктурируются. Паралич мукоцилиарного клиренса. Гель и муциновый слой густые. Муциновый слой не выводится. На фоне того, что мукоцилиарный клиренс не работает и эти плотные слизистые пробки не выводятся, стоят в дыхательных путях, снижается противомикробная Местная защита и очень быстро неподвижно слизь инфицируется теми микробными агентами, которые находятся в окружении.
Патогенная флора всегда есть, но если ребёнок, например, попадает в стационар, то очень высок риск возникает инфекции.
Золотистый стафилококк, синегнойная палочка (P.auruginosa) и очень неблагоприятных признак для прогностического исхода это Burkhoderia cepscia. Госпитальные штаммы исключительно неблагоприятные факторы. Они образуют биопленки (закрываются в капсулу), поэтому выживают в бронхиальном секрете. Плёнка не подвергается действию антибиотиков. Микробы эти живут в густой слизи и вносят свой вклад:
Стимулируют лейкоцитарную инфильтрацию, воспаление. Повреждаются ткани, все иммунной компоненты будут направлены на то, чтобы ограничить воспаление.
Отражение лейкоцитарной инфильтрациигнойное воспаление и отек слизистой. Ставят диагнозы бронхит, бронхиолит.
С другой стороны, микробы (особенно золотистый стафилококк и синегнойная палочка) выделяют ферменты гиалуронидазу и коагулазу, которые разрушают легочную ткань, эластин легких→
Разрушение стенки бронхов, альвеол= деструкция бронхолегочного аппарата и в стенке лёгкого образуется бронхоэктаз. Бронхоэктазэто ниша, которую заполняет гнойная слизь; появляются после 5 лет. Если образовались бронхоэктазы, значит, процесс прогрессирует.
Что ещё можно сказать по патогенезу:
Нейтрофилы выделяют эластазу, которая расшепляет рецепторы комплемента и рецепторы IgG, что способствует персестрированию инфекции.
На фоне гнойного воспаления (бронхита, бронхиолита) возникает вторичный бронхоспазм.
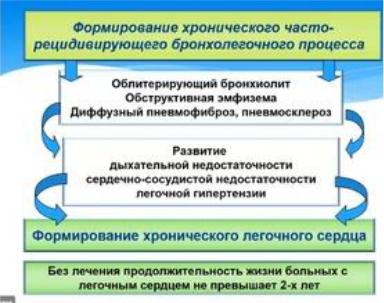
Если к вторичному бронхоспазму присоединяется ещё больше вызывает бронхиальную обструкцию. Таким образом идет порочный круг формирования обструкции, что приводит к формированию хронического бронхолегочного процесса, который сопровождается с одной стороны обструктивными нарушениями, потому что идет обструкция за счет слизи, гноя. С другой стороны, за счет Нарастания рестриктивных расстройств. Идет деструкция бронхолегочного аппарата. Если бронхоэктазы появились они не будут способствовать полному очищению легочных полей. Сами бронхоэктазы являются точкой приложения, откуда начинает развиваться фиброз легкого
Формирование хронического рецидивирующего бронхолёгочного процесса будет являться основой для диффузного пневмофиброза и пневмосклероза
На фоне пневмофиброза, пневмосклероза развивается дыхательная недостаточность, сердечно-сосудистая недостаточность, лёгочная гипертензия.
Как только появилась легочная гипертензия, можем ожидать через несколько лет формирование хронического легочного сердца.
От чего погибает пациент: от правожелудочковой недостаточности (сердце не может протолкнуть кровь в легкое, которое сплошняком представляет собой кусок пневмосклероза.
Когда раньше не было нормальной терапии, продолжительность жизни больных с мк и легочным сердцем не превышала 2 лет.
Клиника легочной формы

БОСэто бронхообструктивный синдром Чем обусловлена обструкция: это очень плотная слизь, которая образуется бронхиальными железами и
она очень тяжело выводится из дыхательных путей.
Сначала это просто обструкция дыхательных путей 2 степени → бронхиолит (это обструкция 3 степени)---
> активация бактериальной флоры, когда невозможно выделение секрета, развивается пневмония
Признаки, позволяющие заподозрить легочную форму МК
Постоянный, мучительный, раздражающий кашель. Малопродуктивный.Мб приступообразным до рвоты, коклюшеподобный, ночным, но он есть постоянно какие бы муколитические препараты ребенку не назначались.
Почему так:
1.плотная слизь постоянно раздражает нервные окончания
2.тахипноэучащенное дыхание. Затем одышка смешанного характера
Тахипноэ, затем одышка смешанного характера (тяжело вдохнуть и выдохнуть) Обструктивнорестриктивный компонент.
втяжение уступчивых мест грудной клетки. Оно мб на разных стадиях слабо выраженное либо выраженное. Главное, что оно присутствует всегда, стойкое.
длительная фибрильная лихорадка при обострении легочного процесса
обострения по бронхитическому типу: диффузные физикальные разнообразные измененияучастки ослабленного или жесткого дыхания
хрипы сухие, мелко-, среднепузырчатые влажные, крепитирующие
обострение по пневмоническому типу, когда идет конкретное развитие пневмонии.
постоянные признаки ДН от легкой до тяжелой степени
кклинике МВ
Симптомы МВ помимо поражения легких:
отставание в физ развитии: дети маленькие. Если даже нормальный рост (гормональная функция при мв не страдает), но они истощены (белково-энергетическая недостаточность в 100%)
симптом хронической гипоксии- “барабанных палочек” и “часовых стекол” (пальцы Гиппократа). Эти симптомы значат, что процесс очень давний, т.к идет склеротическая реконструирование сосудов концевых фаланг
бочкообразная форма гр кл (значит, что идет хроническая эмфизема). По мере того как развивается фиброзирование легких (к концу жизни) уплощение гр кл.
Клиника поражения верхних дыхательных путей:
полипы носа на фоне плотной слизи
хронический пансинусит выраженный, рецидивирующий. Часто выскабливание пазух, оперативно
Диагностика
Рентгенологическая картина МВ
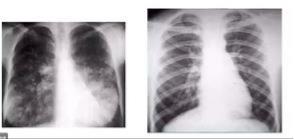
вздутые бронхи.
усиление легочного рисунка за счет того, что стенки бронхов очень толстые, потому что они отечные, идет хроническое микробное воспаление и просвет бронхов забит слизью. Поэтому постоянно и при обострении и в ремиссию происходит усиление сосудистого рисунка.
на правом снимке воздушности легких нет на левом снимке двусторонняя нижнедолевая пневмония и слева и справа. Очень насыщенные
лимфоузлы, корни легких. Колечкиэто множественные бронхоэктазы (на КТ их можно детализировать)
картина мозаичности, т.е пациента мб и эмфизема и ателектазы, и пневмоничекие процессы
эмфизема
снижение пневматизации
уплотнение легочной ткани.
Выраженные интерстициальные изменения
инфильтративные тени двусторонние (это пневмонический процесс)
Диагностика МВ
отягощенный семейный анамнез.
неонатальный скрининг. Уровень ИРТ в крови НВ с МВ в 5-10 раз выше, чем у здоровых НВ. (высокая чувствительность метода. если он положительный, то степень правдивости высокая)- на 4 сутки у здоровых доношенных, на 7-8 сутки у недоношенных, повторный на 21-28 сутки, если первый положительный.
генетический анализ. ДНК-диагностика
пренатальная диагностика: ДНК-диагностика в семье, где есть больные МВ. При новой беремнности - не позднее 8-12 недель. - забирается кровь из пупочной вены или околоводные воды.
потовая проба, или анализ пота на хлориды.
эластаза -1 - определение в кале - наиболее точный метод Ds-ки недостаточности экзокринной функции ПЖ. - очень точный метод диагностики нарушения экзокринной функции ПЖ.
Потовая проба - анализ пота на хлориды.
Классический метод - пилокарпиновый |
Метод потовых анализаторов - Нанодакт, |
электрофорез по Гибсону и Куку (1959) |
Макродакт. (применяется и у новорожденных |
|
детей) |
|
|
Количество пота – 100 мг. |
Количество пота – 5-15 мг. |
в норме концентрация натрия и хлоридов |
в норме концентрация натрия и |
не более 40 ммоль/л. |
холоридов не более 60 ммоль/л. |
диагностически значимый уровень - 60 и |
диагностически значимый уровень - 80 и |
более ммоль/л. |
более ммоль/л. |
пограничный уровень 40-60 ммоль/л. |
пограничный уровень 60-80 ммоль/л. |
Окончательное заключение - 2-3 кратная проба. |
Окончательное заключение - 2-3 кратная проба. |
|
|
Алгоритм диагностики МВ. |
|
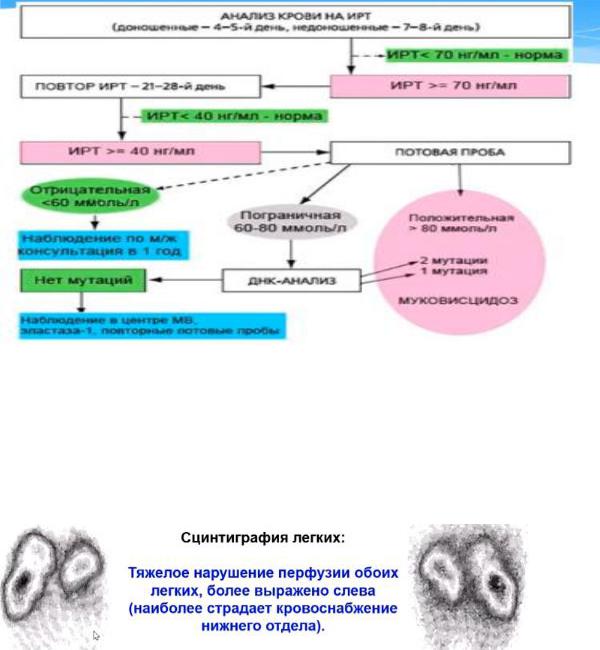
если неонатальный скрининг пришел положительный, а потовая проба отрицательная, то ребенка необходимо в течение 1 года наблюдать по месту жительства (как он развивается).
если результаты пограничные, то ДНК - исследование и наблюдение по месту жительства.
если потовая проба положительная, то ДНК обязательно - находятся гены и ставится МВ с точкой.
Методы диагностики острого и хронического воспалительного бронхолегочного поражения при МВ
-они не являются методом диагностики самого МВ они позволяют диагностировать хр.восп.процесс.
Сцинтиграфия: тяжелое нарушение перфузии обоих легких более выражено слева (наиболее страдает ровоснабжение нижнего отдела).
Рентгенографии, КТ высокого разрешения.
Бронхологические методы - бронхоскопия, бронхография (применяются все реже и реже. пациенты плохо переносят процедуру, дают остановку дыхания на самой процедуре).
Радиологические методы - сцинтиграфия легких.
Исследование ФВД - снижение ОФВ, ЖЕЛ, ФЖЕЛ, связанное с деструкцией легких и нарастанием рестриктивных расстройств (после 5 - 6 лет, когда ребенок может все команды выполнять).
Микробиологическое исследование мокроты - для выбора аб терапии.
Лечение легочной формы МВ
Цель: |
Схема: |
|
разжижение и удаление вязкого секрета |
|
ферменты |
из бронхиального дерева |
|
муколитики |
предупреждение и купирование |
|
антибиотики |
инфекционного процесса |
|
кинезиотерапия |
предупреждение и лечение осложнений |
|
противовоспалительная терапия |
поддержание защитных сил организма |
|
симптоматическая терапия |
Но! другая цель - предупреждение появления |
|
генная терапия |
вязкого секрета |
|
|
Лечение МВ. Питание. |
|
|
1.у детей до года - оптимальное ГВ (готовые аминокислоты и пептиды); искусственное
смеси с СЦТ: Нутрилон Пепти Гастро, Альфаре, Нутрилак-пептиди СЦТ, Хумана ЛП+СЦТ.
смеси с повышенным содержанием белка - все смеси с Пре (Пре-Нутрилон, Пре-НАН).
2.у детей старше года - серия ПедиаШур Малоежка, Клинутрен Юниор, Нутрини, Пептамен Юниор; Нутридринк.
3.у детей старше 3 лет - серия Нутриэн: Нутриэн иммуно, Нутриэн пульмо, Нутриэн стандарт, Нутриэн Диабет. Серия Пептамен; серия Нутридринк. Масло с СЦТ - “Ликвиджен” нутриция.
Лечение МВ. Медикаментозная терапия.
1.Ферментативная терапия -
a.микросферические панкреатические ферменты, расчет по липазе, 4000-6000 ед/кг массы в сутки (Креон);
b.рекомбинантная ДНК-аза - Дорназа-альфа (Пульмозим) - ингаляционно 1 раз в день, утром,
2.5мг. - увеличивает жизнь на 10 лет. увеличивается лизис и удаление плотной слизи.
2.Муколитики -
a.на основе протеолитических ферментов - рекомбинантная ДНК-аза (пульмозим).
i.муколитики прямого действия:
1.тиолитики, или препараты тиоловой группы разжижают мокроту за счет прямого действия на трахеобронхиальный секрет путем разрыва дисульфидных связей гликопротеинов слизи - разжижение секрета.
2.ацетилцистеина (АЦЦ) (внутрь, ингаляционно, внутривенно),
3.мукогидратанты способствуют внедрению воды в слой “золь” - солевые растворы, соли натрия и калия - 7% (4%) раствора натрия хлорида - натрий хлор повышает водную фазу плотного секрета.
ii.муколитики непрямого действия
b.секретолитики, или алкалоиды - стимуляторы сурфактанта
i.секретолитические
ii.секртетомоторные
iii.отхаркивающие
Препараты бромгексина - бромгексин, бронхосан и амброксола - амбробене, амброксол, лазолван (внутрь, ингаляционно). *Хорошие препараты, но слабые для муковисцидоза, секретолитическое их действие слабое, поэтому они считаются второй линией, в стандарт гос.бесплатного обеспечения не входят.
3.Регулярные курсы АБ-терапии (в зависимости от микробного пейзажа бронхиального секрета). Назначение противомикробных средств:
a.более раннее
b.более длительное (иногда пожизненно)
c.в стационаре - комбинированная АМТ
d.с целью профилактики (макролиды - пожизненно), - - -
- - - что позволяет предупредить и уменьшить развитие хронической инфекции, снизить темп прогрессирования легочных расстройств
Haemophilus influenzae
Аминопенициллины: |
А также: |
||
|
амоксициллин |
|
Цефалоспорины II-III поколения |
|
амоксициллин/клавуланат |
|
Карбапенемыэртапенем |
|
амоксициллин/сульбактам |
|
Макролиды - только кларитромицин и |
|
|
|
эритромицин |
|
|
Фторхинолоны - лево-, геми-, |
|
|
|
|
моксифлоксацин |
S.aureus |
|
|
|
|
|
||
MSSA - метициллин чувствительные |
MRSA - метициллин-резистентные стафилококки |
||
стафилококки |
(развивается только в стационаре) |
||
|
|
|
|
|
Аминопенициллины: |
|
Гликопептиды: ванкомицин |
|
Амоксициллин/клавуланат |
|
Оксазолиды: линезолид (предпочтение) |
|
Амоксициллин/сульбактам |
|
|
Цефалоспорины |
|
|
|
|
|
|
|

II- IV поколение
Макролиды
Фторхинолоны
Pseudomonas Aeruginosa
ЦС III поколения - цефтазидим, цефоперазон, цефаперозон/сульбактам (сулперазон)
IV поколение – цефепим
Аминогликозиды:
-ингаляционно - тобрамицин (↓риск токсичности, ↓частоты обострений при хронических колонизации Ps.Aeruginosa)
-внутривенно (амикацин)
-есть данные о способности АМГ восстанавливать функцию дефектного МВТР - белка у лиц с мутациями 1 типа (блок синтеза белка), но это сомнительно;
Карбапенемы (только они, если подсоединилась Burkholderia cepacia)
Фторхинолоны
Колистин (полимиксин) ингаляционно
*С целью профилактики пневмоцистной инвазии - ко-тримоксазол
4.Препараты урсодезоксихолевой кислоты - урсосан, урсофальк - 20-30 мг/кг
*Пожизненно, в связи с поражением печени
5.Витаминотерапия - жирорастворимые витамины А,Д, Е, К - ежедневно в суточной дозе, превышающей стандартную терапевтическую в 2 и более раз
6.Противовоспалительная терапия
a.Длительное использование малых доз ГКС → стабилизация и улучшение функциональных и клинических показателей (0,3-0,5 мг/кг)!!!
* сейчас так не делают, по крайне мере в ОДКБ, так как есть риск колонизации бактериальной флоры
b.Макролиды длительно →
i.противовоспалительный и иммуномодулирующий эффект (т.к. работают на внутриклеточную флору: размещаясь в лимфоцитах - - - повышают их поглотительную способность для бактерий)
ii.как дополнение к базисной терапии
iii.при хронической колонизации НДП Ps.aeruginosa на 6 месяцев и более
* Часто макролиды назначаются пожизненно Кинезитерапия – дренирование бронхиального дерева и лечебная физкультура. Цель: очищение бронхиального дерева от вязкой мокроты
Методики дренирования:
-постуральный дренаж и перкуссионный массаж гр.клетки
-активный цикл дыхания
-контролируемое откашливание
Альтернативные методики улучшения дренажа ДП:
-положительное давление на выдохе (PEP-системы)
-техника форсированного выдоха «Хаффинг» и др.
Регулярная ЛФК. Цель: формирование правильного дыхания
-тренировка дыхательной мускулатуры
-улучшение вентиляции легких
Занятия спортом. Цель:
-тренировка дыхательной мускулатуры
-улучшение вентиляции легких - очищение легких от вязкой мокроты
*Не травмоопасный спорт должен быть!!! - плавание, бег.
Новые методы лечения. Таргетная терапия.

Комбинация ивакафтор+лумакафтор
Лумакафтор - корректор белка CFTR (трансмембранного регулятора муковисцидоза), улучшает конформационную стабильность белка F508del-CFTR, -> увеличение процессинга и транспорта зрелого белка на поверхность клетки.
Ивакафтор - потенциатор белка CFTR: облегчает перенос хлора, повышая способность открытия канала (или гейтинг) белка CFTR на поверхности клетки.
Совместное воздействие лумакафтора и ивакафтора → увеличение количества и повышение функциональной активности белка F508del-CFTR на поверхности клетки → усиление переноса ионов хлора
Показания: возраст 6 лет и старше, гомозигота по тумации F508del в гене CFTR
Комбинация: Элексакафтро + тезакафтор + ивакафтор, ивакафтор
Тезакафтор - действует аналогично лумакафтору, способствует миграции к клеточной поверхности CFTR Элексакафактор - модулятор CFTR, вступает с синергизм с тезакафтором
* Впервые появился в 2019 году, октябрь:
“Трикафта”. Показания: в возрасте с 12 лет и старше, хотя бы одна мутация F508del-CFTR
В августе 2020 года: |
В 2020 |
году, декабрь: |
В 2021 |
году, апрель: |
В 2021 |
году, июнь: |
● возраст 12 лет и |
расширение списка |
● |
пациенты в |
● |
пациенты |
|
старше, |
мутаций: |
|
возрасте 12 лет |
|
возрасте 6-11 лет, |
|
● либо одна |
● |
хотя бы одна |
|
и старше, |
● |
хотя бы одна |
мутация CFTR- |
|
мутация |
● |
хотя бы одна |
|
мутация CFTR- |
F508del +одна |
|
CFTR-F508del, |
|
мутация CFTR- |
|
F508del, |
мутация с |
● |
другие |
|
F508del, то есть |
● |
либо + другая |
минимальной |
|
мутации. |
|
все |
|
любая мутация. |
функциональнос |
|
|
|
гетерозиготы |
|
|
тью (F/MF), |
|
|
|
по F508del. |
|
|
● либо две |
|
|
|
|
|
|
мутации CFTR- |
|
|
|
|
|
|
F508del (F/F). |
|
|
|
|
|
|
Прогноз |
|
|
|
|
|
|
МВ – неизлечимое заболевание. Необходимы активное диспансерное наблюдение и непрерывная терапия в течение всей жизни.
На сегодняшний день каждому больному МВ, родившемуся в Великобритании, США, Канаде гарантируется 40 лет жизни, в перспективе – 60 лет жизни.
В РФ – средняя продолжительность жизни больного с МВ на сегодняшний день (2022 год) – 27 лет.
Максимальный возраст больного с МВ в Екатеринбурге – 36 лет (2022 год) – у этого пациента нет тяжелого поражения легких.
