
- •1. Медикаментозная терапия:
- •Атеросклероз и гиперлипидемии. Классификация. Стандарты лечения, и принципы первичной и вторичной профилактики
- •Дифференциальный диагноз легочного инфильтративного синдрома. Вопросы врачебной тактики при организации дифференциальной диагностики ведущих нозологий (пневмония, рак, туберкулез).
- •Врачебная тактика и дифференциальный диагноз суставного синдрома при ревматоидном артрите.
- •Суставной синдром при ра характеризуется наличием:
- •3. Хроническая болезнь почек. Классификация, факторы риска развития и прогрессирования хбп. Маркеры повреждения почек.
- •1 Инфаркт миокарда с подъемом st. Критерии постановки диагноза. Неотложная помощь. Вопросы маршрутизации пациентов.
- •2 Цирроз печени. Определение. Этиология, патогенез. Классификация. Диагностика, дифференциальная диагностика. Осложнения.
- •4) Инструментальная диагностика. Фгдс; Ультрасонография; Рентгенография пищевода и желудка; Ретроманоскопия, кт, мрт, Биопсия печени.
- •3Хронический бронхит. Критерии постановки диагноза. Вопросы дифференциальной диагностики. Тактика ведения.
- •Острый коронарный синдром без подъема сегмента st. Критерии постановки диагноза. Выбор стратегии лечения при окСбпSt. Организация мониторинга за пациентами.
- •Интерстициальные заболевания легких. Основные нозологии. Вопросы диагностики. Принципы лечения.
- •Врачебная тактика и дифференциальный диагноз при остеоартрите с явлениями вторичного синовита.
- •2.Шкала глобальной оценки 10-летнего сердечно-сосудистого риска
- •Купирование подагрического приступа – колхицин и нпвс
- •1. Острое, активное поражение кожи
- •2. Хроническая кожная волчанка
- •7. Поражение почек
- •8. Психоневрологические нарушения
- •Гипертоническая болезнь. Дифференциальная диагностика с вторичной (симптоматической) артериальной гипертонией.
- •Заболевания плевры. Вопросы дифференциальной диагностики. Тактика ведения.
- •Цирроз печени. Профилактика и методы консервативной терапии при печеночной энцефалопатии, печеночной коме.
- •Хроническая сердечная недостаточность. Критерии постановки диагноза. Вопросы инструментальной и лабораторной диагностики.
- •3. Гранулематозные:
- •5. Прочие:
- •Осложнения язвенной болезни. Ранняя диагностика стеноза привратника и желудочного кровотечения. Врачебная тактика.
- •Обострение хобл. Клинические проявления. Критерии тяжелого обострения. Вопросы неотложной помощи. Тактика ведения. Профилактика
- •Вопросы диагностики легочной артериальной гипертонии, связанной с хроническими заболеваниями легких. Принципы лечения.
- •Тактика ведения и медикаментозное лечение больного с циррозом печени со стойким асцитом. Показания к лапароцентезу.
- •Реноваскулярная артериальная гипертония, клинико-инструментальная диагностика, врачебная тактика.
- •Коарктация аорты – причина вторичной артериальной гипертензии. Этиология. Клиническая картина. Вопросы диагностики, врачебная тактика.
- •Пневмония тяжелого течения. Критерии постановки диагноза. Врачебная тактика.
- •2. Респираторная поддержка
- •Неантибактериальная терапия:
- •Классификация острых лейкозов. Основные формы. Стадии течения острых лейкозов. Принципы диагностики.
- •Остеоартрит. Современные представления об этиологии. Клинические проявления. Стандарты лечения
- •Хобл. Этиология. Критерии постановки диагноза. Алгоритмы лечения.
- •Наджелудочковые нарушения ритма. Врачебная тактика. Стандарты диагностики и лечения.
- •1. Вопросы стратификации сердечно-сосудистого риска. Популяционный и индивидуализированный подход. Шкалы оценки.
- •2. Хроническая болезнь почек. Вопросы диагностики. Тактика врача терапевта зависимости от стадии хбп
- •Аг у молодых. Критерии диагностики. Стратификация риска.
- •Протеинурия и нефротический синдром. Клинико-лабораторные признаки нефротического синдрома.
- •Дифференциальная диагностика и лечение желтух. Патогенез и классификация желтух. Алгоритм дифференциальной диагностики. Признаки заболеваний, проявляющихся надпеченочной формой желтух.
- •1. Нажбп:
- •Инфаркт миокарда с подъемом сегмента st на электрокардиограмме. Принципы диагностики, оказание помощи на догоспитальном и госпитальном этапах.
- •Холангиты. Определение. Этиология, патогенез. Классификация. Клинические проявления. Клиническая картина. Осложнения. Диагностика, дифференциальная диагностика. Лечение.
- •Восстановление синусового ритма
- •1.Непрямые антикоагулянты (варфарин) 3 недели до и 4 недели после
- •Восстановление синусового ритма
- •1.Непрямые антикоагулянты (варфарин) 3 недели до и 4 недели после
- •Лечение
- •Лечение ибс
- •Острый коронарный синдром и острый инфаркт миокарда
- •Антиаритмические препараты для купирования пароксизмов желудочковой тахикардии
- •2. Дифференциальная диагностика и врачебная тактика при воспалительных заболеваниях суставов.
- •3. Фенотипы хобл. Вопросы дифференциальной диагностики и тактики ведения.
- •Клинико-лабораторные признаки двух основных фенотипов хобл.
- •Этиология хронического гастрита.
- •Аутоиммунный атрофический гастрит
- •I. Средства, понижающие потребность миокарда в кислороде и повышающие доставку кислорода.
- •II. Средства, понижающие потребность миокарда в кислороде.
- •III. Средства, повышающие доставку кислорода к миокарду.
- •Лечение
- •Восстановление синусового ритма
- •1.Непрямые антикоагулянты (варфарин) 3 недели до и 4 недели после
- •1. Митральные пороки ревматической и неревматической этиологии. Вопросы клинической и инструментальной диагностики в практике врача-терапевта. Принципы организации лечения
- •2. Эзофагиты. Определение. Этиология, патогенез. Клиническая картина. Осложнения. Диагностика, дифференциальная диагностика. Медикаментозная терапия
- •Этиология и патогенез
- •1) Острый эзофагит связанный с инфекционными заболеваниями, ожо-гами, отравлениями, травмами, реже аллергической реакцией
- •2) Хронический эзофагит
- •Дифференциальный диагноз
- •Осложнения
- •1. Медикаментозная терапия:
- •3.Дыхательная недостаточность. Классификация. Клинические проявления. Критерии диагностики. Неотложная помощь. Профилактика.
- •66 Билет
- •67 Билет
- •68 Билет
- •1.Инфекционный эндокардит. Критерии постановки диагноза. Вопросы первичной и вторичной профилактики. Принципы лечения.
- •2.Вопросы классификации пневмонии. Стандарты лечения в зависимости от тяжести течения и этиологии. Вопросы профилактики
- •3.Поражение почек при артериальной гипертензии. Патогенез, клинические проявления, методы диагностики, врачебная тактика.
- •1.Гастроэзофагеальная рефлюксная болезнь. Этиология и патогенез. Клиническая картина. Критерии оценки степени тяжести гэрб. Основные принципы лечения.
- •2.Дифференциальный диагноз и врачебная тактика при нефротическом синдроме.
- •3.Инфаркт миокарда 2-го типа. Причины. Дифференциальная диагностика с инфарктом миокарда 1-го типа.
- •1.Ишемическая кардиомиопатия. Критерии постановки диагноза. Принципы лечения.
- •2.Дифференциальный диагноз и врачебная тактика при нефротическом синдроме.
- •3.Язвенная болезнь 12-ти перстной кишки. Базисная терапия. Показания к эрадикации н.Pylori. Современные методы.
- •2.Бронхоэктазы. Этилология . Диагностика. Принципы лечения
- •3.Диагностические критерии и лечебная тактика при синдроме раздраженного кишечника с преобладанием запора.
- •1.Инфекционный эндокардит. Этиология. Критерии постановки диагноза. Вопросы первичной и вторичной профилактики. Принципы лечения и профилактики
- •2.Диагностика, дифференциальная диагностика и лечебная тактика при хронической обструктивной болезни легких.
- •3.Клинические и лабораторные критерии нефротического синдрома
Хроническая сердечная недостаточность. Критерии постановки диагноза. Вопросы инструментальной и лабораторной диагностики.
ХСН определяется клинически как синдром, при котором пациенты имеют типичные симптомы (одышка, отеки лодыжек, утомляемость, снижение физической активности) и признаки (повышенное давление в яремной вене, хрипы в легких, периферические отеки), вызванные нарушением структуры и/или функции сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки.
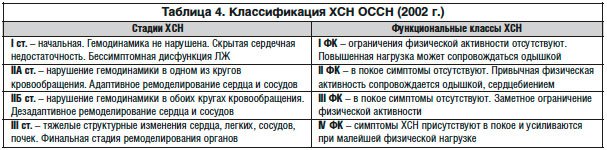
Кардинальное значение для установления ХСН имеют в настоящее время 2 метода: 1) ЭХО-КГ с допплерографией в состоянии покоя; 2) исследование уровня натрийуретических пептидов в плазме крови. 2. Дифференциальная диагностика и принципы лечения интерстициальных заболеваний легких.
Интерстициальные заболевания легких – гетерогенная группа заболеваний и патологических состояний известной и неизвестной природы, характеризующаяся распространенным, как правило, двусторонним поражением респираторных отделов легких (альвеол, респираторных бронхиол)
Идиопатические интерстициальные пневмонии – группа интерстициальных заболеваний легких неизвестной этиологии, сходными признаками которых являются: преимущественное поражение интерстициальной ткани, прогрессирующий фиброзирующий процесс в легких, сопровождающийся нарастающей с течением времени одышкой и рестриктивными нарушениями вентиляционной способности легких.
1. С установленной этиологией:
• лекарственные, лучевые, токсические ИБЛ
• пневмомикозы, ассоциированные с ВИЧ-инфекций
• ИБЛ на фоне коллагенозов (склеродермии, дерматомиозита, ревматоидного артрита, СКВ) и пневмокониозов (асбестоза, силикоза, бериллиоза)
• ИБЛ на фоне инфекций (атипичной пневмонии, диссеминированного туберкулеза легких, пневмоцистной пневмонии и пр.)
• ИБЛ на фоне экзогенного аллергического альвеолита
2. Идиопатические интерстициальные пневмонии:
• неспецифическая, десвамативная, острая, лимфоидная, криптогенная организующаяся
• идиопатический легочный фиброз
3. Гранулематозные:
• ИБЛ на фоне саркоидоза, гранулематоза Вегенера, гемосидероза легких, экзогенного аллергического альвеолита
4. Ассоциированные с другими заболеваниями:
• патологией печени (хроническим гепатитом, первичным билиарным циррозом печени), кишечника (НЯК, болезнь Крона), ХПН
• наследственными заболеваниями (нейрофиброматозом)
• злокачественными опухолями
5. Прочие:
• ассоциированные с гистиоцитозом Х, лимфангиолейомиоматозом, легочным протеинозом, первичным амилоидозом легких
Идиопатический легочный фиброз – особая форма хронической прогрессирующей фиброзирующей интерстициальной пневмонии неизвестной этиологии; возникает преимущественно у людей старшего возраста, поражает только легкие и связана с гистологическим и/или компьютерно-томографическим паттерном обычной интерстициальной пневмонии
Клиника: Клиническое подозрение на ИЛФ у больного с хронической одышкой при физической нагрузке, кашлем, двухсторонней инспираторной крепитацией в базальных отделах легких и/или утолщением дистальных фаланг пальцев рук по типу "барабанных палочек", не имеющих очевидной причины, должно возникать в следующей ситуации: возраст старше 60 лет; отсутствие клинически значимых внешнесредовых или лекарственных воздействий; отсутствие признаков системных заболеваний соединительной ткани (СЗСТ)
• Прогрессирующая одышка и сухой кашель • Рестриктивные изменения
Критерии установления диагноза/состояния: 1) жалобы на одышку при отсутствии очевидных причин, клинически значимых внешнесредовых или лекарственных воздействий; отсутствие признаков 2) двухсторонней инспираторной крепитацией в базальных отделах легких при аускультации; 4) выявление паттерна обычной интерстициальной пневмонии (ОИП) при ВРКТ органов грудной клетки и/или при патолого-анатомическом исследовании биоптатов легочной ткани.
Общие принципы диагностики ИЗЛ:
Основная жалоба - одышка
При осмотре - тахипноэ, несоответствие выраженности одышки физикальным изменениям в легких. аускультация - на вдохе прослушиваются крепитирующие хрипы различной локализации. В крови – умеренный лейкоцитоз и повышение СОЭ; по данным ИФА – отрицательные серологические тесты на наличие Ат к микоплазме, легионеллам, риккетсиям. Проводится анализ газового состава крови и КЩС (артериальная гипоксемия на ранних этапах сменяется гиперкапнией в терминальной стадии).
Слагаемые дифференциальной диагностики ИЗЛ
Спирометрия
• Методы визуализации (КТ ВР). Основной – рентген, но высокая вероятность ошибок КТ лучше
• Цитоморфологическое исследование полученного диагностического материала (биопсия легочной ткани, БАЛ)
• Анализ клинической картины и особенности течения заболевания (сохраняет значение тщательный сбор анамнестических данных и анализ клинических проявлений заболевания)
Основные симптомы рентгенологических проявлений ИЗЛ
• Симптом легочной диссеминации (саркоидоз, ГП, диссеминированный туберкулез, нетуберкулезные микобактериозы, метастатическое поражение легких, васкулиты и др.)
• Симптом «матового стекла» (НИП)
• Симптом фиброзного поражения,«сотового легкого» (ОИП)
Идиопатический легочный фиброз vs Обычная интерстициальная пневмония. Это характерно для пневмонии
• Вертикальный градиент (поражение преимущественно кортикальных и наддиафрагмальных отделов легких)
• Ретикулярные изменения
• «Сотовое» легкое
• «Матовое стекло» < ретикулярные изменения
• «Матовое стекло» в зоне ретикулярных изменений
При легочном фиброзе этого нет
• Кластеры субплеврально расположенных сот
• Нет «матового стекла»
Лечение интерстициальных болезней легких
Первым шагом в лечении ИБЛ должен стать отказ от курения, взаимодействия с вредными производственными факторами, токсическими лекарственными препаратами. Вся последующая терапия проводится параллельно с лечением основного заболевания.
В большинстве случаев препаратами первой линии при интерстициальных болезнях легких являются кортикостероиды (преднизолон), которые в течение 1–3 мес. назначаются в высоких дозировках с последующим переходом на поддерживающую дозу. При отсутствии положительной динамики в течение года назначаются цитостатики (циклофосфамид, азатиоприн, хлорамбуцил). Из других фармпрепаратов используются бронходилататоры (внутрь и в виде ингаляций), однако они эффективны только на стадии обратимой бронхиальной обструкции. При артериальной гипоксемии (РаО2 кислородотерапия. В случае тяжелого течения интерстициальной болезни легких единственно эффективным методом может стать пересадка легкого.
Саркоидоз. В связи с высокой частотой спонтанных ремиссий при асимптоматической I стадии заболевания лечение не показано (B). При прогрессировании заболевания, которое проявляется рентгенологически, по исследованию легочной функции, выраженными клиническими проявлениями или внелегочными поражениями, требующими лечения, терапией выбора являются пероральные ГКС (B)
Исходами ИБЛ могут быть улучшение, стабилизация состояния, прогрессирование легочного фиброза, летальный исход, реже – спонтанный регресс изменений (например, при неспецифической интерстициальной пневмонии). Средняя продолжительность жизни пациентов колеблется от 1 года при болезни Хаммана-Рича до 10 и более лет при респираторном бронхиолите. Профилактика интерстициальных болезней легких возможна только в случае известной этиологии.
