
ВПС
.pdf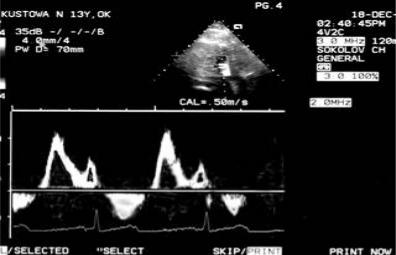
•Расширение полости ПЖ – у 63% больных
•Гипертрофию передней стенки ПЖ – в 24% случаях
•Расширение ствола легочной артерии отмечается у 90% больных (на фотографии справа, датчик стоит в стволе ЛА)
•Тей-индекс, рассчитанный для правого желудочка, повышается в 1,5 раза в сравнении с нормой.
Определение давления в легочной артерии проводится по методу А. Kitabatake et al. (1983)
Определение среднего давления в ЛА проводится по таблице на основе фазового анализа цикла сердечного сокращения по отношению (АТ/ЕТ), где АТ – время предсердной систолы (позднего диастолического наполнения, низкий пик), ЕТ – время раннего
диастолического наполнения желудочка высокий, первый пик на фото).
Внорме соотношение А/Е составляет 1,7-2,2. У новорожденных детей
втечение первых 7 дней жизни отмечается постепенное снижение давления в МКК и приближение в течение первых месяцев жизни к указанным значениям.
Впервые дни жизни у детей камеры сердца менее эластичные, характерен псевдонормальный вариант диастолического заполнения желудочков с преобладанием вклада предсердной систолы, поэтому более высокие значения СДЛА у новорожденных являются физиологичными.
По классификации В.И. Бураковского определяют степень выраженности ремоделирования стенки легочной артерии, что в конечном итоге определяет терапевтическую тактику, а также возможность и целесообразность оперативной коррекции (табл. 8). Группа IIIa легочной гипертензии рассматривается как пограничное состояние, при котором оперативная коррекция в условиях искусственного кровообращения не только может не принести положительной динамики в течение порока, но и способна создать опасную ситуацию для пациента, так как дополнительно повышает давление в системе малого круга.
31

Таблица 8.
Классификация легочной гипертензии (Бураковский В.И., 1975)
Группа ги- |
Отношение САД |
Сброс крови по от- |
Отношение ОЛС |
пертензии |
ЛА к системному |
ношению к |
к системному АД, |
|
АД, % |
МО МКК,% |
% |
|
|
|
|
Iа |
До 30 |
Менее 30 |
До 30 |
|
|
|
|
Iб |
До 30 |
Более 30 |
|
|
|
|
|
II |
До 70 |
В среднем 50-60 |
До 30 |
|
|
|
|
IIIа |
Более 70 |
Более 40 |
Менее 60 |
|
|
|
|
IIIб |
Менее 100 |
Менее 40 |
Более 60 |
|
|
|
|
IV |
100 |
Справа налево |
Более 100 |
|
|
|
|
С целью диагностики обратимости легочной гипертензии и, следовательно, целесообразности оперативной коррекции врожденного порока сердца используется острый тест на вазореактивность.
Острый лекарственный тест
При снижении систолического давления в правом желудочке (СДПЖ), увеличении отношения легочного и системного давления (Qp/Qs) и межжелудочкового градиента тест оценивается как положительный.
30% |
|
исход |
|
положит |
|
|
|
|
20% |
|
отрицат. |
10% |
|
парадокс. |
0% |
|
|
-10% |
|
|
-20% |
|
|
-30% |
СДПЖ |
МЖГ |
Qp/Qs |
На диаграмме представлены возможные варианты ответа на острый лекарственный тест. Проведение теста предполагало исходное исследование показателей среднего и систолического давления в легочной артерии с помощью трансторакальной эхокардиографии. Затем перорально вводился силденафил в дозе 1,5 мг/кг, но не более 50 мг. Через один час после приема препарата проводилась ЭхоКГ с оценкой вышеперечисленных показателей сердечно-легочной гемодинамики (Янулевич О.С., Иванов С.Н., 2010).
Выбор тактики наблюдения и лечения пациентов с легочной гипертензией определен международным консенсусом по терапии больных легочной гипертензией (алгоритм представлен ниже).
32
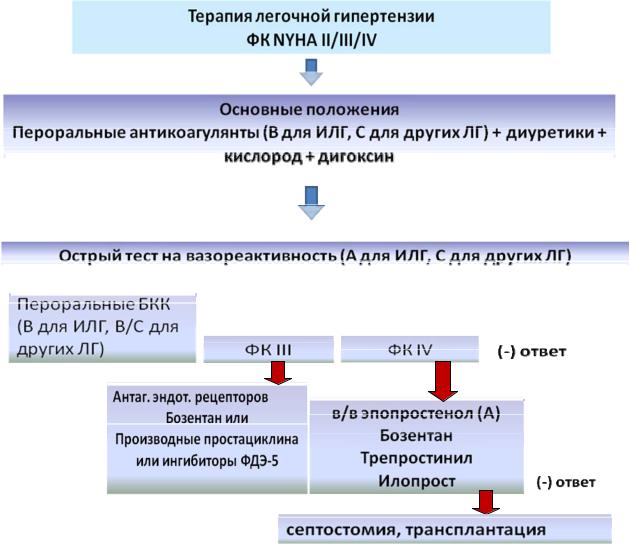
Международный консенсус по терапии ЛГ
Среди препаратов с вазодилатирующим эффектом используются следующие (табл. 9).
Таблица 9.
Лекарственные препараты с вазодилатирующим эффектом
Препарат |
Формавыпуска |
Доза |
Примечание |
Нитропруссид |
50 мгвамп. |
0,3 |
Периферический(артерио- |
натрия |
|
мкг/кг/мин. |
лы, венулы) вазодилататор |
Силденафил |
50 мгвтаб. |
1 мг/кг |
Преимущественнолегоч- |
(виагра) |
|
кажд. 6 час. |
ныйвазодилататор |
Толазолин |
|
0,5-2 мг/кгв |
Эффективен привысокой |
|
|
течение10- |
|
|
|
15 мин. |
легочнойгипертензиейна |
Эпопростенол |
0,5 мгфлак. |
1-2 |
фоневазоспазма |
|
|
нг/кг/мин. |
|
33
Каптоприл(ка- |
25, 50, 100 мгв |
0,5-1 |
Показаниялегочнаяи |
потен) |
таб. |
мг/кг/сут. |
системная артериальная |
|
|
|
гипертензия |
Вазапростан(ал- |
20 мкгвамп., в/в |
0,01-0.1 |
Показания– дуктус- |
простадил) |
|
мкг/кг/мин. |
зависимые ВПС, ВПСсле- |
|
|
|
гочнойгипертензией |
НАБЛЮДЕНИЕ БОЛЬНЫХ В ПОСТОПЕРАЦИОННОМ ПЕРИОДЕ
Расширение диагностических возможностей и успехи хирургической коррекции привели к увеличению количества пациентов, наблюдаемых педиатрами и терапевтами в постоперационном периоде. Проблемы, возникающие у больных данной категории, разнообразны – от психологических и ортопедических (прогрессирующие деформации грудной клетки) до серьезных жизнеугрожающих состояний – инфекционный эндокардит, тромбоэмболии
– как системные, тромбоз шунтов, так и мозговые, а также нарушения ритма, отсроченные атриовентрикулярные блокады, прогрессируюшая сердечная недостаточность, дисфункция клапанов, сосудистые нарушения и другая патология.
Комплекс возможных патологических состояний, развивающихся у оперированных больных, динамика роста и взросления детей, потребность в оптимизации качества жизни, максимально возможная социализация определяют необходимость взаимодействия педиатров, детских кардиологов и кардиохирургов, а также других специалистов.
Основные задачи участковой педиатрии в наблюдении детей:
•Профилактика инфекционных осложнений (до оперативной коррекции и после вмешательства) – применение амоксициллина 50 мг/кг (не более 2 г) внутрь за час до проведения инвазивных диагностических или стоматологических процедур, перед выполнением диагностических инвазивных процедур мочеполового (желудочно-кишечного) тракта у пациентов высокого риска рекомендовано введение ванкомицина 20 мг/кг в/в, гентамицина
1,5 мг/кг)
•Электрокардиографический (первый год – 1 раз в 3 месяца или по обращению), сонографический контроль, наблюдение детского кардиолога (в том числе оценка динамики симптомов сердечной недостаточности, легочной гипертензии, артериальной гипоксемии, проведение нагрузочной пробы и оценка толерантности к физической нагрузке)
34
•Своевременное выявление симптомов постперикардиотомного синдрома (усиление одышки, тахикардия, пульсация сосудов шеи, увеличение печени, появление эхонегативного пространства по задней стенке левого желудочка), противовоспалительная терапия – оптимально преднизолон 1 мг/кг коротким курсом – 5-7 дней с последующей постепенной отменой
•Выявление симптомов реканализации (рестеноза, тромбоза шунта, и т.д.), решение вопроса о следующем этапе оперативного лечения
•Решение вопроса о продолжении (усилении или отмене) необходимой поддерживающей терапии (антикоагулянты, сердечные гликозиды, мочегонные и т.д.)
•Решение вопроса о сроках проведения специфической профилактики инфекций
•Санация полости рта, носоглотки (1 раз в 6 месяцев консультация ЛОР-специалиста, стоматолога)
•Организация адекватного двигательного режима, соответствующего состоянию наблюдаемого (приложение 3)
35
Приложение 1.
Транспортировка пациента в кардиохирургический стационар
Организация транспортировки:
•Кооперация с принимающей стороной (консультация кардиолога, специалиста ИТ)
•При необходимости ургентной хирургии необходима договоренность с соответствующими специалистами
•Оценить, сколько времени реально может занять приготовление и транспортировка пациента
•Выделить (или вызвать) квалифицированный персонал (обычно врач и сестра ИТ) с соответствующим оборудованием для сопровождения пациента и спланировать с ними план транспортировки
Подготовка пациента:
а) Инфузионная терапия
•Желательна транспортировка с поддерживающей инфузией (обычно 4 мл/кг/час)
•Для избежания хаоса - прекращение всех лишних инфузий, без которых пациент может обойтись на протяжении относительно короткого пути
•Для седации лучше применять болюсы препаратов
б) Мониторинг
•Желательно осуществлять тот же мониторинг, который проводился в ПИТ (чаще всего достаточно: ЭКГ, термометрия, АД, SаО2)
в) Вентиляция
•Проведение ИВЛ (если пациент интубирован) с параметрами, установленными в ИТ
•Проверить наличие достаточного количества кислорода в баллоне
•Взять с собой набор для интубации и мешок AMBU для возможности осуществления масочной вентиляции в случае возникновения апноэ
г) Необходимые препараты
•Препараты, постоянно необходимые пациенту (кардиотоники, простогландин и пр.)
•Препараты для реанимации
Противопоказания к транспортировке в стационар –
1.Продолжающееся кровотечение
2.Отек легких
36
Приложение 2.
Определение гипоксемии (кислотно-основного состояния крови) – прово-
дится в пробах артериальной, капиллярной и венозной/смешанной крови у детей с острым поражением дыхательной, сердечно-сосудистой, выделительной систем
Показатель |
Возраст |
Границы нормы |
|
|
|
|
|
рН |
1-й день жизни-2 мес |
7,29-7,45 |
|
|
3 мес-7 лет |
7,34-7,46 |
|
|
Старше 7 лет |
7,37-7,41 |
|
РСО2 артериальной |
1-й день жизни |
27-40 |
|
крови, мм рт.ст. |
3 мес-7 лет |
26-42 |
|
Старше 7 лет |
34-40 |
||
|
|||
РО2 артериальной |
1-й день жизни |
37-97 |
|
крови, мм рт.ст. |
Старше 3 мес |
88-103 |
|
|
|
||
Избыток оснований |
1-й день жизни |
-8 до -2 |
|
|
3 мес-7 лет |
-7 до -0 |
|
|
Старше 7 лет |
-4 до +2 |
|
НСО3, моль/л |
1-й день жизни |
19 |
|
|
3 мес-7 лет |
16-24 |
|
|
Старше 7 лет |
22-27 |
|
Насыщение О2, % |
Все дети |
94-99 |
|
|
|
|
|
рН венозной крови |
Все дети |
7,32-7,42 |
37
Приложение 3.
Классификация физических нагрузок (J Am Coll Cardiol, 1994, 24, 845-989
рр., 26th Bethesda Conference).
|
А. Низкий |
В. Средний |
С. Высокий уровень |
|
|
|
динамичности |
|
|
|
|
I. Низкий |
Бильярд, бо- |
Бейсбол, на- |
Бадминтон, лыжи, |
уровень |
улинг, крикет, |
стольный теннис, |
хоккей с мячом, спор- |
статично- |
гольф, стрельба |
теннис, волейбол |
тивное ориентирова- |
сти |
|
|
ние, спортивная |
|
|
|
ходьба, бег на длин- |
|
|
|
ные дистанции, тен- |
|
|
|
нис |
|
|
|
|
II. Средний |
Стрельба из лу- |
Фехтование, фут- |
Баскетбол*, хоккей на |
уровень |
ка, автогонки**, |
бол*, фигурное |
льду*, катание на |
статично- |
ныряние**, кон- |
катание*, регби*, |
скейте, футбол, бег |
сти |
ный спорт** |
спринт, сёр- |
на средние дистан- |
|
|
финг**, синхрон- |
ции, плавание, ганд- |
|
|
ное плавание, ро- |
бол |
|
|
део** |
|
|
|
|
|
III. Высо- |
Бобслей, карате, |
Бодибилдинг**, |
Бокс*, каноэ, велоси- |
кий уро- |
гимнастика*, |
лыжи, рестлинг*, |
пед, декатлон, гребля |
вень ста- |
сани, парусный |
горные лыжи** |
|
тичности |
спорт, водные |
|
|
|
лыжи, бодибил- |
|
|
|
динг, скалолаза- |
|
|
|
ние |
|
|
|
|
|
|
*- опасность органных осложнений.
**- высокий риск синкопальных эпизодов.
38
Рекомендации по организации двигательного режима у больных с кардиоваскулярной патологией
Состояние |
Вид спорта |
|
|
Септальные дефекты, закрытые или с небольшим ре- |
Все |
зидуальным кровотоком |
|
|
|
Стеноз клапанов легочной артерии с градиентом менее |
Все |
50 мм рт. ст., корригированный или нет |
|
|
|
Стеноз клапанов аорты мягкий (<20 мм рт. ст.) |
Все |
Умеренно выраженный (21-49 мм рт. ст.) |
IA, IВ, IIA |
Выраженный (>50 мм рт. ст.) |
Никакие |
|
|
Аортальная недостаточность мягкая (норм. размер ЛЖ) |
Все |
Умеренная (норм. ЛЖ или небольшое увеличение ЛЖ) |
IA-C, IIA-C |
Умеренная (мягкая) с желудочковой аритмией |
IA |
Выраженная, с прогрессирующим расширением ЛЖ |
никакие |
|
|
Коарктация аорты мягкая, с градиентом <20 мм рт. ст. |
Все |
Корригированная, с градиентом <20 мм рт. ст. и N АД |
Кроме IIIA-C , IA |
Дилатация аорты или истончение стенки |
|
|
|
Пролапс митрального клапана без аритмий, синкоп, |
Все |
эмболических эпизодов или митральной регургитации |
IA |
С каким-либо из этих состояний |
|
|
|
Артериальная гипертония мягкая или умеренная |
Все |
Выраженная, неконтролируемая |
Все кроме III |
|
|
Болезнь Кавасаки без поражения коронарных артерий |
Все |
Минимальными аномалиями |
IA, IB |
Аневризмы коронарных артерий или стеноз без ише- |
IA |
мии |
Никакие |
Преходящая ишемия миокарда |
|
|
|
Миокардиты |
Никакие |
|
|
Удлинение QT, ГКМП, синдром Эйзенменгера |
Никакие |
|
|
Дисфункция левого желудочка |
Никакие |
|
|
«Синие» пороки неоперированные |
Нет или IA |
С паллиативом, асимпт., с satО2>80% без дисфункции |
IA |
ЛЖ |
|
|
|
39
Аномалия Эбштейна мягкая, без аритмии |
Все |
Умеренная трикуспидальная регургитация, без арит- |
IA |
мии |
Никакие |
Выраженная |
|
|
|
Тетрада Фалло |
Все |
Субнормальная гемодинамика, без аритмии |
IA |
Пульмональная недостаточность, СДЛА>50% от сис- |
|
темного и/или с аритмией |
|
|
|
D-ТМС с венозным свищом, субнормальными разме- |
IA, IIA |
рами сердца, без аритмий и синкоп |
|
C артериальным свищом |
|
|
|
Корригированная ТМС |
Все |
|
|
40
