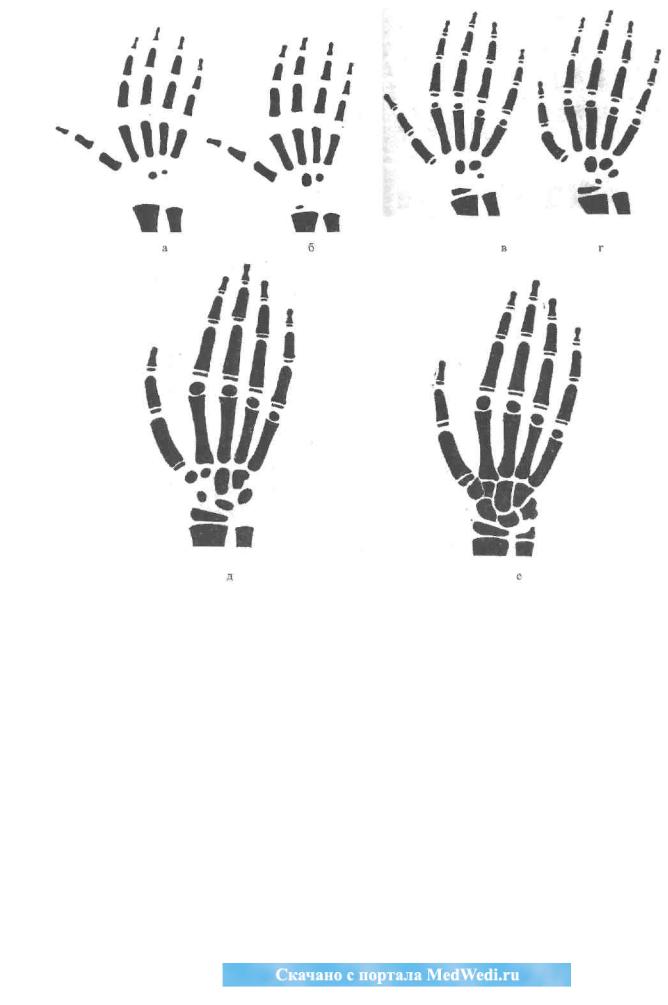
6 курс / Эндокринология / Stroev_Endokrinologia_podrostkov
.pdf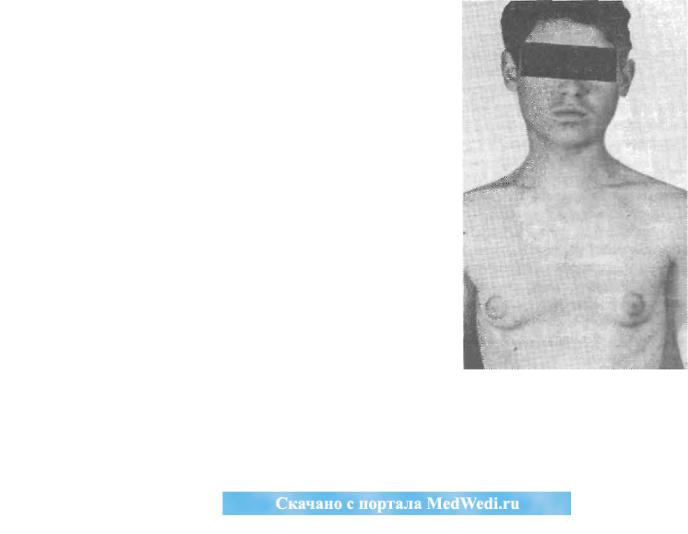






7. Динамика показателей гонадотропных и половых гормонов в сыворотке крови здоровых
лиц мужского пола в процессе полового развития (по Н.У. Тицу, 1997)
Гормоны |
Единицы |
Дети 8-10 |
Стадии полового развития {по Дж.М. Таннеру, 1979) |
|
Взрослые |
|||
|
измерений |
лет |
|
|
|
|
|
мужчины |
|
|
|
|
|
|
|
|
|
|
|
|
I |
II |
III |
IV |
V |
|
Дегидроэп ианд ро |
нг/100 мл |
31-345 |
31-345 |
110-495 |
170-585 |
160-640 |
250-900 |
180-1250 |
стерон своб. (ДЭА) |
|
сред.=156 |
сред.=15 |
сред.=300 |
сред. =390 |
сред. =395 |
сред.=505 |
|
|
|
|
6 |
|
|
|
|
|
|
нмоль/л |
1,1-12,0 |
1,1-12,0 |
3,8-17,2 |
5,9-20,3 |
5,5-22,2 |
8,7-31,2 |
6,2-43,3 |
|
|
сред. =5,4 |
сред.=5,4 |
сред.=10,4 |
сред.=13,5 |
сред.=13,7 |
сред.=17,5 |
|
Лютеинизиру- |
мМЕд/мл |
0,04-3,6 |
0,04-3,6 |
0,04-3,6 |
0,56-6,3 |
0,56-7,8 |
0,56-7,8 |
1,24-7,8 |
ющий гормон (ЛГ) |
|
|
|
|
|
|
|
|
|
МЕд/л |
0,04-3,6 |
0,04-3,6 |
0,04-3,6 |
0,56-6,3 |
0,56-7,8 |
0,56-7,8 |
1,24-7,8 |
|
|
|
|
|
|
|
|
|
Прогестерон (ПГ) |
нг/100 мл |
7-52 |
< 10-33 |
< 10-33 |
< 10-48 |
< 10-108 |
21-82 |
13-97 |
|
|
|
|
|
|
|
|
|
|
нмоль/л |
0,2-1,7 |
< 0,3-1,0 |
< 0,3-1,0 |
< 0,3-1,5 |
< 0,3-3,4 |
0,7-2,6 |
0,4-3,1 |
|
|
|
|
|
|
|
|
|
Пролактин (ПРЛ) |
нг/мл |
<10 |
<10 |
<6,1 |
<6,1 |
2,8-11,0 |
2,8-11,0 |
3-14,7 |
|
|
|
|
|
|
|
|
|
|
мкг/л |
<10 |
<10 |
<6,1 |
<6,1 |
2,8-11,0 |
2,8-11,0 |
3,0-14,7 |
|
|
|
|
|
|
|
|
|
Тестостерон |
нг/100 мл |
3-30 |
2-23 |
5-70 |
15-280 |
105-545 |
265-800 |
280-1100 |
общий (Т) |
|
|
|
|
|
|
|
|
|
нмоль/л |
0,1-1,04 |
0,07-0,80 |
0,17-2,43 |
0,52-9,72 |
3,64-18,9 |
9,19-27,8 |
0,52-38,17 |
|
|
|
|
|
|
|
|
|
Фолликулостиму- |
МЕд/мл |
0,3-4,6 |
0,30-4,6 |
0,30-4,6 |
1,24-15,4 |
1,24-15,4 |
1,53-6,8 |
1,42-15,4 |
лирующий (ФСГ) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Эстрадиол |
пг/мл |
<15 |
3-15 |
3-10 |
5-15 |
3-40 |
15-45 |
10-55 |
свободный (Е2) |
|
|
|
|
|
|
|
|
|
пмоль/л |
<55 |
11-55 |
11-37 |
18-55 |
11-147 |
55-165 |
37-184 |
|
|
|
|
|
|
|
|
|
8. Динамика показателей гонадотропных и половых гормонов в сыворотке крови здоровых лиц женского пола в процессе полового развития (по Н.У. Тицу, 1997)
Гормоны |
Единицы |
Дети 8- |
Стадий полового развития (по Дж. М. Таннёру, 1979) |
Взрослые |
||||||
|
измерений |
10 лет |
|
|
|
|
|
женщины |
||
|
|
|
I |
II |
III |
IV |
V |
фолл. |
лют. |
|
|
|
|
|
|
|
|
|
фаза |
фаза |
|
|
|
|
|
|
|
|
|
|
|
|
Дегидроэпиандрос- |
нг/ЮОмл |
31-345 |
31-345 |
150-570 |
200-600 |
200-780 |
215-850 |
139-980 |
139-980 |
|
терон своб. (ДЭА) |
|
сред.=156 |
сред.=156 |
сред. =330 |
сред. =385 |
сред. =430 |
сред. =540 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
нмоль/л |
1,1-12,0 |
1,1-12,0 |
5,2-19,8 |
6,9-20,8 |
6,9-27,0 |
7,5-29,5 |
4,5-34,0 |
4,5-34,0 |
|
|
|
сред. =5,4 |
сред. =5,4 |
сред.=11,4 |
сред.=13,3 |
сред.=14,9 |
сред.=18,7 |
|
|
|
Лютеинизиру- |
мМЕд/мл |
0,03-3,9 |
0,03-3,0 |
0,10-4,1 |
0,20-9,1 |
0,50-15,0 |
0,50-15,0 |
1,68-15,0 |
0,61-16,3 |
|
ющийгормон(ЛГ) |
|
|
|
|
|
|
|
|
|
|
|
МЕд/л |
0,03-3,9 |
0,03-3,0 |
0,10-4,1 |
0,20-9,1 |
0,50-15,0 |
0,50-15,0 |
1,68-15,0 |
0,6116,3 |
|
|
|
|
|
|
|
|
|
|
|
|
Прогестерон (ПГ) |
нг/ЮОмл |
7-52 |
< 10-33 |
< 10-55 |
< 10-450 |
<10-1300 |
10-950 |
15,0-70,0 |
200-2500 |
|
|
|
|
|
|
|
|
|
|
|
|
|
нмоль/л |
0,2-1,7 |
< 0,3-1,0 |
< 10-55 |
< 0,3-14,3 |
<0,3-41,3 |
0,3-30,2 |
0,50-2,20 |
6,4079,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
нг/мл |
<10 |
3,6-12 |
2,6-18 |
2,6-18 |
3,2-20 |
3,8-23,2 |
3,8-23,2 |
3,8-23,2 |
|
Пролактин(ПРЛ) |
мкг/л |
<10 |
3,6-12 |
2,6-18 |
2,6-18 |
3,2-20 |
3,8-23,2 |
3,8-23,2 |
3,8-23,2 |
|
|
|
|
|
|
|
|
|
|
||
Тестостеро |
нг/ЮОмл |
2-20 |
2-10 |
5-30 |
10-30 |
15-40 |
10-40 |
15,0-70,0 |
15,0-70,0 |
|
н общий (Т) |
|
|
|
|
|
|
|
|
|
|
нмоль/л |
0,07- |
0,07-0,35 |
0,17-1,04 |
0,35-1,04 |
0,52-1,39 |
0,35-1,39 |
0,52-2,43 |
0,52- 2,43 |
||
|
||||||||||
|
|
0,69 |
|
|
|
|
|
|
|
|
Фолликулостимули- |
МЕд/мл |
0,68-6,7 |
0,68-6,7 |
0,68-6,7 |
1,0-7,4 |
1,0-7,4 |
1,0-9,2 |
1,37-9,9 |
1,09-9,2 |
|
рующий (ФСГ) |
|
|
|
|
|
|
|
|
|
|
|
пг/мл |
<15 |
5-10 |
5-115 |
5-180 |
25-345 |
25-410 |
20,0-50,0 |
30,0-450 |
|
Эстрадиол |
|
|
|
|
|
|
|
|
|
|
пмоль/л |
<55 |
18-37 |
18-422 |
18-661 |
92-1266 |
92-1505 |
73,0-551 |
110-1652 |
||
свободный(Е2) |
||||||||||
|
|
|
|
|
|
|
|
|
||
361