
6 курс / Эндокринология / Stroev_Endokrinologia_podrostkov
.pdf
Рис. 74. Электроэнцефалограмма при скрытой тетании фоновая, после фотостимуляции и при гипервентиляции (собств. набл.).
даже тотальная алопеция, что весьма травмирует подростков.
Нередко формируется почти поголовное заболева-
ние нашего времени — остеохондроз позвоночника
с различными вторичными проявлениями.
Возможно развитие шизофреноподобных состо-
яний, а иногда — прогрессирующей интеллектуальной деградации. Многолетнее течение гипопаратироза приводит к потере массы тела вплоть до ис-
тощения.
Понижается устойчивость к вредным средовым факторам. Имеется повышенная склонность к кандидомикозам и пиодермиям. Очень часты различные
аллергические заболевания и идиосинкразии. Под-
ростки с гипопаратирозом нередко страдают нейро-
дермитом, экземами.
Повышение кислотности может вызвать гастроду-
оденит и язвенную болезнь. При низком кальции в крови появляется повышенная кровоточивость —
носовые и менструальные кровотечения, легкое образование синяков на коже. Хроническая потеря менструальной крови может приводить к выраженной желе-
зодефицитной анемии.
При ювенильной тетании половое развитие вообще задерживается, у девушек нередки нарушения менструального цикла вплоть до аменореи, снижается ли-
бидо.
Классификация. Выделяют первичный (идиопатический) гипопаратироз (при снижении или отсутствии секреции паратгормона) и вторичный или
псевдогипопаратироз (при достаточной секреции
паратгормона, но при пониженной к нему чувствительности тканей-мишеней, а также при целом ряде патологических состояний, сопровождающихся гипокальциемией).
По течению различают явный (острый и хронический), и скрытый (латентный) гипопаратироз.
В клинической классификации отдельно выделяют
семейный идиопатический (часто — аутоиммун-
ный) гипопаратироз с одновременной аутоиммунной недостаточностью других желез внутренней секреции (щитовидной, надпочечников, тимуса) со
склонностью к кандидозу (монилиазу) — синдром Шмидта.
Особняком стоит послеоперационный гипопаратироз — струмипривная тетания (после хирурги-
ческих вмешательств на щитовидной железе).
Диагностика. Важнейший диагностический признак гипопаратироза — гипокальциемия. Раз-
вернутая клиника заболевания появляется при уровне общего кальция в сыворотке крови 1,9-2 мМ/л, первые признаки — при его снижении ниже 2,25 мМоль/л, а ионизированного кальция — ниже 1,12 мМ/л. Если ионизированный кальций падает до 1,05 мМ/л и ниже, то развивается явная тетания (возможны индивидуаль-
ные особенности). При истинном гипопаратирозе снижение уровня кальция в крови всегда сопровождается реципрокным повышением уровня неорга-
нического фосфора. Если уровень общего кальция в крови падает ниже 1,75 мМ/л, то он перестает определяться в моче.
Уровень паратгормона при гипопаратирозе не является патогномоничным симптомом. Он более
246

демонстративен для гиперпаратироза, чем для гипопа- |
та в некоторых случаях может быть единствен- |
|
ратироза, для которого он не имеет большого диагнос- |
ным симптомом гипопаратироза. |
|
тического значения в силу различной чувствительнос- |
В межприступном периоде, при скрытом течении |
|
ти к нему клеточных рецепторов. |
заболевания диагноз установить трудно. С этой целью |
|
В периферической крови при гипопаратирозе воз- |
используют функциональные пробы, позволяющие |
|
можней лейкоцитоз с лимфоцитозом, а после присту- |
выявить повышение нервно-мышечной возбудимос- |
|
па— умеренная эритремия. Углеводный обмен обыч- |
ти, то есть судорожную готовность. Чаще применя- |
|
но нормальный, но чувствительность к инсулину у |
ют механические пробы или раздражают мышцы |
|
больных с гипопаратирозом повышается. |
гальваническим током с помощью специальных |
|
Основной обмен при гипопаратирозе нормальный. |
физиотерапевтических аппаратов. Так, важное диаг- |
|
Рентгенологически выявляются остеосклероз и пе- |
ностическое значение имеют симптомы Эрба, Хвос- |
|
риостоз трубчатых костей, уплотнение метафизов, а |
тека, Вейса, Гофмана, Шлезингера, Труссо (см. |
|
такжепризнаки раннего обызвествления хрящей. Скле- |
выше). |
|
роз костей сопровождается отложением кальция в раз- |
Проба с гипервентиляцией (форсирование дыха- |
|
ных органах (в сухожилиях, головном мозге, перифери- |
ние с усиленным выдохом с частотой 20-28 в минуту) |
|
ческих артериях, в подкожно-жировой клетчатке). |
делает указанные симптомы более отчетливыми и |
|
Выявляются нарушения в развитии скелета, дающие |
даже может вызвать тетанию. При гипопаратирозе |
|
диспропорциональныйкарликовыйрост. |
||
глубокое дыхание в течение 2-3 минут провоцирует |
||
О степени тяжести гипопаратироза можно су- |
||
симптом Труссо. Провоцирует судороги и гипоглике- |
||
дить даже по зубам. Поэтому важно исследование |
мия (состояние алкалоза повышает уровень калия). |
|
зубов:нарушениеихроста и формирования, выпадение, |
||
Критерии диагноза. Диагноз явной тетании при |
||
ломкость, выкрашивание, наличие кариеса, дефектов |
||
наличии типичного судорожного комплекса поставить |
||
эмали, поперечных инцизур (рис. 73). |
||
несложно. |
||
При приступе тетании на ЭКГ значительно удли- |
||
няется интервал Q-T. Выявляется нарушение реполя- |
При любых судорогах прежде всего нужно по- |
|
мнить о гипокальциемии, в особенности после хирур- |
||
ризации. Зубец Т при этом не бывает отрицательным, |
||
гических вмешательств на щитовидной железе. Ран- |
||
несмотря на боли в сердце стенокардического харак- |
||
ние проявления гипопаратироза после подобных |
||
тера. Типичные для гипопаратироза изменения на ЭКГ |
||
операций уподростков — парастезии и онемение губ. |
||
появляются особенно ярко при снижении уровня каль- |
||
Судороги еще не доказывает наличия первичного ги- |
||
ция в крови ниже 2 мМ/л. Вообще удлинение интер- |
||
попаратироза, так как их причины бывают многообраз- |
||
вала Q-T на ЭКГпризнак снижения ионизиро- |
||
ванного кальция в сыворотке крови, что важно для |
ные (алкалоз, неукротимая рвота, лактация, беремен- |
|
диагностики гипокальциемии любой этиологии. |
ность, гипервентиляция и др.). |
|
Характерны изменения на ЭЭГ (рис. 74), которые |
Типичные судороги, подтверждаемые снижением в |
|
напоминают эпилепсию, особенно при пробе с гипер- |
сыворотке крови общего или, еще точнее, ионизирован- |
|
вентиляцией (алкалоз!). Эти изменения при гипопара- |
ного кальция и повышением неорганического фосфора, |
|
тирозе считаются почти чтопатогномоничным призна- |
удлинением интервала Q-T на ЭКГ, эпилептиформным |
|
ком гипопаратироза. |
типом ЭЭГ, положительными симптомами повышенной |
|
Весьма характерна сезонность заболевания |
нервно-мышечной возбудимости (Хвостека, Эрба, |
|
(обострения поздней осенью и ранней весной), особен- |
Труссо и др.), позволяют диагностировать гипопарати- |
|
но при первичной (идиопатической) форме гипопара- |
роз. |
|
тироза у юношей, при этом в крови часто выявляют- |
Самые большие трудности возникают при диагно- |
|
ся антитела против паращитовидных желез и против |
стике скрытой тетании. |
|
надпочечников. Эта форма практически всегда соче- |
Скрытый гипопаратироз отличается многочислен- |
|
тается с выраженным мукокутантным кандидозом, |
ными жалобами невротического характера без ярких |
|
рефрактерным к терапии, что связывают со снижен- |
внешних симптомов, но его помогают выявить различ- |
|
ным иммунитетом. |
ные провоцирующие факторы. |
|
Ранняя подкапсульная катаракта всегда подо- |
Важны в диагностике ранняя катаракта, про- |
|
зрительна на гипопаратироз, но она может быть |
грессирующая патология зубов и упорные кандидо- |
|
выявлена толькопри расширенном зрачке. Катарак- |
зы (монилиаз). |
|
|
Пример диагноза. Гипопаратироз после правосто- |
|
|
ронней гемиструмэктомии поповодутоксической аде- |
247

номы щитовидной железы в ... году, хроническое течение. Ларингоспазм от ... числа. Прогрессирующий кариес. Дискинезия кишечника.
Дифференциальный диагноз. Гипопаратироз рано диагностируется тогда, когда о его существовании помнят, в противном случае больные гипопаратирозом подростки могут годами «ходить по различным специалистам», не получая от них реальной помощи.
Гипопаратироз — заболевание многоликое. Сле-
дует помнить, что 20 % всех тетании — тетании симптоматические.
Клиническая симптоматика гипопаратироза может симулировать различные патологические состояния и болезни. Можно ошибочно думать о столбняке, эпи-
лепсии, гиперинсулинизме, бешенстве, менингите, язвенной болезни, «остром животе», грудной жабе, бронхиальной астме, отеке гортани, отравлении стрихнином, нервно-психическом заболевании, в частности, об истерии.
Следует помнить, что гипокальциемия весьма часто наблюдается у подростков с гипофункцией щитовидной железы любой этиологии (нарушается всасывание кальция в кишечнике), в частности, при такой массовой ныне патологии, как аутоиммунный тиро-
идит Хасимото.
При большинстве судорожных состояний, кромепервичного гипопаратироза и псевдогипопаратироза, фос- форно-кальциево-магниевый обмен не нарушен. При этих состояниях концентрация фосфора в крови понижена, а щелочной фосфатазы — повышена.
Псевдогипопаратироз — синдром Олбрайта —
редкое врожденное заболевание, которое отличается задержкой роста, дебильностью, округлым лицом, брахидактилией с короткими метакарпальными и метатарзальными костями, с указательными пальцами, которые длиннее средних пальцев, пахидермией и подкожными кальцинатами, с эндокринными, трофическими и неврологическими расстройствами.
Судороги могут возникать при синдроме Конна — первичном гипералъдостеронизме, при котором воз-
никает гипокалиемический алкалоз, но при синдроме Конна уровни кальция и неорганического фосфора в крови нормальные.
Вдифференциальной диагностике гипопаратироза
иэпилепсии рекомендуется шире проводить исследование кальция и фосфора в крови, уровни которых при эпилепсии нормальные (Раскин A.M., 1977).
Дифференциальная диагностика наиболее проста при соответствующем анамнезе — перенесенное хирургическое вмешательство на щитовидной железе.
Поэтому основное в дифференциальной диагности-
ке — исследование уровней общего и ионизированного кальция и параллельно — неорганического фосфора в крови.
Особенно трудно исключить истерическую (ложную) тетанию, которая может давать все симптомы повышенной нервно-мышечной возбудимости (за ис-
ключением пробы Эрба). Но при пробе Труссо боль-
ные с истерией обычно зажимают руку в кулак, в то времякакпри истинной гипокальциемии возникаеттипичный симптом — «рука акушера».
Исходы заболевания и прогноз. Прогноз гипопа-
ратироза тем лучше, чем медленнее он развивается.
Явная недостаточность паращитовидных желез неизлечима и требует пожизненной терапии. При идеальном лечении больные могут доживать до глубокой старости. Острая форма гипопаратироза иногда заканчивается спонтанным выздоровлением, но может перейти в хроническую форму.
Наиболее неблагоприятен прогноз при желудочнокишечной тетании. В отсутствиепатологии других эндокринныхжелез (гипотироза, гипокортицизма) прогноз также лучше.
Припорочнойтерапиинеадекватновысокими дозами витамина D могут быстро возникать нефрокалъциноз и нефролитиаз с типичными последствиями
(почечная колика, хронический пиелонефрит).
Ларингоспазм при тетании может закончиться летально.
Калъциноз головного мозга непредсказуем (эпи-
лепсия, нарушения психики и пр.). Может развиться синдромФара. Опасен возникающий при тетанииотек мозга со стволовыми явлениями.
Гипопаратироидная катаракта обычно прогрес-
сирует. Трудноостановитьикариес. Прогнозгипопаратироза после операций на щитовидной железе намного лучше. При нем истощение и катаракта развиваются редко.
Ухудшают прогноз беременность и лактация. Ювенильная тетания задерживает половое развитие.
Больныеподростки могут годами «лечиться»у всех специалистов, кроме тех, кто им действительно нужен —эндокринологов.
Часто на подростков с гипопаратирозом ошибочно навешивают ярлык «нервно-психического заболевания», а снять психиатрический диагноз, как известно, порой бывает чрезвычайно сложно.
Обычно врачи, не разобравшись в сущности страдания, от таких подростков отмахиваются, избегают ихи посылают ковсемвозможным консультантам. Так, подростки с гипопаратирозом могут годами безус-
248

пешно лечиться от эпилепсии, бронхиальной астмы, пока случайно не попадут к думающему эндокрино-
рогу.
Лечение. При гипопаратирозе назначают диету,
богатую кальцием. Этой диете отвечают лучше всего творог и изделия из него (творожные сырки, сырники, ватрушки). Весьма полезны сыры, молоко и молочнокислые продукты, йогурты. Из-за высокого со-
держания фосфатов ограничивают мясо и мясные продукты. Показаны продукты моря, печень трески, сельдь. Богата кальцием различная зелень (укроп, шпинат), овощи и фрукты. Много кальция в кураге, в кунжуте.
Если нет запоров и заболеваний почек, хорошо одновременно назначать препарат «Альмагель», образующий в кишечникеневсасываемые фосфаты.
Весьма полезны обогащенные кальцием искусственные и естественные минеральные воды — «Чу-
ринская», «Северянка», «Рогачёвская» или их аналогикомпозиции, позволяющие приготовить обогащенную кальцием воду в домашних условиях («Чуринская» и «Северянка» производятся в Санкт-Петербурге фирмой «Криница», «Рогачёвская»— в Беларуси).
Лечение гипопаратироза требует большого терпения от больного и от врача.
При острой тетании приступ можно купировать
внутривенными препаратами кальция (10 % раствор хлорида кальция или глюконат кальция) или инъекциями паратгормона (по 1-2 мл каждые 2-3 часа подкожно или внутримышечно). Одновременно производятся внутривенные и внутримышечные введения глюконата кальция до полного прекращения судорог. При внутримышечных инъекциях создается депо кальция в мышце, в то время как при внутривенном введении кальций очень быстро покидает организм с мочой.
К сожалению, постоянное лечение существующим препаратом паратгормона невозможно, так как к нему быстро развивается резистентность.
В дальнейшем лечение годами проводится вита-
минами группы D и препаратами кальция. Исполь-
зуются преимущественно органические его формы, которые лучше всасываются в кишечнике —лактат кальция, глюконат кальция, цитрат кальция, пан-
тотенат кальция. Так, хлористый кальций обычно не назначают из-за его отрицательноговлияния на слизистую желудка и плохого усвоения. Противопока-
зано назначение подросткам с гипопаратирозом глицерофосфата кальция, так как кальций в такой форме совершенно ими не усваивается. Пре-
параты кальция назначаются перорально (до 1-2 г в сутки). Одновременно обязательно назначаются
препараты витамина D (D2 — эргокальциферол, D3
— оксидевит, вигантол, рокалътрол, альфакалъцидол, дигидротахистерол или АТ-10), так как без этих витаминов кальций не усваивается. Витамин D3 — предпочтительнее, так как он обладает слабыми кумулятивными спсобностями, и при его приеме осложнения возникают реже. Доза этих витаминов терпеливо подбирается под контролем уровня кальция крови и мочи.
Следует помнить, что между терапевтической и токсической дозами витаминов группы D — диапа-
зон очень малый. Особенно следует обращать внимание больных на то, какой раствор витамина D2 или D3 больные используют (масляный — более слабый, или спиртовой — более активный). В противном случае очень легко получить их опасную передозировку с тяжелыми последствиями.
При передозировке витаминов группы D возни-
кают головные боли, депрессия, сухость во рту, слабость, утомляемость, боли в животе, тошнота, рвота (даже кровавая), жажда и полиурия. Плотность мочи при этом низкая. В почках соли кальция начинают выпадать в осадок, что приводит к нефрокальцинозу и нефролитиазу.
Для определения кальцийурии в амбулаторных условиях удобно пользоваться реактивом Сулъковича (щавелевая кислота — 2,5 г, щавелевокислый аммоний — 2,5 г, ледяная уксусная кислота - 5,0 мл, дистиллированная вода — до 150 мл). Реакция оценивается по выпадающему в осадок кальцию мочи. Она отрицательная, если помутнение в моче отсутствует, что соответствует снижению кальция крови ниже 1,75 ммоль/л и обычно сопровождается судорогами. Резкое помутнение мочи при добавлении реактива Сулъковича свидетельствует о гиперкальциемии, то есть о передозировке паратгормона или витаминов группы
D.
Так как без одновременного приема витамина D при гипопаратирозе кальций в кишечнике практически не всасывается, то наращивание дозы только препаратов кальция все равно эффекта не дает.
При судорогах также могут оказать эффект обыч-
ные противосудорожные средства — хлоралгидрат в клизме, бромиды, фенобарбитал, седуксен, реланиум и др.
В исключительных случаях при ларингоспазме прибегают к интубации или даже к срочной трахеостомии.
249

Для борьбы с алкалозом можно давать 10 % раствор хлорида аммония по 1 чайной или десертной ложке 3 раза в день после еды.
Поздней осенью и ранней весной дозы препаратов кальция и витамина D приходится наращивать, так как гипопаратироз имеет сезонные обострения.
Больным гипопаратирозм подросткам при соответствующем строгом контроле показаны дози-
рованные солнечные ванны, морские купания
(талассотерапия), но избыточная инсоляция противопоказана (стимуляция синтеза витамина D3 в коже может спровоцировать гипокальциемию и приступ судорог).
Профилактика. Первое место в профилактике гипопаратироза занимают меры, предотвращающие поражения паращитовидных желез. Операции на щито-
видной железе у подростков должен проводить опытнейший хирург-эндокринолог, в операционную рану не должны попадать вызывающие в дальнейшем спайки лекарственные вещества.
Важна профилактика всех инфекций, санация очагов хронической инфекции. Необходимо избегать интоксикаций, психотравм, перенапряжений, перегреваний на солнце.
Генетическая профилактика достигается медикогенетическим консультированием лиц с гипопаратирозом, желающих вступить в брак.
У беременных и кормящих матерей необходимо следить за фосфорно-кальциевым режимом, применять безвредные, содержащие витамин D и кальций, ком-
позиции типа «Гендевит», «Олиговит», «Прегнавит», «Элевит», чистые препараты кальция.
Для улучшения всасывания кальция в кишечнике обязательно лечение всех желудочно-кишечных заболеваний.
Важно своевременное выявление и лечение у подростков аутоиммунного тироидита и гипофункции щитовидной железы, при которых нарушается усвоение кальция. Важно также устранить дискинезию желчевыводящих путей.
При развившейся тетании профилактические возможности, касающиеся трофических нарушений организма, даже при идеальной терапии весьма проблематичны.
Очень важно для больных гипопаратирозом подро-
стков создать спокойный образ жизни в семье и вне дома.
Диспансеризация. При гипопаратирозе диспансерная группа— Д-3.
При первичном гипопаратирозе требуется пожизненноенаблюдениеэндокринологом с осмотром (нереже
1 раза в месяц) и систематическим исследованием уровней ионизированного кальция и неорганического фосфора в крови и в мочес коррекцией дозы препаратов кальция и витаминов группы D.
При обострениях болезни показана госпитализация в целях коррекции терапии. Больных необходимо научить пользоваться реактивом Сульковича в домашних условиях для контроля доз используемых препаратов витамина D.
Больные с гипопаратирозом часто являются инвалидами. Они требуют регулярного наблюдения окулистом (катаракта), стоматологом, невропатологом, микологом, а по показаниям — рентгенологом и урологом (нефролитиаз!).
Особого наблюдения требуют беременные и кормящие матери с гипопаратирозом.
Вопросыэкспертизы.Группа здоровьячаще5. Трудоспособность больных зависит от частоты судорог, их выраженности и методов лечения.
У больных снижена сопротивляемость к факторам внешней среды, инфекциям, они плохо переносят умственные и физические перегрузки, а отдельные подростки с трудом справляются с учебой и с работой даже при легких профессиях. Они обычноплохо учатся, что | требует освобождения их от школьных перегрузок и экзаменов.
Катаракта может явиться поводом к переводу в школу для слабовидящих учащихся и на инвалидность.
К военной службе подростки с гипопаратирозом не годны. В военныеучебныезаведения они непринимаются.
Нарушения, сопровождаемые гиперкальциемией — гипофосфатемией
Гиперкальциемия — повышенное содержания кальция в сыворотке крови—как синдром встречается значительночаще, чем гипокальциемия. Гиперкальциемия может протекать на фонеразличногосодержанияфосфата в сыворотке, но, какправило, сопровождается умеренной гипермагниемией.
Основные этиологические факторы гиперкальциемии могут быть сгруппированы в 5 категорий.
•Паратироидные причины, включая первичный ги-
перпаратироз.
•Почечная недостаточность и связанные с ней состояния (включая тяжелый вторичный гиперпаратироз).
250

• Опухолевые непаратироидные причины, включая |
каждодневную заботу эндокринологов. Из всех боль- |
неоплазмы, производящие полипептид, ассоцииро- |
ных гиперпаратирозом подростки (преимущественно |
ванный с геном паратирокринина, и опухоли с кос- |
девушки) составляют 5-8 %. До 20-летнего возраста |
тными метастазами. |
он редок, но может иметь наследственную основу и по- |
• Факторы, связанные с избыточной активностью |
этому чаще встречается в северных и англо-саксонс- |
витамина D (включая экзогенный гипервитаминоз |
ких странах. |
и состояния с повышенной эндогенной продукци- |
Этиология и патогенез. Гиперпаратироз впервые |
ей и активацией этого витамина). |
был описан Ф.фон Реклингхаузеном (1891) и носит |
• Ускоренное ремоделирование костной ткани. |
его имя {первая болезнь фон Реклингхаузена). Сам |
Характерными для выраженной гиперкальциемии |
автор считал этот недуг хроническим воспалением. |
являются повышенная утомляемость, гипотония |
На деле заболевание обусловлено первичной гипер- |
мышц, анорексия, тошнота, рвота, жажда, запоры, |
функцией паращитовидных желез в результате их аде- |
депрессия, иногда — сонливость. Характерна жало- |
номы или гиперплазии, а также в результате аденомы |
ба на ухудшение памяти. Острая тяжелая гиперкаль- |
или гиперплазии эктопированных паращитовидных |
циемия может стать причиной комы. Так как кальций |
желез. |
влияет на пострецепторную передачу вазопрессино- |
Причины этого точно не установлены. Описана врож- |
вого сигнала, то при повышении уровня кальция в |
денная форма, принадлежащая к структуре синдромов |
первичной моче почки делаются относительно рези- |
множественных эндокринных неоплазий типа I и Па |
стентными к АДГ и формируются полиурия, полидип- |
(см. выше о MEN-синдромах, в частности — о синд- |
сия и синдром несахарного диабета. Так как кальций |
роме Сиппла). Установлена связь гиперпаратироза с па- |
выводится почками медленнее фосфатов, то его кон- |
тологией щитовидной железы, с синдромом Иценко-Ку- |
центрация в крови и тканях нарастает, появляются |
шинга, с акромегалией, с гипофизарным нанизмом и с |
кальцинозы кожи, подкожно-жировой клетчатки, ба- |
несахарным диабетом. Дебатируется вопрос о возмож- |
зальных ядер мозга, слизистых желудка и кишечни- |
ности аутоиммунной стимуляции функций паращитовид- |
ка, легких, сердца и сосудов, конъюнктивы, сухожи- |
ной железы поаналогии со щитовидной железой при бо- |
лий и, главное, почек. Достаточно легкого почечного |
лезни фон Базедова. |
алкалоза, чтобы соли кальция отложились в почках и |
К гиперкальциемии имеется семейная предраспо- |
мочевых путях. |
ложенность. Гиперпластические процессы в паращи- |
ГИПЕРПАРАТИРОЗ |
товидных железах поликлональны, но аденомы и кар- |
циномы — моноклональны. При аденоме происходит |
|
Определение. Первичный гиперпаратироз — за- |
мутация, из-за которой ген-промотор синтеза парат- |
болевание, вызванноегиперпродукцией и действиемиз- |
гормона в 11-й хромосоме оказывается перед геном, |
бытка паратирокринина (паратгормона) — гормона |
кодирующим D-циклин — белок-стимулятор деления |
паращитовидных желёз. |
клеток. Это и ведет к ускоренной репликации главных |
Синонимы: аденома паращитовидных желез, бо- |
паратироцитов. В карциномах часто отмечают утра- |
лезнь фон Реклингхаузена, болезнь Бернета, кистозная |
ту антионкогенов, в частности, гена Rb. |
остеодистрофия, фиброзно-кистозная остеодистрофия, |
Наследственный аутосомно-доминантный дефект |
гиперпаратироидная фиброзная остеодистрофия, кис- |
кальциевого сенсора у гетерозигот приводит к семей- |
тофиброзный остеит, генерализованная фиброзная ос- |
ной гипокалъциурической гиперкальциемии, которая |
теодистрофия, паратироидный остеоз. |
характеризуется развитием в молодом возрасте (до |
Распространенность. В целом болезнь не явля- |
20 лет), иногда — с рождения. В отличие от пер- |
ется редкой и поражает неменее 0,1 % популяции. Ги- |
вичного гиперпаратироза, реабсорбция кальция в поч- |
перпаратироз встречается в 2-3 раза чаще у девушек |
ках не понижается, так как ее понижение паратгор- |
иженщин. По оценке Дж.Т. Поттса(1994), если учесть |
моном требует наличия интактного почечного |
стертые субклинические формы гиперпаратироза, ча- |
кальциевого сенсора. Гиперкальциемия протекает на |
стота болезни может доходить до 1 % популяции!Та- |
фоне нормофосфатемии. В этих случаях паращитовид- |
ким образом, вместе с сахарным диабетом, тироиди- |
ные железы нормальные или слегка гиперплазирован- |
тами и ожирением данная форма патологии может |
ные.У гомозигот тот же дефект оборачивается тяже- |
расцениваться как принадлежащая к числусамых важ- |
лым наследственным врождённым первичным |
ныхэндокринныхболезней,составляющихбуквально |
гиперпаратирозом, опасным для жизни младенцев. |
251

Описан так называемый синдром Уильямса — врождённые «лицо эльфа», надклапанный стеноз аорты, задержка психо-моторного развития, гиперкальциемия и наследственная гиперчувствительность тканей к витамину D, спонтанно снижающаяся после первого года жизни.
Этиология гиперпаратироза в любом случае сводится к причинам неопластического и/или гиперпластического процесса в паращитовидных железах. Паращитовидныежелезы (или хотя бы одна изних)при первичном гиперпаратирозе первично всегда гиперфункциональны и гиперпластичны и могут (в порядке убывания частоты встречаемости) поражаться различными патологическими процессами.
•Аденомой из главных паращитовидных клеток, как правило в одной из желез. Чаще всего бывает одиночная инкапсулированная аденома паращитовидной железы (80 %). Патоморфологически аденомы — красно-оранжевые на разрезе, с пропитанной кальцием капсулой, достигают 8 см в диаметре и 90 г весом. Следует учесть, что в 10% случаев аденомы находятся в эктопически расположенных дополнительных паращитовидных железах, как правило — в средостении. Описаны случаи удаления всех четырёх паратироидных желез без ликвидации гиперпаратироза. Когда впоследствии обнаруживается эктопический очаг продукции паратгормона, его удаление делает больных кальций-зависимыми.
•Гиперплазией (10 %), как правило, всех паращитовидных желёз, хотя иногда степень гиперплазии бывает в них крайне неравномерной.
•Карциномой из главных клеток (2-5 %, одиночна, неагрессива, но обладает инвазивным ростом, метастазирует в печень, кости и лёгкие).
•Множественными аденомами паращитовидных желез (до 3-5 %), которые локализуются в несколь-
ких железах.
Во всех этих ситуациях гиперпродукция паратгормона носит автономный от кальциево-фосфорного контроля характер.
Так, в Мариинской больнице Санкт-Петербурга наблюдалась пациентка, у которой на рентгенограммах много лет выявлялся стойкий очаговый дефект свода черепа размером 2x4 см. У нее была типичная «утиная походка», болели суставы, с трудом ходила, что позволило заподозрить гиперпаратироз. Исследования кальция и фосфора в сыворотке крови давали достаточные основания для диагноза «гиперпаратироз — болезнь фон Реклингхаузена».
Однако опухолевые образования в области щитовидной железы рутинными способами не выявлялись. Выраженная и прогрессирующая клиника гиперпаратироза явилась достаточным основанием для лечебно-диагностического оперативного вмешательства. Но после удаления всех паращитовидных желез в типичной их локализации (хирург— профессор Л.Н. Камардин) состояние больной не изменилось. Уровень кальция в крови оставался высоким. Предпринятое затем в хирургической клинике 1 ЛМИ им. акад. И.П. Павлова сканирование больной с селенметионином выявило в ее средостении опу холь, которая оказалась эктопической аденомой па-ращитовидной железы. Аденома размером с куриное яйцо была успешно удалена (хирург — профессор Н.Н. Голохвастое). Сразу после операции у пациентки развилась тяжелая тетания, так как в ее организме больше уже не оставалось источников собственной продукции паратгормона. Капельница с постоянным внутривенным введением препаратов кальция эффекта не приносила. Тетанию удалось ку- пировать введением паратгормона и внутримышеч-
ными инъекциями 10 % раствора глюконата каль-
ция (консультант-эндокринолог — доцент Ю И Строев), а в дальнейшем — компенсировать препаратами витамина D с глюконатом кальция.
Отечественный эндокринологА.В. Русаков(1924) первым доказал связь болезни фон Реклингхаузена с гиперфункцией именно паращитовидных желез и описал ключевое звено её патогенеза — образование в костях гигантоклеточных разрастаний — эпулидов или остеобластокластом,
локализованныхв лакунах Хаушипа. Клетки эпулидов ведут активную резорбцию кости и выработку остеоида. Всегда наблюдается высокая активность остеокластической щелочной фос-фатазы в крови. Смена генераций костной ткани резко ускоряется. При этом скорость восстановления минерализованной кости отстаёт от остеолиза и образования фиброзной ткани. В кости формируются кисты, заполненные мукоидом и коричневатой жидкостью.
Для первичного гиперпаратироза характерны гиперкальциемия, гипофосфатемия, гиперкальциурия (рис, 75). Гиперкальциемия нарушает функции почек, вызывая резистентность к АДГ и полиурию. Если она сопро-вождается гиперфосфатемией или протекает хотя бы без гипофосфатемии — у больных уже провоцируется кальциноз сосудов, почек, роговицы, слизистой желуд-ка и соединительной ткани, особенно
— вблизи суета-вов, за счет отложения фосфата кальция.
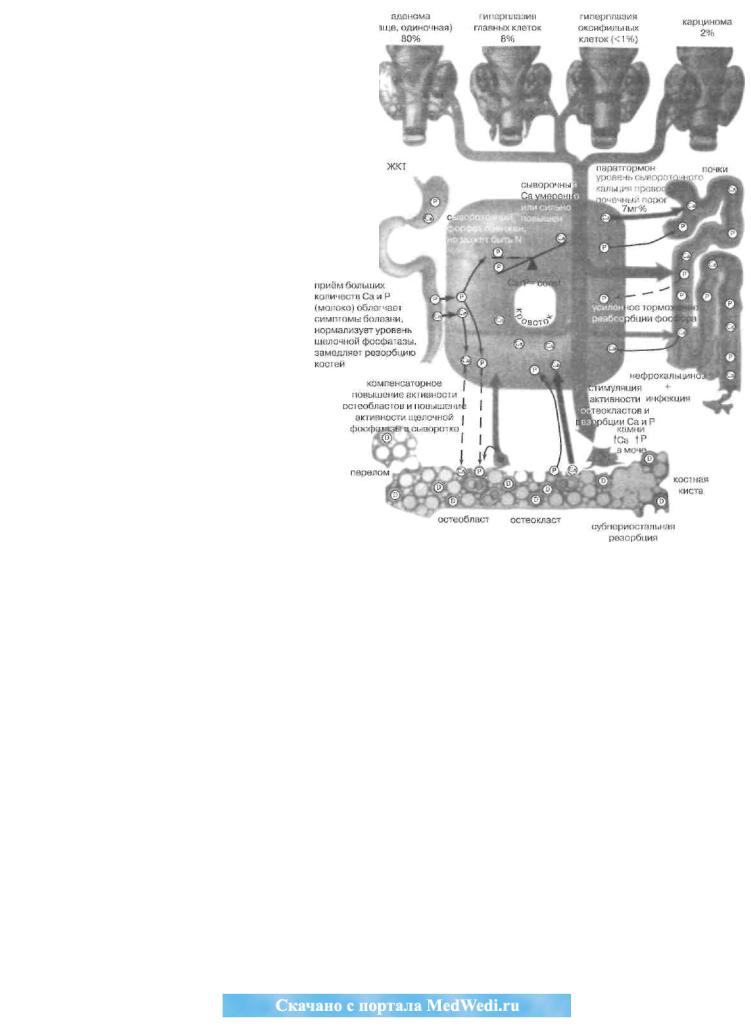
Такимобразом, для классическоготечения болезни (рис. 75) типичны метастатический нефрокальциноз, уролитиаз, калькулезный холецисто-панкреатит, кальцификациясосудов, слизистойжелудка,роговицы.Развивается артериальная гипертензия, причем паратгормон способен сам индуцировать артериальную гипер- тензию(кардиотропноедействиепа-ратгормона). Часто бывает язвенная болезнь двенадцатиперстной кишки, желудка ипищевода. В патогенезеязвеннойболезнииграютрольне толькопочечнаянедостаточностьнпоследствия кальциноза сосудов и органовжелудочно- кишечноготрак-та, но и избыточная продукция гас-трина. Покрайней мере, антагонист
паратгормона — калъцитонин —
является прямымингибитором продукциигастрина,пепсинаисоляной кислоты в желудке. Язвапри гиперпаратироземожет сочетаться ссин-
дромом Золлингер-Эллисона (Ба-
лаболкинМ.И.,1998).Бываткожныйзуд, патогенез которогосвязываютс избыткомпаратирокринин-подобно-го пептида, схронической почечной недостаточностью, а также жажда.
Вторичным гиперпаратирозом
называется гиперпаратироз вследствие
хроническогоусиления функцииипролиферации |
|
паратироцитоввответ на первичное |
|
непаратироидное заболевание, |
Рис. 75.Роль паратирокрининаи других факторов врегуляции кальций-фосфорного |
приводящеек гипокальциемиии/или кобмена при гипер-паратирозе (по Ф. Неттеру, США)
гиперфосфатемии.
Наиболее часто вторичная гиперплазия и гиперфункция паращитовидных желез возникает при рахите и других хронических формах недостаточности витамиHaD, а также при хронической почечной недостаточности. Вторичному гиперпаратирозу способствует длительная нехватка кальция в диете. При вторич-
ном гиперпаратирозе продукция паратгормона подконтрольна уровням кальция и фосфора. Боль-
шая часть случаев вторичного гиперпаратироза, связанных с почечной недостаточностью, протекает на фоне гиперфосфатемии, поэтому для них весьма типичны очаги кальциноза в мягких тканях, дажев коже (что известно как калъцифилаксия).
Длительная иммобилизация и применение диуре- тиков-тиазидов могут вызвать гиперкальциемию. Поскольку витамин А активирует остеокластическую функцию, гиперкальциемия отмечается и при гипереи-
таминозе А.
Своеобразная форма вторичного гиперпаратироза известна в космической медицине. Длительное воздействие невесомости на организм, а, возможно, и быстрое перемещение по орбите в электромагнитном поле Земли вызывают активизацию паратироцитов, деминерализацию костного скелета, гиперкальциемию и остеомаляцию. Этому способствует относительная гиподинамия у космонавтов. Физические упражнения в космическом полёте отчасти призваны затормозить эти процессы. Тем не менее агравитационная дисфункция паращитовидных желез служит
253

одним из факторов, которые пока ограничивают длительность пребывания человека в космосе.
Вторичный гиперпаратироз, по сути, развивается и при ответе паращитовидных желез на избыток калъцитонина у больных медуллярным раком щитовидной железы.
Наконец, гиперкальциемия может быть экзогенной. Экзогенная форма гиперкальциемии на фоне экзогенно-
го алкалоза известна как молочно-щелочной синдром
(в тяжелой острой форме — синдром Барнетта). Синдром развивается при приеме в пищу или с антацидной целью больших количеств молока и при использовании язвенными больными абсорбируемых антацидов (например, карбоната натрия). Считается, что нарушение характерно только для индивидов, неспособных подавлять кишечное всасывание кальция при его избытке в содержимом кишечника. Развивается гиперкальциемия, ведущая к полиурии, потере натрия с мочой, подавлению продукции паратгормона и как следствие — к задержке бикарбонат-аниона. Формируется алкалоз, дополнительно стимулирующий задержку кальция в почках. В результате осуществления этого порочного круга гиперкальциемия отягощается. Начальные симптомы включают слабость, раздражительность, мышечные боли и апатию. Более тяжёлое течение приводит к острой почечной недостаточности, гиперфосфатемии и эктопической кальцификации, так как кальций-фосфорное произведение концентраций в сыворотке превышает критическую цифру 700.
Состояния, связанные с гиперкальциемией, нередко сопровождаются или осложняются гипофосфатемией и изредка — гипермагниемией.
Гипермагниемия встречается относительно нечасто, так как нормальные почки могут варьировать экскрецию магния в 250 раз. Но при почечной недостаточности проявления гиперкальциемии и гипермагниемии накладываются друг на друга. Особенно этому способствует использование почечными больными с уремической гастропатией магний-со- держащих антацидов. Симптоматическая острая гипермагниемия возникает при использовании сульфата магния как гипотензивного и спазмолитического средства. Магний в высоких концентрациях оказывает седативный эффект на центральную нервную систему, курареподобное действие на нейро-мышеч- ные синапсы, вызывает брадиаритмии и гипотензию. Гиперкалиемия и ацидоз усиливают, а гиперкальциемия — ослабляет эффекты избытка магния. Кальций — антагонист магния при терапии тяжелой гипермагниемии.
Гипофосфатемия может быть результатом временного ухода фосфатов в клетки и абсолютного дефицита фосфора в организме.
Углеводистая диета и дыхательный алкалоз способствуют переходуфосфатов внутрь клеток. В обоих случаях уровень фосфат-анионов в крови снижается умеренно (оставаясь выше 1 мг/дл).
Абсолютный, нонеглубокий дефицитфосфатов развивается при гиперпаратирозе, различных формах рахита,гипомагниемии, дилюциивнеклеточной жидкости, гемодиализе.
Выраженная гипофосфатемия возможна лишь при действии факторов, существенно уменьшающих абсолютное количество фосфатов. Это такие состояния, как наследственная, сцепленная с Х-хромосомой, гипофосфатемия, хронический алкоголизм и острый синдром похмелья, диабетический кетоацидоз в фазу выздоровления, связывание фосфатов в кишечнике, откармливание после голодания. Изредка фосфаты захватываются агрессивными, активно пролиферирующими неопластическими клонами клеток (Нохел Дж. П., 1981). Хроническая выраженная гипофосфатемия вызывает расстройства энергетического обмена и функций в ряде клеток и органов.
При этом больные испытывают парестезии и онемение пальцев, мышечные и сердечные боли, у них ухудшается память, бывают судороги, может помрачаться сознание. Наблюдаются гипофункция и укорочение жизни клеток крови, в которых возникает нарушение ресинтеза АТФ и энергетического метаболизма. Это ведет к гемолитической анемии, иммунодефициту, а в условиях эксперимента — и к нетяжелой тромбоцитопатии. Характерны печеночная недостаточность, метаболическая энцефалопатия с разнообразными поведенческими и нервно-психичес- кими проявлениями. Имеется мышечная слабость,а в тяжёлых случаях — даже рабдомиолиз.
Лечениесолямилития в психиатрии (например, при маниакально-депрессивном психозе) иногда ведет к снижению чувствительности паратироцитов к кальциевомуингибированиюи гиперфункции этих клеток. Гиперплазия и аденомы при этом, как правило, отсутствуют.
Усиленные резорбция кости и остеогенез наступают и при многих других ситуациях, когда при нормальномсостояниипаращитовидной регуляциииобеспеченности витамином D в отсутствие неопластических процессов баланс между выведением и поступлением кальция в крови устанавливается на несколько повышенном уровне.
254

Большую этиологическую группу составляют гиперкальциемии, обусловленные нарушениями метаболизма витамина D. Сюда относятся как случаи, связанные с D-гипервитаминозом, так и вызванные ненормальным обменом обычных количеств витамина D. Гипервитаминоз D охарактеризован во многих книгах по витаминологии (см. М.И. Смирнов, 1974;
MIL Зайчик, Л.П. Чурилов, 2001), и здесь нет не-
обходимости приводить его детальное описаниие. Эндогенная гиперкальцитриоловая гиперкальциемия при саркоидозе упоминалась выше.
Опухолевые непаратироидные процессы также могут вызывать гиперкальциемию. Остеодистрофия у больных, страдающих опухолями и гемобластозами, принадлежит к числу наиболее значимых паранеопластических явлений. Чаще всего деструкция костного вещества сопровождает миеломную болезнь Рустиц- кого-Калера, лимфомы, чешуеклеточный и эпидермоидный рак лёгкого, опухоли молочной железы, почек. Реже гиперкальциемией характеризуются овсяноклеточный бронхогенный рак лёгкого и другие опухоли с костными метастазами. Данная форма гиперкальциемии — не есть прямое следствие механического и ферментативного «ломания» костной ткани метастазами или опухолью как таковой. Опухоли, не метастазирующие в кости, вызывают этот синдром даже чаще, чем те, которые имеют костные метастазы. ! Несколько патогенетических механизмов обеспечиваютпаранеопластическую гиперкальциемию.
Книмотносятся:
— продукция неопластическими клонами пептида, ассоциированного с геном паратгормона (лимфомы,чешуеклеточныйиэпидермоидныйрак лёгкого, опухоли почек и др.);
—выработка опухолевым клоном калъцитриола (лимфомы);
—продукция опухолью, проросшей в кость, или её костными метастазами (метастазы овсяноклеточного рака и раковых опухолей груди), а также продукция соседствующими с ними клетками костного мозга цитокинов-стимуляторов остеолиза и блокаторов действия паратгормона (кахексии, лимфотоксин, интерлейкин-1, другие цитомедины, известные под собирательным наименованием «фактор активации остеокластов», а также простагландины Е-ряда).
Хотя саркоидоз Бека не является опухолевым процессом, макрофагальные клетки его гранулём синтезируют витамин D, поэтому гиперкальциемия при саркоидозе примыкает по механизмам к паранеопластической.
Третичным гиперпаратирозом условно называют состояние, связанное с развитием аденомы паращитовидной железы в условиях длительного предварительного гиперфункционирования последней. Поэтому первичное заболевание (вне паратироидной ткани) ведет к гиперфункции, а затем и к гиперплазии, последняя — уже «в третью очередь» — создает фон для развития неоплазии в виде доброкачественной опухоли.
Таким образом, как было указано выше, этиопатогенетически первичный гиперпаратироз всегда связан
сгиперпродукцией паратгормона аденомами или гиперплазированными паращитовидными железами. Вторичный гиперпаратироз связан с ответом паращитовидных желез на гипокальциемию другого генеза. Третичная форма синдрома, как и первичная, связана
савтономией источника паратгормона от сервоконтроля.
Клиника. Гиперпаратироз у подростков течет легче, чем у взрослых, но симптоматика его одинаковая.
Впрактике английских коллег издавна существует зарифмованная поговорка, описывающая разнообразную клинику первичного гиперпаратироза следующим об-
разом «painful bones, renal stones, abdominal groans and psychic moans» (в нашем вольном переводе: «кости больные, камни мочевые, в желудке колотьё и вечное нытьё». Но этов полной мере относится прежде всего к гиперпаратирозу у взрослых.
Жалобы определяются поражением преимущественно какой-либо системы (кости, почки, пищеварительный тракт и пр.) и вначале неопределенные — слабость мышц, вялость, утомляемость, адинамия, боли (чаще в мышцах ног). Позже появляются волнообразные, прогрессирующие боли в стопах, трубчатых костях при нагрузке. Больным трудно ходить, появляются разболтанность суставов, плоскостопие из-за миорелаксации, характерная «утиная» походка (вперевалку), они могут спотыкаться.
Бывают жалобы на тошноту, рвоту, боли в животе, поносы или запоры. Потеря аппетита приводит к явному похудению за несколько месяцев. Бывает выраженное истощение.
Если гиперпаратироз возник до 12 лет и не был распознан, то такие подростки отстают в росте, у них формируются кифоз и дажегорб. При этом уних становятся относительно длинными руки, достигающие коленных суставов. Они с трудом поднимаются по лестнице, ходят волоча ноги.
Ссамого начала болезни отмечаются гипотония и слабость мышц вследствие их атрофии, а также классическиепроявления гиперкальциемии и гипермагни-
255
