
- •Предисловие
- •Общие принципы и методы рентгенологического исследования диафрагмы
- •Функциональные изменения диафрагмы
- •Трепетание диафрагмы
- •Мы наблюдали 3 больных — женщин в возрасте 15, 21, 24 лет с феноменом трепетания диафрагмы. Уже при обычном просвечивании видны судорожные подергивания диафрагмы, хорошо документируемые с помощью рентгенокинематографии, рентгено- и электрокимографии.
- •Учитывая редкость подобной патологии диафрагмы, приводим выписку из истории болезни.
- •При рентгенологическом исследовании левый купол диафрагмы расположен на одно межреберье выше правого. Правый купол диафрагмы судорожно и часто сокращается, словно трепещет. Эти сокращения передаются в виде дрожания на область правого предреберья.
- •Рис. 14. Рентгенокимограмма диафрагмы больной И. Правое боковое положение. В каждой полосе видны 4—5 зубцов небольшой амплитуды, сливающиеся между собой.
- •Больная выписана с субъективным улучшением состояния, однако колебательные движения диафрагмы и тахикардия сохранялись.
- •Респираторная функция диафрагмы при расстройстве голосообразования
- •Рис. 15. Электрокимограммы диафрагмы больной И.
- •а — обычный ритм дыхания; множественные мелкие зубцы на кривой выдоха; б — задержка дыхания на глубине вдоха; одна правильная сплошная линия (трепетание приостановилось), на выдохе — в момент трепетания— множественные зубцы.
- •Рис. 16. Томограмма гортани больного Д. Голосовые связки не смыкаются (парез).
- •Рис. 17. Рентгенокимограмма диафрагмы больного Д. Дыхательные зубцы деформированы, расщеплены.
- •Релаксация диафрагмы
- •Воспалительные заболевания диафрагмы
- •Опухоли и кисты диафрагмы
- •Опухоли диафрагмы
- •Больной С., 24 лет, поступил в клинику 14/ХІІ 1967 г. с жалобами на боли в правом подреберье, общую слабость. Болеет один год.
- •Заключение: доброкачественное образование задне-наружного отдела диафрагмы справа с плевро-костальными сращениями.
- •Рис. 27. Рентгенограммы правой половины грудной клетки больного С. с фибролипомой диафрагмы. а — прямая проекция; б — боковая проекция; в — в условиях пневмоперитонеума.
- •Следует указать, что во всех наших наблюдениях распространенность опухолевого поражения на диафрагму не позволила произвести радикальную хирургическую операцию.
- •Рис. 28. Рентгенограмма больного Б. Рак кардиального отдела желудка. Увеличение расстояния между диафрагмой и медиальным отделом свода желудка.
- •Рис. 29. Томограмма желудка при пневмоперитонеуме больного Б. Затемнение медиального участка диафрагмы (стрелки) и фиксация ее к своду желудка.
- •При использовании пневмоперитонеума в сочетании с томографией удается выявить отмеченный нами симптом прорастания опухолью ножек диафрагмы, что было подтверждено при операции.
- •Непаразитарные кисты диафрагмы
- •Рис. 30. Прицельные рентгенограммы левой половины диафрагмы больной Л. с мезотелиальной кистой диафрагмы. а —прямая проекция; плотное образование по контуру диафрагмы; б — левая боковая проекция; овальное образование у заднего ската диафрагмы.
- •Рис. 31. Рентгенограммы диафрагмы больной Л. на фоне раздутой газом толстой кишки. а — четко виден нижний контур образования; б — образование в виде «веретена» связано с куполом диафрагмы.
- •Рис. 32. Электрорентгенограмма и электрокимограмма диафрагмы больной Л. Кривая, записанная с контура образования, деформирована и зазубрена; верхняя кривая нормальная.
- •Рис. 33. Рентгенограммы грудной плетки больного Д. с кистой диафрагмы, а — прямая проекция; овальное образование у левого купола диафрагмы; б — левая боковая проекция; образование у заднего ската диафрагмы.
- •Эхинококкоз диафрагмы
- •Рис. 34. Рентгенограммы больного Д. при пневмоперитонеуме. Образование вместе с диафрагмой отделено газом от органов брюшной полости. а—прямая проекция; б—боковая проекция.
- •Рис. 35. Рентгенокинокадры диафрагмы больного Д. А1-2—на выдохе; киста в виде веретена окутывает диафрагму; Б1-2, B1-2—нa вдохе. Симптом прогибания диафрагмы в области кисты на высоте вдоха.
- •Рис. 36. Рентгенограммы больной Б. с бронхогенной кистой диафрагмы 1— прямая проекция, дополнительное образование слева, около тени сердца; б — полубоковая проекция; овоидное образование с гладкими четким контуром в заднем средостении.
- •а—прямая проекция; б—боковая проекция.
- •1) выявить и документировать интимную связь патологического образования с куполом диафрагмы (площадь и угол соприкосновения образования с диафрагмой, его взаимоотношения с диафрагмой при различных положениях больного);
- •2) выявить симптом однонаправленного смещения образования с диафрагмой при обычном и форсированном дыхании;
- •3) уточнить, в каком отделе диафрагмы располагается образование;
- •4) определить интенсивность и степень гомогенности образования, его форму, размеры и контуры, а также изменчивость формы при форсированном дыхании;
- •5) установить уровень стояния, форму, контуры, амплитуду движений купола диафрагмы, особенно в зоне локализации образования;
- •6) уточнить состояние окружающей легочной ткани и плевральной полости.
- •Решающей методикой рентгенологического исследования явилось использование пневмоперитонеума. В его условиях эхинококковая киста имела округло-овальную форму и в зоне локализации кисты контур диафрагмы прослеживался не везде (рис. 38, а, б).
- •Рис. 39. Рентгенограмма грудной клетки больного Г. У левого купола диафрагмы видно полуокруглое образование.
- •Рис. 40. Рентгенограмма больного Г. при пневмоперитонеуме. Образование связано с диафрагмой, селезенка увеличена и подтянута к диафрагме.
- •Распространенная форма вторичного эхинококкоза наблюдалась у исследованных нами больных в правом куполе диафрагмы. В клинической картине преобладали явления абсцедирующей пневмонии или картина абсцесса печени.
- •Рис. 41. Рентгенограммы грудной клетки больной Д. а — боковая проекция; полуокруглое образование под прямым углом прилежит к заднему скату диафрагмы; б — при пневмоперитонеуме образование не отделяется от печени.
- •Рис. 42. Томопневмограмма больной Д. Печень деформирована наподобие цифры 8 за счет эхинококка, проросшего диафрагму.
- •Таблица З
- •Локализация эхинококкоза диафрагмы
- •Первичный эхинококкоз диафрагмы
- •изолированный
- •распространенный
- •распространенный
- •Одиночная киста
- •Неосложненный
- •Диафрагма—легкое
- •Осложненный
- •Неосложненный
- •Диафрагма и легкое
- •Опыт позволил отметить некоторые особенности локализации и рентгенологической семиотики опухолей и кист диафрагмы.
- •Рентгенологические признаки, отличающие опухоли от кист диафрагмы, приведены в табл. 4.
- •Нетравматические грыжи диафрагмы
- •Повреждение диафрагмы
- •Инородные тела диафрагмы
- •Дифференциальная рентгенодиагностика заболеваний и повреждений диафрагмы
- •Рентгенологическое исследование диафрагмы после операции диафрагмопластики и диафрагмотомии
- •Литература
9.
Дифференциальная рентгенодиагностика заболеваний и повреждений диафрагмы
Рентгенодиагностика заболеваний диафрагмы и ее повреждений в ряде случаев сопряжена с большими дифференциально-диагностическими трудностями. Эти затруднения объясняются тем, что некоторые ограниченные тенеобразования, расположенные в самой диафрагме и в пограничных с ней органах грудной и брюшной полостях, могут дать одинаковую рентгенологическую семиотику.
Особенно серьезные трудности в дифференциальной рентгенодиагностике вызывают округлые, солитарные патологические образования, исходящие из самой диафрагмы или проекционно связанные с ней. Имеются лишь единичные работы, посвященные вопросам дифференциальной рентгенодиагностики опухолевидных образований, проекционно связанных с диафрагмой (Roggers, Leigh, 1953; Roche, 1954; Teschendorf, 1958; Erdelyi, 1963; Ю. И. Соколов, А. И. Рождественская, 1964; И. Д. Кузнецов и др., 1967; Stolze, 1969).
Ю. Н. Соколов и А. И. Рождественская с исчерпывающей полнотой приводят дифференциально-диагностические признаки различных патологических процессов, локализующихся в пограничных с диафрагмой областях. По мнению авторов, при наличии округлых одиночных теней, проецирующихся по контуру диафрагмы, необходимо провести дифференциальную диагностику с осумкованным базальным плевритом, поддиафрагмальным абсцессом, местным расслаблением диафрагмы (ограниченная релаксация), диафрагмальной грыжей, эхинококковыми кистами и метастатическими опухолями печени, опухолями надпочечников и почек, кистой перикарда и наддиафрагмально расположенными кистозными образованиями средостения, а также опухолями и кистами собственно самой диафрагмы. При этом решающей методикой рентгенологического исследования в указанных ситуациях является пневмомедиастинография в сочетании с томографией.
В задачу рентгенологического исследования входит уточнение локализации тенеобразования (исходит ли оно из самой диафрагмы или располагается надили поддиафрагмально), а потом уже определение характера патологического образования.
Рентгенологическое исследование, предпринятое в целях решения дифференциальных задач, требует определенной тактики поведения рентгенолога. Необходимо наметить оптимальную последовательность использования методов исследования с тем, чтобы получить наибольший объем диагностической информации на первоначальных этапах исследования в наиболее сжатые сроки.
Начинают рентгенологическое исследование больных с локализацией патологического образования в области правого кардио-диафрагмального
121

угла с многопроекционной рентгеноскопии и рентгенографии грудной клетки в стандартных проекциях. Завершающим и основным этапом исследования иногда являются пневмоантеперитонеум и рентгенография грудной клетки в прямой и боковой проекциях.
Рис. 79. Пневмоантеперитонеум при абдомино-медиастинальной липоме. Боковое положение. Отчетливо определяется симптом «дольчатости» — признак наличия жира.
Рис. 80. Пневмоантеперитонеум в сочетании с томографией при кисте перикарда. Боковое положение. Газ скапливается у нижне-передней поверхности кисты перикарда.
122
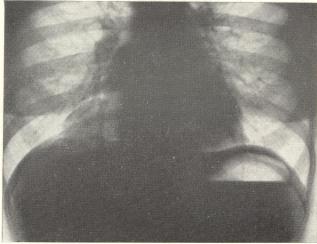
Рис. 81. Рентгенограмма грудной клетки больной Ш. с целомической кистой перикарда. Гомогенное округлое образование в правом кардио-диафрагмальном углу.
Использование пневмоантеперитонеума при абдоминомедиастинальной липоме позволяет получить демонстративную и характерную рентгенологическую картину «дольчатости» (рис. 79), описанную И. Д. Кузнецовым (1964). При кисте перикарда газ из предбрюшинной клетчатки в полость образования не проникает, а только скапливается у нижнего его полюса и дальше по переднему его контуру устремляется в средостение (рис. 80). При сальниковой форме парастернальной грыжи газ из предбрюшинной клетчатки почти не контрастирует образование, так как грыжа исходит из брюшной полости. Таким образом, с помощью пневмоантеперитонеума можно проводить четкую дифференциальную диагностику между названными выше патологическими образованиями, излюбленной локализацией которых является область правого кардио-диафрагмального угла. Среди дифференциально-диагностических методов исследования, уточняющих локализацию опухолевидных образований, связанных с диафрагмой, важное значение придается также диагностическому пневмоперитонеуму и пневмомедиастинуму.
Локальные тенеобразования, располагающиеся в правом кардиодиафрагмальном углу и симулирующие патологию диафрагмы, в большинстве случаев обусловлены кистой перикарда. Мы наблюдали 23 больных с целомической кистой перикарда, что составляет почти половину всех больных с образованиями, симулирующими патологию диафрагмы. Результаты исследований у них были проверены хирургическим путем.
Следует отметить, что при исследовании всех больных с целомической кистой перикарда нам удалось до операции установить точный диагноз. Решающей методикой исследования являются пневмоантеперитонеум и многопроекционная рентгеноскопия с учетом особенностей рентгенофункциональных симптомов кисты (передаточная пульсация сердца, изменение формы кисты при глубоком дыхании).
123

Так, например, у больной Ш. (рис. 81 и 82, а, б) мы до операции точно определили локализацию и даже «ножку» образования, соединявшую ее с перикардом, и тем самым выяснили характер образования—кисту перикарда.
Рис. 82. Пневмоантеперитонеум больной Ш.
а — прямая проекция. Образование широкой «ножкой» связано с сердцем (стрелка); б—боковая проекция. Газ виден у нижне-передней поверхности образования
.
Следующим по частоте образованием, локализующимся в правом кардио-диафрагмальном углу, является жировик, или липома, средостения. Липомы средостения, располагающиеся в области кардио-диафрагмального синуса, выделяют в отдельную группу под названием «парастернальные липомы», «абдомино-медиастинальные липомы». Подобные липомы средостения встречаются сравнительно редко. По данным А. П. Колесова и А. Л. Избинского (1962), они составляют 2,9% новообразований средостения.
124

Рис. 83. Рентгенограмма больной С. с забрюшинной кистой. Дополнительная тень (стрелка) справа над диафрагмой, а—прямая проекция; б —боковая проекция; в — в условиях пневмоперитонеума.
Абдомино-медиастинальные липомы относятся к так называемым гантелевидным образованиям. Они берут начало из поддиафрагмально расположенной предбрюшинной жировой ткани, которая в силу ряда обстоятельств проникает через переднюю щель диафрагмы в нижнюю треть средостения. В отличие от парастернальной грыжи абдоминомедиастинальные липомы не имеют сообщения с брюшной полостью и покрыты капсулой только сверху. Абдомино-медиастинальные липомы приходится дифференцировать в первую очередь от целомической кисты перикарда, парастернальной грыжи (сальниковой формы), опухолей и кист самой диафрагмы, располагающихся также в области правого кардиодиафрагмального угла.
Мы наблюдали 11 больных в возрасте 38—55 лет с абдоминомедиастинальными липомами; в большинстве случаев это были женщины. Все больные были оперированы, при этом у 4 человек нам не удалось до операции установить точный диагноз, так как не использовался пневмоантеперитонеум.
Определенные трудности представляют образования, симулирующие патологию диафрагмы, но располагающиеся вне зоны кардиодиафрагмального угла. Так, мы допустили ошибку в случае забрюшинной кисты, симулировавшей опухоль диафрагмы (рис. 83, а, б, в),— нам не удалось до операции установить локализацию и характер образования.
По данным А. Г. Донского (1965), в отечественной литературе описано всего 17 наблюдений забрюшинных кист. Распознавание этих кист
125
