
Полезные материалы за все 6 курсов / Ответы к занятиям, экзаменам / КЛИНИЧЕСКАЯ ДИАГНОСТИКА
.pdf
Схема 2
СОПУТСТВУЮЩИЕ СИМПТОМЫ, УКАЗЫВАЮЩИЕ НА ВОЗМОЖНУЮ ПРИЧИНУ ОДЫШКИ
Стридор |
|
|
Опухоль трахеи или инородное тело |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Загрудинные |
боли |
|
Массивная |
ТЭЛА |
или |
ИМ. |
или боли в предсер- |
|
Расслоение |
|
|
аорты. |
|
дечной области |
|
|
Перикардиальный выпот. Тампонада |
|||
|
|
|
|
|
|
|
Плевральная боль
Одышка
Мокрота
 Кровохарканье
Кровохарканье
Выпот |
|
|
ТЭЛА Коллапс |
доли |
легкого |
Пневмония |
|
|
|
|
|
|
|
|
++++ |
Бронхоэктазы |
|
++Хронический |
бронхит; |
БА |
(мокрота желто-зеленого цвета)
Левожелудочковая |
недостаточность |
||
(мокрота розовая, пенистая) |
|||
|
|
|
|
|
|
|
|
Опухоль |
|
|
|
ТЭЛА |
|
|
|
Хронический |
|
|
бронхит |
(выраженное |
|
|
обострение) |
Васкулит |
(например, |
синдром |
|
Гудпасчера) |
|
|
|
|
|
|
|
Общая |
слабость, |
|
Патология |
мотонейронов |
бульбарная |
|
|
Миастения беременных |
|
симптоматика |
|
|
|
|
|
|
|
|
|
При исследовании сердечно-сосудистой системы обнаруживаются признаки застойной сердечной недостаточности (повышенное центральное венозное давление, периферические отеки, патологический III тон), митрального стеноза (характерные клапанные шумы), глубокого венозного тромбоза (односторонний отек конечности).
Обследование состояния дыхательной системы у пациента с одышкой может выявить смещение трахеи (указание на пневмоторакс или плевральный выпот, ателектаз доли или целого легкого), асимметричные движения грудной клетки при дыхании, различную степень укорочения
31
перкуторного тона соответствующей локализации, аускультативные изменения (отсутствие дыхательных шумов при плевральном выпоте или пневмотораксе, двустороннюю инспираторную крепитацию при идиопатическом легочном фиброзе, полифонические свистящие хрипы при БА или ХОБЛ). Локализованные монофонические свистящие хрипы расценивают как признак локальной обструкции (например, при центральном раке легкого, когда еще отсутствуют соответствующие рентгенологические изменения). У пациента с ортопноэ необходимо оценить участие в дыхании верхних отделов живота в лежачем положении: в норме во время вдоха диафрагма смещается вниз, и передняя брюшная стенка выпячивается, а у пациентов с двусторонним параличом диафрагмы на вдохе диафрагма смещается вверх и живот втягивается.
БОЛЬ в грудной клетке является одним из характерных симптомов патологии органов дыхания. Этот симптом имеет место не только при патологии органов дыхания, но часто встречается при болезнях сер- дечно-сосудистой системы, опорно-мышечного аппарата, нервной системы, органов пищеварения.
Появление боли в грудной клетке при патологии органов дыхания связано с раздражением болевых рецепторов, находящихся в плевре, крупных бронхах, а также с вовлечением в процесс сосудов легочного кровотока. Патологические процессы в легочной паренхиме, висцеральной плевре не сопровождаются болевыми ощущениями.
Диагностически важными для характеристики боли в грудной клетке являются: локализация и распространенность боли, темпы развития, оценка ее интенсивности, связь с актом дыхания и кашлем, физической нагрузкой, движением и положением тела, появление одышки, эффективность медикаментозной терапии.
Принято дифференцировать поверхностные боли, исходящие от тканей грудной клетки (ребра, мышцы, межреберные нервы, реберногрудинное сочленение) и глубокие, исходящие от внутренних оганов грудной клетки (париетальная плевра, диафрагма, трахея, круные бронхи, смещенное средостение, сосуды легочного артерии при их диффузном спазме).
Повреждение ребер вызывает местную боль и напряжение над пораженным участком, крепитацию. Локальная боль характерна для хондрита ребра. При межреберном миозите боль чаще отмечается при
32
кашле, чем при дыхании. При пальпации межреберных промежутков, также, определяется локальное напряжение. У больных с межреберными невралгиями выявляют болевые точки в межреберьях около позвоночника, грудины, по подмышечным линиям. Характерной особенностью болевых ощущений является усиление их при наклоне в пораженную сторону.
Интенсивность боли свидетельствует об остром заболевании и, как правило, сочетается с одышкой, усиливается при дыхании. Эта боль по происхождению плевральная и чаще имеет место при сухом плеврите. Для плевральной боли характерно усиление при дыхании, особенно при глубоком вдохе и наклоне туловища в здоровую сторону, так как при этом увеличивается возможность трения воспаленных плевральных листков. Если уменьшить дыхательную подвижность грудной клетки, сдавив ее руками, то плевральные боли ослабевают. Боль, возникающая в костальной плевре, обычно точно локализуется больными и редко передается на другие органы. Раздражение медиастинальной плевры вызывает боли над грудиной, которые могут распространяться на шею, вследствие иннервации диафрагмальным нервом части медиастинальной плевры.
При острых трахеитах боль локализуется за грудиной и бывает довольно интенсивной, особенно на высоте кашля.
Появление колющей боли в грудной клетке, сопровождающейся резким подъемом температуры, ознобом, нарастающими симптомами интоксикации, одышкой, цианозом характеризует развитие пневмонии. Уточнению диагноза помогает рентгенологическое исследование.
Появление острой боли в грудной клетке характерно, также, для пневмоторакса. Так, спонтанный пневмоторакс проявляется внезапной резкой болью в грудной клетке, усиливающейся при дыхании, разговоре, физическом напряжении. Боль обычно бывает продолжительной и сопровождается выраженной бледностью кожных покровов, слабостью, холодным потом, малым пульсом, падением артериального давления. Больного беспокоит резкая, быстро нарастающая одышка, сухой кашель. Длительность и интенсивность болевого синдрома могут быть различными и зависят от количества воздуха в плевральной полости и от скорости его накопления.
33
Острая боль в груди – важный симптом инфаркта легких. Боль в груди может возникнуть в поздних стадиях опухоли легких. В этом случае характер боли различный: острая, колющая, опоясывающая, усиливающая при кашле, дыхании. Боль становится особенно интенсивной при прорастании опухоли в ребра, позвоночник, со сдавлением нервных корешков.
Среди жалоб общего характера нередко отмечают повышение температуры тела, ухудшение аппетита, уменьшение массы тела, нарушения сна, потливость, особенно по ночам и другие. У большинства больных с хроническими заболеваниями бронхолегочной системы температура тела нормальная или субфебрильная. Частой причиной субфебрилитета является бронхоэктатическая болезнь, кандидоз легких, туберкулез легких, затяжная пневмония, хронический бронхит. При остром патологическом процессе (воспалительном и гнойном) температура тела повышается до фебрильных цифр, может быть озноб (пневмония, абсцесс легкого). Деструктивные пневмониты могут сопровождаться гектической температурой. Повышение температуры обычно более выражено в вечернее время, но при хронических гнойных заболеваниях (абсцесс, бронхоэктатическая болезнь), температурная реакция может быть инвертирована, т.е. утренняя температура выше вечерней, что объясняется снижением дренажной функции бронхов во время ночного сна больного со скоплением большого количества гнойной мокроты, токсические продукты которой частично всасываются, вызывая интоксикацию и повышение температуры тела в утренние часы. После отхождения мокроты («утренний туалет» бронхов) температура тела у таких больных постепенно снижается.
Важной составляющей расспроса является сбор анамнеза заболевания и жизни больного.
Анамнез заболевания помогает определить хронологическую последовательность событий. При этом выделяют следующие опорные факты: начало болезни (когда и как она началась, внезапно или постепенно, с каких первоначальных проявлений?); возможную причину заболевания, по мнению больного (например, переохлаждение, аллергическая реакция и т. д.); характер дальнейшего течения болезни, в частности частота обострений; проводимое лечение и его эффективность.
34
Анамнез жизни больного имеет исключительно важное значение для персонифицированного подхода. Он выявляет ряд индивидуальных особенностей заболевшего, как приобретенных им в течение жизни, так и полученных по наследству. Многолетний стаж курения табака может способствовать развитию хронического бронхита или рака бронхов. Злоупотребление алкогольными напитками, также, предрасполагает к хроническому поражению бронхов, легких и поддерживает его. Хорошо известна роль наследственного предрасположения к аллергическим реакциям в происхождении бронхиальной астмы и т. п. Важное значение имеют условия работы и проживания, перенесенные травмы грудной клетки.
Анализ полученной в ходе расспроса информации способствует формированию первичной диагностической гипотезы. Дальнейшее объективное обследование, как правило, включает стратегии для подтверждения или исключения данной клинической гипотезы.
Структура обследования больного с патологией органов дыхания представлена на схеме 3.
Схема 3
35
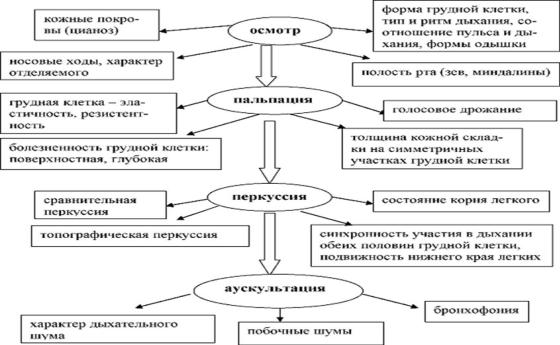
ОБЪЕКТИВНЫЙ СТАТУС ПРИ ИССЛЕДОВАНИИ ОРГАНОВ ДЫХАНИЯ
Объективное исследование больного с каким-либо заболеванием легких, как и любого другого больного, начинается с общего осмотра. Далее проводится осмотр органов дыхания, пальпация грудной клетки, перкуссия и аускультация легких.
Строго соблюдая последовательность общего осмотра больного, можно обнаружить различные отклонения от нормы.
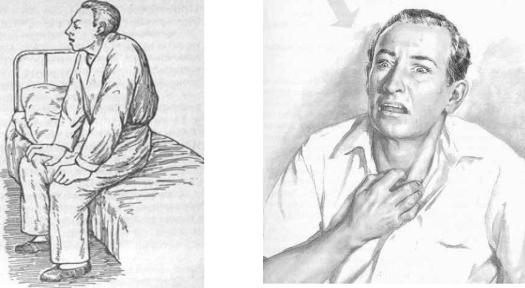
1. Больные с заболеваниями органов дыхания нередко принимают вынужденное положение. Например: при плеврите предпочитают лежать на больной стороне, во время приступа бронхиальной астмы принимают полусидячее или сидячее положение, опираясь руками на постель. При этом положении в акт дыхания включаются вспомогательные мышцы грудной клетки, и тем самым несколько облегчается затрудненное дыхание (Рис.4, 5).
Рис. 4 |
Рис. 5 |
Варианты вынужденного положения больного
2. Кожные покровы могут быть цианотичными, бледными, гиперемированными. Причиной цианоза при различных заболеваниях легких является нарушение газообмена в легких, в результате чего насыщение крови кислородом недостаточно, это приводит к накоплению большого количества восстановленного гемоглобина, который имеет синий цвет.
36
Бледность кожных покровов отмечается при обильном легочном кровотечении и часто – при экссудативном плеврите. Гиперемия лица, сочетающаяся с цианозом и небольшой желтушной окраской склер, обнаруживается при воспалении доли легкого.
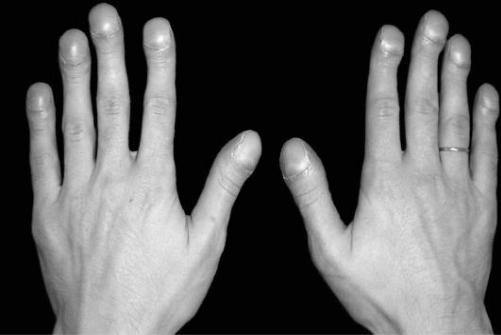
3. При хронических нагноительных процессах, таких, как бронхоэктазы (множественные локальные расширения бронхов с накоплением в них гнойной мокроты), хронический абсцесс легкого, часто бывает положительным симптом «барабанных палочек», при котором концевые фаланги рук и ног увеличены в размерах. При этом ногти могут иметь выпуклую поверхность – симптом «часовых стекол» (Рис.6).
Рис.6. Cимптом «часовых стекол» и «барабанных палочек»
37
ОСМОТР
При осмотре грудной клетки определяют:
•общее строение грудной клетки,
•форму грудной клетки,
•характеристику дыхательных движений.
Общие правила осмотра грудной клетки:
•осмотр проводится со всех сторон грудной клетки при прямом и боковом освещении,
•во время исследования пациент совершает глубокие дыхательные движения.
Для обозначения локализации визуально и пальпаторно определяемых образований, пульсации и выпячиваний, а также с целью проекции на поверхность тела границ внутренних органов, перкуторных и аускультативных феноменов используют естественные анатомические ориентиры, условные опознавательные линии и образуемые ими области.
Грудная клетка, анатомические ориентиры:
1)надплечья – надключичные ямки, передний край трапециевидных мышц, надлопаточные области;
2)передняя поверхность – грудина (правый и левый края, рукоятка, яремная вырезка, угол Людовика, тело, мечевидный отросток), ключицы, грудино-ключичные сочленения, подключичные ямки, соски грудных желез у мужчин, молочные железы у женщин, ребра, межреберные промежутки, грудные мышцы;
3)боковые поверхности – подмышечные ямки, ребра, межреберные промежутки;
4)задняя поверхность – лопатки (ость, надостная ямка, нижний угол, медиальный и латеральный края), ребра, межреберные промежутки, межлопаточное пространство, подлопаточные области, остистые отростки позвонков.
38

На грудной клетке принято выделять 10 вертикальных опознавательных линий:
а) на передней поверхности: передняя срединная, непарная (1.mediana anterior) – проходит по середине грудины и далее через пупок до лобка; грудинная, парная (1.sternalis d. et sin.) – проходит по правому и левому краям грудины; срединно-ключичная, у мужчин – сосковая, парная
(1.mediocla-vicularis seu mamillaris d. et sin) – проходит через середину ключицы, у мужчин – через сосок; окологрудинная, парная (1. parasternalis d. et sin.) – условная линия, проходящая посередине между грудинной и срединно-ключичной (сосковой) линиями (рис. 7 а).
Рис. 7а. Вертикальные опознавательные линии на передней поверхности грудной клетки:
1 – передняя срединная линия; 2 – грудинная линия; 3 – окологрудинная линия; 4 – срединно-ключичная (сосковая) линия.
б) на боковых поверхностях: передняя подмышечная, парная (1.axillaris d. et sin.) – проходит по переднему краю подмышечной ямки; средняя подмышечная, парная (l.axillaris media) – проходит через центр (высшую точку) подмышечной ямки при поднятом до горизонтального уровня плече; задняя подмышечная, парная (1.axillaris posterior d. et sin) – проходит по заднему краю подмышечной ямки (Рис. 7 б).
39

Рис. 7 б. Вертикальные опознавательные линии на боковой поверхности грудной клетки:
1 – передняя подмышечная линия; 2 – средняя подмышечная линия; 3 – задняя подмышечная линия.
в) на задней поверхности: лопаточная, парная (1.scapularis d. et sin)
– проходит через нижний угол лопатки при опущенных вниз руках; позвоночная, или задняя срединная, непарная (1.vertebralis seu mediana posterior) – проходит по остистым отросткам позвонков; околопозвоночная, парная (1. paravertebralis d. et sin) – условная линия, проходящая посередине между позвоночной и лопаточной линиями (Рис. 7 в).
Рис. 7 в. Вертикальные опознавательные линии и области на задней поверхности грудной клетки:
1 – задняя срединная (позвоночная) линия; 2 – околопозвоночная линия; 3 – лопаточная линия; а – надлопаточная область; б – межлопаточное пространство, в – подлопаточная область.
40
