
- •Оглавление
- •Предисловие
- •Глава 1. Исторический очерк
- •Глава 2. Возбудитель туберкулеза
- •Глава 3. Патогенез и патологическая анатомия туберкулеза
- •3.2 Клинически выраженный туберкулез
- •3.3 Морфология локальных изменений
- •Глава 4. Эпидемиология туберкулеза
- •Глава 5. Анатомо-физиологические сведения об органах дыхания
- •5.1 Гортань
- •5.2 Грудная стенка
- •5.3 Плевра
- •5.4 Легкие и бронхи
- •5.5 Легочные и бронхиальные артерии
- •5.6 Лимфатическая система легких
- •Глава 6. Методы обследования больных туберкулезом
- •6.1 основные симптомы
- •6.2 Расспрос, физикальные методы
- •6.3 Туберкулинодиагностика
- •6.4 Микробиологические исследования
- •6.5 Методы лучевой диагностики
- •6.6 Эндоскопия
- •6.8 Биопсия плевры, легких и лимфатических узлов
- •6.9 Исследование крови и мочи
- •6.10 Оценка функций дыхания и кровообращения
- •Глава 7. Классификация туберкулеза
- •Глава 8. Первичный туберкулез
- •Глава 9. Диссеминированный туберкулез легких
- •Глава 10. Очаговый туберкулез легких
- •Глава 11. Инфильтративный туберкулез легких
- •Глава 12. Казеозная пневмония
- •Глава 13. Туберкулема легких
- •Глава 14. Кавернозный и фиброзно-кавернозный туберкулез легких
- •Глава 15. Цирротический туберкулез легких
- •Глава 16. Туберкулезный плеврит
- •Глава 17. Туберкулез гортани, трахеи и бронхов
- •Глава 18. Туберкулез легких в сочетании с другими заболеваниями
- •18.1 Туберкулез у ВИЧ-инфицированных и больных синдромом приобретенного иммунодефицита
- •18.2 Туберкулез легких и пневмокониозы
- •18.3 Туберкулез и хронические неспецифические болезни органов дыхания
- •18.4 Туберкулез и сахарный диабет
- •18.6 Туберкулез и алкоголизм
- •18.7 Туберкулез и психические заболевания
- •18.8 Туберкулез и рак
- •Глава 19. Туберкулез и материнство
- •20.1 Туберкулез центральной нервной системы
- •20.3 Туберкулез почек и мочевыводящих путей
- •20.4 Туберкулез мужских половых органов
- •20.5 Туберкулез женских половых органов
- •20.6 Туберкулез периферических лимфатических узлов
- •20.7 Туберкулез брыжеечных лимфатических узлов
- •20.9 Туберкулез кишечника
- •20.10 Туберкулез глаз
- •20.11 Туберкулез кожи
- •Глава 21. Профилактика туберкулеза
- •21.1 Социальная профилактика
- •21.2 Санитарная профилактика
- •21.3 Специфическая профилактика туберкулеза
- •Глава 22. Выявление больных туберкулезом и верификация диагноза
- •22.1 Раннее, своевременное и позднее выявление больных туберкулезом
- •22.2 Организация выявления больных туберкулезом
- •22.3 Обследование на туберкулез и верификация диагноза
- •Глава 23. Лечение больных туберкулезом
- •23.1 Химиотерапия
- •23.1.1 Противотуберкулезные химиопрепараты
- •23.1.3 Профилактика и устранение побочных реакций
- •23.2 Хирургическое лечение туберкулеза легких
- •23.3 Искусственный пневмоторакс и пневмоперитонеум
- •23.4 Патогенетическая и симптоматическая терапия
- •Глава 24. Неотложные состояния при туберкулезе легких
- •24.1 Легочное кровотечение
- •24.2 Спонтанный пневмоторакс
- •24.3 Острое легочное сердце
- •Глава 25. Организация противотуберкулезной работы в России
- •25.1 Роль общей лечебно-профилактической сети
- •25.2 Специализированная противотуберкулезная служба
- •25.3 Государственный санитарно-эпидемиологический надзор
- •25.4 Международное сотрудничество
- •Декларация VII российского съезда фтизиатров 5 июня 2003 г., Москва
ние имеют характеристика туберкулезного процесса, эпиде мическая опасность больного, а также его социальное поло жение, материальная обеспеченность и отношение к ле чению.
23.2. Хирургическое лечение туберкулеза легких
Хирургическую помощь тяжелобольным туберкулезом ста рались оказывать еще в XVIII в. В основе этих попыток лежал принцип Гиппократа — вскрытие и опорожнение гнойника. Известны также единичные случаи резекции легких. Однако крайняя примитивность методов диагностики и хирургиче ских возможностей того времени была причиной плохих исхо дов операций.
В |
конце |
|
XIX — начале |
|
||||||
XX вв. для лечения больных |
|
|||||||||
туберкулезом |
легких |
стали |
|
|||||||
широко |
применять |
искусст |
|
|||||||
венный |
пневмоторакс, |
для |
|
|||||||
эффективности |
|
которого |
|
|||||||
часто |
требовалось |
хирурги |
|
|||||||
ческое |
|
разрушение |
|
сраще |
|
|||||
ний между |
париетальной и |
|
||||||||
висцеральной |
|
плеврой. |
В |
|
||||||
1910—1913 |
гг. |
для |
осмотра |
|
||||||
плевральной |
полости |
и |
раз |
|
||||||
рушения |
плевральных |
сра |
|
|||||||
щений |
в |
Стокгольме |
тера |
|
||||||
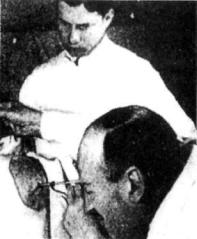
певт X. Якобеус использовал |
|
|||||||||
торакоскопию |
и термокау |
|
||||||||
стику (рис. 23.1). В России |
|
|||||||||
первую торакоскопию с тер |
|
|||||||||
мокаустикой |
|
плевральных |
Рис. 23.1. Якобеус выполняет |
|||||||
сращений |
(торакокаустику) |
|||||||||
первую торакоскопию. |
||||||||||
произвел |
|
К. Д. Есипов |
в |
|||||||
|
|
|||||||||
1929 г. За короткий срок многие хирурги и фтизиатры нашей страны освоили торако
каустику и она стала самой распространенной операцией при туберкулезе легких. В историческом плане торакокаустика за ложила основы современной мини-инвазивной хирургии (эндохирургии).
Почти одновременно с началом применения искусственно го пневмоторакса пытались создать лечебный коллапс пора женного легкого путем резекции ребер — торакопластики. Позже стали применять и ряд других операций. Современный этап хирургии легочного туберкулеза характеризуется широ ким применением резекции легких.
453
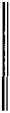
Показаниями к операции обычно являются:
•недостаточная эффективность химиотерапии, особенно при множественной лекарственной устойчивости МБТ;
•необратимые морфологические изменения, вызванные туберкулезным процессом в легких, бронхах, плевре, лимфатических узлах;
•осложнения и последствия туберкулеза, которые угрожа ют жизни, имеют клинические проявления или могут привести к нежелательным последствиям.
Типичными формами туберкулеза легких, при которых часто применяют хирургическое лечение, являются туберкуле ма, кавернозный и фиброзно-кавернозный туберкулез. Реже хирургическое лечение применяют при цирротическом пора жении легкого, туберкулезной эмпиеме плевры, каказеознонекротическом поражении лимфатических узлов, казеозной пневмонии.
Осложнениями и последствиями туберкулезного процесса, требующими хирургического лечения, могут быть:
•легочное кровотечение;
•спонтанный пневмоторакс и пиопневмоторакс;
•нодулобронхиальный свищ;
•рубцовый стеноз главного или долевого бронха;
•бронхоэктазы с нагноением;
•бронхолит (образование камня в бронхе);
•пневмофиброз с кровохарканьем;
•панцирный плеврит или перикардит с нарушением функций дыхания и кровообращения.
Абсолютное большинство операций по поводу туберкулеза обычно выполняют в плановом порядке, но иногда показания к оперативному вмешательству могут быть неотложными и да же экстренными.
Неотложные операции производят больным с неуклонным прогрессированием туберкулезного процесса на фоне ин тенсивной химиотерапии и при повторяющихся легочных кровотечениях.
Показаниями к экстренным операциям могут быть профузные легочные кровотечения, напряженный пневмоторакс. В таких случаях необходимо устранить непосредственную угрозу жизни больного.
Противопоказания к хирургическому лечению больных ту беркулезом легких в большинстве случаев обусловлены боль шой распространенностью процесса и тяжелыми нарушения ми функции дыхания, кровообращения, печени и почек. Для оценки этих нарушений необходимы всестороннее обследова ние больного, консультации терапевта и анестезиолога-реани матолога.
Следует иметь в виду, что у многих больных после удале-
454
ния основного очага инфекции и источника интоксикации функциональные показатели улучшаются и даже нормализу ются. Наиболее часто это бывает при казеозной пневмонии, легочном кровотечении, хронической эмпиеме плевры с ши роким бронхоплевральным свищом.
Оперативные вмешательства, применяемые при туберкуле зе легких, плевры, внутригрудных лимфатических узлов, бронхов:
•резекция легких и пневмонэктомия;
•торакопластика;
•экстраплевральная пломбировка;
•операции на каверне (дренирование, кавернотомия, кавернопластика);
•видеоторакоскопическая санация полости плевры;
•торакостомия;
•плеврэктомия, декортикация легкого;
•удаление внутригрудных лимфатических узлов;
•операции на бронхах (окклюзия, резекция и пластика, реампутация культи);
•разрушение плевральных сращений для коррекции ис кусственного пневмоторакса.
Отдельно следует назвать эндоскопическое удаление грану ляций или бронхолита при бронхоскопии и рентгеноэндоваскулярную окклюзию бронхиальных артерий при легочном кровотечении.
Операции на нервах и магистральных сосудах легкого как самостоятельные вмешательства в настоящее время не произ водят.
В процессе предоперационного обследования больных и дифференциальной диагностики туберкулеза, рака, доброка чественных опухолей, саркоидоза, паразитарных болезней в необходимых случаях следует прибегать к инвазивным мето дам исследования и биопсии (трансторакальная игловая био псия, бронхоскопия и торакоскопия с биопсией, медиастиноскопия).
При всех оперативных вмешательствах по поводу туберку леза в дооперационном и послеоперационном периодах про водят комбинированную химиотерапию противотуберкулез ными препаратами. Применяют также патогенетическую, сти мулирующую, десенсибилизирующую терапию, по специаль ным показаниям — гемосорбцию, плазмаферез, парентераль ное питание. После операции некоторых больных целесооб разно направлять в санаторий.
Большие операции на грудной стенке, легких, плевре, внутригрудных лимфатических узлах и бронхах производят под наркозом с интубацией трахеи или бронхов и искусствен ной вентиляцией легких.
Резекция легких и пневмонэктомия. При туберкулезе эти
455

|
|
операции |
стали планомерно |
|||
|
|
применять с конца 40-х годов |
||||
|
|
прошлого |
века после |
введе |
||
|
|
ния в практику стрептомици |
||||
|
|
на и изониазида. |
|
|
||
|
|
В нашей стране первую ус |
||||
|
|
пешную |
пневмонэктомию |
|||
|
|
при |
туберкулезе |
произвел |
||
|
|
Л. К. Богуш в 1947 г. С нача |
||||
|
|
ла 50-х годов пневмонэкто- |
||||
|
|
мия и резекция легких при |
||||
|
|
туберкулезе |
получили |
широ |
||
|
|
кое распространение и посте |
||||
|
|
пенно стали основными опе |
||||
|
|
рациями при легочном тубер |
||||
|
|
кулезе. |
|
|
|
|
|
|
Резекции легких |
представ |
|||
|
|
ляют собой операции разного |
||||
Лев Константинович |
Богуш |
объема. У |
больных туберку |
|||
лезом |
чаще применяют так |
|||||
(1905-1994). |
|
называемые малые, |
или эко |
|||
Создатель отечественной |
школы |
номные, резекции с удалени |
||||
фтизиохирургов. |
|
ем части одной доли легкого |
||||
|
|
|||||
|
|
(сегментэктомия, |
клиновид |
|||
ная, краевая, плоскостная резекция). Еще более экономной является прецизионная («высокоточная») резекция, когда конгломерат очагов, туберкулему или каверну удаляют с очень небольшим слоем легочной ткани. Техническое вы полнение большинства малых резекций легких значительно облегчается применением сшивающих аппаратов и наложе нием механического шва скобками из тантала (рис. 23.2). Прецизионную резекцию выполняют посредством разделе ния легочной ткани точечной электрокоагуляцией или лу чом неодимового лазера с изолированным наложением лига
тур |
на относительно |
круп |
|
|
ные сосудистые и бронхиаль |
|
|||
ные ветви. |
|
|
|
|
Показания к плановой ре |
|
|||
зекции легкого и выбор вре |
|
|||
мени для операции у впервые |
|
|||
выявленных больных в |
усло |
|
||
виях |
комбинированной |
хи |
|
|
миотерапии |
определяются |
|
||
индивидуально. Обычно лече |
|
|||
ние продолжают до тех пор, |
|
|||
пока химиотерапия обеспечи |
Рис. 23.2. Линия механического |
|||
вает |
положительную динами |
шва на легком (указана стрел |
||
ку |
процесса. |
Прекращение |
кой). |
|
456

положительной |
|
динамики |
|
|
|
служит основанием для обсу |
|
|
|||
ждения вопроса об оператив |
|
|
|||
ном вмешательстве. |
|
|
|||
У |
большинства |
больных с |
|
|
|
туберкулезным |
поражением |
|
|
||
ограниченной |
протяженно |
|
|
||
сти после 4—6 мес лечения |
|
|
|||
нет лабораторно |
определяе |
|
|
||
мого |
бактериовыделения, но |
|
|
||
стабильная рентгенологиче |
|
|
|||
ская картина может быть ос |
Рис. 23.3. Очаговый туберкулез с |
||||
нованием для малой резекции |
ограниченным |
поражением II |
|||
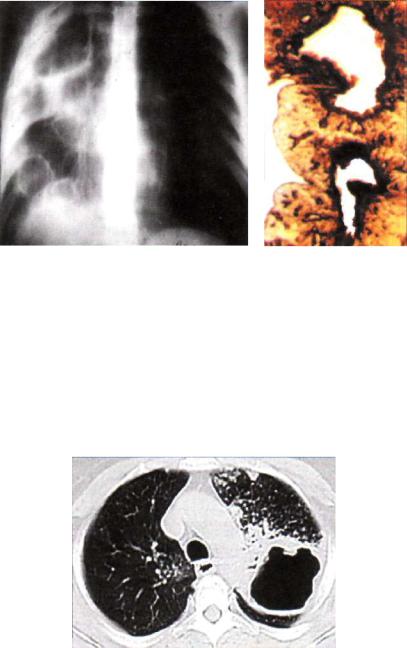
легкого (рис. 23.3). Суммарно |
сегмента правого легкого после |
||||
среди |
впервые |
выявленных |
5 мес лечения |
инфильтративно- |
|
больных с активным туберку |
го туберкулеза. КТ. |
||||
лезом |
показания |
|
к операции |
|
|
имеются примерно у 15 %. |
|
|
|||
При туберкулеме (рис. 23.4) своевременная резекция легко го предупреждает прогрессирование туберкулезного процесса, сокращает общий срок лечения, позволяют полностью реаби литировать больного в клиническом, трудовом и социальном плане, а также предотвращает нередкие ошибки в дифферен циальной диагностике туберкулемы и периферического рака легкого.
В случаях множественной лекарственной устойчивости МБТ резекция легкого, если она осуществима, является аль тернативой длительной химиотерапии препаратами второго ряда или дополняет ее при неэффективности.
Во время подготовки больного к операции необходимо максимально стабилизировать туберкулезный процесс. Опера цию целесообразно проводить в фазе ремиссии, которую оп-
а |
б |
Рис. 23.4. Туберкулема легкого с небольшими полостями распада. |
|
а — разрез операционного |
макропрепарата; б — гистотопографический срез |
(окраска по Ван-Гизону). |
|
457
ределяют по клиническим, лабораторным и рентгенологиче ским данным. При этом следует учитывать, что слишком дли тельная подготовка больного к операции может осложниться усилением лекарственной устойчивости МБТ и очередной вспышкой туберкулезного процесса. Клинический опыт также показывает, что в случаях длительного лечения и ожидания операции больные часто отказываются от предложенного опе ративного вмешательства.
Удаление одной доли легкого (лобэктомию) или двух долей (билобэктомию) обычно производят при кавернозном или фиброзно-кавернозном туберкулезе с одной или несколькими кавернами в одной доле легкого. Лобэктомию производят так же при казеозной пневмонии, больших туберкулемах с круп ными очагами в одной доле, при циррозе доли легкого, рубцовом стенозе долевого бронха. Если оставшаяся часть легко го оказывается недостаточной для заполнения всей плевраль ной полости, дополнительно накладывают пневмоперитонеум для подъема диафрагмы. Иногда для уменьшения объема со ответствующей половины грудной клетки резецируют задние отрезки 3—4 ребер.
Резекции легких, особенно малые, возможны с обеих сто рон. При этом различают последовательные операции с ин тервалом во времени (3—5 нед) и одномоментные вмешатель ства. Их можно производить из отдельных оперативных досту пов с обеих сторон или из срединной стернотомии. Малые ре зекции легких хорошо переносятся больными и высокоэф фективны. Абсолютное большинство оперированных больных излечиваются от туберкулеза.
Пневмонэктомию производят главным образом при распро страненном одностороннем поражении — поликавернозном процессе в одном легком (рис. 23.5), фиброзно-кавернозном туберкулезе с бронхогенным обсеменением, гигантской кавер не (рис. 23.6), казеозной пневмонии, рубцовом стенозе главно го бронха. При обширном поражении легкого, осложненном эмпиемой плевральной полости, показана плевропневмонэктомия, т. е. удаление легкого с гнойным плевральным мешком. Пневмонэктомия нередко является единственно возможной, абсолютно показанной и эффективной операцией.
Летальность после малых резекций легких ниже 1 %, число излеченных от туберкулеза достигает 93—95 %. После лобэктомии летальность равна 2—3 %, после пневмонэктомии — 7— 8 %. Период послеоперационной реабилитации при гладком течении варьирует от 2—3 нед (после малых резекций) до 2— 3 мес (после пневмонэктомии). Функциональные результаты после малых резекций и лобэктомии, как правило, хорошие. Трудоспособность восстанавливается в течение 2—3 мес. По сле пневмонэктомии функциональные результаты у лиц моло дого и среднего возраста обычно вполне удовлетворительные.
458
а |
б |
Рис. 23.5. Множественные каверны в правом легком («разрушенное легкое»).
а — прямая томограмма; б — гистотопографический срез удаленного легкого.
У людей пожилого возраста они хуже, и физические нагрузки должны быть ограничены. Неудовлетворительные функцио нальные результаты после пневмонэктомии могут быть связа ны с иногда возникающим резким смещением сердца и маги стральных сосудов в сторону удаленного легкого (рис. 23.7).
Торакопластика. Операция заключается в резекции ребер на
Рис. 23.6. Гигантская каверна в левом легком с бронхогенным обсе менением.
459

стороне пораженного легкого. Первая успешная торакопла стика была сделана в Герма нии П. Фридрихом в 1907 г. Она заключалась в полном од номоментном удалении 8 ре бер (со II по IX) вместе с над костницей, межреберными мышцами и была очень трав матичной и опасной. С тече нием времени методика тора копластики была модифици рована и усовершенствована в Германии Ф. Зауэрбрухом. В середине прошлого века в Рос сии Н. Г. Стойко и Л. К. Богуш предложили менее трав матичные варианты торако пластики.
Фердинанд Зауэрбрух (1875— 1951).
Выдающийся германский хирург, один из основателей хирургического лечения туберкулеза легких.
После резекции ребер уменьшается объем соответст вующей половины грудной клетки и падает эластическое напряжение легочной ткани. Движения легкого при дыха нии становятся ограниченны
ми вследствие нарушения целостности ребер и функции дыха тельных мышц, а затем формирования неподвижных костных регенератов из оставленной реберной надкостницы. В коллабированном легком уменьшается всасывание токсичных про дуктов, создаются условия для спадения каверны и развития фиброза. Таким образом, торакопластика наряду с механиче ским эффектом вызывает определенные биологические изме нения, способствующие репарации при туберкулезе.
Каверна после торакопластики редко закрывается посред
ине. 23.7. Состояние органов грудной клетки через 3 года после левосторонней пневмонэктомии. Значительное уменьшение левой половины грудной клетки. Средосте ние резко смещено в левую сторону. В небольшой левой плевральной полости фиб розная пломба. Правое лег кое увеличено и занимает часть левой половины груди («легочная грыжа»). КТ.
460
ством образования рубца или плотного инкапсулированного казеозного очага. Чаще она превращается в узкую щель с эпителизированной внутренней стенкой. Во многих случаях ка верна только спадается, но остается выстланной изнутри гра нуляционной тканью с очагами казеозного некроза. Естест венно, что сохранение такой каверны может быть причиной обострения процесса и его прогрессирования через различные сроки после операции.
Торакопластику производят, как правило, при деструктив ных формах туберкулеза в случаях противопоказаний к резек ции легкого. Оперируют в фазе стабилизации туберкулезного процесса. Результаты торакопластики более благоприятны при малых и средних размерах каверны, если в легочной ткани и стенке каверны не развился выраженный фиброз. Срочным по казанием к торакопластике может быть кровотечение из кавер ны. При остаточной плевральной полости у больных хрониче ской эмпиемой плевры и бронхоплевральном свище торакопла стика в сочетании с мышечной пластикой (торакомиопластика) часто является незаменимой эффективной операцией.
Торакопластику хорошо переносят люди молодого и сред него возраста. В возрасте старше 55—60 лет показания к ней ограничены.
Чаще применяют одноэтапную торакопластику с поднадкостничной резекцией задних отрезков верхних 5—7 ребер (рис. 23.8). Ребра удаляют на одно-два ниже расположения нижнего края каверны (по прямой переднезадней рентгено грамме). При больших верхнедолевых кавернах верхние 2—3 ребра должны быть удалены почти полностью. После опера ции накладывают давящую повязку на 1,5—2 мес.
Из возможных послеоперационных осложнений следует предупреждать ателектаз легкого на стороне операции. Для этого необходимо контролировать опорожнение бронхиально го дерева от мокроты путем откашливания и санационной фибробронхоскопии.
Полная эффективность торакопластики варьирует в преде лах 75—85 %. При этом функциональное состояние больных, даже при двусторонних операциях, остается удовлетвори тельным.
Экстраплевральная пломбировка. Лечебный коллапс пора женной части легкого у некоторых больных можно осуществить не торакопластикой, а помещением пломбы между грудной стенкой (внутригрудной фасцией) и отслоенной париетальной плеврой. Для пломбировки используют силиконовый мешок с гелем соответствующего объема, который легко принимает нужную форму и не вызывает патологической реакции тканей (рис. 23.9). Больные переносят такую операцию легче, чем то ракопластику. Однако отдаленные результаты применения си ликоновой пломбы при туберкулезе легких еще неизвестны.
461
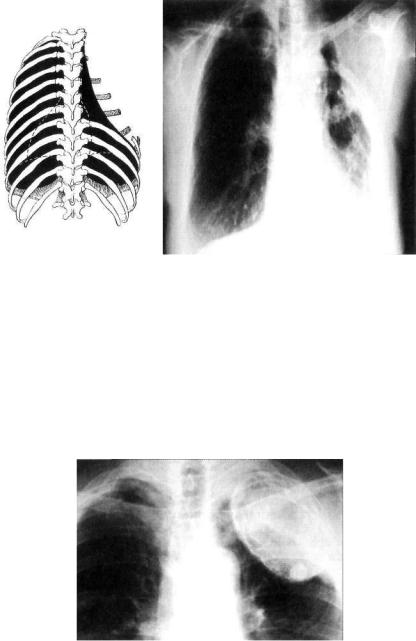
Рис. 23.8. Состояние после семиреберной торакопластики слева. Ле вое легкое значительно уменьшено в объеме.
Схема резекции ребер (вид сзади) и передне-задняя рентгенограмма.
Операции на каверне. Для дренирования в каверну вводят катетер путем прокола грудной стенки. Через катетер нала живают постоянную аспирацию содержимого каверны с по мощью специальной отсасывающей системы. Периодически в каверну вводят лекарственные вещества. При использова нии тонкого дренажа-катетера (микроирригатора) возможна
Рис. 23.9. Силиконовая экстраплевральная пломба слева (операция по поводу кавернозного туберкулеза).
462

достаточно |
длительная |
са |
|
|
||||||
нация |
|
каверны |
местным |
|
|
|||||
применением |
|
лекарственных |
|
|
||||||
препаратов. |
|
|
|
|
|
|
|
|||
В |
|
благоприятных |
|
случаях |
|
|
||||
у больных |
отмечают |
выра |
|
|
||||||
женное |
клиническое |
|
улучше |
|
|
|||||
ние. |
|
Содержимое |
каверны |
|
|
|||||
постепенно |
становится |
бо |
|
|
||||||
лее |
жидким, |
|
прозрачным и |
|
|
|||||
приобретает серозный |
харак |
|
|
|||||||
тер, |
МБТ в |
содержимом |
ка |
Рис. |
23.10. Видеоторакоскопиче |
|||||
верны |
|
исчезают. |
Полость |
ская |
санация туберкулезной эм |
|||||
уменьшается |
в |
размерах. |
Од |
пиемы. Удаление пленок фиб |
||||||
нако |
|
заживления |
каверны |
рина. |
|
|||||
обычно |
не |
происходит. |
В |
|
|
|||||
связи |
с |
этим |
дренирование |
|
|
|||||
чаще применяют в качестве вспомогательного метода перед другой операцией — резекцией, торакопластикой или кавернопластикой.
Вскрытие и открытое лечение каверны (кавернотомию) применяют при больших и гигантских полостях с ригидными стенками, когда другие операции противопоказаны из-за большой распространенности процесса или плохого функцио нального состояния больного.
Перед операцией необходимо точное определение локали зации каверны с помощью КТ. После операции в течение 4— 5 нед в процессе открытого местного лечения применяют там понаду с противотуберкулезными химиопрепаратами, обра ботку полости низкочастотным ультразвуком или лазером. Стенки каверны постепенно очищаются, прекращается бактериовыделение, снижается интоксикация. На втором этапе хи рургического лечения выполняют закрытие полости путем то ракопластики, мышечной пластики или сочетания этих мето дов — торакомиопластики.
При хорошей санации одиночной каверны и отсутствии МБТ в ее содержимом возможна одномоментная операция —
кавернотомия с кавернопластикой. Каверну вскрывают, ее стенки выскабливают и обрабатывают антисептиками, ушива ют устья дренирующих бронхов и затем полость в легком. Возможно также закрытие каверны мышечным лоскутом на ножке (каверномиопластика).
Иногда кавернопластика возможна и при двух близко рас положенных кавернах, которые в процессе операции соединя ют между собой в единую полость. Одномоментная каверно пластика — клинически эффективная операция, которая хоро шо переносится больными.
Видеоторакоскопическая санация полости плевры. Этот ме-
463

а
Рис. 23.11. Торакостома.
а — «окно» в грудной стенке по сле окончания операции; б — б сформированная торакостома.
тод санации полости плевры заключается в механическом уда лении из полости плевры гноя, казеозных масс, наложений фибрина, ликвидации замкнутых скоплений патологического содержимого, промывании растворами противотуберкулезных препаратов и антисептиков. Как правило, санация является продолжением диагностической видеоторакоскопии. После осмотра плевральной полости оптическим торакоскопом, со единенным с монитором, выбирают место для второго торакопорта. Через него вводят в плевральную полость аспиратор, щипцы, крючки и другие инструменты для санации (рис. 23.10). После окончания манипуляций через имеющиеся проколы грудной стенки в полость плевры вводят 2 дренажа для постоянной аспирации.
Торакостомия. Этот метод заключается в резекции отрезков 2—3 ребер с вскрытием полости эмпиемы и подшиванием краев кожи к глубоким слоям раны. В грудной стенке образу ется «окно». Оно позволяет проводить открытое лечение эм пиемы плевры путем промывания и тампонады полости, об работки ее низкочастотным ультразвуком, облучения стенок лазером (рис. 23.11).
Ранее торакостомию при туберкулезной эмпиеме широко применяли в качестве первого этапа перед торакопластикой. В настоящее время показания к торакостомии сужены.
Плеврэктомия, декортикация легкого. При туберкулезе та кую операцию производят у больных хронической эмпиемой плевры, пиопневмотораксом, хроническим экссудативным плевритом с толстыми, часто кальцинированными наложе ниями на плевральных листках (рис. 23.12). Операция заклю чается в удалении всего плеврального мешка с гноем, казеоз-
464
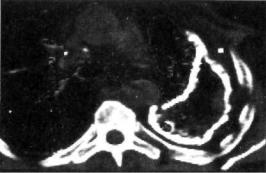
Рис. 23.12. Хроническая туберкулезная эмпиема слева с толстыми и плотными стенками плеврального мешка. КТ.
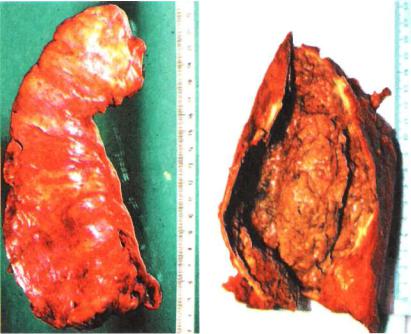
ными массами, фибрином (рис. 23.13). Толщина стенок этого мешка, которыми являются париетальная плевра и наложения на висцеральной плевре, может превышать 2—3 см. Операцию иногда называют «эмпиемэктомией», подчеркивая ее ради кальный характер при эмпиеме плевры. У ряда больных с эм пиемой и одновременным поражением легкого удаление меш ка эмпиемы сочетают с резекцией легкого (кавернозный про цесс с бронхоплевральным свищом или без свища, цирроз, бронхоэктазы). В некоторых случаях вместе с гнойным плев ральным мешком приходится удалять и все легкое (плевропневмонэктомия).
После удаления мешка эмпиемы и фиброзного панциря с легкого оно расправляется и заполняет соответствующую по ловину грудной полости. Дыхательная функция легкого посте пенно улучшается. В отличие от торакопластики плеврэктомия с декортикацией легкого является восстановительной операцией.
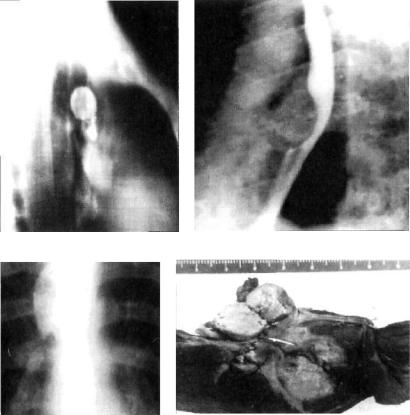
Удаление лимфатических узлов. При хронически текущем первичном туберкулезе казеозно-некротические лимфатиче ские узлы в корне легкого и средостении часто являются ис точником интоксикации и распространения туберкулезной инфекции. Иногда отмечают одновременное туберкулезное поражение бронхов, прорыв казеозных масс в просвет бронха с формированием бронхонодулярного свища, образование в бронхе камня — бронхолита. Величина пораженных лимфати ческих узлов, их топография, степень кальцинации и возмож ные осложнения широко варьируют (рис. 23.14).
Хирургическое удаление казеозно-некротических лимфати ческих узлов является высокоэффективной операцией с ми нимальным числом осложнений, хорошими ближайшими и отдаленными результатами. При необходимости двусторонне-
465
а |
б |
Рис. 23.13. Хроническая туберкулезная эмпиема плевры.
а — париетальная стенка удаленного гнойного мешка. Видны вдавления от ребер, прилежавших к париетальной стенке; б — содержимое гнойного меш ка — казеозно-некротические массы, гной, фибрин. Фото операционного препарата.
го вмешательства можно оперировать либо последовательно двухэтапно, либо одноэтапно из двух трансплевральных досту пов или срединной стернотомии.
Операции на бронхах. Прошивание и пересечение бронха пораженной доли легкого ведут к ее обтурационному ателек тазу. В результате создаются условия для репаративных про цессов в области каверны, а закрытие просвета бронха спо собствует прекращению бактериовыделения. Однако клиниче ская эффективность операций, направленных на создание обтурационного ателектаза, часто оказывается низкой из-за реканализации бронха. В связи с этим их применяют редко, по особым показаниям.
Гораздо большее значение имеет резекция бронха с нало жением бронхиального анастомоза. Она показана больным с посттуберкулезным стенозом главного бронха, бронхолитом, бронхонодулярным свищом. Иссечение пораженного отрезка
466
а |
б |
в |
г |
Рис. 23.14. Туберкулез внутригрудных лимфатических узлов. |
|
а — паратрахеальный |
казеозно-некротический лимфатический узел справа. |
Боковая рентгенограмма; б — казеозно-некротический лимфатический узел в заднем средостении, сдавление пищевода. Левосторонняя эзофагограмма; в — паратрахеальный казеозно-некротический лимфатический узел справа. Фраг мент прямой рентгенограммы. г — верхняя доля правого легкого с легочным компонентом первичного комплекса и большим казеозно-некротическим лимфатическим узлом. Стрелкой указан нодулоброхиальный свищ. Фото опе рационного препарата.
бронха и восстановление бронхиальной проходимости позво ляют сохранить у некоторых больных все легкое или его часть (рис. 23.15).
Показания к основным операциям при различных формах туберкулеза органов дыхания и варианты применяемых опера тивных вмешательств представлены в табл. 23.7.
В последние 30—40 лет опасность оперативных вмеша-
467
Таблица 23.7. Показания к основным операциям при туберкулезе
органов дыхания
Форма ту |
Показания к операции |
Операция |
|
беркулеза |
|||
|
|
||
|
|
|
|
Первич |
Хроническая интоксикация. |
Малая резекция лег |
|
ный ком |
Большие размеры лимфатиче |
кого или лобэктомия |
|
плекс, ту |
ских узлов. Сдавление бронха, |
с удалением казеоз- |
|
беркулез |
пищевода. Первичная каверна |
ных узлов. Удаление |
|
внутри- |
или большая туберкулема в лег |
бронхолита. Ушива |
|
грудных |
ком. Незаживающий нодуло- |
ние отверстия в |
|
лимфати |
бронхиальный свищ. Бронхолит. |
бронхе. Лобэктомия с |
|
ческих уз |
Рубцовый стеноз бронха. Цирроз |
резекцией бронха. |
|
лов |
легкого |
Резекция бронха с |
|
|
|
анастомозом |
|
Очаговый |
Конгломерат очагов. Сохранение |
Малая резекция лег |
|
туберкулез |
активности, рецидив туберкуле |
кого |
|
|
за. Желание больного продол |
|
|
|
жать работу, не совместимую по |
|
|
|
закону с состоянием здоровья |
|
|
|
(туберкулезные очаги в легких) |
|
|
Туберкуле |
Интоксикация. Бактериовыделе- |
Малая резекция лег |
|
ма |
ние. Диаметр более 3 см. Увели |
кого. Лобэктомия |
|
|
чение размеров. Распад, сек |
|
|
|
вестр. Множественные туберку |
|
|
|
лемы в одной доле. Трудность |
|
|
|
отличения от рака |
|
|
|
|
|
|
Казеозная |
Прогрессирующее течение без |
Пневмонэктомия. |
|
пневмония |
тенденции к отграничению |
Лобэктомия |
|
Каверноз |
Батериовыделение. Каверна в |
Лобэктомия. Сег- |
|
ный тубер |
средней или нижней доле легко |
ментэктомия |
|
кулез |
го. Множественные каверны, ка |
|
|
|
верна и туберкулема в одной до |
|
|
|
ле. Каверна с секвестром. Кавер |
|
|
|
на с грибами. Рубцовый стеноз |
|
|
|
дренирующего бронха |
|
|
|
|
|
|
Фиброзно- |
Разрушенное легкое. Гигантская |
Пневмонэктомия. |
|
каверноз- |
каверна, множественные кавер |
Лобэктомия. Торако |
|
ный, цир- |
ны в легком или доле. Каверна с |
пластика. Дренирова |
|
ротиче- |
обширной диссеминацией, ате |
ние каверны. Кавер |
|
ский ту |
лектазом, бронхоэктазами, Руб |
нотомия. Каверно- |
|
беркулез |
цовым стенозом главного брон |
пластика |
|
|
ха, бронхоплевральным свищом |
|
|
Хрониче |
Невозможность расправления |
Плеврэктомия с де |
|
ский экс- |
легкого и облитерации плевраль |
кортикацией легко |
|
судатив- |
ной полости |
го. Видеоторакоско- |
|
ный плев |
|
пическая санация. |
|
рит, тубер |
|
Торакостомия, тора |
|
кулезная |
|
копластика, торако- |
|
эмпиема |
|
миопластика |
|
|
|
|
468
