
- •Оглавление
- •Предисловие
- •Глава 1. Исторический очерк
- •Глава 2. Возбудитель туберкулеза
- •Глава 3. Патогенез и патологическая анатомия туберкулеза
- •3.2 Клинически выраженный туберкулез
- •3.3 Морфология локальных изменений
- •Глава 4. Эпидемиология туберкулеза
- •Глава 5. Анатомо-физиологические сведения об органах дыхания
- •5.1 Гортань
- •5.2 Грудная стенка
- •5.3 Плевра
- •5.4 Легкие и бронхи
- •5.5 Легочные и бронхиальные артерии
- •5.6 Лимфатическая система легких
- •Глава 6. Методы обследования больных туберкулезом
- •6.1 основные симптомы
- •6.2 Расспрос, физикальные методы
- •6.3 Туберкулинодиагностика
- •6.4 Микробиологические исследования
- •6.5 Методы лучевой диагностики
- •6.6 Эндоскопия
- •6.8 Биопсия плевры, легких и лимфатических узлов
- •6.9 Исследование крови и мочи
- •6.10 Оценка функций дыхания и кровообращения
- •Глава 7. Классификация туберкулеза
- •Глава 8. Первичный туберкулез
- •Глава 9. Диссеминированный туберкулез легких
- •Глава 10. Очаговый туберкулез легких
- •Глава 11. Инфильтративный туберкулез легких
- •Глава 12. Казеозная пневмония
- •Глава 13. Туберкулема легких
- •Глава 14. Кавернозный и фиброзно-кавернозный туберкулез легких
- •Глава 15. Цирротический туберкулез легких
- •Глава 16. Туберкулезный плеврит
- •Глава 17. Туберкулез гортани, трахеи и бронхов
- •Глава 18. Туберкулез легких в сочетании с другими заболеваниями
- •18.1 Туберкулез у ВИЧ-инфицированных и больных синдромом приобретенного иммунодефицита
- •18.2 Туберкулез легких и пневмокониозы
- •18.3 Туберкулез и хронические неспецифические болезни органов дыхания
- •18.4 Туберкулез и сахарный диабет
- •18.6 Туберкулез и алкоголизм
- •18.7 Туберкулез и психические заболевания
- •18.8 Туберкулез и рак
- •Глава 19. Туберкулез и материнство
- •20.1 Туберкулез центральной нервной системы
- •20.3 Туберкулез почек и мочевыводящих путей
- •20.4 Туберкулез мужских половых органов
- •20.5 Туберкулез женских половых органов
- •20.6 Туберкулез периферических лимфатических узлов
- •20.7 Туберкулез брыжеечных лимфатических узлов
- •20.9 Туберкулез кишечника
- •20.10 Туберкулез глаз
- •20.11 Туберкулез кожи
- •Глава 21. Профилактика туберкулеза
- •21.1 Социальная профилактика
- •21.2 Санитарная профилактика
- •21.3 Специфическая профилактика туберкулеза
- •Глава 22. Выявление больных туберкулезом и верификация диагноза
- •22.1 Раннее, своевременное и позднее выявление больных туберкулезом
- •22.2 Организация выявления больных туберкулезом
- •22.3 Обследование на туберкулез и верификация диагноза
- •Глава 23. Лечение больных туберкулезом
- •23.1 Химиотерапия
- •23.1.1 Противотуберкулезные химиопрепараты
- •23.1.3 Профилактика и устранение побочных реакций
- •23.2 Хирургическое лечение туберкулеза легких
- •23.3 Искусственный пневмоторакс и пневмоперитонеум
- •23.4 Патогенетическая и симптоматическая терапия
- •Глава 24. Неотложные состояния при туберкулезе легких
- •24.1 Легочное кровотечение
- •24.2 Спонтанный пневмоторакс
- •24.3 Острое легочное сердце
- •Глава 25. Организация противотуберкулезной работы в России
- •25.1 Роль общей лечебно-профилактической сети
- •25.2 Специализированная противотуберкулезная служба
- •25.3 Государственный санитарно-эпидемиологический надзор
- •25.4 Международное сотрудничество
- •Декларация VII российского съезда фтизиатров 5 июня 2003 г., Москва

Глава 12
КАЗЕОЗНАЯ ПНЕВМОНИЯ
Казеозная пневмония является одной из наиболее тяжелых форм туберкулеза легких. Она может возникать как самостоя тельное заболевание у ранее здорового человека на фоне рез кого угнетения иммунитета или как грозное осложнение дру гой формы туберкулеза.
Особенностями казеозной пневмонии являются резко вы раженный казеозно-некротический компонент туберкулез ного воспаления, быстрое прогрессирование и формирова ние множественных полостей распада. Летальность при ка зеозной пневмонии достигает 50—60 %.
Широкое проведение общих оздоровительных и специаль ных профилактических мероприятий после Великой Отечест венной войны позволило значительно уменьшить частоту ка зеозной пневмонии у впервые выявленных больных. В 1964 г. казеозная пневмония в связи с ее относительной редкостью была исключена из клинической классификации туберкулеза. Однако через 30 лет, в 1994 г., ситуация изменилась. На фоне социальных и экономических потрясений, нередкой дезорга низации в работе противотуберкулезной службы число боль ных с этой формой туберкулеза увеличилось. Казеозная пнев мония вновь была включена в российскую клиническую клас сификацию туберкулеза.
В последние годы казеозную пневмонию наблюдают у 3— 5 % впервые выявленных больных туберкулезом.
Наиболее подвержены заболеванию казеозной пневмонией взрослые из определенных групп риска: ВИЧ-инфицирован ные, алкоголики и наркоманы. Вторичный иммунодефицит часто также возникает у социально неблагополучных граждан без определенного места жительства, беженцев, вынужденных переселенцев, в местах лишения свободы. В целом около поло вины больных казеозной пневмонией имеют отягощенный со циальный анамнез. Вероятность казеозной пневмонии выше у больных, длительно лечившихся кортикостероидными и цитостатическими препаратами. Важным фактором, повышающим риск развития казеозной пневмонии, считают заражение чело века высоковирулентными, устойчивыми к лекарствам МБТ.
Выделяют две клинические формы казеозной пневмонии: лобарную и лобулярную. Лобарная казеозная пневмония обыч но развивается как самостоятельная клинико-анатомическая
246
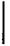
форма туберкулеза, а лобулярная чаще осложняет другие фор мы туберкулеза легких.
Патогенез и патологическая анатомия. Возникновение казеозной пневмонии связано с интенсивным размножением МБТ в легочной ткани, которое происходит на фоне выра женного иммунодефицита. Характерным признаком иммуно дефицита является метаболическая несостоятельность фаго цитирующих клеток и лимфоцитов, которые проявляют повы шенную склонность к апоптозу. Функциональный потенциал таких клеток резко снижен и они неспособны к эффективно му межклеточному взаимодействию.
Патологическое повышение апоптоза клеток, участвующих в иммунном ответе, является ведущим патогенетическим фактором развития казеозной пневмонии.
Низкая функциональная активность макрофагов и лимфо цитов приводит к глубоким нарушениям в клеточном звене иммунитета. Значительно уменьшается популяция функцио нально активных Т-лимфоцитов (Т-хелперов и Т-супрессо- ров), возрастает концентрация иммуноглобулина G в сыво ротке крови. В результате эффективная защита от вирулент ных микобактерий становится практически невозможной. МБТ активно размножаются и выделяют большое количество токсичных веществ. Они оказывают непосредственное повре ждающее действие на клеточные мембраны, что еще более за трудняет взаимодействие иммунокомпетентных клеток, мак рофагов и усугубляет иммунодефицит. Наряду с этим кордфактор микобактерий препятствует образованию фаголизосомных комплексов и синтезу ИЛ-1 в макрофагах, угнетает синтез гамма-интерферона Т-хелперами. Последние теряют способность синтезировать ИЛ-2 и гамма-интерферон. Возни кает замкнутый круг: микобактерии не разрушаются из-за ис ходного иммунодефицита, а их размножение приводит к даль нейшему углублению иммунных расстройств, развитию вто ричного иммунодефицита и прогрессированию туберкулеза.
Начальная стадия казеозной пневмонии (ацинозная, аци- нозно-лобулярная, сливная лобулярная), при которой острое туберкулезное воспаление ограничено пределами сегмента, характеризуется массовой гибелью клеточных элементов в зо не поражения и образованием обширной зоны казеозного некроза. Патологический процесс быстро переходит в следую щую, более распространенную и необратимую стадию. При этом казеозно-некротические изменения распространяются за пределы первоначально пораженного сегмента. В прилежащей легочной ткани формируются казеозные очаги и фокусы, сли вающиеся между собой. МБТ проникают в просвет мелких бронхов, лимфатических и кровеносных сосудов. Их распро странение и прогрессирование казеозных изменений в тече-
247
Рис. 12.1. Казеозная пневмония верхней доли справа с очагами и фокусами в обо их легких. Зарисовка с макропрепарата.
ние 2—3 нед приводит к распространенному поражению легких.
Макроскопически хорошо видны обшир ные казеозно-некроти- ческие изменения в зо не основного пораже ния, а также множест венные казеозные очаги и фокусы в обоих лег ких (рис. 12.1). Казеозный некроз обнаружи вают не только в легоч ной ткани, но и в вис церальной и париеталь ной плевре. Лимфогематогенное распростра нение МБТ может при вести к туберкулезному поражению других ор ганов и систем.
При микроскопическом исследовании в зоне поражения обнаруживают картину, характерную для пневмонии смешан ного типа. Казеозные массы заполняют альвеолы и бронхио лы. Альвеолярные перегородки вначале сохраняют свою структуру, но в дальнейшем также подвергаются казеозному некрозу. Вокруг сформировавшейся массивной зоны казеозного некроза обычно развивается скудная клеточная инфильт рация, представленная эпителиоидными клетками, лимфоци тами с признаками дистрофии и скоплениями полинуклеаров. Макрофаги обнаруживают редко. Они отличаются повышен ной наклонностью к апоптозу, низким уровнем синтеза ИЛ-1 и активным образованием ФНО-α.
Морфологической особенностью казеозной пневмонии яв ляется резкое преобладание казеозно-некротических изме нений над другими специфическими изменениями в легоч ной ткани.
В механизме распада легочной ткани большое значение имеет повреждающее действие продуктов жизнедеятельности МБТ. Оно приводит к цитолизу макрофагов и поступлению в ткань легкого агрессивных лизосомальных ферментов, простагландинов и ФНО-α. Их воздействие вызывает разрушение ткани легкого. Важным патогенетическим звеном в формиро вании казеозно-деструктивных поражений является сочетанный дефицит 1-протеазного ингибитора и 2-макроглобулина, характерный для больных казеозной пневмонией. Распаду ле-
248
точной ткани способствуют и значительные нарушения мик роциркуляции, обусловленные некротическим васкулитом.
Расплавление казеозных масс ведет к образованию множе ственных полостей различного размера — острых каверн. Некротизированные участки легкого могут превращаться в сво бодно лежащие секвестры. Деструктивный процесс в легком сопровождается временным повышением парциального на пряжения кислорода в зоне поражения, что создает оптималь ные условия для интенсивного размножения МБТ.
Продукты жизнедеятельности МБТ и образующиеся при распаде легочной ткани токсичные вещества вызывают сис темное поражение микроциркуляторного русла не только в легких, но и в других органах, существенно нарушают метабо лизм. Серьезные изменения гомеостаза проявляются гиперфибриногенемией, повышением фибринолитической актив ности плазмы, появлением в кровотоке продуктов паракоагуляции и резким снижением концентрации преальбумина.
Без лечения казеозная пневмония часто приводит к леталь ному исходу. Его основной причиной является легочно-сер- дечная недостаточность, развивающаяся на фоне разрушения легочной ткани и резко выраженной интоксикации.
При своевременно начатом комплексном лечении бурное прогрессирование процесса приостанавливается. Постепенная организация фибринозных масс обусловливает появление уча стков карнификации, полости трансформируются в фиброз ные каверны, казеозно-некротические очаги инкапсулируются фиброзной тканью. Так казеозная пневмония, при которой из менения в легких в значительной степени необратимы, транс формируется в фиброзно-кавернозный туберкулез легких.
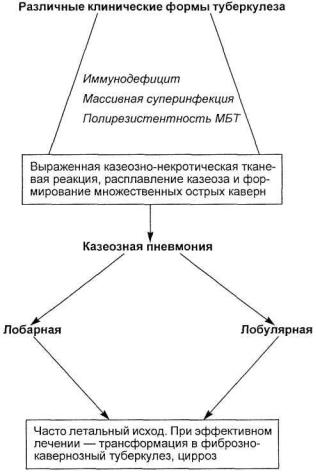
Патогенез казеозной пневмонии представлен на схеме 12.1. Клиническая картина. Типичная казеозная пневмония раз вивается остро. В начальной стадии, когда в зоне поражения образуются казеозно-некротические массы, преобладает ин токсикационный синдром. Больной бледен, на стороне пора женного легкого можно заметить лихорадочный румянец. Температура тела повышается до 38—39 °С. Появляются оз ноб, слабость, выраженная потливость, одышка, резкое сни жение аппетита, возможны диспепсические расстройства. Ка шель в основном сухой, иногда с небольшим количеством
трудноотделяемой мокроты.
После расплавления казеозно-некротических масс и обра зования в легком множественных полостей распада выражен ность бронхолегочно-плеврального синдрома резко усиливает ся. Кашель становится влажным, с большим количеством мокроты. Больных беспокоят боли в груди. В мокроте может появиться примесь крови. Нарастает одышка (до 40 дыханий в 1 мин), развивается акроцианоз. Отмечаются гектическая лихорадка неправильного типа, нередко — кахексия.
249
С х е ма 12.1. Патогенез казеозной пневмонии
При физикальном обследовании над пораженными отдела ми легкого выявляют укорочение легочного звука, ослаблен ное бронхиальное дыхание, влажные мелкопузырчатые хрипы. После образования полостей распада хрипы становятся звуч ными, многочисленными, средне- и крупнопузырчатыми. От мечаются тахикардия и акцент II тона над легочной артерией. Часто наблюдается увеличение печени.
Клиническая картина лобулярной казеозной пневмонии, развивающейся при прогрессирующем течении другой клини ческой формы туберкулеза, во многом определяется ее осо бенностями. Однако всегда осложненное течение болезни с развитием казеозной пневмонии характеризуется значитель-
250
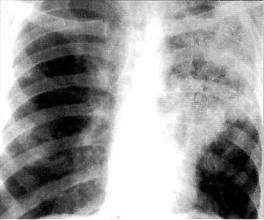
Рис. 12.2. Лобарная казеозная пневмония верхней доли левого легко го. Рентгенограмма в прямой проекции.
ным усилением симптомов интоксикации, появлением или увеличением количества хрипов в легких, прогрессированием дыхательной недостаточности.
Диагностика. Диагноз казеозной пневмонии базируется на клиническом, лабораторном и рентгенологическом обследова нии больного. Особое внимание следует уделять анамнестиче ским данным, позволяющим предполагать наличие иммуноде фицита и высокую вероятность туберкулезной этиологии вос паления в легком.
Тяжелое клиническое течение болезни сопровождается рез ким снижением кожной реакции на туберкулин. Типичным признаком является отрицательная анергия, которую устанав ливают пробой Манту с 2 ТЕ.
В течение 1-й недели заболевания больные казеозной пневмонией почти не выделяют мокроты. Бактериологическое исследование бронхиального содержимого не позволяет обна ружить возбудителя заболевания, так как полости распада в пораженной легочной ткани еще не образовались. Ситуация изменяется со 2-й недели, когда на фоне значительного уве личения микобактериальной популяции в ткани легкого об разуются множественные полости распада. Появляется обильная мокрота, и при ее прямой бактериоскопии с окра ской по Цилю—Нельсену можно обнаружить большое коли чество МБТ. Их выявление имеет решающее значение в ди агностике. МБТ часто обладают множественной лекарствен ной устойчивостью, которую устанавливают при культуральном исследовании. В мокроте наряду с МБТ нередко при сутствует разнообразная неспецифическая и грибковая фло-
251
а
б
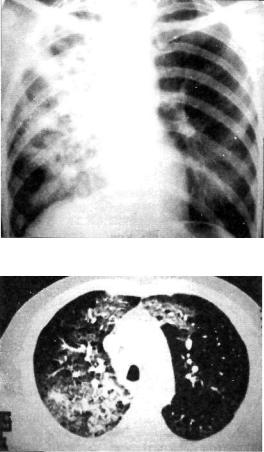
Рис. 12.3. Прогрессирующая казеозная пневмония верхней доли справа с образованием множественных полостей распада.
а — обзорная рентгенограмма в прямой проекции; б — КТ.
ра. В связи с этим параллельно исследованию на МБТ про изводят бактериограмму, а также исследуют мокроту на гри бы. Полученные данные имеют значение для лечебной так тики.
При рентгенологическом исследовании органов грудной клет ки обнаруживают распространенные и грубые изменения. У больных с лобарной казеозной пневмонией на обзорной рентгенограмме в прямой проекции определяют затемнение всей или большей части доли легкого (рис. 12.2). Вначале за-
252
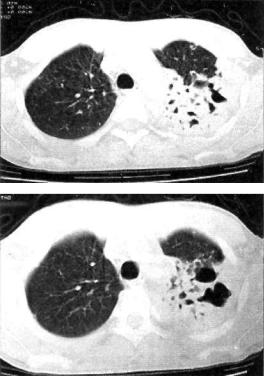
Рис. 12.4. Казеозная левосторонняя пневмония. Формирующиеся множественные каверны. КТ-срезы на двух уровнях.
темнение однородное, но по мере прогрессирования заболева ния появляются участки просветления неправильной бухтообразной формы с нечеткими контурами (рис. 12.3). В дальней шем, по мере отторжения казеозных масс, полости приобрета ют характерные особенности каверны с постепенно форми рующейся стенкой (рис. 12.4, 12.5). В прилежащих сегментах легкого обнаруживают очаги бронхогенного обсеменения, в другом легком также нередко видны очаги бронхогенного за сева (рис. 12.6).
На КТ в уплотненной доле легкого могут быть хорошо раз личимы просветы расширенных средних и крупных брон хов — «воздушная бронхография» (рис. 12.7). Пораженная до ля легкого в результате потери эластичности уменьшается.
При лобулярной казеозной пневмонии на рентгенограмме в прямой проекции видны крупные очаговые тени и неболь шие фокусы диаметром около 1,5 см. Тени имеют неправиль ную форму, среднюю или высокую интенсивность, нечеткие
253
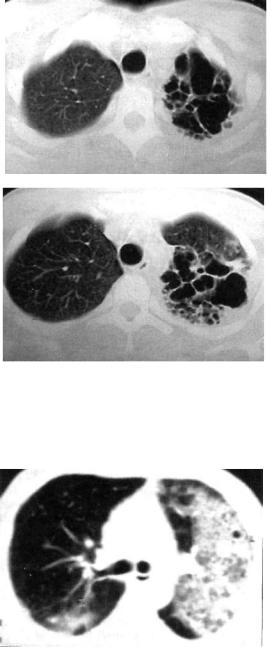
Рис. 12.5. Левосторонняя казеозная пневмония. Сформированные множественные каверны. КТ-срезы на двух уровнях.
Рис. 12.6. Левосторонняя лобарная казеозная пневмония. Очаги и фокусы бронхогенного засева справа. КТ.
254
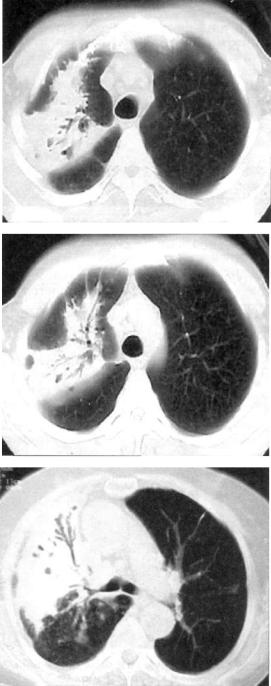
Рис. 12.7. Правосто ронняя казеозная пневмония. Про светы бронхов в уп лотненной ткани легкого. КТ-срезы на разных уровнях.
255
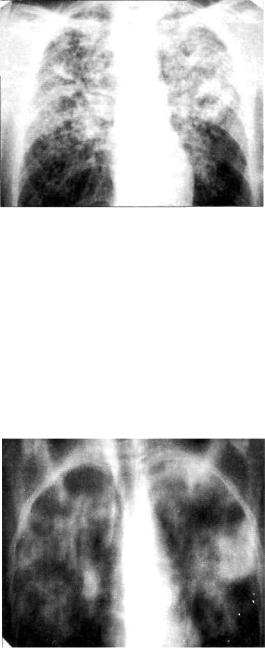
Рис. 12.8. Лобулярная казеозная пневмония. Обзорная рентгенограм ма в прямой проекции.
контуры. Часто они располагаются довольно симметрично в обоих легких (рис. 12.8). При томографии в легких обнаружи вают множественные полости распада (рис. 12.9).
Бронхоскопия больным казеозной пневмонией может быть показана при нарушении трахеобронхиальной проходимости, остро развившемся ателектазе, легочном кровотечении, а ино гда в дифференциально-диагностических целях. Обнаружение в диагностическом материале, полученном при бронхоскопи ческом исследовании, элементов казеозного некроза подтвер ждает туберкулезную этиологию поражения.
Рис. 12.9. Лобулярная казеозная пневмония. Множественные полости распада. Продольная томограмма.
256
Общий анализ крови у больных казеозной пневмонией соот ветствует выраженности туберкулезной интоксикации и вос палительных изменений в легких. Наблюдается умеренный лейкоцитоз — чаще 13,0—15,0•109/л, редко более 20,0•109/л. Прогрессирование процесса характеризуется снижением числа лейкоцитов ниже нормы. Отмечаются значительное увеличе ние палочкоядерных нейтрофилов (25—30 %) и выраженная лимфопения (до 5—7 %). Резко увеличена СОЭ (40—60 мм/ч), нередко развивается гипохромная анемия.
В общем анализе мочи обнаруживают белок, лейкоциты, вы щелоченные эритроциты, гиалиновые цилиндры.
Биохимический состав сыворотки крови значительно изме нен: гипопротеинемия, диспротеинемия со снижением содер жания альбумина и повышением уровня глобулинов, гипонатриемия.
Тяжелая интоксикация и распространенное поражение лег ких являются причинами серьезных нарушений функций лег ких и сердца. Возникающая дыхательная недостаточность бы вает смешанного типа, чаще с преобладанием рестриктивного компонента. Нарушения сердечной деятельности проявляются ишемией миокарда, тахикардией, артериальной гипотензией.
Дифференциальная диагностика. В клинической практике часто наблюдаются диагностические ошибки, связанные с за поздалым диагнозом казеозной пневмонии из-за неправиль ной трактовки результатов обследования больных. Так, отри цательную реакцию на туберкулин и отсутствие бактериовыделения в начале заболевания ошибочно рассматривают как признаки, исключающие туберкулезную этиологию пораже ния. Между тем отрицательная реакция на туберкулин являет ся следствием отрицательной анергии — типичного признака казеозной пневмонии. Следует также иметь в виду, что бактериовыделение у больных казеозной пневмонией обычно появ ляется только на 2—3-й неделе заболевания. Знание и учет этих важных обстоятельств позволяют избежать грубых и зесьма опасных диагностических ошибок.
