
12-09-2014_19-55-04 / Возрастная анатомия и физиология. И.М Прищепа
.pdf260 |
9. Строение, функции и возрастные особенности сосудистой системы |
более активно она растет на первом году жизни и в 8—12 лет. У пожилых людей диаметр вены увеличивается в результате возрастных изменений структуры ее стенок.
Вблизи сердца в верхнюю полую вену впадает крупная непарная вена. Непарная вена берет начало от проникающих в грудную полость сквозь диафрагму пристеночных вен брюшной полости, поднимается по правой стороне тел грудных позвонков позади пищевода и принимает правые межреберные ветви и полунепарную вену. Полунепарная вена лежит слева от аорты, принимает левые межреберные вены, повторяет ход непарной вены, пересекает позвоночник и впадает в непарную вену. Плечеголовная вена возникает позади грудино-ключичного сочленения из соединения трех вен — внутренней и наружной яремной и подключичной. Она собирает кровь из вен щитовидной и вилочковой желез, гортани, трахеи, пищевода, шеи и головы. Внутренняя яремная вена начинается в яремном отверстии черепа и спускается вдоль шеи в одном сосудисто-нервном пучке с сонной артерией и блуждающим нервом, собирая кровь от головы и шеи. Лицевая и нижнечелюстная вены являются ее самыми крупными протоками. Наружная яремная вена образуется на уровне угла нижней челюсти и спускается впереди груди- но-ключично-сосцевидной мышцы. Она отводит кровь от кожи и мышц шеи и затылочной области. Подключичная вена служит для оттока крови от верхней конечности, самостоятельных ветвей не имеет и прочно соединена с надкостницей I ребра. Это соединение поддерживает просвет вены и увеличивает его при поднятой руке, что обеспечивает более легкий отток крови из вен верхней конечности.
Венозная кровь от пальцев поступает в тыльные вены кисти. На ладони из двух венозных дуг, соответствующих артериальным, главным венозным коллектором кисти служит глубокая дуга. Глубокие вены предплечья и плеча сопровождают в двойном количестве артерии и носят их названия. Эти вены многократно анастомозируют между собой, что особенно выражено в области суставов. Обе плечевые вены сливаются в подкрыльцовую вену.
Главными подкожными венами верхней конечности являются головная и основная. Головная вена начинается от глубокой ладонной дуги и тянется по латеральному краю предплечья и плеча, впадая в подкрыльцовую. Основная вена тоже начинается от глубокой ладонной дуги. Перейдя на предплечье, она значительно пополняется кровью из головной вены через анастомоз с нею в области локтевого сгиба — срединную вену локтя, которая используются для внутривенных вливаний и забора крови. Основная вена впадает в одну из плечевых вен.
9.4. Вены |
261 |
Система нижней полой вены начинается на уровне V поясничного позвонка из слияния правой и левой общих подвздошных вен, лежит за брюшиной, справа от аорты, отделенная от нее лимфатическими узлами. Нижняя полая вена проходит позади печени, через отверстие сухожильного центра диафрагмы, проникает в околосердечную сумку, после чего открывается в правое предсердие. Поперечник этой вены у ее начала достигает 20 мм, а вблизи устья — 33 мм. Нижняя полая вена у новорожденного короткая и широкая (6 мм), а у взрослых достигает 25—28 мм. У детей она закладывается на уровне III—^пояс- ничных позвонков, а к периоду полового созревания опускается до IV-V поясничных позвонков. Угол формирования вены у новорожденных составляет 63°, а затем увеличивается до 93°. На первом году жизни особенно сильно изменяется длина брюшного отдела нижней полой вены (с 76 до 100 мм). Нижняя полая вена принимает парные вены как от стенок тела, так и от внутренних органов. К пристеночным ветвям относятся поясничные ветви и нижние ветви диафрагмы.
Четыре пары поясничных вен соответствуют поясничным отверстиям и являются сегментарными, так же как и межреберные ветви. Вены каждой стороны сообщаются друг с другом вертикальным анастомозом, благодаря чему по обе стороны от нижней полой вены образуется по тонкому венозному стволику. Наверху стволики продолжаются в непарную и полунепарную вены, являясь анастомозом между нижней и верхней полой венами.
К внутренностным ветвям нижней полой вены относят яичниковые или яичковые, почечные, надпочечные и печеночные вены. Последние через венозную сеть печени связаны с воротной веной. Яичковая вена начинается в яичке и придатке, образуя внутри семенного канатика густое венозное сплетение, и впадает справа в нижнюю полую вену, а слева — в почечную вену. Яичниковая вена начинается из ворот яичника, идет в широкой связке матки и впадает подобно яичковой вене. Почечная вена начинается в воротах почки несколькими крупными ветвями, лежащими впереди почечной артерии, и впадает в нижнюю полую вену. Надпочечная вена справа впадает в нижнюю полую вену, а слева — в почечную вену. Печеночные вены снаружи не видны, так как впадают в нижнюю полую вену там, где она вдавлена в печень. Они собирают кровь, поступившую в печень по печеночной артерии и воротной вене. Воротная вена печени собирает кровь от стенок всего пищеварительного канала, желчного пузыря, поджелудочной железы и селезенки. Этот короткий толстый ствол возникает позади головки поджелудочной железы в результате слияния трех вен — селезеночной,
262 |
9. Строение, функции и возрастные особенности сосудистой системы |
верхней и нижней брыжеечных и входит в печень через ее ворота. Воротная вена у новорожденных отличается значительной анатомической изменчивостью, формируясь из слияния верхней брыжеечной и селезеночной вен. Длина воротной вены у новорожденных колеблется от 16 до 44 мм, просвет ее составляет 2,5 мм. Величина просвета в возрасте 1—3 лет удваивается, 4—7 лет — утраивается, 8—12 лет — увеличивается в 4 раза. Толщина стенок воротной вены к 16 годам возрастает в 2 раза.
Вены брюшной полости образуют вокруг внутренних органов обильные сплетения, получившие название геморроидальных. Они располагаются вокруг прямой кишки, позади симфиза, около мочевого пузыря, у женщин — в окружности матки и влагалища.
Общая подвздошная вена начинается на уровне крестцово-подвздош- ного сочленения от слияния внутренней и наружной подвздошных вен. Эта вена лишена клапанов. Внутренняя подвздошная вена лежит позади одноименной артерии. Наружная подвздошная вена является продолжением бедренной вены выше паховой связки. Она выносит кровь всех поверхностных и глубоких вен нижней конечности.
На стопе выделяют венозные дуги тыла и подошвы, а также подкожные венозные сети. Из вен тыла стопы начинаются малая и большая скрытые вены. Малая скрытая вена проходит на голень позади латеральной лодыжки и впадает в подколенную вену. Большая скрытая вена поднимается на голень впереди медиальной лодыжки. На бедре она достигает паховой связки и впадает в бедренную вену. Глубокие вены стопы, голени и бедра в двойном числе сопровождают артерии и носят их названия. Все они имеют многочисленные клапаны. Глубокие вены анастомозируют с поверхностными. Поверхностные вены тела и конечностей после рождения меняют топографию. У детей имеются густые подкожные сплетения, на их фоне крупные вены не выявляются, после двух лет становятся четко видны только большая
ималая подкожные вены ног, а на верхней конечности — латеральная
имедиальная вены рук. Диаметр подкожных вен быстро увеличивается до двух лет.
9.5. Кровоснабжение плода
Кровоснабжение плода происходит следующим образом. Плод получает питательные вещества и кислород из организма матери через плаценту. Через нее выводятся и продукты распада. Связь между
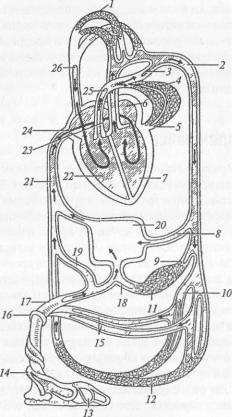
9.5. Кровоснабжение плода |
263 |
плодом и плацентой осуществляется при помощи пупочного канатика, в котором проходят две пупочные артерии и одна пупочная вена. По пупочным артериям кровь течет от плода к плаценте, а по пупочной вене — от плаценты к плоду (рис. 40).
Рис. 40. Кровообращение плода:
1 — сосуды головы и верхних конечностей; 2 — аорта; 3 — артериальный проток; 4 — сосуды легких; 5 — легочные вены; 6 — левое предсердие; 7 — левый желудочек; 8 — печеночная артерия; 9 — верхняя брыжес лая артерия; 10 — общие подвздошные артерии; 11 — сосуды кишечника; 12— сосуды нижних конечностей; 13 — плацента; 14 — пупочные артерии; 15 — подчревные артерии; 16 — пупочное кольцо; 17 — пупочная вена; 18 — воротная вена; 19— венозный проток; 20 — печень; 21 — нижняя полая вена; 22 — правый желудочек; 23 — овальное отверстие; 24 — правое предсердие; 25 — легочный
ствол; 26 — верхняя полая вена
264 |
9. Строение, функции и возрастные особенности сосудистой системы |
Сердечно-сосудистая система плода отличается следующими особенностями. Правое и левое предсердия сообщаются между собой при помощи овального отверстия, находящегося в их перегородке. Кроме того, между легочным стволом и дугой аорты имеется сообщение — артериальный (боталлов) проток. После рождения пупочный канатик перевязывают и связь с плацентой прекращается, легкие начинают дышать, овальное окно в перегородке предсердий зарастает, артериальный и венозный протоки запустевают и превращаются в связки. Большой и малый круг кровообращения начинают функционировать полностью. Незаращенные боталлов проток и овальное отверстие относятся к врожденным порокам сердца.
9.6. Гемодинамика
Несмотря на ритмические сокращения сердца и поступление крови в сосуды порциями, в сосудах она течет непрерывно. Это обеспечивается эластичностью стенок артерий, которые во время систолы растягиваются, а во время диастолы спадаются и обеспечивают непрерывный ток крови. Давление, под которым кровь находится в сосудах, называется кровяным и постепенно меняется в зависимости от фазы сердечного цикла. Во время систолы желудочков кровь с силой выбрасывается в аорту, давление при этом максимально — это систолическое, или максимальное, давление. Во время диастолы давление понижается — диастолическое, или минимальное. Разность между систолическим и диастолическим давлением называется пульсовым давлением. В норме пульсовое давление равно 40 мм рт. ст. Самое высокое давление в аорте (130 мм рт. ст.), в крупных артериях оно понижается на 10 % и в плечевой артерии составляет 110—125 мм рт. ст. (систолическое) на 60-85 мм рт. ст. (диастолическое). У детей давление значительно ниже, чем у взрослых. Это связано с тем, что у детей больше развита капиллярная сеть и шире просвет кровеносных сосудов. В период полового созревания рост сердца опережает рост кровеносных сосудов. Это выражается в так называемой юношеской гипертензии, которая с возрастом проходит. У здорового человека давление поддерживается на постоянном уровне, но повышается при мышечной деятельности, эмоциональных состояниях.
На протяжении кровеносного русла величина кровяного давления тоже изменяется. Как уже отмечалось, в аорте оно в среднем 130 мм рт. ст.,
9.7. Кровообращение в онтогенезе |
265 |
вкапиллярах снижается до 15—25 мм рт. ст. Из капилляров кровь поступает в венулы (12-15 мм рт. ст.), затем в вены (3-5 мм рт. ст.). В полых венах давление составляет всего 1—3 мм рт. ст., а в самом предсердии равно нулю.
Скорость кровотока в различных участках кровяного русла неодинакова. Она зависит от суммарного просвета кровеносных сосудов данного вида. Чем меньше просвет, тем больше скорость тока крови,
инаоборот. Самой узкой частью в кровеносной системе является аорта,
вней скорость самая высокая - 0 , 5 - 1 м/с. Суммарный просвет артерий больше диаметра аорты и скорость течения крови в артериях составляет несколько десятков сантиметров в секунду. Суммарный просвет всех капилляров в 1000 раз больше просвета аорты, соответственно,
искорость тока крови в 1000 раз меньше, чем в аорте (0,5—1 мм/с). Физиологический смысл медленного течения крови в капиллярах — газообмен, переход питательных веществ из крови и продуктов обмена веществ из тканей. Удетей скорость кровотока выше засчетчастых сердечных сокращений. У новорожденного полный кругооборот совершается за 12 с, в возрасте 3 года —за 15 с, в 14 лет —за 18 с, у взрослых — за 22 с. С возрастом кругооборот крови замедляется, что связано со снижением эластичности сосудов и увеличением их длины.
9.7. Кровообращение в онтогенезе
Высокий процент крови относительно массы тела у младенцев определяется усиленным метаболизмом. Необходимость в интенсивном снабжении кислородом определяет также высокое содержание гемоглобина в крови новорожденного. К концу младенческого периода уровень гемоглобина снижается, масса сердца удваивается, а систолический объем увеличивается в 4 раза. Кругооборот такого большого объема крови обеспечивается высокой частотой сердечных сокращений — 140 уд./мин. Большая частота сердечных сокращений обусловлена особенностями нервной регуляции сердца. Хотя к моменту рождения в сердце ребенка сформированы и симпатические, и парасимпатические нервные окончания, влияние последних значительно снижено.
У детей от 1 года до 3 лет все еще высок процент крови относительно массы тела. Сохраняется высокая частота сердечных сокращений, что обусловлено по-прежнему преобладанием симпатической регуляции.
266 |
9. Строение, функции и возрастные особенности сосудистой системы |
Вдошкольном возрасте объемная скорость кровотока на единицу массы тела в 2 раза больше, чем у взрослых. При этом кровяное давление у детей намного ниже. Так, у 6-летнего ребенка систолическое давление составляет 95-105 мм рт. ст. Тонус сосудов у детей постоянный и не регулируется функциональными потребностями организма.
Вмладшем школьном возрасте у детей максимальная частота сердечных сокращений достигает 200 уд./мин, а в покое — 90 уд./мин.
К10 годам она снижается до 78 уд./мин. Значительно увеличивается систолический объем крови, что расширяет резервные возможности организма при адаптации.
Вподростковом возрасте возрастают ограничения в кровоснабжении, затрагивающие не только мышцы, но и другие органы, прежде всего — головной мозг. Вследствие этого объемная скорость кровотока в сосудах мозга временно снижается.
Впериод полового созревания сердце растет быстро, увеличивается систолический объем крови. Несмотря на снижение частоты сердечных сокращений у подростков до уровня взрослых, объемная скорость кровотока в этот период возрастает, что обеспечивает органы и ткани кислородом при напряженной работе. Увеличение объемного кровотока приводит к усилению тока крови через кожные сосуды. При этом заметно повышается температура кожи, особенно конечностей. В это время у подростков часто встречаются вегетососудистая дистония и подростковая гипертензия. К 17 годам все показатели сер- дечно-сосудистой системы аналогичны таковым у взрослого человека.
9.8.Лимфатическая система
Лимфатическая система является дополнительной системой для оттока тканевой жидкости в кровеносную систему. Она образована лимфатическими капиллярами, лимфатическими сосудами, стволами и протоками, а также лимфатическими узлами (рис. 41).
Лимфа — жидкая желтоватая ткань организма, в которой содержатся высокомолекулярные соединения и лимфоциты. Образуется из тканевой жидкости, жидкости серозных (плевральной, околосердечной и брюшной) и синовиальных полостей. Отводится лимфа по системе лимфатических капилляров, сосудов и протоков.
Лимфатические капилляры слепо начинаются в тканях, образуя сеть. Стенка капилляра состоит из одного слоя эндотелиальных клеток, между которыми есть крупные поры. К наружной поверхности
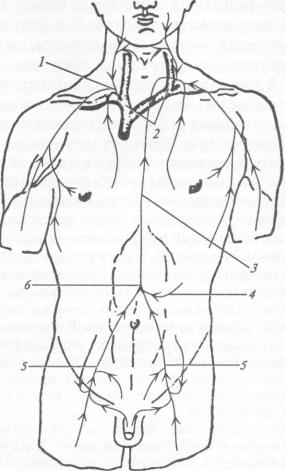
9.8. Л и м ф а т и ч е с к а я с и с т е м а |
2 6 7 |
Рис. 41. Схема лимфатических протоков:
1 — правый лимфатический проток; 2 — венозные углы; 3 — грудной лимфатический проток; 4— кишечный лимфатический ствол; 5 — правый и левый поясничные лимфатические стволы; 6 — цистерна
капилляров прикрепляются коллагеновые волокна, при избытке тканевой жидкости растягивающие поры, в которые уходят излишки жидкости. Лимфатические капилляры имеют большой диаметр и более проницаемы по сравнению с кровеносными капиллярами. В сутки у человека образуется 2—4 л лимфы. Лимфатических капилляров особенно много в легких, почках, серозных, слизистых и синовиальных оболочках. Там, где нет кровеносных капилляров, нет и лимфатических (в зубах, хряще, хрусталике, центральной нервной системе, клапанах сердца, плаценте и пупочном канатике).
268 |
9. Строение, функции и возрастные особенности сосудистой системы |
Лимфатические капилляры сливаются в мелкие лимфатические сосуды, которые постепенно укрупняются. Они идут в тканях вместе с веной и сопутствующей артерией. Лимфатические сосуды, как и кровеносные, имеют трехслойное строение и, так же как и вены, снабжены клапанами. В них больше клапанов, располагаются они близко другкдругу. В этих местах сосуды сужаются, напоминая бусы. Клапан образован двумя створками с прослойкой соединительной ткани между ними, он препятствует обратному току лимфы и сокращается 8—10 раз в минуту, проталкивая лимфу в следующий сегмент сосуда. Все лимфатические сосуды собираются в грудной и правый лимфатические протоки, имеющие такое же строение, каки вены. Грудной лимфатический проток начинается на уровне перехода грудного отдела позвоночника в поясничный расширением — цистерной — и является более крупным, чем правый. В цистерну впадают левый и правый поясничные лимфатические стволы, которые собирают лимфу от стенок таза и нижних конечностей, и кишечные стволы. Грудной проток принимает сосуды от стенок и органов левой половины грудной полости, от левой верхней конечности, левой половины шеи и головы. Он поднимается вдоль аорты, проходит через диафрагму и средостение и изливается в левый венозный угол. Правый лимфатический проток имеет длину 1,5 см, образуется вблизи правого венозного угла, куда и впадает. Проток собирает лимфу от стенок и органов правой половины шеи и головы.
На пути лимфатических сосудов лежат скопления лимфоидной ткани, называемые лимфатическими узлами. Количество узлов у человека примерно 460. Наиболее многочисленны они в области шеи, подмышечной впадины, паха и около кишечника. На конечностях узлы располагаются в области суставов и полностью отсутствуют
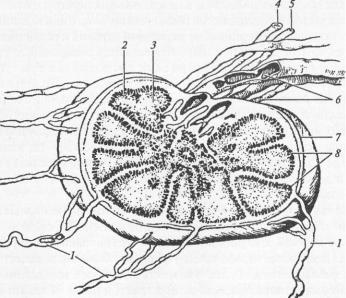
вскелете, костном мозге, на кистях и стопах. Узлы представляют собой округлые образования (рис. 42). В ворота узла входят артерии и нервы, а выходят вены и выносящие лимфатические сосуды. Приносящие лимфатические сосуды входят с противоположной стороны. Снаружи узел покрыт плотной соединительнотканной капсулой, от которой внутрь отходят перегородки — трабекулы. Между ними располагается лимфоидная ткань. В узле на периферии располагается корковое вещество (лимфатические узелки), а в центре мозговое вещество (тяжи и синусы). Синусы представляют собой пространство
влимфоидной ткани и бывают трех видов: краевые, или подкапсульные (между капсулой и корковым веществом), околоузелковые (между узелками и трабекулами) и мозговые (между трабекулами и мозговы-
9.8. Лимфатическая система |
269 |
ми тяжами). Между корковым и мозговым веществом лежит паракортикальная зона, где располагаются Т-лимфоциты (Т-зона). В корковом веществе и в тяжах находятся В-лимфоциты (В-зона). Основу лимфатического узла составляет ретикулярная ткань. Ее волокна и клетки образуют сеть, в ячейках которой лежат лимфоциты, лимфобласты, макрофаги и т.д. В центральной зоне узелков коркового вещества располагаются центры размножения, где происходит размножение лимфоцитов. При инфицировании организма центральная зона увеличивается в размерах, при ослаблении инфекционного процесса узелки приобретают первоначальный вид. Возникновение и исчезновение центров размножения происходит в течение 2—3 суток. Лимфатические узлы обезвреживают ядовитые вещества, задерживают микроорганизмы, т.е. служат биологическим фильтром.
К лимфоидным органам кроме лимфатических узлов относятся миндалины, лимфатические фолликулы кишечника, селезенка (см.
Иммунная система) и тимус.
Рис. 42. Лимфатический узел:
1 — приносящие лимфатические сосуды; 2 — краевой синус; 3 — мозговое вещество; 4 — вена; 5 — артерия; 6 — выносящие лимфатические сосуды; 7 — капсула; 8 — трабекулы
