
Fiziologiia
.pdf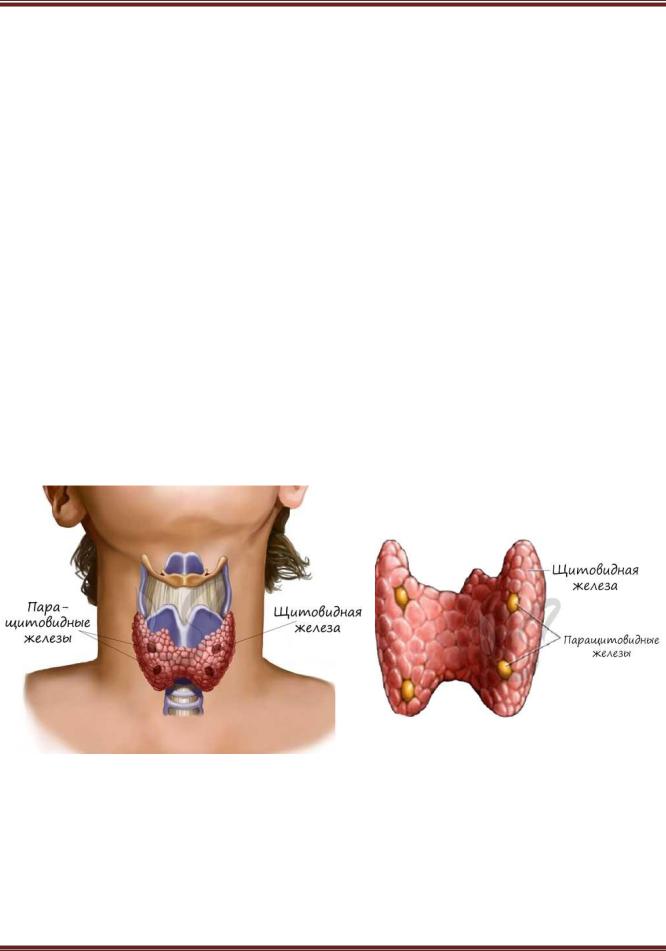
Физиология человека и животных
норадреналина симпатическими нервными окончаниями угнетается, а в темноте он увеличивается и стимулирует синтез мелатонина. В ночные часы выделяется до 70 % всего суточного количества гормона. Одним из наиболее выраженных эффектов мелатонина является торможение секреции гонадотропинов.
Эпифиз является “биологическими часами” организма. Активность супрахиазматического ядра и соответственно секреция мелатонина увеличивается вечером и достигает пика к середине ночи. Днем сигналы от сетчатки глаз, поступающие в гипоталамус, угнетают супрахиазматическое ядро, уменьшают симпатическую стимуляцию эпифиза и снижают экскрецию мелатонина. Показано увеличение секреции мелатонина у слепых людей. Вместе с нервными влияниями со стороны некоторых ядер гипоталамуса, мелатонин участвует в обеспечении суточных ритмов секреции многих гормонов. Повышенный уровень мелатонина вызывает развитие сонливости, вялости.
7. Щитовидная железа. Тиреоидные гормоны (трииодтиронин и тироксин) и кальцитонин
Щитовидная железа располагается на передней поверхности шеи, поверх щитовидного хряща гортани (рисунок 6.5).
Рисунок 6.5. − Щитовидная железа
Ткань железы содержит фолликулярные клетки (фолликулы), в которых образуются трийодтиронин и тетрайодтиронин (тироксин), а также небольшое количество парафолликулярных клеток, в которых синтезируется кальцитонин. Гормоны трийодтиронин и тироксин образуются из аминокислоты
Полесский государственный университет |
Страница 141 |

Физиология человека и животных
тирозина путем присоединения к нему йода, поэтому при недостатке йода образование тиреоидных гормонов нарушается. Запасы гормона в щитовидной железе намного превышают суточную потребность в нем, кроме того, щитовидная железа способна адаптироваться к низкому поступлению йодида в организм, увеличивая захват йода из крови.
Практически все клетки организма чувствительны к воздействию тиреоидных гормонов. Их эффекты делятся на две основные группы – регуляция обмена веществ и регуляция процессов роста и развития. Трийодтиронин и тироксин оказывают выраженное активирующее влияние на процессы метаболизма в клетке, в первую очередь на энергетический обмен. Влияние тиреоидных гормонов на процессы роста и размножения проявляются более медленно, причем более эффективно – в присутствии СТГ (пермиссивное действие). Гормоны щитовидной железы стимулируют рост тела и развитие всех систем организма, в особенности нервной системы.
Основные физиологические эффекты тиреоидных гормонов следующие:
1)обеспечение нормальных процессов роста и развития тканей;
2)увеличение теплообразования и температуры тела;
3)поддержание развития ЦНС и повышение ее возбудимости;
4)развитие мышечной системы, увеличение силы и скорости мышечных сокращений;
5)поддержание половой и детородной функции.
Кальцитонин был открыт в 1961 г. как вещество, которое выделялось щитовидной железой и вызывало снижение уровня кальция в плазме. Кальцитонин (32–37 аминокислот) синтезируется в парафолликулярных клетках щитовидной железы, транспортируется кровью в свободном виде. Кальцитонин понижает уровень Са2+ и фосфатов в крови за счет усиления связывания их в костях и снижения реабсорбции Са2+ и фосфатов в почечных канальцах. Главное действие кальцитонина – это угнетающее действие на остеокласты и уменьшение синтеза остеопоринов, белков, которые синтезируются остеокластами и отвечают за включение остеокластов в структуру костей.
8. Паращитовидные железы
Это 4 небольшие железы (см. рисунок 4), располагающиеся на задней поверхности боковых долей щитовидной железы размерами 3–8×2–5 1,5 мм. Единственный гормон, который в них вырабатывается, – это паратирин, или паратиреоидный гормон, или паратгормон (84 аминокислоты), который повышает уровень Са2+ в крови за счет увеличения выделения его из костей, почек и
Полесский государственный университет |
Страница 142 |

Физиология человека и животных
кишечника. Период его полураспада – около 10 минут.
Концентрация Са2+ в плазме крови составляет 10 мг%, и ее колебания не превышают 1 %, что достигается за счет влияния кальцитонина, паратирина и кальцитриола (метаболита витамина D – 1,25-дигидроксихолекальциферола).
В нормальных условиях в поддержании гомеостаза Са2+ основную роль играет паратирин, а кальцитонин приобретает особое значение в условиях повышенного расходования кальция, например, во время беременности и лактации.
9. Эндокринная функция поджелудочной железы и ее гормоны (инсулин, глюкагон, соматостатин)
Поджелудочная железа относится к железам смешанной секреции (рисунок 6.6). Эндокринная ее часть представлена так называемыми островками Лангерганса (около 2 млн), в которых различают альфа-, бета- и дельта–клетки, вырабатывающие гормоны, которые регулируют углеводный обмен. Для нормального функционирования островков Лангерганса необходимо наличие тиреоидных гормонов и кортикостероидов.
Вa-клетках (25 % клеток островков) синтезируется гормон глюкагон (29 аминокислот) при активации центра голода в переднем гипоталамусе (в ответ на уменьшение уровня глюкозы в крови). Симпатическая стимуляция также увеличивает синтез глюкагона. Глюкагон действует через цАМФаденилатциклазу и усиливает гидролиз гликогена в печени с образованием глюкозы (гликогенолиз), что приводит к увеличению уровня глюкозы в крови.
Вb-клетках (60 % клеток островков) вырабатывается инсулин
(две пептидные цепи по 21 |
и 30 |
Рисунок 6.6. – Отделы головного мозга |
аминокислот, соединенные |
двумя |
|
дисульфидными мостиками) в ответ на подъем уровня глюкозы. Присутствие глюкозы в желудочно-кишечном тракте стимулирует образование в нем
Полесский государственный университет Страница 143
Физиология человека и животных
регуляторных пептидов типа энтероглюкагона (глюкагоноподобный пептид-1), который с кровью поступает в поджелудочную железу и стимулирует в ней секрецию инсулина.
Эффекты инсулина разделяют на быстрые (секунды), медленные (минуты) и отсроченные (часы).
Быстрые эффекты: способствует транспорту глюкозы через клеточные мембраны внутрь клетки (способствуя перемещению молекул переносчика глюкозы на поверхность плазматической мембраны), а также усиливает превращение глюкозы внутри клетки в резервные жиры и гликоген. Инсулин одновременно влияет на многие биохимические процессы, облегчающие липогенез и тормозящие глюконеогенез.
Медленные эффекты: улучшает проникновение аминокислот в клетки, усиливает синтез клеточных белков и тормозит их распад, обеспечивая положительный азотистый баланс.
Отсроченные эффекты: усиливает транскрипцию генов и трансляцию мРНК, активирует процессы клеточного деления.
В дельта-клетках островков Лангерганса вырабатывается соматостатин, который ингибирует секрецию и инсулина, и глюкагона, уменьшает всасывание глюкозы в желудочно-кишечном тракте, ограничивая таким образом эффекты и инсулина, и глюкагона, а также панкреогастрин, который стимулирует секрецию соляной кислоты в желудке.
При нарушении функции островков Лангерганса развивается сахарный диабет.
10. Гормоны коркового и мозгового слоя надпочечников
Надпочечники (рисунок 6.7) – |
|
||||
это небольшие |
образования |
массой |
|
||
около 12 г надпочками, состоящие из |
|
||||
коркового и мозгового вещества. |
|
|
|||
Кора |
надпочечников составляет |
|
|||
80 % всей железы и делится на три |
|
||||
зоны – клубочковую, пучковую и |
|
||||
сетчатую, в каждой из которых |
|
||||
вырабатываются |
отдельные |
виды |
|
||
гормонов |
кортикостероидов. |
Все |
|
||
кортикостероиды |
синтезируются |
из |
Рисунок 6.7. – Надпочечники |
||
одного |
предшественника |
|
– |
|
|
|
|
|
|||
|
|
|
|||
Полесский государственный университет |
|
Страница 144 |
|||

Физиология человека и животных
холестерола, а дальше синтез определенного гормона происходит по своим путям
вотдельной зоне коркового вещества надпочечника. В крови кортикостероиды переносятся с помощью белка-переносчика (транскортина).
Минералокортикоиды синтезируются в клубочковой зоне коры надпочечников. Основным минералокортикоидом является гормон альдостерон, который увеличивает реабсорбцию воды и Na+, увеличивает секрецию H+, а также снижает реабсорбцию калия в дистальных канальцах почек, регулируя таким образом уровни Na+ и К+ в моче и крови.
Задержка натрия, во-первых, приводит к задержке в организме воды, а вовторых, увеличивает чувствительность мышечных стенок артериол к вазоактивным веществам. Вследствие этого увеличивается объем крови и артериальное давление, а также регулируется электролитный баланс крови.
Всетчатой зоне вырабатываются глюкокортикоиды, а также половые стероиды – слабые андрогены, которые дополняют функцию половых гормонов, вырабатываемых в половых железах. Эти гормоны активируют синтез белка. У мужчин они способствуют развитию оволосения по мужскому типу, а их избыток у женщин вызывает развитие некоторой мужеподобности (вирилизации).
Впучковой и сетчатой зонах коры надпочечников синтезируются глюкокортикоиды кортизол (гидрокортизон) и кортикостерон. Они регулируют практически все физиологические и биохимические процессы: стимулируют глюконеогенез (образование глюкозы из аминокислот и молочной кислоты), угнетают утилизацию глюкозы, что способствует подъему уровня глюкозы в крови. В то же время они обладают выраженным катаболическим действием, тормозя синтез белков и усиливая их распад, а также усиливая липолиз (уменьшают уровень жиров) и поступление свободных жирных кислот в кровь. Глюкокортикоиды участвуют в реакциях стресса, повышают устойчивость организма к действию раздражителей, уменьшают проницаемость сосудов и воспаление, угнетают иммунные реакции и аллергии. Кортизол необходим для создания реакции на сильные раздражители, приводящие к развитию стресса, помогает переносить состояние физиологического шока.
Мозговое вещество надпочечников. В нем синтезируются адреналин и норадреналин, которые являются гормонами срочного приспособления к действию сильных раздражителей. Адреналин и норадреналин (в соотношении 4:1) образуются из тирозина не только в мозговом веществе надпочечников, но и
всимпатических нервных окончаниях.
Многообразие эффектов адреналина и норадреналина объясняется разнообразием их рецепторов. Так, их делят на α- и β-рецепторы, каждый из которых еще делится на тип 1 и тип 2. Есть и другие типы адренорецепторов. Так,
Полесский государственный университет |
Страница 145 |

Физиология человека и животных
сужение сосудов желудочно-кишечного тракта при стрессе происходит вследствие активации α-рецепторов, а расширение сосудов в мышцах – вседствие активации β-рецепторов. Адреналин в основном действует через β- адренорецепторы. Норадреналин действует и через α-, и через β- адренорецепторы.
Период полураспада введенных катехоламинов составляет примерно 30 с. Содержание адреналина в плазме крови здорового человека в покое равно 0,05 нг/мл, а норадреналина обычно в 4 раза выше. Тяжелый стресс повышает их уровень в 10–20 раз и более.
Эффекты адреналина и норадреналина, выделяемого надпочечниками, сходны с эффектами, наблюдающимися при стимуляции симпатической нервной системы, но длятся примерно в 10 раз дольше. При стимуляции симпатических нервов некоторая часть выделившегося норадреналина попадает в кровь, составляя основное количество норадреналина крови. Продукты распада катехоламинов выводятся с мочой.
Влияние адреналина и норадреналина затрагивает практически все функции организма и в общем виде заключается в том, что при их участии мобилизуются все силы организма для противостояния чрезвычайным условиям. Так, одновременное возрастание активности симпатической нервной системы и мозгового слоя надпочечников вызывают учащение и усиление сердечных сокращений; сужение сосудов кожи и органов брюшной полости, но расширение сосудов в сердце и скелетных мышцах; ослабление сокращений желудка и кишечника; расслабление мышц бронхов; уменьшение образования мочи; стимуляцию клеточного дыхания и увеличение скорости метаболизма; ускорение ответных реакций ЦНС и эффективности приспособительных реакций. В печени усиливается гликогенолиз, мобилизуются свободные жирные кислоты, что приводит к увеличению поступления легко доступной энергии в мышцы. Необходимо подчеркнуть, что в зависимости от конкретного вида стресса происходит избирательная активация именно тех звеньев, которые нужны в данных условиях.
11. Роль надпочечных желез в реализации адаптационноприспособительной деятельности организма (стресс). Фазы стресса
Стресс – это неспецифическая реакция организма при действии любых чрезвычайно сильных факторов и проявляющаяся в виде общего адаптационного синдрома (Г. Селье, 1936). Общий адаптационный синдром, по Селье, включает в себя гипертрофию коркового вещества надпочечников, угнетение вилочковой
Полесский государственный университет |
Страница 146 |

Физиология человека и животных
железы и лимфатических желез, появление язв на слизистой желудка и двенадцатиперстной кишки. Стрессор – любой сильный агент, приводящий к развитию адаптационного синдрома. Г. Селье различал эустресс (например, сильная радость), в результате которого происходит приспособление организма к новым условиям и повышение его защитных систем, и дистресс (например, слишком сильная нагрузка или длительные отрицательные эмоции), в результате чего сопротивляемость организма снижается.
Фазы (стадии) стресса:
I фаза (аварийная, или фаза тревоги, страха) развивается в самом начале действия стрессорного фактора. Сильное эмоциональное возбуждение, развивающееся в результате действия стрессора, вызывает активацию высших вегетативных центров ЦНС, активацию симпатической нервной системы и мозгового слоя надпочечников – так называемая симпатоадреналовая реакция, которая приводит к повышению активности сердечно-сосудистой и дыхательной систем, повышению кровотока в сердце и скелетных мышцах и уменьшению кровотока в неработающих мышцах и органах. Длительность I стадии составляет 6–48 часов. Все эти реакции направлены на быструю мобилизацию функций и энергетических запасов для борьбы со стрессорным фактором. Выделяющийся адреналин не только повышает активность симпатической нервной системы, но и повышает тонус ретикулярной формации, в результате чего повышается активность коры больших полушарий, а также удлиняется период возбуждения симпатической нервной системы.
II фаза – фаза устойчивой адаптации, или резистентности. Она характеризуется снижением общей возбудимости, формированием функциональных систем, обеспечивающих управление адаптацией к возникшим новым условиям. Снижается интенсивность гормональных сдвигов, постепенно включается ряд систем и органов, первоначально не участвовавших в реакции на стрессор. Приспособительные реакции организма постепенно переключаются на более глубокий тканевой уровень. Уменьшается действие гормонов мозгового вещества надпочечников и увеличивается выделение гормонов коры надпочечников – гормонов адаптации, в результате чего активизируются процессы анаболизма и восполняются растраченные в первой фазе запасы гликогена, жиров и белков.
В этой фазе происходит мобилизация энергетических ресурсов, усиливается синтез структурных и ферментативных белков, повышается активность иммунной системы, происходит избирательное обеспечение пластическими и энергетическими материалами тех органов и систем, которые играют ведущую роль в осуществлении адаптации организма к действию стрессорного фактора.
Полесский государственный университет |
Страница 147 |
Физиология человека и животных
III фаза – фаза истощения. Она развивается в том случае, если стрессорный фактор действует слишком сильно и слишком долго. В эту стадию характер деятельности эндокринных желез похож на стадию тревоги, но если в I фазе реакция надпочечников ведет к стимуляции организма, то в III – к их истощению. Если не прекратить действие стрессора, развиваются болезнь или смерть. III фаза характеризуется большими энергетическими затратами и преобладанием процессов катаболизма (дистресс).
12. Половые железы и их внутренняя секреция. Гормональная функция семенников. Гормональная функция яичников. Половые циклы
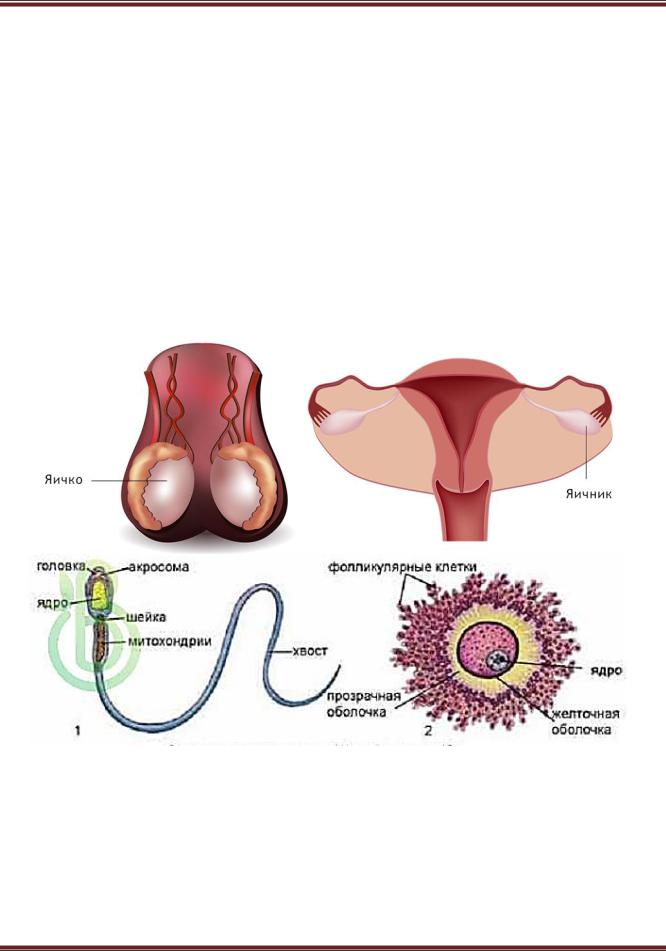
Половые железы (гонады: у женщин – яичники, у мужчин – семенники, или яички (см. рисунок 6.8)) вырабатывают половые клетки и половые гормоны.
Рисунок 6.8. − Расположение женских (яичник) и мужских (яичко) половых желез; строение сперматозоида (1) и яйцеклетки (2)
К половым гормонам относятся женские половые гормоны эстрогены (эстрон, эстриол и эстрадиол) и прогестины (в том числе прогестерон), а также мужские половые гормоны – андрогены (тестостерон, андростерон и др.). Все они синтезируются из холестерола и переносятся в крови особым глобулином,
Полесский государственный университет |
Страница 148 |

Физиология человека и животных
синтезируемым в печени – тестостерон-эстрадиол-связывающим глобулином. Гормон, связанный с белком, биологически не активен. Доля свободного, биологически активного, гормона в крови составляет не более 3 %. Повышение общего количества переносчика происходит под влиянием эстрогенов, понижение
– под влиянием андрогенов.
Женские половые гормоны – эстрогены, прогестины – вырабатываются в яичниках, а во время беременности – и в плаценте.
Как и все остальные стероидные гормоны, эстрогены и прогестины синтезируются из эфиров холестерола. Основным эстрогеном, вырабатываемым в яичниках, является 17-β-эстрадиол. Он находится в равновесии с эстроном, который в печени и плаценте может превращаться в эстриол – главный эстроген, продуцируемый плацентой. Наибольшей биологической активностью обладает 17-β-эстрадиол. После менопаузы основной гормон, который синтезируется в женском организме, – это эстрон. Он образуется в жировых клетках.
Физиологические функции эстрогенов:
1)стимулируют рост и развитие внутренних и наружных половых органов (при их недостаточности развивается инфантилизм);
2)стимулируют развитие вторичных половых признаков;
3)усиливают кровообращение в половых органах;
4)приводят к изменению слизистой оболочки матки (ускоряют процесс пролиферации эндометрия);
5)активируют процессы синтеза белка;
6)ускоряют созревание костей скелета (при раннем половом созревании рост прекращается раньше).
Прогестины – это гормоны, необходимые для развития беременности. Один из них – прогестерон. Он может синтезироваться в коре надпочечников, но основное место его образования – желтое тело, а во время беременности после 12–16 недели – плацента. Прогестерон способствует внедрению оплодотворенной яйцеклетки в стенку матки и образованию плаценты.
У небеременных женщин прогестерон участвует в регуляции полового цикла. Яйцеклетка образуется в фолликуле. Когда происходит овуляция, фолликул разрывается, яйцеклетка выходит наружу и в течение 3–4 дней готова к оплодотворению. На месте лопнувшего фолликула формируется так называемое желтое тело, в котором синтезируется прогестерон. Кроме воздействия на развитие беременности, прогестерон еще влияет на температуру тела, повышая ее на 0,4–0,6 оС. Так, в первой фазе менструального цикла, т. е. в фолликулярной фазе, ректальная температура обычно составляет 36,3–36,8 оС. В середине цикла (за 1 день до овуляции) она еще немного ниже; после овуляции (в фазе желтого
Полесский государственный университет |
Страница 149 |

Физиология человека и животных
тела) температура повышается на 0,6–0,8 оС, а за 1–2 дня до наступления менструации она опять немного снижается.
Вжелтом теле также образуется окситоцин, способствующий окончанию лютеиновой фазы цикла, а при беременности – способствующий инициации сокращений матки и началу родовой деятельности, а также релаксин, готовящий родовые пути к продвижению плода при родах.
Вфолликулярную фазу под действием вначале ФСГ, а с 9-го дня – ЛГ постепенно повышается уровень эстрогенов (максимально – за сутки до овуляции), а с 15-го дня преобладает уровень прогестерона.
Если происходит оплодотворение яйцеклетки, то прогестерон и гормоны образующейся плаценты способствуют внедрению яйцеклетки в стенку матки и начинается развитие плода. Если оплодотворения не произошло, то во II фазу менструального цикла происходит редукция желтого тела и снижается образование прогестерона под влиянием простагландинов.
Появление первого менструального цикла в современных условиях обычно происходит в 12–13 лет. Тяжелая физическая нагрузка задерживает его появление. После 45 лет секреция эстрадиола яичниками постепенно начинает снижаться. Уменьшение количества эстрогенов в менопаузе является существенным фактором развития остеопороза, при котором наблюдаются патологические костные переломы. Удаление яичников не сказывается на половой заинтересованности и активности и не влияет на половое поведение.
Мужские половые гормоны – андрогены вырабатываются и у мужчин, и у женщин в надпочечниках, немного – в яичниках у женщин, но больше всего – в семенниках у мужчин. Андрогены, как и эстрогены, образуются из холестерола под влиянием ФСГ и ЛГ. Из андрогенов самым важным является тестостерон. Его уровень в крови у мужчин достигает высоких значений перед рождением и в первые три месяца после рождения, но затем снижается. Уровень тестостерона снова повышается в период полового созревания и начинает снижаться после 50 лет. Максимальное значение тестостерона в крови отмечается в 7–9 ч. утра, а минимальное – в 24–3 часа. Секреция андрогенов в ответ на импульсную секрецию гонадотропина (ФСГ и ЛГ) происходит не постоянно, а эпизодически. В процессе метаболизма тестостерона (в основном в печени) образуются 17кетостероиды, которые выводятся с мочой. У женщин содержание 17кетостероидов в моче только на 30 % меньше, чем у мужчин.
Физиологические эффекты тестостерона:
1) участвует в развитии первичных и вторичных половых признаков; 2) стимулирует рост скелета и всех тканей, ускоряет созревание скелета и
прекращение роста в длину;
Полесский государственный университет |
Страница 150 |
