
Методички УГМУ / Хронические гепатиты
.pdf
Собственно гепатотоксические реакции (например, передозировка парацетамола) связаны с фармакологическими свойствами ЛС, зависят от дозы и стереотипны, могут развиться у любого человека с той или иной степенью тяжести.
Идиосинкразические ЛПП возникают лишь у отдельных индивидуумов,
обусловлены иммунологической реактивностью организма или генетическими особенностями, мало зависят от дозы, их клиническое течение и исходы вариабельны.
Типы ЛПП у пациентов с желтухой определяют в зависимости от показателя R.
Показатель R = АЛТ (кратность ВГН)/ЩФ (кратность ВГН).
Типы ЛПП:
гепатоцеллюлярный: R ≥ 5, АЛТ > 2 ВГН, ЩФ < ВГН;
холестатический: R ≤ 2, АЛТ < ВГН, ЩФ > 2 ВГН;
смешанный: R 2-5, АЛТ > 2 ВГН, ЩФ > 2 ВГН.
Хроническое повреждение печени - длительность заболевания более 3
месяцев при гепатоцеллюлярном типе ЛПП, более 6 месяцев - при холестатическом типе ЛПП.
Степень тяжести ЛПП (по G.P. Aithal и соавт., 2011):
1.Легкая - повышение активности АЛТ или ЩФ, уровень общего билирубина < 2ВГН.
2.Умеренная - повышение активности АЛТ или ЩФ, уровень общего билирубина ≥ 2ВГН, клинические симптомы (слабость, тошнота,
рвота, боль в правом верхнем квадранте живота, зуд, кожная сыпь,
желтуха, отсутствие аппетита, потеря массы тела)
3.Тяжелая - повышение активности АЛТ или ЩФ, уровень общего билирубина ≥ 2ВГН и одно из нижеследующего: МНО ≥ 1,5; асцит или энцефалопатия; недостаточность второго органа после печени вследствие ЛПП.
41
4. Фатальная или требующая трансплантации - смерть или трансплантация печени как ее альтернатива.
Для оценки связи между ЛС и фактом повреждения печени применяются различные шкалы, в том числе RUCAM
(http://farmacologiaclinica.info/scales/CIOMS-RUCAM/).
Диагностика ЛПП включает следующее:
оценку интервала между началом приема ЛС и ЛПП;
клинические симптомы;
длительность и течение периода восстановления;
оценку конкретных факторов риска;
исключение других причин поражения печени;
учет предшествующих данных о гепатотоксичности ЛС.
Диагноз ЛПП является диагнозом исключения и, как правило, требует всестороннего обследования больного для исключения альтернативной этиологии заболеваний печени.
Дифференциальная диагностика проводится с острыми и хроническими вирусными гепатитами, алкогольной и неалкогольной жировой болезнью печени, аутоиммунными и наследственными болезнями печени. В
перечень обязательных обследований, которые назначаются пациентам с подозрением на лекарственное поражение печени, входят лабораторно-
инструментальные исследования: клинический анализ крови (эозинофилия);
биохимическое исследование сыворотки крови (АЛТ, АСТ, ЩФ, ЛДГ ГГТП,
билирубин, альбумин, холинэстераза, общий холестерин); коагулограмма:
протромбиновое время и МНО; иммуноглобулины классов IgG, IgA, IgM;
антинуклеарные антитела (ANA); антимитохондриальные антитела (AMA или
M2). Исключение поражения печени вирусной природы: маркеры вирусных гепатитов; УЗИ органов брюшной полости. Алгоритм действий при подозрении на ЛПП представлен на рисунке 14.
42
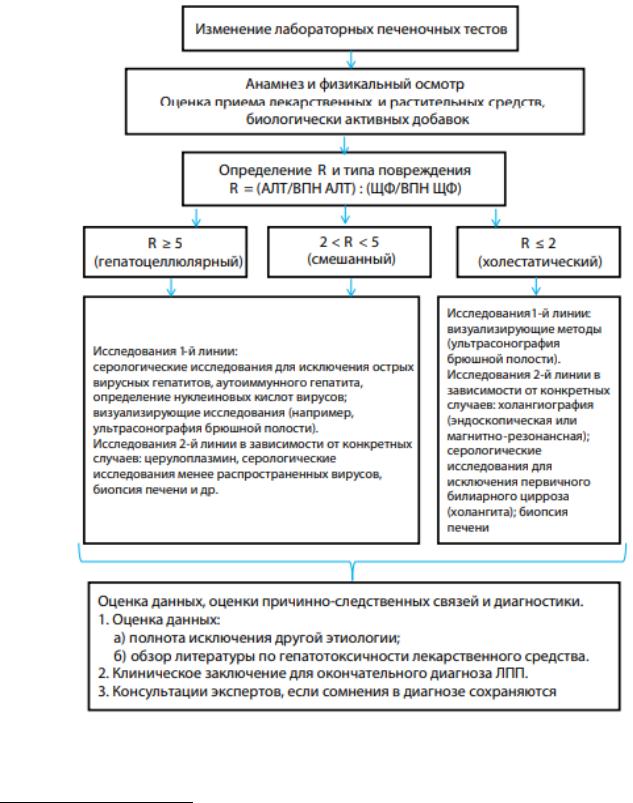
Рис. 14. Алгоритм действий при подозрении на ЛПП (по рекомендациям
ACG, 2014, c изменениями)14
14 Ивашкин В. Т., Барановский А. Ю., Райхельсон К. Л. с соавт. Лекарственные поражения печени (клинические рекомендации для врачей) [Электронный ресурс] // Сайт «Российский журнал гастроэнтерологии, гепатологии, колопроктологии («Russian Journal of Gastroenterology, Hepatology, Coloproctology»)». URL: https://www.gastro- j.ru/jour/article/viewFile/332/266 (дата обращения: 10.08.2020). Доступен также журнал: «Российский журнал гастроэнтерологии, гепатологии, колопроктологии», 2019, № 1, с. 101–
131.
43
Лечение ЛПП. При подозрении на ЛПП желательно отменить все подозреваемые в развитии заболевания ЛС, если риск от их назначения не превышает пользу. Повторного назначения ЛС, подозреваемых в развитии ЛПП, следует избегать. Исключением являются жизнеугрожающие ситуации,
когда препарат назначается по жизненным показаниям и ему не существует альтернативы.
Если курс лечения ЛС требуется продолжать, следует руководствоваться следующим. Подозреваемые в развитии заболевания ЛС должны быть отменены при:
1)повышении активности AЛT или AСT > 8 ВГН;
2)повышении активности AЛT или AСT > 5 ВГН более 2 недель;
3)повышении активности AЛT или AСT > 3 ВГН и содержание общего билирубина > 2 ВГН или МНО > 1,5;
4)повышении активности AЛT или AСT > 3 ВГН в сочетании с появлением слабости, тошноты, рвоты, болей или болезненности при пальпации в правом верхнем квадранте живота, лихорадки, сыпи и/или эозинофилии (>5 %).
Не существует универсальных препаратов-антидотов, которые могли бы эффективно использоваться в лечении любых форм ЛПП.
N-ацетил L-цистеин - единственный доказанный антидот при ЛПП,
вызванном передозировкой парацетамола. Наиболее часто используемая схема назначения: 1) пероральный 72-часовой режим: насыщающая (ударная) доза
140 мг/кг, далее 70 мг/кг каждые 4 часа (до 72 ч); 2) внутривенный 21-часовой режим: насыщающая (ударная) доза в виде инфузии 150 мг/кг в течение 1 ч,
далее 50 мг/кг в течение 4 ч, затем 100 мг/кг в течение 16 ч.
Бициклол в дозе 25 мг 3 раза в сутки в течение 4-х недель и более может назначаться для профилактики и лечения ЛПП, индуцированных приемом статинов, противотуберкулезных препаратов, в онкологической практике для профилактики побочных действий полихимиотерапии.
44
Пациентам с холестатическим ЛПП показаны УДХК или адеметионин,
хотя неопровержимые доказательства преимуществ этих препаратов отсутствуют.
Адеметионин: 1 этап: 800 мг в сутки внутривенно в течение 2-х недель.
2 этап: 800-1600 мг перорально в сутки в 2 этапа в течение 4-х недель.
Возможен более длительный прием.
УДХК: 13-15 мг/кг в сутки в 2-3 приема. Возможет длительный многомесячный прием до разрешения явлений холестаза.
Эссенциальные фосфолипиды: внутривенное введение от 500-1000мг в течение 7-10 дней с последующим переходом на прием внутрь в дозе 1800
мг/сутки, разделенной на три приема. Длительность определяется выраженностью цитолитического синдрома и составляет 4-12 недель.
Возможно изначальное назначение препарата внутрь.
Ремаксол рекомендуется при полихимиотерапии в онкологии: для профилактики ЛПП - 400 мл внутривенно капельно 1 раз в сутки не менее 4
инфузий; для лечения ЛПП - 400 мл внутривенно капельно 2 раза в сутки не менее четырех дней после каждого курса; для лечения и профилактики ЛПП,
индуцированными противотуберкулезными препаратами: 400мл внутривенно 1
раз в сутки в течение 10 дней.
Таурин (2-аминоэтансульфоновая кислота) 1000 мг/сут в течение месяца может рассматриваться в качестве средства для профилактики и лечения
CYP2E1-ассоциированных повреждений печени, в том числе при передозировке парацетамола, у пациентов, получающих противотуберкулезную терапию, терапию противогрибковыми препаратами.
Фолиевая кислота обладает эффективностью в лечении ЛПП, вызванного приемом метотрексата. В исследованиях она назначалась пациентам в течение первых 24 ч от момента его приема (из расчета 0,25–0,5 мг на каждый миллиграмм метотрексата).
45
L- орнитин L- аспартат (LOLA) может быть использован при лекарственных гепатитах в случае наличия у пациентов печеночной
энцефалопатии.
Профилактика ЛПП. Целесообразно контролировать уровень биохимических показателей состояния печени в сыворотке крови с интервалом
4–6 недель, особенно в течение первых 6 месяцев лечения лекарственным средством, обладающим гепатотоксическим действием.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПРИ ЗАБОЛЕВАНИЯХ ПЕЧЕНИ
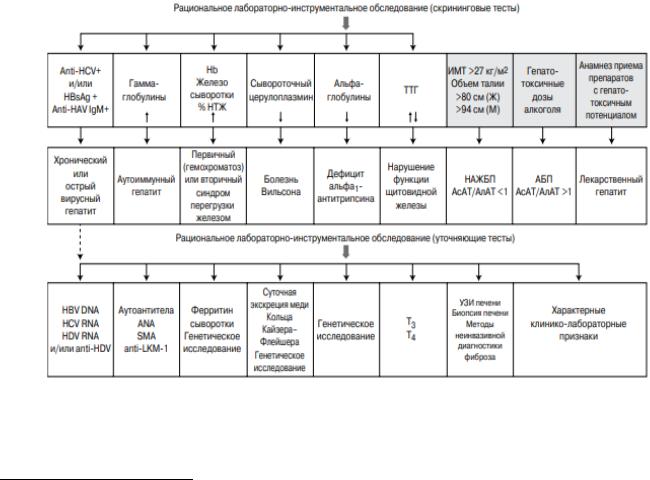
Для уточнения генеза патологии печени необходим тщательный сбор анамнеза, рациональное использование лабораторных тестов, инструментальных методов, в ряде случаев — выполнение биопсии печени
(рис. 15).
Рис. 15. Дифференциальный диагноз при заболеваниях печени15
15 Алгоритмы диагностики и лечения в гепатологии. Справочные материалы / В.Т. Ивашкин, М.В. Маевская, М.С. Жаркова, И.Н. Тихонов, Е.А. Федосьина, Ч.С. Павлов. – М. : МЕДпреcс-информ, 2016. – 176 с.
46
СИТУАЦИОННЫЕ ЗАДАЧИ
Задача 1
У больного 54 лет при обследовании по эпидемическим показаниям был обнаружен HBsAg в крови.
Из анамнеза установлено, что впервые HBsAg был обнаружен год назад,
когда больной лечился в стационаре по поводу язвенной болезни желудка.
Несколько лет отмечает быструю утомляемость, снижение трудоспособности,
чувство тяжести в правом подреберье. Перенесенный в прошлом вирусный гепатит отрицает.
Состояние удовлетворительное. Индекс массы тела - 29 кг/м2. Кожные покровы обычной окраски, чистые. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, ЧСС 72 удара в минуту, АД 130/80 мм рт.
ст. При пальпации живот мягкий, безболезненный. Печень на 1,5 см ниже реберной дуги, размеры по Курлову 11 х 9 х 8 см
В клиническом анализе крови и мочи отклонений не выявлено. HBsAg +,
HBеAg (+), HBV ДНК 3000 МЕ/мл. В биохимическом анализе крови отмечается повышение АЛТ в 5раза выше нормы, АСТ в 4 раза выше нормы при нормальных значениях общего белка, протромбина, холестерина, мочевины,
креатинина, билирубина.
По данным УЗИ органов гепатопанкреатодуоденальной зоны диаметр портальной и селезеночной вены в пределах нормальных значений. Площадь селезенки 45 см2. Эластография печени: соответствует фиброзу F2 (по шкале МETAVIR).
Вопросы и задания
1.Какой наиболее вероятный диагноз?
2.Обоснуйте поставленный диагноз.
3.Составьте и обоснуйте план дополнительного обследования пациента.
4.Обоснуйте назначение медикаментозного и немедикаментозного лечения данного пациента.
47

Задача 2
Женщина 27 лет, обратилась к врачу-терапевту с жалобами на общую слабость, повышенную утомляемость, одышку при повышенной нагрузке,
тупые ноющие боли в области правого подреберья, боли в суставах, повышение температуры до 37,8º.
Пациентка считает себя больной в течение последних трех недель.
Операций, гемотрансфузий не было. Лекарственные средства, биологические добавки, алкоголь не употребляла.
При осмотре: состояние удовлетворительное; рост 178 см, вес 79 кг, ИМТ
24,9 кг/м2. Кожные покровы желтушной окраски, склеры иктеричны;
выявляются телеангиэктазии на груди.. В лѐгких дыхание ослабленное, хрипов нет. Частота дыхательных движений – 19 в минуту. Тоны сердца приглушены,
ритм правильный. ЧСС 90 в 1 минуту; АД 130/80 мм рт.ст. Язык влажный,
обложен белым налѐтом у корня. Живот мягкий, при поверхностной пальпации умеренно болезненный в области правого подреберья. Размеры печени по Курлову: 16х14х11 см, уплотнена, при глубокой пальпации печень плотноватой консистенции, определяется умеренная болезненность. Селезенка выступает на
2 см из-под края рёберной дуги.
Общий анализ крови: эритроциты – 3,2×1012/л; лейкоциты – 4,3×109/л;
нейтрофилы сегментоядерные – 52%; нейтрофилы палочкоядерные – 3%;
лимфоциты – 36%; моноциты – 6%; эозинофилы – 3%; базофилы – 1%; Нb –
118 г/л; тромбоциты – 101×109/л; СОЭ – 44 мм/ч.
Биохимия крови: общий билирубин 104 мкмоль/л; прямой билирубин 56
мкмоль/л; АЛТ 366 ед/л; АСТ 504 ед/л; ГГТП 89 ед/л; ЩФ 98 ед/л; ХС-ЛПНП
2,8 ммоль/л; ХС-ЛПВ– 1,5 ммоль/л; глюкоза 5,0 ммоль/л; креатинин 62
мкмоль/л; мочевина 2,8 ммоль/л; альбумин 44 г/л; общий белок 71,5 г/л; альфа- 1-глобулины 4%; альфа-2-глобулины 9%; бета-глобулины 11%; γ-глобулины
32% г/л; Иммуноферментный анализ (исследование крови на маркѐры гепатитов В, С): НВsAg (-); анти-НВs (-); анти-НВсIgG (-); HBeAg (-); анти-НВе
(-); анти-НВсIgМ (-); антиHCV – отриц. Эластометрия печени: определена
48

стадия F2 (по шкале МETAVIR), умеренный фиброз. Кал на скрытую кровь – отриц. Рентгенологическое исследование лѐгких: в синусах небольшое количество выпота, дисковидные ателектазы, выпот в перикарде.
Вопросы и задания:
1.Поставьте предварительный диагноз.
2.Каков механизм данного заболевания? Какова форма желтухи?
3.Какие характерные иммунологические показатели?
4.Каковы принципы терапии?
Задача 3
Пациентка, 36 лет предъявляет жалобы: слабость, быстрая утомляемость,
отсутствие аппетита, тяжесть в правом подреберье, кожный зуд, температура
37,8 °С.
Анамнез: пациентка считает себя больной в течение нескольких лет,
когда впервые появилась слабость, стала нарастать утомляемость, снижаться работоспособности. Также в течение двух лет беспокоит тяжесть в правом подреберье, кожный зуд. Периодически пациентка замечала боли в коленных суставах, повышение температуры тела до субфебрильных цифр. При расспросе пациентка отметила нарушение менструальной функции в течение последнего года.
Объективное обследование: общее состояние средней тяжести, сознание ясное. Питание пониженное (рост – 176 см, вес – 58 кг). Кожные покровы со следами расчесов, лицо, ладони гиперемированы. Склеры иктеричны, на груди,
шее – сосудистые звездочки, на голенях – мелкие геморрагические высыпания.
Периферические лимфатические узлы не пальпируются. В легких дыхание везикулярное, хрипов нет, ЧДД 20 в мин. Границы сердца в пределах нормы.
Тоны сердца ясные, ритм правильный. Пульс 88 уд./мин, ритмичный, АД
120/80 мм рт. ст. Язык влажный, слегка обложен желтоватым налетом. Живот мягкий, умеренно болезненный в правом подреберье. Печень выступает на 5 см из-под края реберной дуги, край болезненный, плотно-эластической
49
консистенции. Селезенка не увеличена. Симптом поколачивания по поясничной области отрицательный.
Клинический анализ крови: эритроциты 3,96×1012/л, гемоглобин – 120 г/л,
лейкоциты 6,3×109/л, СОЭ 54 мм/ч.
Биохимический анализ крови: билирубин 120,0 мкмоль/л (прямой 88,0
мкмоль/л, непрямой 32,0 мкмоль/л), холестерин 7,9 ммоль/л, альбумины 36%, γ-
глобулины до 3 ВГН, повышение АЛТ до 7 ВГН, АСТ – до 6 ВГН, щелочная фосфатаза – до 2 ВГН, глюкоза 5,5 ммоль/л, сывороточное железо 25 мкмоль/л, LE-клетки в низком титре, тканевые антитела к гладкой мускулатуре (SMA) 1 : 160. Маркеры вирусных гепатитов В, С и D отрицательные.
Вопросы и задания:
1.Какой наиболее вероятный диагноз?
2.Обоснуйте поставленный диагноз.
3.Обоснуйте назначение лечения данной пациентки.
Задача 4
Пациент Н., 39 лет, направлен к гепатологу с целью выяснения причины повышения активности аминотрансфераз. За три года до обращения перенес острый гепатит В, выписан с нормальными биохимическими показателями.
Алкоголем не злоупотребляет, лекарственные препараты не принимает.
Во время диспансеризации при биохимическом исследовании крови отмечено значительное повышение активности АЛТ до 10 ВГН и АСТ до 9
ВГН. При исследовании сывороточных маркеров вирусов гепатитов В и С получена следующая картина: HBsAg (+), HBeAg (-), анти-HBcor Jg G (+), анти-
НВсог Jg M (-), HBV ДНК (-), анти-HCV (-), HCV РНК (-).
Дополнительно определены маркеры вируса гепатита D. Выявлены суммарные антитела к HDVAg и HDV РНК. При пункционной биопсии печени выявлен гепатит высокой гистологической активности с тяжелым фиброзом
(индекс гистологической активности -14 баллов, индекс фиброза - 3 балла по системе Knodell).
50
