- •Экзаменационные вопросы по дисциплине «факультетская терапия» раздел «кардиология»
- •Атеросклероз: определение, эпидемиология, факторы риска, патогенез, патоморфология, классификация по стадиям.
- •Атеросклероз: факторы риска, клиника, диагностика, классификация типов дислипидемий по Фридрексону, воз.
- •Атеросклероз: принципы немедикаментозной и медикаментозной терапии. Профилактика.
- •Ибс. Нестабильная стенокардия. Определение. Понятие о нестабильной атеросклеротической бляшке. Классификация по ю. Браунвальду, Ризику. Принципы диагностики.
- •Ибс. Острый коронарный синдром без элевации сегмента st. Определение. Патогенез. Принципы диагностики.
- •Ибс. Острый коронарный синдром без элевации сегмента st. Определение. Стратификация риска (шкала grase, клинические принципы). Тактика лечения. Реваскуляризация.
- •Ибс. Острый коронарный синдром с подъемом (элевацией) сегмента st. Определение. Патогенез. Принципы диагностики.
- •Ибс. Острый коронарный синдром с подъемом (элевацией) сегмента st. Определение. Виды реваскуляризации миокарда. Тактика выбора способа реваскуляризации.
- •Ибс. Инфаркт миокарда. Определение. Этиология и патогенез. 5 типов инфаркта миокарда. Классификация инфаркта миокарда. Патоморфологические и клинические периоды инфаркта миокарда.
- •Ибс. Инфаркт миокарда. Определение. Лабораторно-инструментальные методы диагностики. Клинические формы инфаркта миокарда. Дифференциальная диагностика. Критерии диагностики.
- •Гипертоническая болезнь. Дифференциальный диагноз первичной и вторичных артериальных гипертензий.
- •Гипертоническая болезнь. Понятие об истинной и ложной рефрактерной артериальной гипертензии, злокачественной артериальной гипертензии. Гипертонические кризы: классификация. Принципы лечения.
- •Хроническая сердечная недостаточность (хсн). Определение. Принципы медикаментозного и немедикаментозного лечения больных хсн с сохранной фракцией выброса левого желудочка. Прогноз.
- •Миокардиты. Определение. Классификация - этиологическая, патогенетическая, патоморфологическая, клинико-морфологическая. Принципы немедикаментозного и медикаментозного лечения. Прогноз.
- •Гипертрофическая кардиомиопатия: определение, молекулярно-генетическая основа, морфология, патогенез и патофизиология. Клиника, диагностика, принципы лечения.
- •Перикардиты. Определение. Принципы лечение острого перикардита, рецидивирующего перикардита, констриктивного перикардита. Перикардиоцентез.
- •Тампонады сердца: определение, этиология, клиника, диагностика. Прогноз
- •2. Экстракардиальные:
- •3. Идиопатические
- •1. Синоатриальная блокада.
- •5. Асистолия желудочков.
- •Нарушения ритма сердца – экстрасистолия: определение экстрасистолии, этиология, классификация, клиническая картина, экг – критерии. Принципы лечения.
- •Раздел «ревматология»
- •Подагра. Определение. Стадии развития подагры. Нефармакологическое лечение. Лечение острого приступа подагрического артрита. Антигиперурикемическая терапия.
- •Раздел «пульмонология»
- •Хроническая обструктивная болезнь легких / хобл /. Этиология. Факторы риска. Роль табакокурения. Патогенетические этапы развития хобл. Бронхитическая триада.
- •Хобл: классификация gold (последняя редакция). Клинические фенотипы. Стандарт инструментальной и лабораторной диагностики хобл.
- •Принципы лечения хобл в фазу обострения и ремиссии. Классификация бронходилятаторов. Профилактика хобл.
- •Хобл: диагностика осложнений. Принципы лечения дыхательной недостаточности и декомпенсированного легочного сердца
- •Хобл: особенности бронхообструктивного синдрома. Дифференциальный диагноз с бронхиальной астмой.
- •Принципы лечения бронхообструктивного синдрома при хобл. Показания к назначению системных глюкокортикоидных гормонов.
- •Бронхиальная астма / ба /. Определение. Классификация ginа (последняя редакция). Особенности бронхообструктивного синдрома. Критерии диагностики ба.
- •Принципы лечения бронхиальной астмы. Ступенчатая схема лечения.
- •Бронхиальная астма / ба /. Факторы риска. Патогенетические механизмы бронхообструкции
- •Бронхиальная астма / ба /, атопическая форма. Определение. Ранняя и поздняя аллергические реакции. Патогенез атопической ба. Особенности клиники.
- •Атопическая бронхиальная астма: принципы лечения. Классификация бронходилататоров, механизм их действия. Профилактика
- •Бронхиальная астма / ба /. Дифференциальный диагноз с хобл. Стандарт обследования больного ба. Роль пикфлуометрии и спирографии для диагностики и оценки эффективности терапии. Профилактика ба.
- •Пневмония. Определение. Классификация. Этиология домашней и нозокомиальной пневмонии. Критерии диагностики пневмонии.
- •Пневмония: осложнения легочные, внелегочные. Принципы лечения инфекционно-токсического шока.
- •Пневмония. Определение. Патогенез, клиника пневмоний, вызванных микоплазмой, легионеллой, хламидиями. Критерии их диагностики.
- •Пневмонии, вызванные микоплазмой, легионеллой, хламидиями: особенности клинической картины, принципы лечения. Профилактика.
- •Нозокомиальная пневмония, определение. Этиология, патогенез, клиника. Диагностика.
- •Нозокомиальная пневмония: принципы лечения. Профилактика нозокомиальной пневмонии.
- •Респираторные и общие интоксикационные синдромы при пневмонии. Дифференциальный диагноз пневмонии с туберкулезом легких, раком. Профилактика домашней пневмонии.
- •1. Легочные проявления пневмонии:
- •2. Внелегочные проявления пневмонии
- •Idsa/ats критерии тяжелой вп
- •I. Природные пенициллины
- •II. Цефалоспорины
- •III. Макролиды
- •Астматический статус: причинная обусловленность, патогенез, классификация. Клиника в зависимости от стадии. Принципы лечения.
- •Раздел «анемии»
- •Анемия: определение. Классификация. Критерии диагностики анемий. Общеанемические (гипоксические) синдромы. Стандарт лабораторно- инструментального обследования больного анемией.
- •1. Анамнез, для выявления возможной причины анемии (наследственность, провоцирующие факторы).
- •2. Обследование, определение варианта анемии.
- •3. Определение основного заболевания, приведшего к анемии:
- •Железодефицитная анемия. Определение. Классификация. Причины.
- •Cидеропенический синдром. Лабораторные критерии диагностики железодефицитной анемии.
- •Железодефицитная анемия: принципы ферротерапии. Осложнения лечения. Показания для переливания крови. Профилактика.
- •Железодефицитные состояния и железодефицитная анемия. Дифференциальный диагноз.
- •Стандарт обследования больных с анемией.
- •Дифференциальный диагноз анемий: железодефицитной, мегалобластной, гемолитической, апластической. Раздел «гастроэнтерология»
- •Хронический гастрит. Факторы риска, этиология и патогенез. Классификация olga. Хронический аутоиммунный гастрит /тип а/. Особенности патогенеза, клиники. Критерии диагностики. Принципы лечения
- •Хронический гастрит. Определение. Киотская классификация. Методы диагностики пилорических геликобактеров
- •Хронический гастрит. Определение. Гастрит, ассоциированный с геликобактериозом /тип в/. Патогенез, клинико-лабораторная диагностика.
- •Хронический гастрит, ассоциированный с геликобактериозом /тип в/. Принципы лечения. Антигеликобактерная терапия.
- •Язвенная болезнь. Принципы и схемы лечения геликобактерзависимых форм /терапия первой и второй линии/. Профилактика рецидивов.
- •Язвенная болезнь. Определение. Факторы риска. Классификация. Местные факторы агрессии и защиты.
- •Язвенная болезнь желудка. Особенности патогенеза, клиники, диагностики и лечения. Осложнения.
- •Язвенная болезнь. Определение. Геликобактерная инфекция как патогенетический фактор развития язвенной болезни: современные представления. Клиника и диагностика язвенной болезни дпк.
- •Язвенная болезнь желудка и дпк. Принципы лечения. Профилактика.
- •Язвенная болезнь желудка и дпк. Осложнения. Лабораторно-инструментальная диагностика.
- •Хронический гастрит /тип с/. Этиология и патогенез, клиника. Диагностика.
- •Хронический токсико-химический гастрит /тип с – рефлюкс-гастрит/: принципы лечения. Профилактика гастритов.
- •Хронический панкреатит. Определение. Классификация. Особенности патогенеза, клиники алкогольного панкреатита. Лабораторно-инструментальная диагностика.
- •Хронический панкреатит. Классификация tigar-o. Принципы лечения. Профилактика.
- •Хронический панкреатит. Определение. Основные клинические синдромы. Методы диагностики функциональной недостаточности поджелудочной железы. Принципы лечения. Профилактика.
- •Хронический панкреатит. Классификация. Дифференциальный диагноз.
- •Хронический панкреатит. Этиология и патогенез билиарнозависимого панкреатита. Лабораторно-инструментальная диагностика. Лечение.
- •Дисфункции желчевыводящих путей. Классификация. Клиника. Лабораторно-инструментальная диагностика. Дифференцированное лечение
- •Дисфункции желчевыводящих путей. Дисфункция сфинктера Одди. Диагностика. Дифференцированное лечение.
- •1)Скрининговые (обязательные)
- •Хронический бескаменный холецистит. Классификация. Диагностика: клинические симптомы 1, 2, 3 групп; инструментальные и лабораторные методы диагностики холецистита.
- •Этиология и патогенез
- •2. С нарушением тонуса сфинктерного аппарата внепеченочных желчных путей (вжп):
- •«Маски» хронического холецистита
- •!!!Физикальная диагностика: выявление болевых точек на коже при пальпации и перкуссии и их характеристика (Циммерман я.С., Головской б.В., 1973, 1984):
- •Лабораторная диагностика
- •Динамическая сцинтиграфия гепато-билиарной системы
- •Желчнокаменная болезнь, первая стадия - билиарный сладж. Клиника. Диагностика. Лечение. (1)Билиарный сладж (бс)
- •Факторы, способствующие перенасыщению желчи холестерином.
- •Факторы, способствующие осаждению холестерина в желчи.
- •Факторы, приводящие к нарушению функции желчного пузыря(сокращение, всасывание, секреция).
- •Билиарный сладж: принципы терапии:
- •Впервые выявленный бс в форме взвешенных гиперэхогенных частиц, при отсутствии клинической симптоматики:
- •2. Бс в форме эхонеоднородной желчи с наличием сгустков и зж вне зависимости от клинической симптоматики - консервативная терапия:
- •Хронический бескаменный холецистит. Этиология, патогенез. Клиника. Клинические «маски».
- •Этиология и патогенез
- •2. С нарушением тонуса сфинктерного аппарата внепеченочных желчных путей (вжп):
- •«Маски» хронического холецистита
- •Хронический бескаменный холецистит. Дифференциальный диагноз с жкб. Принципы лечения бескаменного хронического холецистита. Лечение
- •Принципы лечени хх
- •Медикаментозная терапия хбх
- •Симптоматическая терапия
- •Прием урсофалька для профилактики образования камней
- •Хронический гепатит. Определение. Классификация. Аутоиммунный гепатит. Патогенез. Критерии клинико-лабораторной диагностики.
- •Аутоиммунный гепатит. Дифференциальный диагноз. Принципы лечения. Профилактика.
- •Хронический гепатит. Определение. Классификация. Вирусные гепатиты. Вирусологическая диагностика.
- •1. Вирусный гепатит в (hbv)
- •Хронический вирусный гепатит. Принципы противовирусной терапии. Профилактика вирусных гепатитов.
- •Хронический гепатит. Определение. Классификация. Основные клинико-лабораторные (биохимические) синдромы. Инструментальные методы диагностики.
- •Принципы лечения хронических гепатитов.
- •Хронический лекарственный гепатит. Этиология, патогенез. Методы определения активности процесса и степени фиброза печени.
- •Циррозы печени. Определение, классификация. Основные клинические синдромы. Лабораторно-инструментальная диагностика.
- •Циррозы печени: первичный и вторичный биллиарный цирроз. Патогенез, клиника, дифференциальная диагностика. Лабораторно-инструментальная диагностика. Прогноз.
- •4.Кровотечения из варикозно расширенных вен:
- •Метаболические циррозы: гемахроматоз, болезнь Вильсона. Патогенез, клинические синдромы. Лабораторно-инструментальная диагностика. Принципы лечения
- •Синдром функциональной диспепсии (сфд). Римские критерии IV. Клинические варианты. Дифференциальная диагностика. Стандарт обследования. Синдромы «тревоги". Принципы лечения.
- •Синдром раздраженной кишки (срк). "Римские критерии IV". Клинические формы. Дифференциальный диагноз. Диагностика. Синдром "тревоги". Принципы лечения.
- •Хронические энтериты. Этиология, патогенез. Лабораторно-инструментальная диагностика. Принципы лечения.
- •Хронические энтериты, классификация. Основные клинические синдромы. Дифференциальный диагноз.
- •Ферментопатии: целиакия, определение, патогенез, клиника. Лабораторно-инструментальная диагностика. Дифференциальный диагноз. Принципы лечения
- •Хронический колит. Классификация. Основные клинические синдромы. Лабораторно-инструментальная диагностика, дифференциальный диагноз. Принципы лечения. Профилактика
- •Дисбиоз кишечника, облигатная, транзиторная, факультативная микрофлора кишечника. Степени дисбиоза. Клиника. Диагностика, принципы лечения.
- •Язвенный колит, этиология, патогенез, клиника. Классификация.
- •Язвенный колит. Лабораторно-инструментальная диагностика. Осложнения.
- •Воспалительные заболевания кишечника (язвенный колит, Болезнь Крона): принципы лечения (основные базисные препараты).
- •Болезнь Крона. Этиология, патогенез. Клиника (кишечные, внекишечные проявления). Классификация.
- •Болезнь Крона. Лабораторно-инструментальная диагностика. Осложнения.
- •Гэрб, определение, этиология, предрасполагающие факторы, патогенез. Клиника (пищеводные и внепищеводные симптомы). Инструментальная диагностика. Дифференциальный диагноз
- •Гэрб: Эндоскопическая классификация. Осложнения, принципы лечения. Профилактика
- •Алкогольная и неалкогольная жировая болезнь печени. Этиология, патогенез. Лабораторно-инструментальная диагностика. Принципы лечения.
- •Раздел «нефрология»
- •Хронический гломерулонефрит. Определение. Патогенез основных клинических синдромов: мочевого, гипертензивного, нефротического, отёчного. Принципы терапии.
- •Хронический гломерулонефрит. Клинические варианты: латентный и гематурический. Патоморфология. Характеристика протеинурии и гематурии. Диагностика. Принципы терапии.
- •Хронический гломерулонефрит. Клинический вариант - гипертензивный. Патоморфология. Патогенез гипертензивного синдрома. Дифференциальная диагностика с гипертонической болезнью. Принципы терапии.
- •Хронический гломерулонефрит. Клинический вариант - нефротический. Патоморфология. Патогенез формирования компонентов нефротического синдрома. Диагностика. Принципы терапии.
- •Хроническая болезнь почек. Определение. Факторы риска. Патогенез. Классификация по стадиям, степени альбуминурии.
- •Хроническая болезнь почек. Определение. Диагностика. Медикаментозная и немедикаментозная терапия. Экстракорпоральные методы лечения. Показания для хронического гемодиализа. Прогноз.
Циррозы печени. Определение, классификация. Основные клинические синдромы. Лабораторно-инструментальная диагностика.
Цирроз печени – это диффузный процесс, характеризующийся фиброзом с трансформацией структуры печени и образованием узлов регенерации.
Классификация циррозов печени (ЦП)
По этиологии
1. Вирусный ЦП: вирусы гепатитов В, D, С.
2. Лекарственно-индуцированный ЦП. (не часто)
3. Алкогольный ЦП.
4. Метаболический – генетически обусловленный ЦП (при идиопатическом гемохроматозе, гепато-церебральной дистрофии, врожденном дефиците альфа-1-антитрипсина и др.).
5. Первичный билиарный ЦП.
6. Вторичный билиарный ЦП (при хронической обструкции внепеченочных желчных путей, хроническом склерозирующем холангите и др.).
7. Застойный ЦП (при пассивном венозном застое в печени).
8. Криптогенный ЦП (невыясненной этиологии, включая исход аутоиммунного гепатита).
По клиническим признакам
1. Стадии ЦП: а) начальная (скрытая); б) выраженных клинических проявлений; в) терминальная.
2. Активность процесса: а) активный ЦП (с минимальной, умеренной, высокой активностью); б) неактивный ЦП.
3. Степень печеночноклеточной (функциональной) недостаточности: а) легкая (компенсированная); б) средней тяжести (субкомпенсированная); в) тяжелая (декомпенсированная).
4. Форма портальной гипертензии: а) скрытая; б) умеренная; в) развернутая (клинически выраженная) и ее тип: а) внутрипеченочная; б) подпеченочная (предпеченочная); в) надпеченочная (постпеченочная); г) смешанная
По морфологическим признакам
1. Микронодулярный ЦП.
2. Макронодулярный ЦП.
3. Смешанный (микро-, макронодулярный).
Осложнения ЦП
1. Отечно-асцитический синдром.
2. Геморрагический синдром (кровотечения из варикозно расширенных вен пищевода и желудка, из геморроидальных вен).
3. Печеночная энцефалопатия (стaдия) и кома.
4. Формирование цирроза – рака печени (гепатоцеллюлярной карциномы).
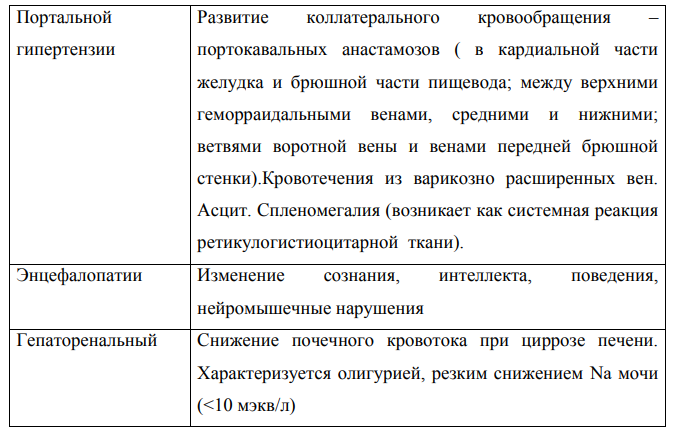
Основные клинические синдромы:
Астено-вегетативный синдром
Диспепсический синдром
Холестатический синдром
Портальная гипертензия
Геморрагический синдром
Поченочно-клеточная недостаточность

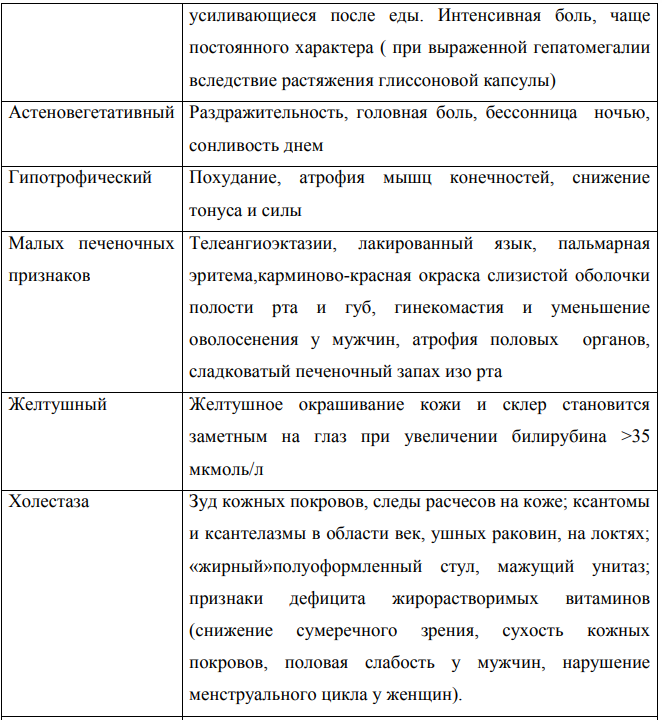

Выделяют три последовательные стадии ЦП — компенсации, субкомпенсации и декомпенсации .
1.Начальная стадия – компенсированный ЦП диагносцируется инструменально и морфологически. Сочетаются симптомы гепатита и симптомы малой печеночной недостаточности (астения, интоксикация, диспепсия, холестаз).
2. Вторая стадия ( субкомпенсации) - стадия сформировавшегося цирроза с признаками портальной гипертензии: стойкий метеоризм, спленомегалия, гиперспленизм, варикоз вен, асцит,печеночная недостаточность проявлющаяся появлением телеангиоэктазий -«сосудистых звездочек», «печеночные ладони» , контрактуры Дюпюитрена, гинекомастия и др. У пациента в эту стадию имеются не только жалобы, но и объективные выше перечисленные клинические симптомы, субфебрилитет. Однако эти симптомы выражены незначительно. Это относится и к лабораторным сдвигам — небольшая гипоальбуминемия, нерезкие отклонения в осадочных пробах, некоторое повышение энзимных тестов.
3.Третья стадия (декомпенсация). Выше изложенные симптомы прогрессируют, латентны к консервативной терапии, нарастает печеночная недостаточность и энцефалопатия. Для декомпенсированного ЦП характерны выраженные проявления печеночной недостаточности - прогрессирующая интоксикация, желтуха, признаки портальной гипертензии, геморрагический синдром, гиперспленизм. Важным показателем активности ЦП является высокая интенсивность мезенхимально-воспалительного синдрома.
Диагностика цирроза печени:
ОАК,ОАМ, качественные реакции на содержание билирубина и уробилина, ПТИ
БАК: билирубин и его фракции, общий белок и его фракции, мочевина, креатинин, активность АСТ и АЛТ, ЩФ, Гамма-глютамилтранспептидаза, ХС, ТГ, фракции ЛП, мочевая кислота, глюкоза, тимоловая и сулемовая пробы, коагулограмма
ФЭГДС
УЗИ органов брюшной полости
КТ, радиоизотопное сканирование печени, лапароскопия с биопсией ( по показаниям)
Физикальное обследование — оценка поведения (вялый, раздражительный, агрессивный), осмотр кожных покровов (окраска, наличие телеангиоэктазий, геморрагий, следов расчесов). При пальпации печень чаще увеличена, край плотный, «шнуркообразный», болезненный при застойной печени, присоединении холангита, гнойных осложнений. Селезенку следует перкутировать в положении больного на правом боку по линии, соединяющей грудино-ключичное сочленение с концом XII ребра. Селезеночная тупость располагается между IX и XI ребрами, ее поперечник составляет 6 см. Длинник селезенки перкутируют по X ребру, он не превышает 8 см. Пальпация селезенки проводится в положении больного на правом боку, при глубоком вдохе. Подбородок больного следует плотно прижать к груди, правую ногу согнуть в колене, левую вытянуть. При субкомпенсированном циррозе печени начинает пальпироваться нижний полюс селезенки, при декомпенсированном циррозе она выступает из-под реберной дуги на 4—5 см. После кровотечения из варикозно расширенных вен пищевода селезенка может уменьшиться в размерах. Полиорганность поражения и многообразие проявлений требуют от врача умения выделять основные клинические и лабораторные синдромы, наиболее характерные для цирроза печени.
Лабораторная диагностика
В крови возможно повышение СОЭ.Повышение активности печеночных трансаминаз.
При декомпенсированном циррозе – анемия: чаще гипохромная, или микроцитарная с лейкопенией и тромбоцитопенией.
Диспротеинемия: гипоальбуминемия, гипергаммаглобулинемия, положительные осадочные пробы.Снижение протромбина.Снижение холестерина. Повышение билирубина.
В моче – уробилинурия, проявляющаяся потемнением мочи. В кале уменьшается количество стеркобилина, проявляется обесцвечиванием кала. При холестазе: повышение ЩФ и ГГТП(гаммаглютамилпептидаза)
При вирусной этиологии цирроза в крови выявляются маркеры гепатита. При гепаторенальном синдроме в моче выявляется незначительная протеинурия, в крови повышаются мочевина и креатинин. Биопсия печени
Инструментальная диагностика
УЗИ печени: гепатомегалия (а в терминальной стадии - уменьшение размеров), спленомегалия, неоднородность и гиперэхогенность паренхимы печени, узлы, признаки портальной гипертензии (увеличение диаметра воротной и селезеночной вен, асцит).
Рентгенодиагностика: варикозное расширение вен П, неровность контуров П и Ж, извитость и неравномерное расширение складок, наличие множественных, располагающихся цепочкой округлых или овальных дефектов наполнения.
Компьютерная томография: увеличение, а затем уменьшение печени, бугристость контуров, неоднородность структуры, а также наличие спленомегалии и асцита. Радионуклеидное сканирование с 97Au и 99mTc. В проекции нахождения цирротических узлов отмечается снижение поглощения изотопа в печени. Биопсия печени.
Лапароскопия брюшной полости позволяет дать макроскопическую картину имеющихся изменений в брюшной полости, в том числе и печени.
ФГДС: варикозное расширение вен П и Ж.
Ректороманоскопия: варикозно расширенные вены
прямой и конечного отдела сигмовидной кишки.
В настоящее время для оценки степени фиброза применяют следующие неинвазивные методы: 1.Метод эластографии – FibroScan (специальный метод УЗИ) для оценки степени фиброза. 2.Доплерографическое исследование - пульсативный индекс селезеночной артерии и средняя скорость кровотока по воротной вене – прогностическая ценность 89 – 92 % .Точный и воспроизводимый метод оценки тяжести фиброза и цирроза (Chen-Hua Liu et al. 2008). 3.Непрямая эластография печени с помощью ультразвука. Диагностическая ценность до 90%. 4.Динамическая магнитно-резонансная томография печени с внутривенным контрастированием. Чувствительность и специфичноость до 99% в зависимости от стадии фиброза-цирроза. При этом стеатоз печени не влияет на показатели результативности диагностики. 5.Прижизненое морфологическое исследование печени – биопсия.