
- •Экзаменационные вопросы по дисциплине «факультетская терапия» раздел «кардиология»
- •Атеросклероз: определение, эпидемиология, факторы риска, патогенез, патоморфология, классификация по стадиям.
- •Атеросклероз: факторы риска, клиника, диагностика, классификация типов дислипидемий по Фридрексону, воз.
- •Атеросклероз: принципы немедикаментозной и медикаментозной терапии. Профилактика.
- •Ибс. Нестабильная стенокардия. Определение. Понятие о нестабильной атеросклеротической бляшке. Классификация по ю. Браунвальду, Ризику. Принципы диагностики.
- •Ибс. Острый коронарный синдром без элевации сегмента st. Определение. Патогенез. Принципы диагностики.
- •Ибс. Острый коронарный синдром без элевации сегмента st. Определение. Стратификация риска (шкала grase, клинические принципы). Тактика лечения. Реваскуляризация.
- •Ибс. Острый коронарный синдром с подъемом (элевацией) сегмента st. Определение. Патогенез. Принципы диагностики.
- •Ибс. Острый коронарный синдром с подъемом (элевацией) сегмента st. Определение. Виды реваскуляризации миокарда. Тактика выбора способа реваскуляризации.
- •Ибс. Инфаркт миокарда. Определение. Этиология и патогенез. 5 типов инфаркта миокарда. Классификация инфаркта миокарда. Патоморфологические и клинические периоды инфаркта миокарда.
- •Ибс. Инфаркт миокарда. Определение. Лабораторно-инструментальные методы диагностики. Клинические формы инфаркта миокарда. Дифференциальная диагностика. Критерии диагностики.
- •Гипертоническая болезнь. Дифференциальный диагноз первичной и вторичных артериальных гипертензий.
- •Гипертоническая болезнь. Понятие об истинной и ложной рефрактерной артериальной гипертензии, злокачественной артериальной гипертензии. Гипертонические кризы: классификация. Принципы лечения.
- •Хроническая сердечная недостаточность (хсн). Определение. Принципы медикаментозного и немедикаментозного лечения больных хсн с сохранной фракцией выброса левого желудочка. Прогноз.
- •Миокардиты. Определение. Классификация - этиологическая, патогенетическая, патоморфологическая, клинико-морфологическая. Принципы немедикаментозного и медикаментозного лечения. Прогноз.
- •Гипертрофическая кардиомиопатия: определение, молекулярно-генетическая основа, морфология, патогенез и патофизиология. Клиника, диагностика, принципы лечения.
- •Перикардиты. Определение. Принципы лечение острого перикардита, рецидивирующего перикардита, констриктивного перикардита. Перикардиоцентез.
- •Тампонады сердца: определение, этиология, клиника, диагностика. Прогноз
- •2. Экстракардиальные:
- •3. Идиопатические
- •1. Синоатриальная блокада.
- •5. Асистолия желудочков.
- •Нарушения ритма сердца – экстрасистолия: определение экстрасистолии, этиология, классификация, клиническая картина, экг – критерии. Принципы лечения.
- •Раздел «ревматология»
- •Подагра. Определение. Стадии развития подагры. Нефармакологическое лечение. Лечение острого приступа подагрического артрита. Антигиперурикемическая терапия.
- •Раздел «пульмонология»
- •Хроническая обструктивная болезнь легких / хобл /. Этиология. Факторы риска. Роль табакокурения. Патогенетические этапы развития хобл. Бронхитическая триада.
- •Хобл: классификация gold (последняя редакция). Клинические фенотипы. Стандарт инструментальной и лабораторной диагностики хобл.
- •Принципы лечения хобл в фазу обострения и ремиссии. Классификация бронходилятаторов. Профилактика хобл.
- •Хобл: диагностика осложнений. Принципы лечения дыхательной недостаточности и декомпенсированного легочного сердца
- •Хобл: особенности бронхообструктивного синдрома. Дифференциальный диагноз с бронхиальной астмой.
- •Принципы лечения бронхообструктивного синдрома при хобл. Показания к назначению системных глюкокортикоидных гормонов.
- •Бронхиальная астма / ба /. Определение. Классификация ginа (последняя редакция). Особенности бронхообструктивного синдрома. Критерии диагностики ба.
- •Принципы лечения бронхиальной астмы. Ступенчатая схема лечения.
- •Бронхиальная астма / ба /. Факторы риска. Патогенетические механизмы бронхообструкции
- •Бронхиальная астма / ба /, атопическая форма. Определение. Ранняя и поздняя аллергические реакции. Патогенез атопической ба. Особенности клиники.
- •Атопическая бронхиальная астма: принципы лечения. Классификация бронходилататоров, механизм их действия. Профилактика
- •Бронхиальная астма / ба /. Дифференциальный диагноз с хобл. Стандарт обследования больного ба. Роль пикфлуометрии и спирографии для диагностики и оценки эффективности терапии. Профилактика ба.
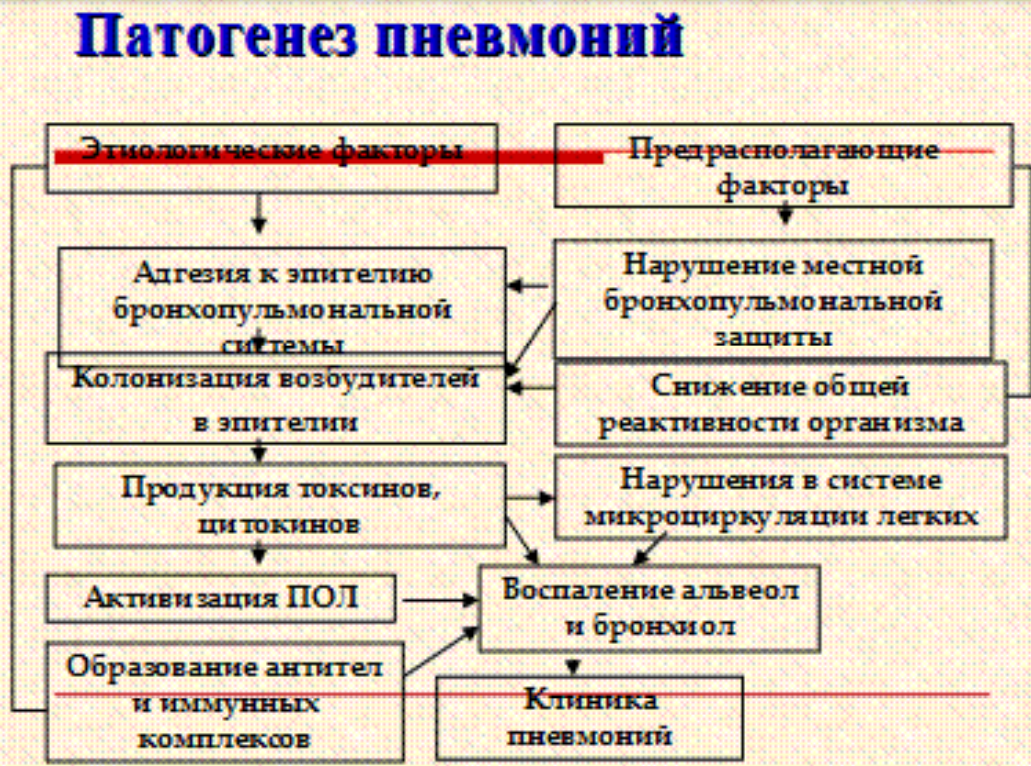
- •Пневмония. Определение. Классификация. Этиология домашней и нозокомиальной пневмонии. Критерии диагностики пневмонии.
- •Пневмония: осложнения легочные, внелегочные. Принципы лечения инфекционно-токсического шока.
- •Пневмония. Определение. Патогенез, клиника пневмоний, вызванных микоплазмой, легионеллой, хламидиями. Критерии их диагностики.
- •Пневмонии, вызванные микоплазмой, легионеллой, хламидиями: особенности клинической картины, принципы лечения. Профилактика.
- •Нозокомиальная пневмония, определение. Этиология, патогенез, клиника. Диагностика.
- •Нозокомиальная пневмония: принципы лечения. Профилактика нозокомиальной пневмонии.
- •Респираторные и общие интоксикационные синдромы при пневмонии. Дифференциальный диагноз пневмонии с туберкулезом легких, раком. Профилактика домашней пневмонии.
- •1. Легочные проявления пневмонии:
- •2. Внелегочные проявления пневмонии
- •Idsa/ats критерии тяжелой вп
- •I. Природные пенициллины
- •II. Цефалоспорины
- •III. Макролиды
- •Астматический статус: причинная обусловленность, патогенез, классификация. Клиника в зависимости от стадии. Принципы лечения.
- •Раздел «анемии»
- •Анемия: определение. Классификация. Критерии диагностики анемий. Общеанемические (гипоксические) синдромы. Стандарт лабораторно- инструментального обследования больного анемией.
- •1. Анамнез, для выявления возможной причины анемии (наследственность, провоцирующие факторы).
- •2. Обследование, определение варианта анемии.
- •3. Определение основного заболевания, приведшего к анемии:
- •Железодефицитная анемия. Определение. Классификация. Причины.
- •Cидеропенический синдром. Лабораторные критерии диагностики железодефицитной анемии.
- •Железодефицитная анемия: принципы ферротерапии. Осложнения лечения. Показания для переливания крови. Профилактика.
- •Железодефицитные состояния и железодефицитная анемия. Дифференциальный диагноз.
- •Стандарт обследования больных с анемией.
- •Дифференциальный диагноз анемий: железодефицитной, мегалобластной, гемолитической, апластической. Раздел «гастроэнтерология»
- •Хронический гастрит. Факторы риска, этиология и патогенез. Классификация olga. Хронический аутоиммунный гастрит /тип а/. Особенности патогенеза, клиники. Критерии диагностики. Принципы лечения
- •Хронический гастрит. Определение. Киотская классификация. Методы диагностики пилорических геликобактеров
- •Хронический гастрит. Определение. Гастрит, ассоциированный с геликобактериозом /тип в/. Патогенез, клинико-лабораторная диагностика.
- •Хронический гастрит, ассоциированный с геликобактериозом /тип в/. Принципы лечения. Антигеликобактерная терапия.
- •Язвенная болезнь. Принципы и схемы лечения геликобактерзависимых форм /терапия первой и второй линии/. Профилактика рецидивов.
- •Язвенная болезнь. Определение. Факторы риска. Классификация. Местные факторы агрессии и защиты.
- •Язвенная болезнь желудка. Особенности патогенеза, клиники, диагностики и лечения. Осложнения.
- •Язвенная болезнь. Определение. Геликобактерная инфекция как патогенетический фактор развития язвенной болезни: современные представления. Клиника и диагностика язвенной болезни дпк.
- •Язвенная болезнь желудка и дпк. Принципы лечения. Профилактика.
- •Язвенная болезнь желудка и дпк. Осложнения. Лабораторно-инструментальная диагностика.
- •Хронический гастрит /тип с/. Этиология и патогенез, клиника. Диагностика.
- •Хронический токсико-химический гастрит /тип с – рефлюкс-гастрит/: принципы лечения. Профилактика гастритов.
- •Хронический панкреатит. Определение. Классификация. Особенности патогенеза, клиники алкогольного панкреатита. Лабораторно-инструментальная диагностика.
- •Хронический панкреатит. Классификация tigar-o. Принципы лечения. Профилактика.
- •Хронический панкреатит. Определение. Основные клинические синдромы. Методы диагностики функциональной недостаточности поджелудочной железы. Принципы лечения. Профилактика.
- •Хронический панкреатит. Классификация. Дифференциальный диагноз.
- •Хронический панкреатит. Этиология и патогенез билиарнозависимого панкреатита. Лабораторно-инструментальная диагностика. Лечение.
- •Дисфункции желчевыводящих путей. Классификация. Клиника. Лабораторно-инструментальная диагностика. Дифференцированное лечение
- •Дисфункции желчевыводящих путей. Дисфункция сфинктера Одди. Диагностика. Дифференцированное лечение.
- •1)Скрининговые (обязательные)
- •Хронический бескаменный холецистит. Классификация. Диагностика: клинические симптомы 1, 2, 3 групп; инструментальные и лабораторные методы диагностики холецистита.
- •Этиология и патогенез
- •2. С нарушением тонуса сфинктерного аппарата внепеченочных желчных путей (вжп):
- •«Маски» хронического холецистита
- •!!!Физикальная диагностика: выявление болевых точек на коже при пальпации и перкуссии и их характеристика (Циммерман я.С., Головской б.В., 1973, 1984):
- •Лабораторная диагностика
- •Динамическая сцинтиграфия гепато-билиарной системы
- •Желчнокаменная болезнь, первая стадия - билиарный сладж. Клиника. Диагностика. Лечение. (1)Билиарный сладж (бс)
- •Факторы, способствующие перенасыщению желчи холестерином.
- •Факторы, способствующие осаждению холестерина в желчи.
- •Факторы, приводящие к нарушению функции желчного пузыря(сокращение, всасывание, секреция).
- •Билиарный сладж: принципы терапии:
- •Впервые выявленный бс в форме взвешенных гиперэхогенных частиц, при отсутствии клинической симптоматики:
- •2. Бс в форме эхонеоднородной желчи с наличием сгустков и зж вне зависимости от клинической симптоматики - консервативная терапия:
- •Хронический бескаменный холецистит. Этиология, патогенез. Клиника. Клинические «маски».
- •Этиология и патогенез
- •2. С нарушением тонуса сфинктерного аппарата внепеченочных желчных путей (вжп):
- •«Маски» хронического холецистита
- •Хронический бескаменный холецистит. Дифференциальный диагноз с жкб. Принципы лечения бескаменного хронического холецистита. Лечение
- •Принципы лечени хх
- •Медикаментозная терапия хбх
- •Симптоматическая терапия
- •Прием урсофалька для профилактики образования камней
- •Хронический гепатит. Определение. Классификация. Аутоиммунный гепатит. Патогенез. Критерии клинико-лабораторной диагностики.
- •Аутоиммунный гепатит. Дифференциальный диагноз. Принципы лечения. Профилактика.
- •Хронический гепатит. Определение. Классификация. Вирусные гепатиты. Вирусологическая диагностика.
- •1. Вирусный гепатит в (hbv)
- •Хронический вирусный гепатит. Принципы противовирусной терапии. Профилактика вирусных гепатитов.
- •Хронический гепатит. Определение. Классификация. Основные клинико-лабораторные (биохимические) синдромы. Инструментальные методы диагностики.
- •Принципы лечения хронических гепатитов.
- •Хронический лекарственный гепатит. Этиология, патогенез. Методы определения активности процесса и степени фиброза печени.
- •Циррозы печени. Определение, классификация. Основные клинические синдромы. Лабораторно-инструментальная диагностика.
- •Циррозы печени: первичный и вторичный биллиарный цирроз. Патогенез, клиника, дифференциальная диагностика. Лабораторно-инструментальная диагностика. Прогноз.
- •4.Кровотечения из варикозно расширенных вен:
- •Метаболические циррозы: гемахроматоз, болезнь Вильсона. Патогенез, клинические синдромы. Лабораторно-инструментальная диагностика. Принципы лечения
- •Синдром функциональной диспепсии (сфд). Римские критерии IV. Клинические варианты. Дифференциальная диагностика. Стандарт обследования. Синдромы «тревоги". Принципы лечения.
- •Синдром раздраженной кишки (срк). "Римские критерии IV". Клинические формы. Дифференциальный диагноз. Диагностика. Синдром "тревоги". Принципы лечения.
- •Хронические энтериты. Этиология, патогенез. Лабораторно-инструментальная диагностика. Принципы лечения.
- •Хронические энтериты, классификация. Основные клинические синдромы. Дифференциальный диагноз.
- •Ферментопатии: целиакия, определение, патогенез, клиника. Лабораторно-инструментальная диагностика. Дифференциальный диагноз. Принципы лечения
- •Хронический колит. Классификация. Основные клинические синдромы. Лабораторно-инструментальная диагностика, дифференциальный диагноз. Принципы лечения. Профилактика
- •Дисбиоз кишечника, облигатная, транзиторная, факультативная микрофлора кишечника. Степени дисбиоза. Клиника. Диагностика, принципы лечения.
- •Язвенный колит, этиология, патогенез, клиника. Классификация.
- •Язвенный колит. Лабораторно-инструментальная диагностика. Осложнения.
- •Воспалительные заболевания кишечника (язвенный колит, Болезнь Крона): принципы лечения (основные базисные препараты).
- •Болезнь Крона. Этиология, патогенез. Клиника (кишечные, внекишечные проявления). Классификация.
- •Болезнь Крона. Лабораторно-инструментальная диагностика. Осложнения.
- •Гэрб, определение, этиология, предрасполагающие факторы, патогенез. Клиника (пищеводные и внепищеводные симптомы). Инструментальная диагностика. Дифференциальный диагноз
- •Гэрб: Эндоскопическая классификация. Осложнения, принципы лечения. Профилактика
- •Алкогольная и неалкогольная жировая болезнь печени. Этиология, патогенез. Лабораторно-инструментальная диагностика. Принципы лечения.
- •Раздел «нефрология»
- •Хронический гломерулонефрит. Определение. Патогенез основных клинических синдромов: мочевого, гипертензивного, нефротического, отёчного. Принципы терапии.
- •Хронический гломерулонефрит. Клинические варианты: латентный и гематурический. Патоморфология. Характеристика протеинурии и гематурии. Диагностика. Принципы терапии.
- •Хронический гломерулонефрит. Клинический вариант - гипертензивный. Патоморфология. Патогенез гипертензивного синдрома. Дифференциальная диагностика с гипертонической болезнью. Принципы терапии.
- •Хронический гломерулонефрит. Клинический вариант - нефротический. Патоморфология. Патогенез формирования компонентов нефротического синдрома. Диагностика. Принципы терапии.
- •Хроническая болезнь почек. Определение. Факторы риска. Патогенез. Классификация по стадиям, степени альбуминурии.
- •Хроническая болезнь почек. Определение. Диагностика. Медикаментозная и немедикаментозная терапия. Экстракорпоральные методы лечения. Показания для хронического гемодиализа. Прогноз.
Пневмония: осложнения легочные, внелегочные. Принципы лечения инфекционно-токсического шока.
Осложнения пневмонии
Внелегочные:
» Инфекционно-токсический шок
» Острое легочное сердце
» Миокардит
» Эндокардит
» Сепсис
» ДВС-синдром
» Нефрит
» Анемия
» Психоз
Легочные:
» Абсцесс и гангрена легких
» Плеврит
» Множественные деструкции легочной ткани
» Бронхообструктивный сидром
» Острая дыхательная недостаточность
» Токсический отек легких
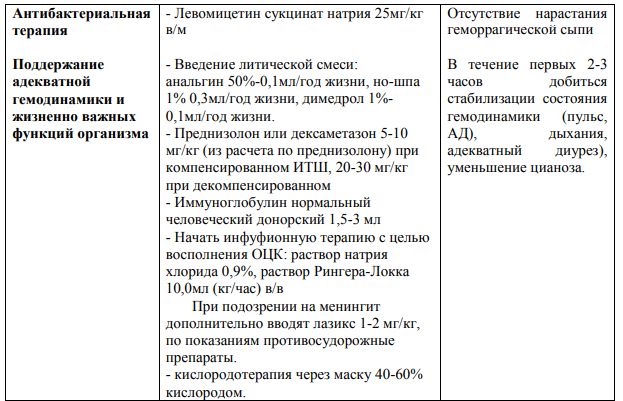
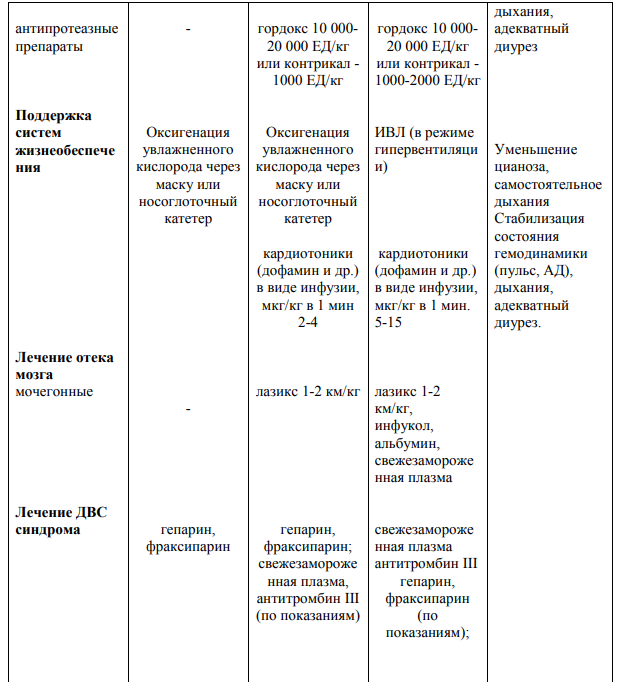
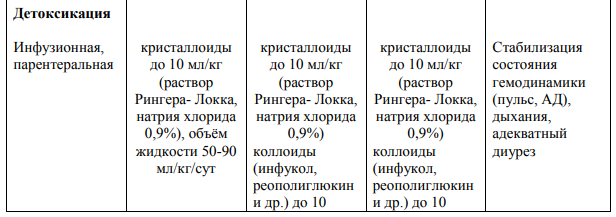
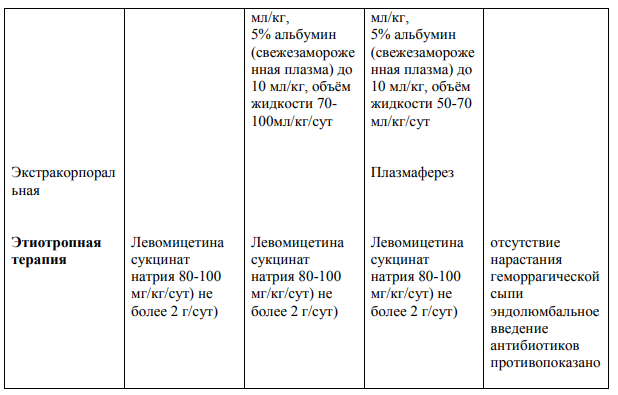
Инфекционно-токсический шок (ИТШ) — шоковое состояние, вызванное экзо- и эндотоксинами бактерий или вирусов
Инфекционно-токсический шок (ИТШ; септический шок - СШ) – это сложный патологический процесс, обусловленный бактериальной интоксикацией, в основе которого лежит острая гипотензия с гипоперфузией органов (жизненно-важных), с перераспределением крови в сосудистом русле в результате паретической дилятации мелких сосудов, вследствие чего снижается объем циркулирующей крови, развиваются нарушения микроциркуляции и гипоперфузия органов и тканей (ГМ, сердце, почки, печень, легкие и т.д.)
Можно выделить ряд клинических опознавательных признаков ИТШ.
1 стадия (компесированный): тревога, беспокойство; мраморный рисунок на коже, похолодание рук и ног; тахипное, компенсированный метаболический ацидоз, кратковременный дыхательный алкалоз; Sa02- 93-97%, PaO2 мм рт. ст.; компенсация гемодинамических нарушений: сохранение нормальных значений АД, уменьшение пульсового давления, тахикардия; шоковый коэффициент- 1,5- 2,0.
2 стадия (субкомпесированный): оглушенность, реже возбуждение, делирий; повы тшение мышечного тонуса, акроцианоз, холодные руки и ноги, одышка, субкомпесированный метаболический ацидоз; гипоксемия, Sa02 -95-90%, PaO2 -80-60 мм рт. ст.; субкомпенсация гемодинамических нарушений: уменьшение систолического и среднегемодинамического АД, тахикардия высокой степени; шоковый коэффициент -2,0- 3,0; диурез сохранен, олигурия. Обильные высыпания, сопровождающиеся некрозами, особенно на ягодицах и ногах.
3 - 4 стадия- (декомпенсированная)): сопор или кома, адинамия; снижение мышечного тонуса; разлитой цианоз кожи и слизистых; расстройство дыхания – его патологические типы, апноэ; декомпенсированные проявления метаболического ацидоза; выражена гипоксемия. SaO2 ниже 980 %, PaO2 ниже 60 мм рт. ст., снижение систолического АД ниже 60 мм рт. ст., диастолического АД – до нуля; тахикардия или брадикардия; шоковый коэффициент свыше 3,0; анурия, полиорганная недостаточность.
Лечение
- Срочная госпитализация в отделение реанимации или ПИТ незамедлительное лечение.

Пневмония. Определение. Патогенез, клиника пневмоний, вызванных микоплазмой, легионеллой, хламидиями. Критерии их диагностики.
Аспирация условно-патогенной флоры ротоглотки — основной путь проникновения инфекции при внебольничной пневмонии. Носительство микроорганизмов в носоглотке периодически имеет место у любого здорового человека. Аспирация же содержимого чаще всего происходит во сне. Аэрозольный путь встречается реже. Для этого необходимо высыхание капель секрета, содержащего микроорганизмы. Доказано, что частицы размером более 10 мкм оседают в верхних дыхательных путях и на клетках мерцательного эпителия. Частицы менее 5 мкм долго находятся во взвешенном состоянии и могут попадать 36 в бронхиолы и альвеолы. Эти частицы могут, содержать одну две бактериальные клетки или вирусных частиц.
Таким образом, происходит заражение облигатными инфекциями (грипп, орнитоз, легионеллез), так как для заболевания теоретически достаточно попадания одной подобной частицы в альвеолы. Наконец гематогенный путь распространения характерен для септических состояний.
Как уже говорилось, альвеолы легких в норме остаются практически стерильными. Этому способствует три защитных барьера системы дыхания:
1. Верхние дыхательные пути.
2. Система мукоцилиарного дренажа бронхов.
3. Защитные факторы альвеол.
Микроорганизмы, оседающие на слизистой верхних дыхательных путей, удаляются при чихании, или уносятся с током слизи в носоглотку, где заглатываются или откашливаются.
Основная очистка дыхательных путей происходит в бронхах за счет колебательных движений ресничек мерцательного эпителия. На поверхности каждой клетки расположено около 200 ресничек, совершающих 1000 колебательных движений в минуту. Вследствие этого происходит движение слизи в сторону ротоглотки с элиминацией бактериальных частиц.
Немногочисленные микроорганизмы, которые попадают в альвеолы, минуя эти барьеры, уничтожаются в альвеолах. Альвеолярная жидкость содержит иммуноглобулины G, опсонирующие и разрушающие бактерии. Впоследствии они фагоцитируются макрофагами и элиминируются из альвеол. Если в альвеолы попадает достаточно большое количество микроорганизмов, то начинает происходить их размножение в альвеолярном секрете. Активация защитных систем запускает классические механизмы воспалительной реакции. Альвеолярные макрофаги расщепляют антигены микроорганизмов и представляют их лимфоцитам, а также выделяют ряд цитокинов (ФНОα, ИЛ-1), стимулируя гуморальный иммунный ответ. Кроме того, цитокины обеспечивают хемотаксис нейтрофилов, активацию макрофагов, синтез и секрецию других медиаторов воспаления. Развивающаяся воспалительная экссудация вызывает развитие типичной клинической картины пневмонии.
Каковы же факторы риска, вызывающие снижение защитных барьеров? К ним можно отнести нарушение нормальных процессов мукоцилиарного дренажа вследствие предшествующей острой респираторной вирусной инфекции, воздействие палютантов — внешних факторов, повреждающих эпителий дыхательных путей (курение, запыленность, профессиональные факторы). Такой фактор как переохлаждение может способствовать снижению активности альвеолярных макрофагов. Факторами риска внебольничной пневмонии также могут служить разнообразные хронические заболевания. В первую очередь это относится к таким болезням бронхолегочной системы, как хроническая обструктивная болезнь легких и бронхиальная астма. Следует также отметить, что риск пневмонии возрастает при хронической сердечной недостаточности, а также заболеваниях печени и почек, протекающих с явлениями гепатоцеллюлярной и почечной недостаточности
МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Развивается чаще в детском, юношеском и молодом возрасте
Эпидемические вспышки в организованных коллективах (школьники, военнослужащие). В дебюте заболевания симптоматика ОРВИ
Часто внелегочная симптоматика – озноб, мышечные и головные боли, симптомы ОРВИ
Нередко шейная лимфаденопатия, полиморфная кожная сыпь, гепатоспленомегалия
Физикальная симптоматика скудная: часто отсутствует изменение перкуторного звука, локально – мелкопузырчатые хрипы. Быстрая декомпенсация сопутствующих заболеваний прогрессирование пневмонии
Рентгенологически: по интерстинальному типу-усиление легочного рисунка, нечеткость и деформация бронхососудистых пучков.
ХЛАМИДИЙНЫЕ ПНЕВМОНИИ
C.trachomona –отдельные случаи пневмонии у новорожденных
C.psittaci – поражение легких в рамках пситтакоза (орнитоза)
C. pneumoniae – один из основных возбудителей АП
Начало заболевания с сухого кашля, болей в горле, осиплости голоса (фарингит, ларингит), недомогания,лихорадка
При рентгенологическом исследовании чаще мелкоочаговая размером 2-3 см., нередко многофокусная инфильтрация
Лобарная инфильтрация, образование полостей и плевральный выпот нетипичны, нетяжелое, но затяжное течение
ЛЕГИОНЕЛЛЁЗНАЯ ПНЕВМОНИЯ
Чаще наблюдается больницы) в больших зданиях (гостиницы,
Болеют чаще лица среднего и пожилого возраста
Клинический дебют характеризуется немотивированной общей слабостью, анорексией, заторможенностью, упорными головными болями. Кровохарканье и боли в груди у каждого 3-го больного. Фебрильная лихорадка, одышка
Физикальная симптоматика: притупление, бронхиальное дыхание, крепитация, влажные хрипы
Описаны случаи синусита, парапроктита, панкреатита, абсцесса мозга
Рентгенологически в начале – очаговые инфильтраты, в последующем их консолидация. Прилегающие к плевре инфильтраты могут напоминать инфаркт легкого. Плевральный выпот у 1/3 больных. Часто брадикардия, гипотония Может быть мочевой синдром
Диагностика
Аускультативно при атипичной пневмонии определяется ослабление дыхания, крепитация, влажные мелкопузырчатые хрипы. При перкуссии выявляется притупление легочного звука.
Рентгенологически в разгар атипичной пневмонии обнаруживаются двусторонние внутритканевые инфильтраты на периферии легочных полей.
В лабораторных тестах крови выявляется лимфопения, тромбоцитопения, повышение уровня печеночных ферментов, изменение газового состава крови (снижение насыщения крови О2).
Для идентификации возбудителя атипичной пневмонии используются ИФА, РИФ, молекулярные
тесты.
Общее для всех атипичных пневмоний
- Невозможность выявления возбудителя в мокроте
- Специфические серологические данные (иммуно-ферментный анализ с обнаружением специфических IgG, IgM)
- Неэффективность ß-лактамных антибиотиков
- Эффективность макролидов, тетрациклинов, фторхинолонов
