
диссертации / 135
.pdf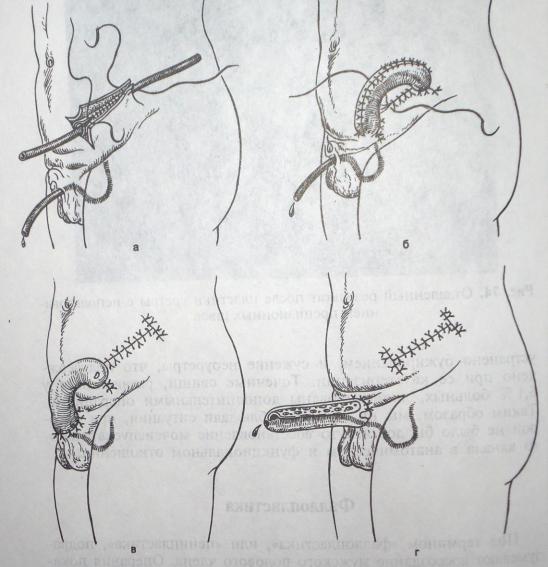 Рисунок 15.
Рисунок 15.
Рисунок 15. Многоэтапная фаллопластика, описанная профессором Окуловым А.Б. [10]
А – первый этап - создание кожной уретры в поперечном направлении;
Б – второй этап – формирование филатовского стебля;
В – третий этап - миграция филатовского стебля;
Г – четвѐртый этап - формирование головки и шинирование искусственного полового члена.
Автор отмечал следующие приемущества собственной методики:
- при поперечном раскрое тканей не повреждаются нижние поверхностные надчревные сосуды, обеспечивающие хорошее кровоснабжение лоскута;
- поперечные разрезы соответствуют направлениям кожной складки, что
41
улучшает заживление без формирования грубых рубцов. [10]
Данным автором также предложена методика удлинения полового члена с уретропластикой из кожного футляра кавернозных тел при наличии недоразвитого полового члена (авторское свидетельство № 1017303).
1.6 Анализ результатов микрохирургической фаллопластики.
Внедрение метода микрохирургической реплантации тканей в клиническую практику сыграло революционную роль в истории развития методов фаллопластики. Для достижения желаемого результата открылись качественно новые возможности. Если ранее для окончательного формирования неофаллоса требовались месяцы и годы в связи с многоэталностью операций, то с развитием микрохирургии появились очевидные возможности для проведения фаллопластики одним этапом с довольно хорошими результатами
[20,49,51,63,66, 70,81,82, 88, 100,108, 119, 122, 124-127, 137, 156, 157, 166, 168, 169, 171, 174, 175, 179-181].
Первую микрохирургическую фаллопластику произвели Charles L. Puckett в 1982 г., использовав при этом свободный паховый лоскут. В своей статье они описывают трех пациентов, которым производили микрохирургическую фаллопластику свободным паховым лоскутом. У двух больных были отмечены хорошие послеоперационные результаты. У одного пациента фаллопластика производилась повторно в связи с образовавшейся в раннем послеоперационном периоде гематомой, которая впоследствии вызвала некроз лоскута. Повторно был взят свободный паховый лоскут с противоположной стороны с положительным результатом.
Crais T. F. в 1983 г. в своих работах для достижения поверхностной чувствительности неофаллоса, сформированного из прямой мышцы живота, окутывал его чувствительными микрохирургическими дельтовидным лоскутом с тыла стопы.
В 1984 г. китайские микрохирурги Ti-Sheng Chang, и Wen-Yi Hwang в первые предложили одномоментно произвести фаллоуретропластику с
42
применением микрохирургического лучевого лоскута с внедрением аутогенного реберного хряща. Операция была произведена 7 пациентам с травматической ампутацией полового члена. У всех в ближайшем послеоперационном периоде отмечались хорошие результаты. Однако, в отдаленном послеоперационном периоде у больных происходила резорбция аутогенного хряща[19].
В1986 г. Koshima I. et al. и в 1987 г. Meyer R. and Daverio PJ. предложили способ фаллопластики с использованием лоскута из области предплечья с фрагментом лучевой кости[23, 24, 50, 107, 146]. Методика получила признание во многих странах. Сами авторы отмечают, что уже через год после операции у больных при рентгенологическом исследовании наблюдалась частичная резорбция фрагмента лучевой кости[43].
В1986 г. Meyer R., Daverio P. J., Dequesne J. предложили методику фаллопластики с формированием "китайского" (лучевого) лоскута, включая кожные нервы, которые реиннервировали с n. ilioinguinalis и n. iliohypogastricus с
целью создания чувствительного неофаллоса. Для необходимой ригидности неофаллоса авторы внедряли в лоскут аутологичный реберный хрящ.
Недостатками данной методики являются – длительность процесса, лизирование аутохряща в течение первого полугодия после операции. Однако, авторы не сообщают об отдаленных послеоперационных результатах[46].
В 1987 г. группа авторов во главе с Takasaki К, Nishimoto К.. и Onishi S.
сообщили о методе фаллопластики с использованием свободного микрохирургического лучевого лоскута. Операция была выполнена у одного пациента с травматической ампутацией полового члена. Фаллопластику дополняли эндопротезированием. В результате в послеоперационном периоде на
68 сутки после операции возникла эрозия неофаллоса[54].
В 1987 г. David A. Gilbert, Charles E. Horton, Julia К. Terzis и др. опубликовали статью, где проанализировали результаты микрохирургической фаллопластики у
12 пациентов. Из них шестеро поступили с диагнозом травматическая ампутация полового члена, трое больных страдали транссексуализмом, трое пациентов были с микропенией. Из этих 12 пациентов четверо были преювинильного
43
возраста и восемь в постювинильном возрасте[21,25-30, 106, 109, 111, 112, 120123, 128, 155, 170, 182]. В своей работе хирурги перед собой поставили следующие задачи:
1.Фаллопластика должна производится одной стадией, что возможно с применением микрохирургической техники и методы должны быть доступными для других хирургов.
2.Образование неофаллоса должно закончится уретропластикой, которая позволит пациентам мочится по мужскому типу.
3.Пласцируемый "мужской половой орган" должен обладать как тактильной чувствительностью, так и эрогенной.
4.Неофаллос должен обладать достаточной массой и объемом для интроекции, а
так же в случае необходимости – для эндопротезирования синтетическими эндопротезами.
5.Результаты фаллопластики должны быть приемлемы для пациентов по функциональными и эстетическим показателям [19,22,25,26,83,147].
Впопытке придерживаться данным принципам авторы выполнили фаллопластику, используя при этом у разных больных микрохирургические свободные лоскуты из области предплечья, с тыла стопы, верхнемедиальной поверхности плеча. В послеоперационном периоде у одного пациента в связи с острыми нарушениями кровообращения верхнемедиального лоскута плеча наступил тотальный некроз. Авторы утверждают, что предложенные ими способы вполне пригодны для формирования неофаллоса с удовлетворительными функциональными и эстетическими данными.
В1987 г. группа авторов во главе Gilbert D. А. предложили модификацию метода фаллопластики, при котором используется микрохирургический лоскут из области предплечья. Формируя головку неофаллоса, хирурги внедряли подкожно, по проекции формируемой венечной борозды аутодермальный валик.
Метод получил название "крикетной биты" (Chang T. S. и Hwang W.Y. - 1984 г.),
поскольку форма лоскута напоминала биту, которая используется для игры в крикет. При этом выполнялась одномоментная фалло- и уретропластика. Авторы
44
заявляли об удовлетворительных послеоперационных результатах.
В свою очередь, Matti В. А. Matthevs R. N. и Davies D. M. В 1988году,
используя технику "крикетней биты", сообщили о высоком проценте осложнений, включая тромбоз микрососудистых анастомозов с последующим некрозом аутотрансплантата (3 наблюдения) и образование уретральных свищей и стриктур[45].
Gottlib L.J. и Levine L. А. (1993), используя метод «крикетной биты» Chang T. S. и Hwang W. Y. отметили его недостатки, а именно - ограниченные размеры лоскута.
В1991 г. J.L. Semple, J.B. Boyd, G.A. Farrow и M.A. Robinette описывали фаллопластику с использованием техники "крикетной биты". Операция была произведена двум пациентам, один из которых поступил с ятрогенной ампутацией полового члена, у другого пациента была гипоспадия, требующая реконструкции полового члена[5,7,12,15-17]. В послеоперационном периоде в течение 6 месяцев у обоих пациентов отмечались хорошие результаты[53].
В1990 г. Harashina Т., Inoue Т., Tanaka I., Imai К. и Hatoko M. была опубликована статья. Описывались двое больных, которым производилась микрохирургическая фаллопластика с использованием свободного дельтовидного лоскута с аутогенным хрящем. Об осложнениях в своей статье авторы не сообщали[41-42].
В1993 году Hage J.J, Bloem JJ. и Bouman F.G. опубликовали статью, в
которой основывались на собственном опыте. Они отметили, что часто хирурги,
после фаллопластики, желая достичь необходимой ригидности неофаллоса,
внедряют в трансплантат аутологичный реберной хрящ, фрагменты костных структур или синтетические эндопротезы. Однако впоследствии происходит резорбция, изгиб и перелом аутохряща, в результате чего свободные костные трансплантаты и синтетические эндопротезы имеют тенденцию разрушать и выдавливаться из мягких тканей наружу. Это ведет к неминуемым осложнениям в послеоперационном периоде. Постоянно ригидный неофаллос причиняет некоторые неудобства, что в свою очередь может повлиять на психику
45
пациентов. Иногда хирурги специально производят грубые рубцы, и фиброзные образования с целью достижения необходимо минимальной жесткости неофаллоса[33-40].
В 1993 г. Sadove R.С. и другими была предложена методика фаллопластики с использованием свободного микрохирургического лоскута из области голени с фрагментом малоберцовой кости. В статье описываются 4 клинических наблюдения (один пациент с диагнозом транссексуализм, остальные - с
травматической ампутацией полового члена). В послеоперационном периоде осложнения со стороны неоуретры заключались в следующем: в одном наблюдении - уретральный свищ, в другом - стриктура. Со стороны неофаллоса
осложнений не было, и все пациенты жили активной половой жизнью[52].
Fang R.H., Lin J.T. и Ma S. в 1994 г. представили свой пятилетний опыт одномоментной микрохирургической фаллоуретропластики. С 1988 г. по 1993 г.
они выполнили 55 операций у транссексуалов, при этом использовали свободный реваскуляризируемый лучевой лоскут. В послеоперационном периоде наблюдали неоуретральные свищи (38 пациентов) и у одного пациента - тотальный некроз
неофаллоса[24].
В 1993 г. Noordanus R.P. и Hage J.J. опубликовали статью, в которой описывался случай возникновения ишемии неофаллоса у 23-летнего пациента,
после микрохирургической фаллоуретропластики свободным лучевым лоскутом.
Через 7 часов после операции была выявлена ишемия неофаллоса. При повторном оперативном вмешательстве был обнаружен венозный тромбоз в
области микроанастомоза. Несмотря напроизведѐнную тромбэктомию,
артериального кровотока не было обнаружено. И только лишь после внутриартериального введения раствора стрептокиназы был получен хороший артериальный кровоток[47].
Cheng К. X., Hwang W. Y., Eid A. E., Wang S. L., Chang Т. S. и Fu К. D. в 1995
году в своей статье сообщают об опыте операций у 136 пациентов, которым была выполнена фаллопластика. При этом они использовали несколько видов лоскутов[18]:
46
-микрохирургический лоскут из области предплечья,
-нижнеэпигастральный лоскут,
-лоскут на поверхностной артерии, огибающей подвздошную кость,
-бедренный переднебоковой лоскут,
-комбинированный кожный лоскут.
Послеоперационные осложнения составили 13,24 %.
При выборе метода принимали во внимание пожелания пациентов,
учитывались конституциональные особенности и прогнозируемые послеоперационные результаты. По словам авторов, им удалось достичь хороших функционально-эстетических результатов.
В 1995 г. David A. Gilbert, Steven M. Schilossberg и Gerald H. Jordan
опубликовали материалы 10-летнего опыта по одномоментной фаллоуретропластики с использованием микрохирургического свободного локтевого лоскута у 21 пациента. В послеоперационном периоде у 3х больных развился тромбоз микроартериального анастомоза. Во всех этих наблюдениях микроанастомозы накладывались с бедренной артерией и большой подкожной веной. У одного пациента микроартериальный тромбоз произошел спустя 12
дней после операции. Этому больному была произведена тромбэктомия с внутриартериальным введением урокиназы без рецидива тромбоза и ущерба пересаженного лоскута. У трѐх больных наблюдалась стриктура неоуретры. У
четырѐх - уретральные свищи, потребовавшее дополнительных хирургических вмешательств.
Ltgaillard Ph., Pelissier Ph., Martin D. и Baudet J. в 1995 г. описали 15
кинических наблюдений одномоментной фаллоуретропластики с внедрением ауторебра у транссексуалов, средний возраст которых составлял 26 лет. С 1987
по 1990 гг. операции выполняли одноэтапно (4 операций I - группа). Начиная с
1990 по 1994 гг. фаллоуретропластику выполняли с предварительной префабрикацией лоскута (11 операций II - группа). В послеоперационном периоде у пациентов I группы наблюдались с уретральные свищи (2 пациента),
стенозы неоуретры (1 пациент), вытеснение ауторебра (1 пациент), нагноение
47
послеоперационной раны (1 пациент), кровотечение (1 пациент). У 2 пациентов
II группы была потеря лоскута вследствие тотального некроза, а так же наблюдались уретральные свищи (5 пациентов), нагноение послеоперационной раны (1 пациент).
Hage J.J.h Winters H.A. в своей статье (1996 г.) описывают 32-летнего транссексуала, которому выполняли микрохирургическую фаллопластику лучевым лоскутом. Микроанастомозы накладывали с v. saphena и a. femoralis
соответственно. В течении первых суток после операции наблюдали ухудшение кровообращения неофаллоса. При ревизии был обнаружен венозный тромбоз микроанастомоза, с удачной последующей тромбэктомией и реконструкцией венозного анастомоза.
С 1994 г. по 1996 г. Fang R.H., Као Y.S, Ma S. и Lin J.T. (1999г.) произвели
22 микрохирургические одномоментные фаллоуретропластики свободным реваскуляризированным лучевым лоскутом с включением фрагмента кортикального слоя лучевой кости. В послеоперационном периоде глубокий некроз неофаллоса с 10 % м укорочением произошел у одного пациента. Свищи неоуретры, которые потребовали хирургического вмешательства, зафиксированы у 40,9 % больных. Стриктура неоуретры наблюдалась у 13,7 % больных.
Проблемы в области донорской зоны отмечены в 9,1 % наблюдений (у одного пациента был перелом лучевой кости в том месте, где забирали фрагмент кортикального слоя) [24].
В 2000 г. В.Н. Вавилов с соавторами в материалах "Первого международного симпозиума по лечению транссексуализма" опубликовали материалы по микрохирургической фаллопластике с использованием свободного реваскуляризируемого и реиннервируемого торакодорсального аутотрансплантата (метод был запатентован в 1994 г. - Н.О. Миланов, Р.Т.
Адамян, Москва, РНЦХ РАМН) [7]. Опыт был основан на 20 фаллопластиках у транссексуалов. В послеоперационном периоде в результате микроартериального тромбоза с последующим тотальным некрозом неофаллоса был потерян один лоскут. В следствии неправильного забора лоскута хирургам дважды
48
приходилось после операции частично или полностью удалять кожные швы на неофаллосе, поскольку избыточная компрессия создавала угрозу нормальному кровообращению в лоскуте[15].
В.Н.Подайский, С.В.Сербенков, С.Ю.Мечковский и И.С. Новицкий в 2008
году опубликовали данные о 15 тотальных микрохирургических фаллопластиках.
У двух пациентов утрата полового члена произошла вследствие травмы, у одного был ампутирован половой член по поводу рака головки и в 12 наблюдениях фаллопластика была выполнена транссексуалам. Двум пациентам фаллопластику выполняли, используя прямую мышцу живота, которую на сосудистой ножке перемещали через подкожный туннель в проекцию неофаллоса, а затем укрывали свободным микрохирургическим лучевым лоскутом. Троим пациентам фаллопластика была выполнена свободным микрохирургическим лучевым лоскутом с включением фрагмента лучевой кости, а так же кожных ветвей лучевого нерва. У остальных 10 пациентов был применен, широко используемый в пластической и реконструктивной микрохирургии, свободный кожно-
мышечной лоскут на основе широчайшей мышцы спины, в состав, которого,
кроме сосудистой ножки входит торакодорсальный нерв. В одном наблюдении в послеоперационном периоде произошел глубокий некроз дистальной части неофаллоса. Причиной этого послужила избыточная компрессия неофаллоса кожными швами, что является следствием неправильного забора лоскута. В
последующем пациенту выполнили микрохирургическую фаллопластику свободным лоскутом из области предплечья с благоприятным исходом. В
остальных наблюдениях были получены хорошие послеоперационные результаты.
В 2008 году Leriche А. и соавторы опубликовали ретроспективный анализ своей работы за 9 лет по хирургическому лечению 56 пациентов с женской формой транссексуализма. Всем пациентам была выполнена тотальная фаллопластика с использованием лучевого аутотрансплантата. Авторы наблюдали осложнения у 14 пациентов (25%). В трѐх наблюдениях (5%) у
пациентов развился полный некроз лучевого аутотрансплантата, причиной
49
которого стало сдавление сосудистой ножки гематомой, инфицирование или артериальный тромбоз. У одиннадцати пациентов авторы наблюдали инфицирование послеоперационной раны, образование гематом и сосудистый тромбоз, которые не привели к некротическим изменениям. У 11 из 38 пациентов
(29%), которым было выполнено фаллопротезирование, развились осложнения
(протрузии), которые стали причиной удаления протезов. Более того, у 7 из 19
пациентов (37%), которым была выполнена уретропластика, развились или стриктуры или свищи, в результате чего им было выполнено формирование промежностной уретростомы.
Также в 2008 году Lumen N. с соавторами представили сравнительные результаты реконструкции полового члена с использованием свободного лучевого аутотрансплантата у семи пациентов в сравнении с переднелатеральным лоскутом бедра у четырѐх пациентов с пениальной недостаточностью. У шести пациентов опорожнение мочевого пузыря осуществлялось через открытую уретру, а у пяти через везикально-
аппендикулярный анастомоз. Восьми пациентам была выполнена одномоментно уретропластика, двое из которых попросили выполнить реконструкцию уретры только с эякуляционной целью. Трое других пациентов отказались от уретропластики и попросили оставить уретру открытой на границе мошонки и полового члена. Авторы методом выбора в подобных ситуациях считают метод фаллопластики свободным лучевым аутотрансплантатом. Однако один пациент отказался от операции на предплечье, а у троих других нарушенная сосудистая анатомия таза после многократных операций не позволяла производить микрохирургическую пересадку. В связи с этим им была выполнена фаллопластика переднелатеральным аутотрансплантатом бедра. Размеры аутотрансплантатов в среднем составили 15х 14 см. Ни одного некроза аутотрансплантатов авторы не наблюдали. Большинство возникших осложнений были связаны с реконструкцией уретры. У трѐх пациентов наблюдали образование свищей в области уретрально-неоуретрального анастомоза, у двоих из которых имела место стриктура уретры. У одного пациента после
50
