
диссертации / 100
.pdf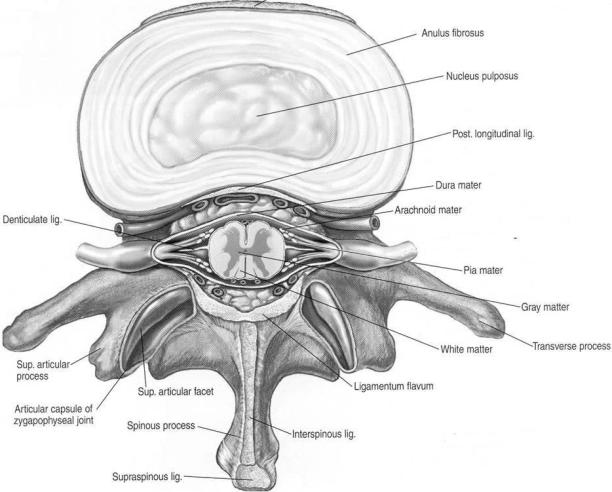
Вместе с дужками позвонков жѐлтая связка формирует заднюю стенку по-
звоночного канала.
Рис. 12 Анатомия позвоночника и позвоночного канала (приведено по http://www.nysora.com)
Эпидуральное пространство содержит: а) жировую клетчатку, б) спин-
номозговые нервы, выходящие из спинномозгового канала через межпозвон-
ковые отверстия, в) кровеносные сосуды, питающие позвонки и спинной мозг. Сосуды в основном представлены эпидуральными венами, формирую-
щими мощные венозные сплетения с преимущественным расположением в боковых частях эпидурального пространства. Жировая ткань преимуще-
ственно сконцентрирована под жѐлтой связкой и в области межпозвонковых отверстий. Эпидуральный жир скомпонован в ячейки, покрытые тонкой мем-
браной. На уровне грудных сегментов жир фиксирован к стенке канала толь-
ко по задней средней линии, а в ряде случаев рыхло прикрепляется к твѐрдой
121

оболочке. Это частично объясняет случаи асимметрического распределения растворов местных анестетиков.
Препарат, введѐнный в эпидуральное пространство, попадает в спин-
номозговую жидкость и спинной мозг. В настоящее время экспериментально подтверждѐн лишь один механизм проникновения лекарственных препаратов из эпидурального пространства в спинномозговую жидкость и спинной мозг
- диффузией через оболочки спинного мозга.
Методика эпидуральной анестезии. Блокады выполняли в асептиче-
ских условиях, срединным доступом в межостистом промежутке L4 - L5, в
положении пациента на боку, на стороне операции. Оптимальным считали положение пациента с выгнутым позвоночником, приведѐнными к животу и согнутыми в тазобедренных суставах нижними конечностями (рис. 13).
L5
L4
Рис. 13 Пункция и катетеризация эпидурального пространства на пояснич-
ном уровне Пункцию и катетеризацию эпидурального пространства осуществляли
с помощью одноразовых эпидуральных наборов BBraun Perifix (Германия),
Vigon Peripur (Франция), Pajunk Epilong (Германия). После идентификации эпидурального пространства убеждались, что из павильона эпидуральной иг-
лы не вытекает ликвор или кровь и эпидуральный катетер проводили на глу-
бину с расчѐтом, чтобы кончик катетера находился на уровне тела L3. Перед
122
введением основной дозы местного анестетика вводили тест-дозу для исклю-
чения внутривенного или субарахноидального попадания большой препара-
та. Тест-доза составляет 1-2 мл 1% лидокаина с адреналином 1:200 000 (5
мкг/мл). После введения тест-дозы выполняли болюсное введение 0,5% рас-
твора ропивакаина (Наропин, AstraZeneca). Объем вводимого раствора ане-
стетика рассчитывали по формуле предложенной Schulte-Steinberg et al.: объ-
ем (мл/сегмент) = 1/10 х (возраст в годах) [279].
После введения основной дозы анестетика эпидуральный катетер либо туннелизировали под кожу на протяжении 4 – 5 см в краниальном направле-
нии, либо укрепляли на коже стерильной фиксирующей системой FixoCath
(Pajunk Medizintechnologie, Германия). Выбор методики фиксации катетера зависел от предполагаемой длительности использования эпидурального кате-
тера: до 3-х дней - система FixoCath, более 3-х дней – туннелизация катетера.
Методика эпидуральной электростимуляции. Пациенты с фиксирован-
ным анатомическим дефицитом позвоночника (сколиоз, гиперлордоз), кото-
рый развивается в результате спастического поражения мышц у детей с ЦП,
имеют до 20% трудностей и неудач при верификации и катетеризации эпи-
дурального пространства. В связи с этим мы предложили использовать тех-
нику эпидуральной электронейростимуляции (Tsui-тест), как возможность верификации эпидурального пространства в условиях деформированного по-
звоночника (гиперлордоз, сколиоз). По наших данным такая ситуация возни-
кает в 13-15% наблюдений. Поэтому для пункции и катетеризации эпи-
дурального пространства у 25 с ожидаемыми техническими трудностями па-
циентов мы использовали стандартный эпидуральный комплект Arrow
Flextip Plus (США) и электронейростимулятор Vigon Plexygon (Франция) (рис. 14).
123

Рис. 14 Эпидуральный комплект Arrow Flextip Plus и электронейростимуля-
тор Vigon Plexygon
Рис 15 Изолированная игла Туохи и эпидуральный электростимуляционный катетер
Метод электронейростимуляции позволяет верифицировать эпи-
дуральное пространство по индуцированному ответу соответствующих групп мышц; определить местонахождение кончика эпидурального катетера с точ-
ностью от одного до двух сегментов; позволяет избежать интравазального и субарахноидального введения катетера, ориентируясь на силу тока и харак-
тер мышечного ответа.
Для пункции и катетеризации эпидурального пространства использова-
ли стандартный эпидуральный комплект Arrow Flextip Plus (Arrow
International, Inc., Reading, США), который содержит изолированную иглу
Tuohy 18G, эпидуральный катетер с мягким электропроводным J-образным
124
кончиком (20G) и стальным стилетом с электроадаптером (рис. 15). В каче-
стве источника импульсного тока необходим электронейростимулятор, спо-
собный выдавать токи силой от 0,3 мА до 10 мА.
Смысл данной методики заключается в том, что при нанесении элек-
трического тока через изолированную иглу Туохи и эпидуральный электро-
стимуляционный катетер, происходит сокращение мышц (миотомов), иннер-
вацию которых осуществляют соответствующие сегменты спинного мозга,
корешки которых подверглись стимуляции. Это позволяет точно верифици-
ровать эпидуральное пространство (проникновение иглы через жѐлтую связ-
ку), максимально прицельно вводить минимальную дозу анестетика без рис-
ка попадания раствора в сосуд или в субарахноидальное пространство (табл.
38).
Таблица 38
Варианты двигательного ответа на эпидуральную электростимуляцию
(NYSORA, 2008)
Локализация катетера |
Двигательный ответ |
Сила тока |
|
|
|
|
|
Подкожно |
Нет |
> 10 мА |
|
|
|
|
|
Субарахноидально |
Двухсторонний |
< 1 мА |
|
(несколько сегментов) |
|||
|
|
||
|
|
|
|
Эпидуральное |
|
1-10 мА (после введения местного |
|
Односторонний |
анестетика двигательный ответ пре- |
||
пространство |
|||
|
кращается) |
||
|
|
||
|
|
|
|
|
Односторонний или |
1-10 мА (после введения местного |
|
Интравазально |
анестетика двигательный ответ со- |
||
двухсторонний |
|||
|
храняется) |
||
|
|
||
|
|
|
Компоненты общей анестезии были такими же, как и при обычной тех-
нике эпидуральной катетеризации. Индукция достигалась внутривенным введением пропофола и фентанила, затем после гипервентиляции через ли-
цевую маску, производилась интубация трахеи, без применения миорелак-
сантов. Миорелаксанты для проведения ИВЛ использовали у всех пациентов после установки эпидурального катетера. Пункция эпидурального простран-
125
ства при силе тока подведѐнного к игле до 6 мА. Появления мышечных со-
кращений свидетельствовала о прохождении кончика иглы через волокна жѐлтой связки, затем идентификация эпидурального пространства подтвер-
ждалась по методике "утраты сопротивления". Затем к катетеру через адап-
тер стилета присоединялся электронейростимулятор и катетер продвигался в эпидуральное пространство при непрерывной стимуляции током силой от 5
до 1 мА. При появлении мышечных сокращений уменьшали пошагово силу тока на электронейростимуляторе и фиксировали минимальное значение это-
го параметра, при котором не визуализируется двигательная реакция.
У всех пациентов на стимуляцию через электропроводный катетер бы-
ла получена двигательная реакция в виде односторонних мышечных сокра-
щений при силе тока 1,7±0,5 мА. Так как эпидуральный электростимуляци-
онный катетер армирован и снабжѐн стилетом, то его продвижение не встре-
чало трудностей. При продвижении катетера вводили 1-2 мл изотонического раствора NaCl для увеличения электропроводности среды. По смене сокра-
щающихся миотомов можно было судить об уровне стояния кончика катете-
ра. Так у 8 больных при нахождении катетера в области сакрального сплете-
ния сокращались икроножные мышцы, у 10 пациентов, при дальнейшем про-
движении катетера в область поясничного сплетения, сокращались четырѐх-
главая, трѐхглавая мышцы бедра и ягодичные мышцы. При попадании элек-
тростимуляционного катетера в нижнегрудной отдел эпидурального про-
странства (у 5 больных) сокращалась прямая мышца передней брюшной стенки. Надо отметить, что двигательный мышечный ответ у всех пациентов носил односторонний характер, что объясняется латерализацией кончика J-
образного катетера в эпидуральном пространстве. Размещение катетера суба-
рахноидально, либо субдурально, вызывает мышечный ответ при низкой си-
ле тока (0.2 мА и 0.3 мА соответственно) и часто двухсторонний.
После того, как катетер был доставлен на нужный уровень, к стимуля-
тору присоединяли адаптер, после чего ещѐ раз верифицировали локализа-
цию кончика катетера и вводили тест-дозу местного анестетика (1-2 мл) в
126

условиях электростимуляции. В случае катетеризации сосуда двигательный ответ будет сохраняться даже после введения тест-дозы. Полученный нами у одного ребѐнка односторонний двигательный ответ на токе 1,0 мА не прекра-
тился после введения 1 мл лидокаина, что было расценено, как интравазаль-
ное введение. Катетер был подтянут на 1,5 см и проведена повторная проба с введением лидокаина, двигательный ответ на электростимуляцию прекратил-
ся. После аспирационной пробы введена расчѐтная доза ропивакаина. Адек-
ватная анестезия развивалась при сравнительно небольших объѐмах анесте-
тика - 0,5 – 0,7 мл на один сегмент.
Уровень нахождения кончика катетера можно определить также по ха-
рактеру электрокардиографической кривой (рис. 16).
Рис 16 Определение уровня нахождения кончика катетера по характеру элек-
трокардиографической кривой Для этого электрод стандартного отведения "правая рука" накладывали
паравертебрально в области 4-5 грудных позвонков, а электроды "левая рука"
и "левая нога" располагали стандартно, и кривая ЭКГ визуализировалась на мониторе. Затем на коннектор электрического катетера накладывали элек-
трод с отведения "правая рука", и катетер проводили до нужного уровня с одновременным считыванием кривой ЭКГ на мониторе. При продвижении
127

катетера более краниально характеристика ЭКГ будет всѐ более соответство-
вать кривой записанной с накожного электрода.
Однако данная методика не позволяет дифференцировать интравазаль-
ное и субарахноидальное нахождение катетера.
Рис 17 Рентгенография поясничного отдела позвоночника и электростимуля-
ционного катетера в эпидуральном пространстве Электростимуляционный катетер, благодаря своим характеристикам,
позволяет предотвращать узлообразование и сворачивание катетера в эпи-
дуральном пространстве (рис. 19).
Больному К., 12 лет была предпринята попытка провести электрости-
муляционный катетер из люмбального доступа в среднегрудной отдел (рис.
19). При краниальном продвижении катетера в эпидуральном пространстве появлялись, сменяя друг друга, двигательные ответы, характерные для сти-
муляции то поясничного, то крестцового сплетений. Рентгенографическое обследование дало ответ на такое циклическое реагирование сокращающихся миотомов – катетер образовал конгломерат в эпидуральном пространстве.
Однако, благодаря тому, что электростимуляционный катетер содержит по всей своей длине спиральный электропроводный слой и стальной стилет, уз-
128
лообразования не произошло. Катетер извлечѐн без технических трудностей и установлен правильно со 2-ой попытки.
Несмотря на значительные преимущества, очевидно, что методика эпи-
дуральных блокад электропроводными катетерами у детей вряд ли полно-
стью вытеснит существующие рутинные методы. Однако, учитывая высокое качество анестезии и, практически, полную безопасность метода при соблю-
дении техники, необходимо стремится к замене использования обычных ка-
тетеров электростимуляционными при технических трудностях, особенно при выполнении эпидуральной анестезии в условиях деформированного по-
звоночника.
После установки эпидурального катетера и введения расчѐтной дозы анестетика производили укладку больного в операционное положение на ле-
вый или правый бок.
Для борьбы с интраоперационной гипотермией у всех пациентов с ЦП мы использовали для ИВЛ низкие потоки свежих газов (менее 1 л/мин),
нагревание внутривенных жидкостей (GE Healthcare enFlow и SAHARA-III) и
применяли активные методы согревания конвективным потоком воздуха
(WARM TOUCH 5900W) с контролем базисной температуры тела. Если не проводить профилактику гипотермии, то дети с ЦП быстро снижают темпе-
ратуру тела, даже при постановке эпидурального катетера. Дальнейшее пре-
бывание в операционной и изменение положения тела при многоуровневой ортопедической операции, гипсование приводят к увеличению потери тепла и снижения температуры тела на 1,5-2ºС. Также проводили профилактику трофических накожных расстройств путѐм подкладывания мягких валиков различной конфигурации.
Экстубировали больных после восстановления самостоятельного ды-
хания на фоне введения пропофола (BIS индекс 70 - 75). Инфузию пропофола прекращали после того, как убеждались в отсутствии признаков ларингос-
пазма. Уровень пробуждения после экстубации оценивали на 5-й, 10-й и 15-й
минутах по шкале Aldrete.
129
Таблица 39
Динамика исследованных показателей на этапах сбалансированной
нейроаксиальной анестезии и операции у больных с ЦП (n=178) (M±m)
Показатели |
|
|
Значение показателей на этапах исследования |
|
|||||||
|
|
|
|
|
|
|
|
|
|
||
после |
индукция |
разрез |
травм. |
окончание |
|||||||
премед-ции |
момент |
операции |
|||||||||
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
||
младщая |
старщая |
младщая |
старщая |
младщая |
старщая |
младщая |
старщая |
младщая |
старщая |
||
|
|
|
|
|
|
|
|
|
|
||
|
группа |
группа |
группа |
группа |
группа |
группа |
группа |
группа |
группа |
группа |
|
|
|
|
|
|
|
|
|
|
|
|
|
ЧСС, |
126±9,2 |
107,5±7,5 |
122,1±5,8 |
100,5±5,6 |
102,6±5* |
88,7±4,6* |
98,8±5,1* |
85,1±3,8* |
120±9,6 |
99,5±8,4 |
|
уд/мин |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
АДср, |
81±2,8 |
82,7±2,9 |
78,9±5 |
69,1±5,1* |
75±4,7 |
63,1±6,4* |
64,6±4,7* |
68,6±3,9* |
71,9±5,2 |
71,4±5,1 |
|
мм.рт.ст. |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
УИ, |
41,3±5,7 |
44,4±6,7 |
50,4±7,7* |
46,7±6,2 |
40±5,4 |
45,5±7,3 |
36±4 |
41,3±5,8 |
41,1±6,8 |
45,8±6,4 |
|
мл/м2 |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
СИ, |
4,5±0,5 |
4,03±0,5 |
5,3±0,6* |
4,5±0,5 |
4,3±0,7 |
4,2±0,7 |
3,7±0,5* |
3,6±0,4 |
4,3±0,6 |
4,5±0,8 |
|
л/мин/м2 |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
ОПСС, |
2356±348 |
1802±441 |
1777±260* |
1153±173* |
2225±343 |
1243±232* |
2097±287 |
1434±210 |
1964±245* |
1231±215* |
|
дин/с/см5 |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
SрО2, |
98,8±0,1 |
98,5 0,1 |
99,7±0,1 |
99,7 0,1 |
98,8±0,1 |
98,2 0,1 |
99,5±0,1 |
98,9 0,1 |
98,8±0,1 |
98,6 0,1 |
|
% |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
PetСО2, |
39,0±0,1 |
41,6 0,1 |
39,7±0,1 |
39,2 0,1 |
40,5±0,2 |
38,2 0,1 |
40,4±0,2 |
37,4 0,1 |
41,6±0,1 |
38,4 0,1 |
|
мм. рт. ст. |
|||||||||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
* - достоверность различий по сравнению с этапом после премедикации при p<0,05
Таблица 40
Динамика показателей рН, электролитов, глюкозы и лактата
во время сбалансированной нейроаксиальной анестезии (n=178) (M±m)
|
После премедикации |
После окончания |
|
|
|||
|
операции |
Норма в смешанной |
|||||
Показатели |
|
|
|||||
младщая |
старщая |
младщая |
старщая |
венозной крови |
|||
|
|||||||
|
группа |
группа |
группа |
группа |
|
|
|
PH |
7,409±0,56 |
7,397±0,014 |
7,34±0,01 |
7,369±0,007 |
7,320 |
- 7,420 |
|
|
|
|
|
|
|
|
|
Na+, |
140,6±0,92 |
137,6±0,71 |
141,2±1,73 |
138,7±1,32 |
135,0 |
- 145,0 |
|
ммоль/л |
|||||||
|
|
|
|
|
|
||
K+, |
4,3±0,14 |
4,09±0,13 |
3,9±0,25 |
3,57±0,19 |
3,50 |
- 5,50 |
|
ммоль/л |
|||||||
|
|
|
|
|
|
||
Ca++, |
1,27±0,02 |
1,18±0,03 |
1,16±0,07 |
1,23±0,11 |
1,15 |
- 1,32 |
|
ммоль/л |
|||||||
|
|
|
|
|
|
||
Cl+, |
105,3±0,72 |
107±0,86 |
106,7±2,45 |
106,6±1,6 |
98 - 106 |
||
ммоль/л |
|||||||
|
|
|
|
|
|
||
Глюкоза, |
4,62±0,27 |
4,3±0,2 |
6,22±0,64 |
6,38±0,42 |
4,44 |
- 6,65 |
|
ммоль/л |
|||||||
|
|
|
|
|
|
||
Лактат, |
1,06±0,1 |
1,04±0,13 |
1,61±0,12 |
1,68±0,05 |
0,4 |
- 1,5 |
|
ммоль/л |
|||||||
|
|
|
|
|
|
||
* - достоверность различий по сравнению с этапом после премедикации при p<0,05
130
