
диссертации / 27
.pdfУ 19 (15,1%) пациентов выявлен кардиоэмболический вариант инсульта (КЭ). У четырех пациентов отмечалось наличие ревматического порока аортального клапана, у двух – ревматического порока митрального клапана, три пациента имели врожденный порок сердца. У двух пациентов впервые был выявлен дефект межпредсердной перегородки и у трех – открытое овальное окно. У одной пациентки ишемический инсульт развился через полгода после операции по поводу миксомы сердца. У одного больного инсульт развился на фоне наследственной формы мерцательной аритмии
(вероятно, имела место наследственная каналопатия по материнской линии).
Один пациент страдал дилатационной кардиомиопатией, и два пациента – пароксизмальной формой мерцания предсердий, в обоих случаях инсульт развился на фоне мерцания предсердий.
Пример истории болезни: Пациентка К. 41 года.
Клинический диагноз: Ишемический инсульт в бассейне левой средней мозговой артерии в результате парадоксальной эмболии через открытое овальное окно.
Кардиоэмболический патогенетический вариант согласно критериям TOAST.
Жалобы при поступлении: пациентка жалоб не предъявляла из-за речевых
нарушений.
Из анамнеза известно, что пациентка заболела остро, вечером во время акта дефекации почувствовала резкую головную боль, слабость в правой руке, не могла разговаривать, обращенную речь понимала полностью.
При поступлении в стационар состояние пациентки было тяжелым. Показатели гемодинамики стабильные, АД 125/75 мм.рт.ст. ЧСС 74 в мин.
В неврологическом статусе: в сознании, моторная афазия, обращенную речь понимает полностью. Подвижность глазных яблок в полном объеме. Зрачки D=S.
Центральный прозо-, глоссопарез справа. Правосторонний гемипарез до плегии в руке, 4
баллов в ноге. Анизорефлексия справа. Симптом Бабинского справа. Чувствительных нарушений нет. Координаторные пробы левыми конечностями выполняет удовлетворительно.
Общий и биохимический анализы крови: без патологических изменений.
61
Липидограмма холестерин – 4,2 (5,16 – 6,18) ммоль/л, триглицериды – 0,97 (0,4- 1,53) ммоль/л, ЛПВП – 0,9 (0,73-1,75) ммоль/л, ЛПНП – 2,1 ↑ (0,9 – 1,8) ммоль/л.
Гомоцистеин: 6,9 мкмоль/мл (4,0-11,0 мкмоль/мл)
Волчаночный антикоагулянт – не обнаружен.
Антитела к фосфолипидам IgG и IgM, антитела к двуспиральной ДНК,
антитела к ядерным антигенам – не обнаружены.
МРТ головного мозга: Ишемический инсульт в бассейне левой средней мозговой
артерии.
Дуплексное сканирование БЦА: вариант нормы.
Ультразвуковое сканирование сосудов нижних конечностей: патологии сосудов
не выявлено.
Билатеральное мониторирование СМА с микроэмболодетекцией и
определением цереброваскулярной реактивности: Выявлено наличие
микроэмболических сигналов 10 МЭ/час.
Трансэзофагальная эхокардиография: выявлено открытое овальное окно.
За время лечения состояние пациентки с положительной динамикой в виде восстановления силы в правой руке до 4 баллов, уменьшения выраженности речевых нарушений. На фоне антиагрегантной терапии регрессировало наличие микроэмболических сигналов по данным билатерального мониторирования СМА.
У 27 (21,4%) больных диагностирован лакунарный патогенетический вариант инсульта. Все пациенты этой группы страдали артериальной гипертензией, которая сочеталась с сахарным диабетом 2 типа или с нарушением толерантности к углеводам.
Пример истории болезни: Пациент Д. 43 года.
Клинический диагноз: Ишемический инсульт в вертебробазилярном бассейне с формированием инфаркта в варолиевом мосту. Умеренный правосторонний гемипарез.
Дизартрия легкой степени выраженности. Лакунарный патогенетический вариант согласно критериям TOAST. Гипертоническая болезнь 3 стадии, риск 4. Сахарный диабет
2 тип, стадия субкомпенсации. Ожирение 2 степени (ИМТ 32,0), абдоминально-
конституциональный тип.
Жалобы при поступлении: на умеренную тошноту, нечеткость речи, слабость в правых руке и ноге.
62
Из анамнеза известно, что пациент заболел остро, когда на фоне подъема АД до 180/100 мм.рт.ст возникла вышеописанная симптоматика, самостоятельно принял капотен 25 мг, в связи с сохранением симптоматики через 3 часа вызвал бригаду СМП. В экстренном порядке был госпитализирован в отделение нейрореанимации ГКБ№31.
До настоящего заболевания в течение 5 лет страдал артериальной гипертонией, с максимальным подъемом АД до 160/90 мм.рт.ст.,гипотензивные препараты принимал нерегулярно, адаптирован к АД 130/80 мм.рт.ст. В течение последних 2 лет периодически при обследовании в поликлинике отмечалось повышение сахара крови до 7,5 ммоль/л – сахароснижающую терапию не принимал. Вредные привычки: курение - выкуривал до 2 пачек в день, со слов – злоупотреблял алкоголем (ежедневное употребление). Наследственность отягощена: мать страдает артериальной гипертонией, сахарным диабетом, в возрасте 60 лет перенесла инсульт с хорошим восстановлением.
При поступлении в стационар: состояние пациента было тяжелым. АД 170/90 мм.рт.ст. ЧСС 82 в мин. Пациент повышенного питания (ИМТ 32).
В неврологическом статусе: в сознании. Центральный прозо- и глоссопарез справа, легкая дизартрия. Сила в конечностях: в проксимальных отделах – 3 балла, в дистальном – снижена до 2 баллов. Сухожильные и периостальные рефлексы D>S.
Патологических стопных знаков нет. Гемигипестезия справа.
Общий анализ крови, биохимический анализ крови, общий анализ мочи – без
патологических изменений.
Глюкоза крови: 8,5↑ (4,1 – 6,1 ) ммоль/л.
Гликированный гемоглобин: 6,8% (<6,5%)
Липидный профиль: холестерин – 6,69 ↑(5,16 – 6,18) ммоль/л, триглицериды – 1,95 ↑ (0,4-1,53) ммоль/л, ЛПВП – 0,93 (0,73-1,75), ЛПНП – 4,84 ↑ (0,9 – 1,8) ммоль/л, ЛПОНП – 0,89 (0,2-1,0) ммоль/л, индекс атерогенности – 6,2 ↑ (до 4 )
Гомоцистеин – 11,2↑ (4,0-11,0) ммоль/л
МРТ головного мозга: зона острой ишемии в варолиевом мосту с максимальным
размером до 1,1 мм.
Дуплексное сканирование БЦА: Умеренный атеросклероз МАГ. Скоростные и спектральные характеристики кровотока в сонных и позвоночных артериях в пределах возрастной нормы. Умеренная деформация ВСА с обеих сторон, без значимых изменений гемодинамики.
63
ЭХО-КГ: умеренная гипертрофия левого желудочка, расширение полости левого предсердия.
За время нахождения в стационаре состояние пациента с положительной динамикой: отмечалось уменьшение степени выраженности правостороннего гемипареза:
до 4 баллов в проксимальных отделах руки и в ноге и до 3 баллов в кисти. Пациент самостоятельно передвигается и обслуживает себя.
Таким образом, у молодого пациента, с отягощенным семейным анамнезом,
наличием таких факторов риска как злоупотребление алкоголем и курение, в возрасте 43
лет, развился ишемический лакунарный инсульт на фоне имеющейся артериальной гипертонии, сахарного диабета, ожирения (так называемого метаболического синдрома).
У15 (11,9%) пациентов сосудистое событие было вызвано другой известной патологией. В эту группу были включены пациенты с различными редкими причинами ишемического инсульта. У одного больного выявлена выраженная гипергомоцистеинемия с формированием тромба в ушке левого предсердия. У двух пациентов диагностирован менинговаскулярный сифилис. У двух больных инсульт развился на фоне паранеопластического гиперкоагуляционного синдрома. У одной пациентки впервые был выявлен узелковый периартериит. Четверо пациентов направлены под наблюдение ревматолога с васкулитом неясного характера. У четырех больных был выявлен антифосфолипидный синдром (3-х мужчин и 1 женщины).
Уодной пациентки с транзиторной ишемической атакой была выявлена диссекция левой ВСА. За неделю до сосудистого события больная проходила курс мануальной терапии.
Пример истории болезни. Больная М., 28 лет.
Клинический диагноз: Узелковый периартериит, острое течение, высокой активности с поражением: 1) ЦНС: Церебральный васкулит. Ишемический инсульт в бассейне левой средней мозговой артерии. Патогенетический вариант согласно критериям TOAST – инсульт другой известной этиологии. Полиневропатия нижних конечностей, смешанная форма. 2) Кожи: Язвенно-некротические изменения в области стоп 3) Почек: нефропатия. Пролапс митрального клапана 1 ст. Железодефицитная анемия.
64
Жалобы: При поступлении пациентка жалоб не предъявляла из-за речевых
нарушений.
Из анамнеза известно, что пациентка заболела остро, когда после дневного сна появились речевые нарушения, слабость в правой руке, была однократная рвота. По СМП доставлена в 31 ГКБ. До этого времени пациентка считала себя абсолютно здоровой. Не курила, алкоголем не злоупотребляла, оральные контрацептивы не принимала.
Гинекологический анамнез: 1 беременность (выкидыш на 5-6 нед.) Брат пациентки страдал узелковым периартритом и умер в возрасте 31 года от почечной недостаточности.
При поступлении в стационар состояние пациентки было тяжелым, отмечалась лихорадка до 38°С. Показатели гемодинамики были стабильные, АД 120/80 мм.рт.ст. ЧСС
70в мин.
Вневрологическом статусе: в сознании, тотальная афазия. Центральный прозопарез справа. Правосторонний гемипарез до плегии в руке, 3 баллов в ноге.
Анизорефлексия справа. Двусторонний симптом Бабинского. Болевая гипестезия нижних конечностей по полиневритическому типу со средней трети голени. Снижен ахиллов рефлекс с 2-х сторон.
Общий анализ крови: гемоглобин 114↓ (120-140) г/л, эритроциты – 3,77↓ (3,9-4,7 *1012/л), ЦП-0,9 (0,85 – 1,15), Тромбоциты – 280 (150-380*109/л), лейкоциты – 18,1↑ (4,5- 9,0*109/л), лимфоциты – 22 (19-37) %, моноциты – 4 (3-11)%, п/я – 1 (1-6)%, с/я – 73 (4072)%, СОЭ – 22↑ (0-15) мм/час.
Биохимический анализ крови: железо – 6,2↓(9,9-31,3) мкмоль/л, ревматоидный фактор – 7 (отр), антитела к стрептолизину – 328↑ (0-200), СРБ < 0,5 (0-5,0).
Общий анализ мочи: протеинурия до 0,28 (<0,14) г/л
Биопсия кожи, подкожно-жировой клетчатки (гистологическое исследование):
по данным гистокартины у пациентки, вероятнее всего, имеет место узелковый периартериит.
МРТ головного мозга: Ишемический инсульт в бассейне левой средней мозговой
артерии.
Дуплексное сканирование БЦА: Грубые деформации ВСА с двух сторон перед входом в череп. Признаки увеличения ЛСК в СМА с двух сторон, больше справа.
ЭХО-КГ: Миксоматозная дегенерация створок митрального клапана, гипертрофия папилярных мышц. Митральная регургитация 1 ст.
65
Пациентка консультирована ревматологом, поставлен диагноз: узелковый периартериит, назначена патогенетическая терапия.
После проведенного комплексного лечения пациентка выписана с клиническим улучшением для дальнейшего наблюдения в НИИ Ревматологии. При выписке у пациентки регрессировали двигательные нарушения, отмечалась значительная положительная динамика со стороны речевой функции – сохранялись элементы амнестической афазии, моторный компонент полностью восстановился.
В 34 (27%) случаях причину развития ИИ определить не удалось
(инсульт неустановленной этиологии). В связи с отсутствием возможных причин развития инсульта – эти пациенты были отнесены к группе
«криптогенный» инсульт. Среди этих больных – 2 человека с ТИА.
Пример истории болезни. Пациент К. 23 года.
Клинический диагноз: Ишемический инсульт в бассейне правой средней мозговой артерии в результате тромбообразования в правой ВСА. Инсульт неустановленной этиологии согласно критериям TOAST.
Жалобы при поступлении: на слабость в левой руке и ноге, нечеткость речи.
Из анамнеза известно, ухудшение состояния 06.03.07, когда утром проснулся с сильной головной болью в правой височной области давящего характера. Накануне -
употребление небольшого количества алкоголя. Головная боль продолжалась в течение нескольких часов, затем прекратилась. Около 19-00 за рулем автомобиля внезапно появилась слабость в левых руке и ноге, стала нечеткой речь, самостоятельно доехал до дома, где было измерено АД – 130/80. Вызванной бригадой СМП госпитализирован в ГКБ№31 в отделение нейрореанимации.
До настоящего заболевания у пациента несколько раз в жизни отмечался подъем АД до 200/90 мм.рт.ст, адаптирован к цифрам 120/80 мм.рт.ст., за цифрами АД регулярно не следил, гипотензивные препараты не принимал.
Вредные привычки отрицает. Наследственность по сердечно-сосудистой патологии не отягощена.
При поступлении в стационар состояние пациента было тяжелым. Показатели гемодинамики – стабильные: АД 130/80 мм.рт.ст. ЧСС 68 в мин.
В неврологическом статусе: в сознании, ориентрован полностью. Дизартрия, центральный левосторонний прозо- и глоссопарез. В двигательной сфере: левосторонний
66
гемипарез со снижением мышечной силы до 4 баллов в кисти и в ноге. Сухожильные и периостальные рефлексы вызываются без четкой разницы с двух сторон. Патологических стопных знаков нет. Чувствительная сфера без патологии.
Проведено обследование:
Общий и биохимический анализы крови, липидограмма: без патологических
изменений.
Коагулограмма: протромбиновое время 10,1 (9,1 – 12,1) сек, протромбиновое отношение – 0,9, АЧТВ – 29,4 (24-35) сек, фибриноген – 3,0 (2,2 – 4,9)г/л, фактор VII – 65 (50-129)%, фактор VIII – 72 (50-150)%, фактор IX – 86 (65 – 150)%, протеин С – 90 (70140)% - показатели в пределах нормы, антитромбин III – 75%↓ (80-120%) через 2 недели показатель нормализовался.
Гомоцистеин: 9,2 (норма 4,0 - 11,0) мкмоль/мл
Волчаночный антикоагулянт – не обнаружен.
Антитела к фосфолипидам IgG и IgM, антитела к двуспиральной ДНК,
антитела к ядерным антигенам – не обнаружены.
МРТ головного мозга: зона острой ишемии в зрительном бугре справа.
Дуплексное сканирование МАГ 07.03.07: в устье правой ВСА выявлен неокклюзирующий тромбоз, редуцирующий просвет артерии до 45-50% по диаметру (Рис.
3.5).
Дуплексное сканирование МАГ 14.03.07: справа в устье ВСА сохраняется неокклюзирующий тромбоз, редуцирующий просвет артерии до 30%.
Дуплексное сканирование МАГ 21.03.07: при ДС артерий дуги аорты комплекс
«интима-медиа» с обеих сторон не изменен, не утолщен, контур ровный. Дифференциация внутреннего и среднего слоев сосудистой стенки не нарушена, структура однородна.
Визуализируемое ранее образование на данный момент не обнаружено.
Ультразвуковое сканирование сосудов нижних конечностей: патологии сосудов
не выявлено.
Трансэзофагальная эхокардиография: патологии не выявлено.
67
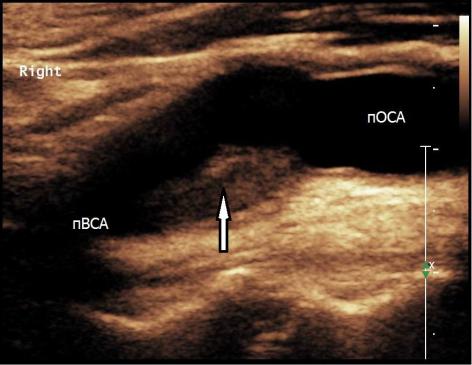
Рисунок 3.5 ДС БЦА пациента К. при поступлении
Пояснения к рисунку 3.5: пОСА – правая общая сонная артерия, пВСА – правая внутренняя сонная артерия; стрелкой указан неокклюзирующий тромбоз в устье правой ВСА, редуцирующий просвет артерии до 45-50% по диаметру.
За время лечения состояние пациента с положительной динамикой в виде восстановления силы в руке и ноге, регресса речевых нарушений. В течение полугода пациент вернулся к трудовой деятельности, рекомендуемую антиагрегантную терапию не принимал, более нигде не обследовался. В течение трех лет после сосудистого события ухудшения в состоянии не отмечалось.
Таким образом, у молодого человека в возрасте 23 лет, без отягощенного семейного анамнеза, сопутствующей патологии, остро возникло образование тромба в правой ВСА на визуально неизмененной сосудистой стенке. При этом изменений в коагулограмме, наличия ВА и аутоантител и других протромбогенных состояний выявлено не было.
За время наблюдения повторные ишемические инсульты, несмотря на рекомендованные профилактические мероприятия, развились у 25 (19,8 %)
пациентов, из них: четыре больных с атеротромботическим вариантом,
девять пациентов с кардиоэмболическим, четыре человека с лакунарным,
трое больных с инсультом другой известной этиологии и четыре пациента с
68
инсультом неустановленной этиологии. У восьми человек сосудистое событие произошло в другом бассейне. Среди них четыре пациента с кардиоэмболическим инсультом, двое – с инсультом неустановленной этиологии и двое больных – с атеротромботическим вариантом (при формировании окклюзии левой ВСА, повторное сосудистое событие возникло при декомпенсации кровообращения в бассейне основной артерии).
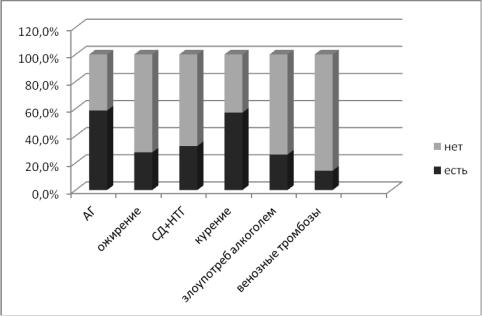
При анализе основных модифицируемых факторов риска у пациентов были выявлены следующие особенности (Рис. 3.6).
Рисунок 3.6 Основные модулируемые факторы риска у пациентов с ишемическим инсультом.
У семидесяти четырех больных (58,7%) была выявлена артериальная гипертензия, причем более чем у половины из них заболевание длилось не менее 5 лет, адекватной антигипертензивной терапии пациенты не принимали. У четырех пациентов (3,2%) артериальная гипертензия носила вторичный характер (на фоне мочекаменной болезни). Гипертрофия миокарда левого желудочка на момент поступления была выявлена у 49
(38,9%) больных.
69
Семьдесят два (57,1%) пациента курили, стаж курения на момент исследования составил более 10 лет, из них шестьдесят три (87,5% всех курящих) больных были в возрасте старше 35 лет. Сочетание артериальной гипертензии и курения встречалось у пятидесяти шести (44,4%) пациентов.
Тридцать три (26,2%) человека злоупотребляли алкоголем, все они были в возрасте старше 35 лет. Сочетание артериальной гипертензии с курением и злоупотреблением алкоголем выявлено у двадцати семи (21,4%)
больных.
Нарушение углеводного обмена выявлено у 41 (32,5%) пациента, из них у 15 человек (11,9%) - сахарный диабет 2 типа и у двадцати шести
(20,6%) – нарушение толерантности к углеводам. Тридцать пять (27,8%)
пациентов имели повышенную массу тела, преимущественно за счет абдоминального ожирения. У 103 (81,7%) больных была выявлена дислипидемия, из них у 83 (65,9%) – гиперхолестеринемия различной степени выраженности, причем на момент возникновения инсульта только один пациент с целью коррекции нарушений обмена липидов принимал статины. Сочетание абдоминального ожирения с артериальной гипертензией,
сахарным диабетом (или нарушением толерантности к углеводам),
дислипидемией, так называемый метаболический синдром выявлен у тридцати трех (26,2%) пациентов. Самое раннее развитие метаболического синдрома отмечалось у пациентки в возрасте 25 лет.
У восемнадцати (14,3%) пациентов в анамнезе выявлены тромбозы вен нижних конечностей. В двух (1,6%) случаях (в анамнезе) – повторные артериальные тромбозы.
Четырнадцать (11,1%) пациентов страдали ишемической болезнью сердца, трое из них (2,4%) перенесли инфаркт миокарда.
Три (2,4%) человека имели в анамнезе приступы мигрени, но во всех случаях инсульт возник вне мигренозного приступа.
70
