- •Дифференциальная диагностика вирусных миокардитов
- •Характерные изменения сердечной мышцы, которые определяют клиническую картину и прогноз:
- •Алгоритм диагностики миокардитов включает:
- •Физикальные данные
- •Сердце значительно увеличено в размерах (кардиомегалия, кардиоторокальный индекс более 50%), углы сердца сглажены
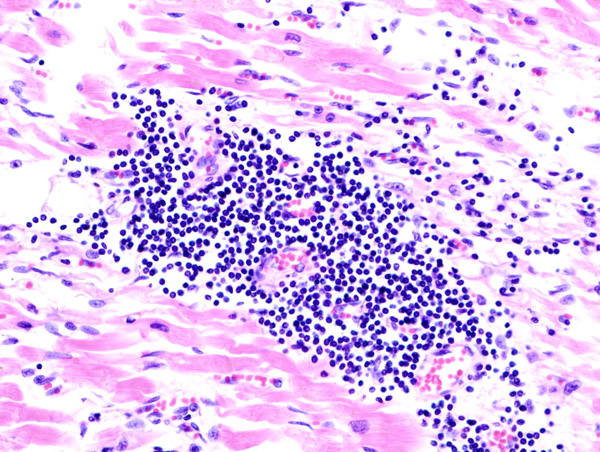
- •Воспалительная инфильтрация при свето-оптической микроскопии (окрас гематоксилином-эозином).
Физикальные данные
тахикардия, не соответствующая тяжести лихорадки (наиболее постоянный признак)
ослаблениеI тона
систолический шум на верхушке сердца
артериальная гипотония
признаки сердечной недостаточности – застойные хрипы в легких, периферические отеки, кардиомегалия, асцит
Лабораторная диагностика. Важно обратить внимание, что специфических изменений нет! Все показатели соотвествуют воспалительным изменениям, а также признакам повреждения кардиомиоцитов.
увеличение воспалительных маркеров (СОЭ, СРБ, фибриноген);
повышение или нормальный уровень сердечных тропонинов (TnI, TnT);
серологический анализ на IgMи IgG;
иммуногистохимическое исследование с выявлением специфических маркеров, таких как Т-лимфоциты (CD3), макрофаги (CD68) и другие лейкоцитарные антигены;
сывороточные кардиальные аутоантитела (AABS)- аутоантитела к различным кардиальным и мышечно-специфичным антителам (наиболее достоверный маркер миокардитов).
Электрокардиография также не обладает специфическими признаками для миокардита.
отрицательный зубец T (инверсия зубца Т) – наиболее частые изменения:
стойкий подъем (возможно с появлением патологического зубца Q) или депрессия сегмента ST;
снижение вольтажа зубцов;
синусовая тахикардия;
признаки нарушения ритма (экстрасистолия, пароксизмальные предсердные, желудочковые тахикардии, фибрилляция/трепетание предсердий) и проводимости (СА-, АВ-блокады, блокады системы Гиса);
длительность интервала QT более 440 мс;
отклонение электрической оси сердца.
Независимым предиктором сердечной смерти или потребности к пересадке сердца является расширение QRS более 120 мс.
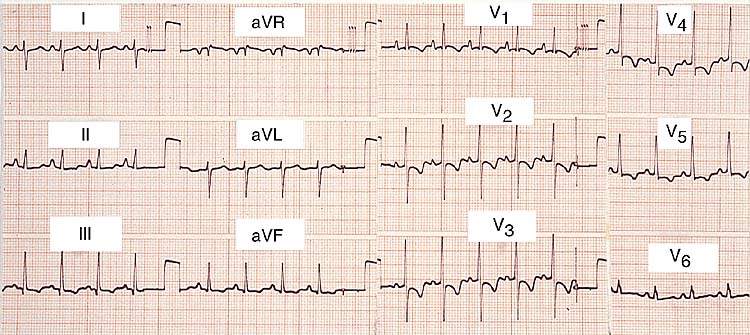
Отклонение ЭОС вправо, Блокада ЗВЛНПГ. Отрицательные зубцы Т в отведениях III, V2-V5.
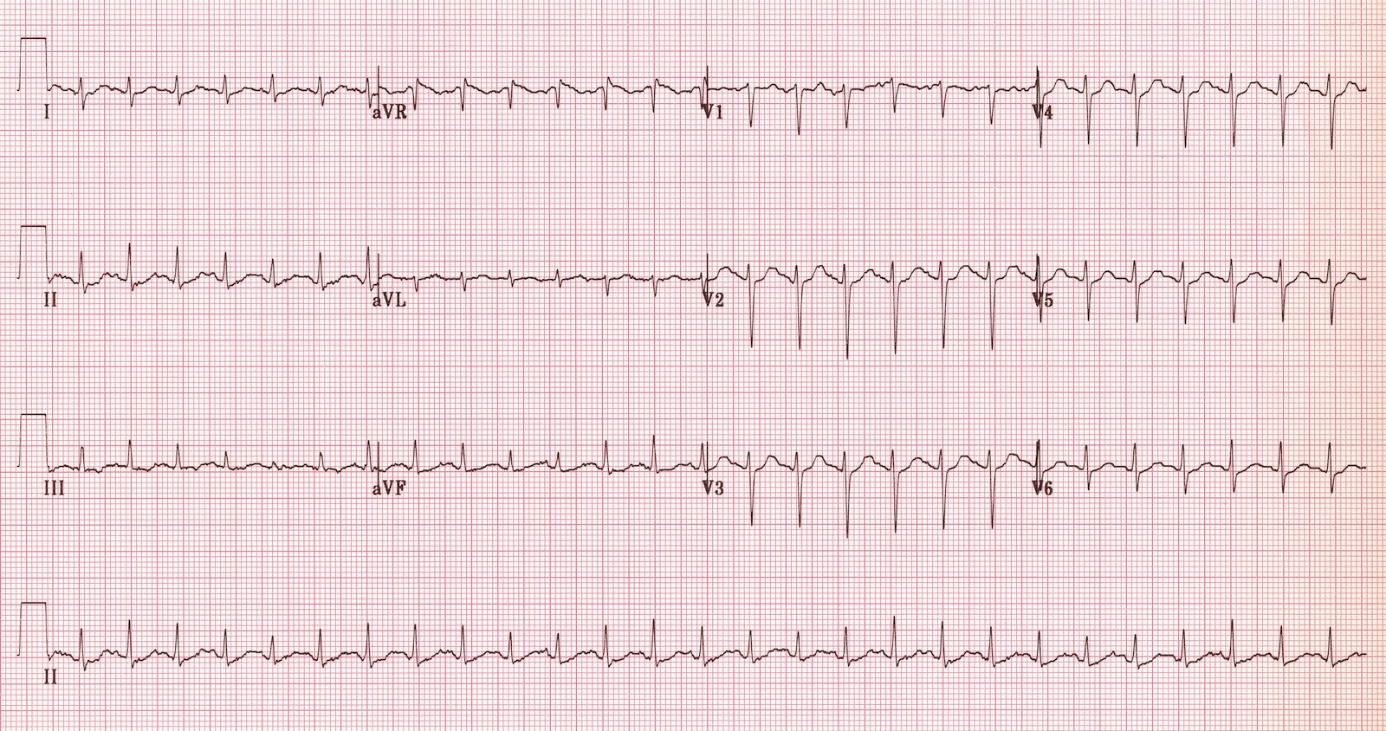
Синусовая тахикардия, снижение амплитуды зубцов.
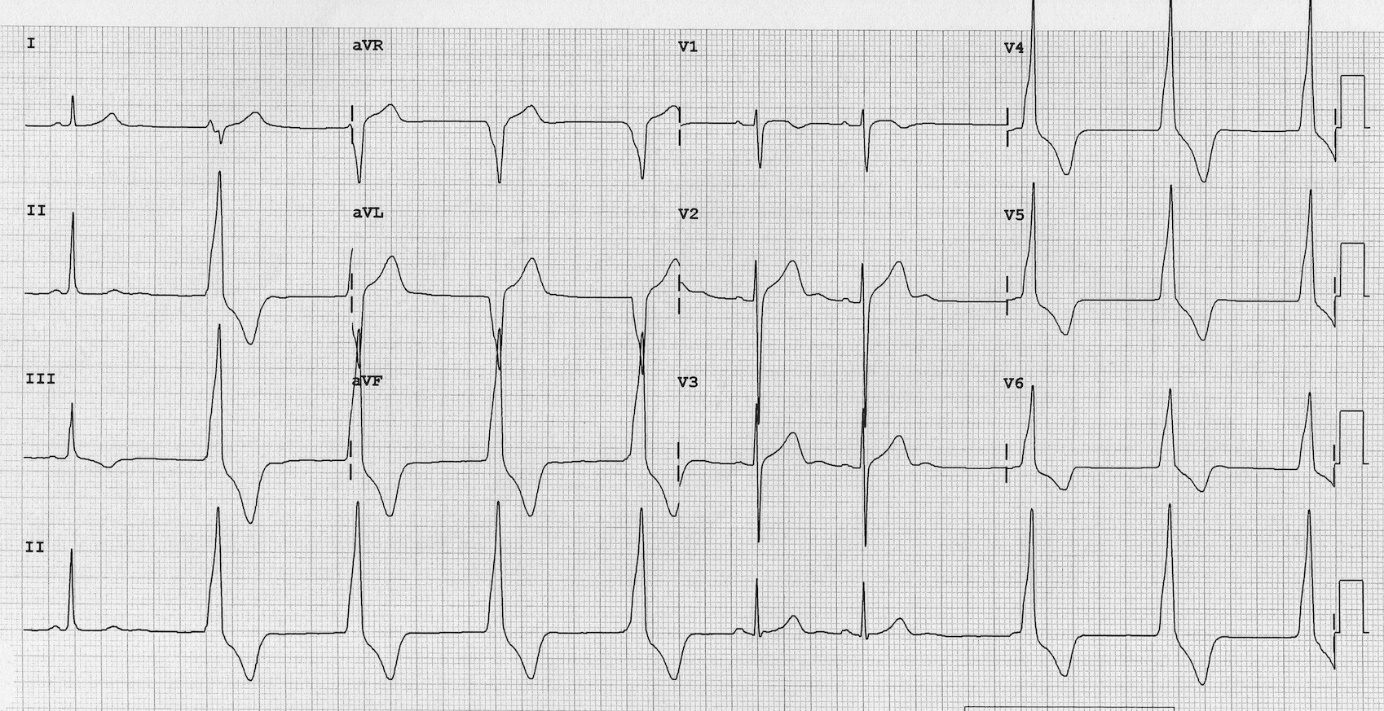
Частая желудочковая экстраистолия, пароксизм желудочковой тахикардии (4 комплекса)
Рентгенография грудной клетки иногда выявляет расширение границ сердца и/или признаки застоя в легких. Каких-либо специфических изменения, характерных для миокардита нет. Характерно наличие кардиомегалии (кардиоторокальный индекс более 50%).
|
|
Сердце значительно увеличено в размерах (кардиомегалия, кардиоторокальный индекс более 50%), углы сердца сглажены
На ЭхоКГ также не представляется возможным выявления специфических признаков. Причины выполнения ЭхоКГ у пациентов с миокардитом – оценка осложнений и дифференциальная диагностика с другими заболеваниями со схожей клинической симптоматикой.
Таким образом, при выполнении ЭхоКГ необходимым является:
исключение других причин, приведших к развитию сердечной недостаточности (гипертрофическая или рестриктивная кардиомиопатии, пороки сердца);
оценка размеров камер сердца, толщины его стенок, а также основных показателей, отражающих систолическую (ФВ ЛЖ) и диастолическую функцию желудочков;
оценка наличия зон снижения локальной сократимости миокарда (гипо-, акинезия);
оценка наличия внутриполостных тромбов.
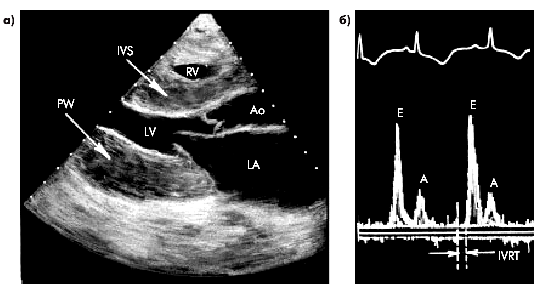
Резкое утолщение межжелудочковой стенки (IVS), задней стенки (PW), уменьшение полости миокарда левого (LV) и правого (RV) желудочков, дилатация левого предсердия (LA)

На данной ЭхоКГ видны аналогичные камеры предыдущей ЭхоКГ. Наблюдается дилатация левых желудочка и предсердия, правого желудочка, утолщение межжелудочковой и задней стенок, выпот в перикардиальную полость (перикардит)
Магнитно-резонансная томография (МРТ) сердцаобеспечивает неинвазивный анализ характеристик миокардиальной ткани и может помочь диагностировать миокардит. Используется у клинически стабильных пациентов перед проведением эндомиокардиальной биопсии (ЭМБ). Выявленные при МРТ изменения, соответствующие критериям миокардита Lake-Louise, могут установить диагноз миокардита, однако МРТ не может заменять ЭМБ в диагностике миокардита, т.к. ЭМБ обладает большей точностью и возможностью определения этиологического фактора миокардита (на основании характера воспалительных изменений, определения Ig к инфекционным агентам). Проведение ЭМБ не должно быть отсрочено из-за проведения МРТ в жизнеугрожающих случаях.
После получения заключения МРТ диагностики, для установления диагноза миокардита необходимо использовать критерии Lake-Louise:
У пациентов с клинически подозреваемым миокардитом результаты МРТ свидетельствуют о наличии воспаления, характерного для миокардита, при наличии ≥2 из следующих критериев:
1. Локальный или диффузный отек миокарда на Т2-взвешенных изображениях.
2. Раннее контрастирование, визуализируемое на Т1-взвешенных изображениях через 1 мин после внутривенного ведения контрастного препарата (гадолиний).
3. Отсроченное контрастирование, также визуализируемое на Т1-взвешенных изображениях через 10-20 мин после введения контрастного препарата (гадолиний).
То есть, при наличии воспалительно измененных кардиомиоцитов контраст проникает раньше «положенного» (в сравнении с нормой) и задерживается дольше.
Важно обратить внимание, что повторное исследование между 1-й и 2-й неделями после первоначального исследования рекомендуется в случаях если:
− ни одного из вышеперечисленных критериев нет, но появление симптомов было совсем недавно и есть клинические доказательства протекающего воспаления;
− один из критериев присутствует, но есть подозрение на наличие миокардита.
Наличие дисфункции ЛЖ или экссудативного перикардита является дополнительным вспомогательным доказательством миокардита.
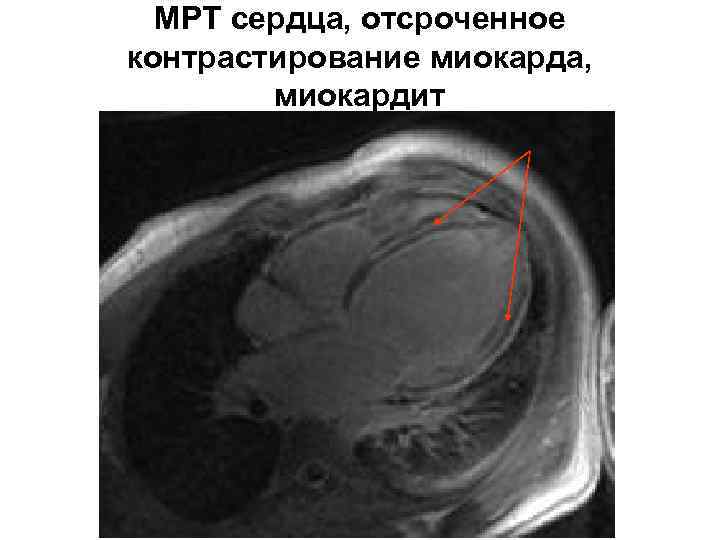
На МРТ наблюдается кардиомегалия, стелками показано увеличение в размерах левого желудочка
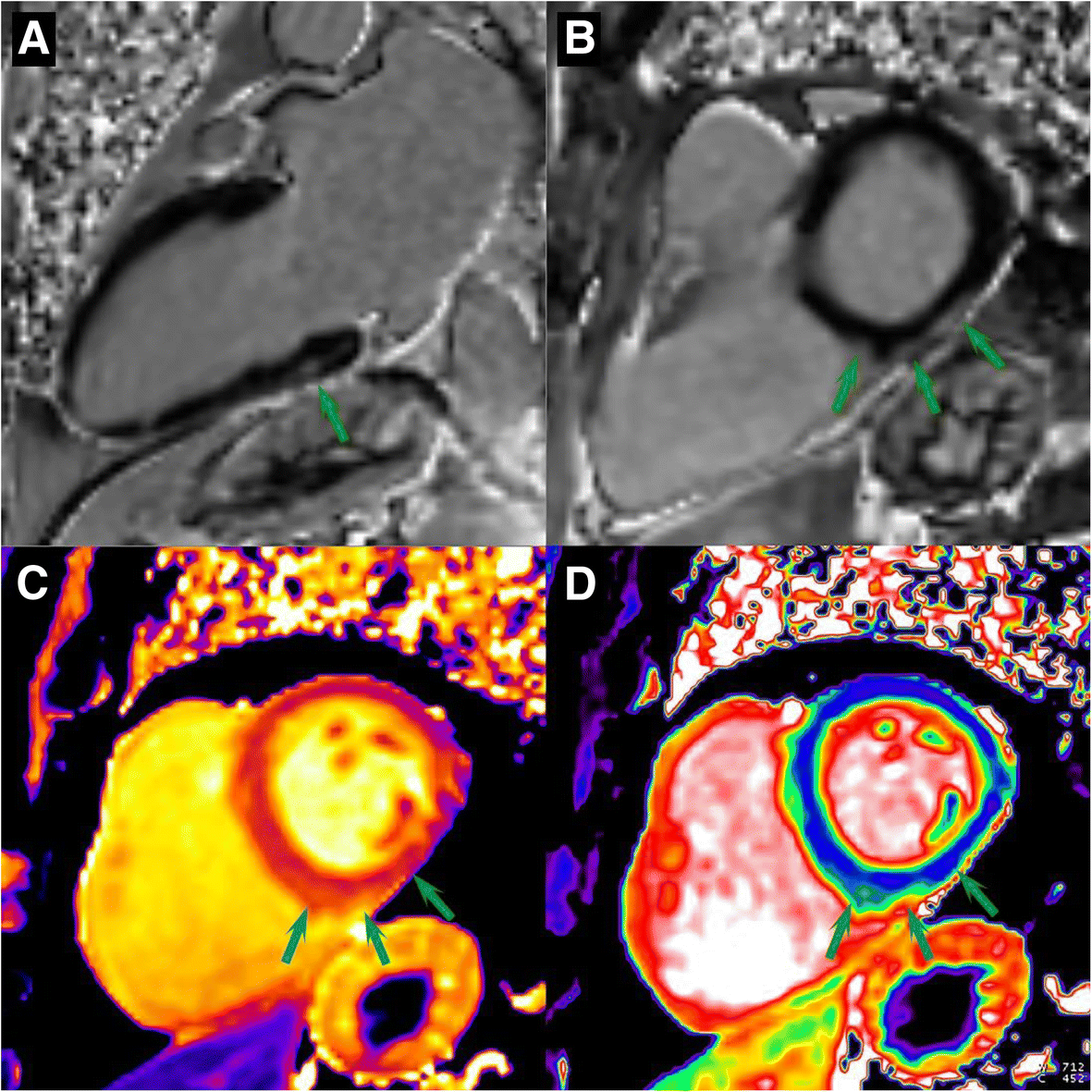
На ЭхоКГ выраженное накопление контраста в миокарде
Эндомиокардиальной биопсии. В настоящее время считается, что диагноз «миокардит» может быть подтвержден только данными эндомиокардиальной биопсии, которая, однако, может предоставить ложноотрицательные и сомнительные результаты. При оценке результатов биопсии, как правило, используются Далласские диагностические критерии.
Эндомиокардиальная биопсия – «золотой» стандарт верификации миокардитов!
ЭМБ позволяет:
определить этиологический фактор развития миокардита
тип воспаления (например, гигантоклеточный, эозинофильный миокардит)
Полученные данные определяют различные схемы терапии и прогноз.
Методика выполнения ЭМБ;
Выполнение на наиболее возможном раннем этапе течения заболевания.
Не менее 3 образцов миокарда размером 1-2 мм каждый берутся из правого или левого желудочков.
фиксирование 3-х образцов в буферном растворе 10%-го формалина при комнатной температуре Дополнительные образцы миокарда подлежат заморозке при -80°С.
Методы диагностики при ЭМБ:
Оптическая микроскопия.
ПЦР.
Иммуногистохимический анализ, с использованием моноклональных и поликлональных антител (в том числе анти-CD3, Т-лимфоциты; анти-CD68, макрофаги и анти-HLA-DR).
молекулярный анализ с извлечением ДНК-РНК и ПЦР-амплификации вирусного генома.