
учебник -5-575
.pdf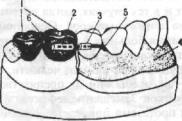
Глава 12. Челюстно-лицевая ортопедия |
555 |
Рис. 661. Схематическое изображение фиксирующего, формирующего ортопедического аппарата при дефекте переднего отдела нижней челюсти. Объяснения в тексте.
тела челюсти, когда губы, щеки теряют опору. Однако, в некоторых случаях бывает необходимость применения формирующих аппаратов при наличии всех зубов, например, при оперативном устранении рубцовых изменений переходной складки.
Выбор конструкции ортопедического аппарата, протеза зависит от характера дефекта, плана предстоящего оперативного вмешательства и условий для укрепления аппарата: наличие зубов, их состояние, наличие дефекта костной ткани и другие. Задачами ортопедического вмешательства являются: создание опоры и удержание пересаженного материала, предотвращение сморщивания и деформации его. Для решения этих задач при интактных зубных рядах можно применять формирующие аппараты с назубной фиксацией. Наиболее простым приспособлением является назубная проволочная алюминиевая шина с отростком и петлями для удержания термопластической массы вобласти раны (рис. 660).
При отсутствии передних зубов в качестве формирующего аппарата применяют съемный протез, базис которого в области прилегания к операционному полю используется для удержания пластического материала. В последующем протез продолжает оказывать свое профилактическое действие как средство, предупреждающее образование послеоперационных рубцов.
Учитывая целесообразность проведения костнопластических операций при обширных дефектах нижней челюсти, длительность и сложность этого лечения, разработана рациональная конструкция замещающего, фиксирующего, формирующего протеза нижней челюсти, схематичное изображение которого представлено на рис. 661. К надетым на нижние коренные зубы и спаянным между собой коронкам (!) со щечной стороны припаивается втулка (2) овальной, трехили четырехгранной формы, аналогичная втулка (3) закрепляется в съемной части протеза (4) с таким расчетом, чтобы при надетом протезе эти втулки располагались на одном
уровне. Это необходимо учитывать зубным техникам при паянии втулок к коронкам и при фиксации их в области искуственных зубов или базиса съемной части шинирующего формирующего протеза. В обе втулки вводится соответствующий им по форме стержень (5). Для лучшей фиксации протеза и для более благоприятного распределения жевательной нагрузки в области шва между коронками помещается петлевидный кламмер (6). Этот протез с успехом применяется в качестве формирующего при реконструктивных операциях мягких тканей подбородочного отдела и нижней губы.
Протезирование при ложных суставах нижней челюсти. Несросшиеся переломы нижней челюсти выделяют в отдельную группу так называемых ложных суставов или псевдоартрозов (pseudoarthrosis). Ложный сустав — стойкая ненормальная нодвижностьналюбом протяжении нижней челюсти вследствие отсутствия консолидации в месте перелома в течении двойного-тройного срока, необходимого в среднем для нормального заживления.
Причины образования ложного сустава могут быть общими и местными. К общим следует отнести заболевания, снижающие реактивность организма и нарушающие репаративные процессы в кости (туберкулез, авитаминозы, дистрофии, сосудистые заболевания, нарушение обмена веществ, болезни желез внутренней секреции). Местными факторами являются: 1) несвоевременное вправление отломков, недостаточная иммобилизация, или наоборот, длительная без достаточных оснований, ранее снятие шины; 2) обширные разрывы мягких тканей и внедрение (интерпозиция) их между отломками; 3) переломы челюстей с дефектом костной ткани более 2 см; 4) отслоение надкостницы на большом протяжении челюсти; 5) длительно протекающие травматические остеомиелиты челюсти.
Патоморфология в области ложного сустава.
При оценке механизма образования ложного сустава следует учитывать процесс нормального развития костной мозоли. Ее развитие проходит все стадии костеобразования: фиброзную, хрящевую и костную. При этом соединение отломков осуществляется в порядке, предопределенном фило- и онтогенезам, то есть фибробластическая; хондробластическая ткань; остеобластическая ткань.
Остановка процесса консолидации на одной из промежуточных стадий приводит к образованию ложного сустава.
Нижняя челюсть, как известно, принадлежит к покровным костям, т.е. таким, которые проходят в своем фило-, онтогенезе лишь две стадии: фибробластическую, остеобластическую, минуя хондробдастическую. Следовательно, при остановке развития костной мозоли нижней челюсти образуется лишь фибробластическое соединение фрагментов без наличия хряща, ибо там где ето нет филогенетически, там он не может появиться и в процессе онтогенеза.
5 5 6 |
Глава 12. Челюстно-лицевая ортопедия |
Клиническая картина при ложном суставе нижней челюсти определяется степенью подвижности отломков, направлением их смешения, положением отломков относительно друг друга и верхней челюсти, количеством зубов на фрагментах, состоянием их пародонта, величиной костного дефекта, локализацией ложного сустава, наличием рубцов слизистой оболочки и их чувствительностью.
Подвижность отломков определяют пальпацией. Иногда смешение отломков наблюдается при движениях нижней челюсти. Для постановки диагноза необходимо, кроме клинического, рентгенологическое исследование.
I) часто при подробном анамнезе удается установить, что лечение перелома было затяжным, и весь периодлечения имелась в той или иной степени выраженная подвижность отломков; это может служить вспомогательным признаком; 2) если по истечении тройного срока по сравнению со средним нормальным временем, необходимым для консолидации перелома, на рентгенограмме нет признаков костной мозоли, то можно думать о замедленной консолидации; 3) для ложных же суставов, наряду с этим, является обязательным образование на концах отломков замыкательных пластинок компактного вещества, закрывающих просветы костномозговых каналов; 4) кроме того, имеется ряд других рентгенологических признаков — наличие щели или дефекта между костными отломками.
Классификация ложных суставов нижней челюсти. И.М.Оксман по локализации повреждения, количеству зубов на отломках и величине костного дефекта выделяет четыре группы ложных суставов.
I. Оба фрагмента имеют по 3—4 зуба: а) с дефектом челюсти до 2 см; б) с дефектом челюсти более 2 см. 2. Оба фрагмента имеют I—2 зуба. 3. Дефекты нижней челюсти с беззубыми фрагментами: а) с одним беззубым фрагментом; б)с обоими беззубыми фрагментами. 4. Двусторонний дефект нижней челюсти: а)при наличии зубов на среднем фрагменте, но при отсутствии их на боковых отломках; б)при наличии зубов на боковых отломках и отсутствии их на среднем.
Образование ложного сустава нижней челюсти вызывает серьезные морфофункциональные нарушения зубочелюстной системы. Нарушаются функции полости рта: откусывание и пережевывание пищи, глотание, речь. Изменен внешний вид больного. Нарушается функция жевательных мышц и височнонижнечелюстных суставов. Изменения характеризуются нарушением координации в работе правой и левой группы жевательных мышц и суставов.
Лечение несросшихся переломов нижней челюсти должно быть хирургическим. Проводятся костная пластика и последующее протезирование зубного ряда. Протезирование зубного ряда без восстановления целости кости осуществляется только при отсутствии показаний к операции, при слабости и истощении организма или отказе больного
от хирургического вмешательства. Протезирование применяют и в тех случаях, когда операция откладывается на длительный срок. Основной принцип протезирования больных с ложным суставом нижней челюсти заключается в том, что части протеза, располагающиеся на отломках челюсти, соединяют подвижно так, чтобы они не препятствовали смешению отломков. Замещение дефектов зубного ряда обычными протезами приведет к функциональной перегрузке опорных зубов. Съемный пластиночный протез без шарнира можно применять только при смещении отломков к средней линии, без вертикальных движений.
Выбор конструкции протезов определяется клинической картиной. Наличие на отломках достаточного количества зубов со здоровым пародонтом, незначительная подвижность отломков, их правильное положение позволяют применять шарнирные мостовидные протезы. Конструкция несъемного протеза в этих случаях будет оправдана, если сделать ее подвижной, шарнирной (рис. 662). Во время моделировки искусственных зубов на язычной поверхности восковой модели вставляют обе гильзы на расстоянии 2—3 мм друг от друга в том месте, где протез должен быть разделен на две части. Восковой блок разделяют на две части, помешают его в цилиндре с упаковочной массой и отливают из нержавеющей стали. После отливки вставляют в гильзы шарнир и на язычную поверхность напаивают пластинку в накладку для прикрытия шарнира. Такой шарнир обеспечит смещаемость частей протеза в вертикальном направлении. Увеличение или уменьшение подвижности шарнира зависит от величины пазов в гильзе.
Небольшое число зубов на челюсти, значительная амплитуда смещения отломков, нарушение соотношения зубных рядов, локализация ложного сустава в боковом отделе нижней челюсти служат показанием для применения съемного пластиночного протеза с шарнирным соединением его частей.
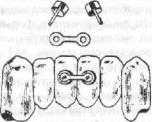
Для соединения частей протезов при ложном суставе применяются различные шарниры (И. М. Оксман, Е. И. Гаврилов, 3. В. Копп, В. Р. Вайнштейн, В. Ю. Курляндский) (рис. 663).
Технология изготовления съемных протезов с шарнирами. После получения оттисков и моделей пластиночный протез изготавливают обычным спо-
Рис. 662. Несъемный протез с шарниром.
Глава 12. Челюстно-лицевая ортопедия |
5 5 7 |
Рис. 663. Шарнирные протезы при ложных суставах нижней челюсти:
а—односуставнои,б—двусуставнойпо Оксману,в —шарнирныйпоГаврилову.
Рис. 664. Протез при ложном суставе тела челюсти по Б. Р. Вайнштейну.
Рис. 665. Двуэтапный способ изготовления протеза для замещения дефекта в подборочной области (по Оксману).
собом и распиливают его на две части соответственно расположению ложного сустава. С язычной стороны под искусственными зубами создается ложе для шарнира. Проволочный шарнир по Е. И. Гаврилову укрепляется самотвердеюшей пластмассой. В этом протезе (рис. 663, в), изменяя размеры петель, можно регулировать амплитуду перемещения частей в нужном направлении.
Для шарнира И. М. Оксманас язычной стороны обеих частей протеза высверливают углубления диаметром 7 мм, отступя на I—2 мм от линии распила. В углубления вкладывают гильзы, заполненные амальгамой и вставляют шарнир. Протез устанавливают на челюсть и пациент пользуется протезом 20—30 минут. По мере затвердевания амальгамы формируется шарнирный сустав. В протезе по Б. Р. Вайнштейну ( рис. 664) гильзы с внутренним диаметром до2 мм и длиной I см вставляются в обе части со стороны распила, а между ними соединяющая пружина, которая обеспечивает возможность движения отломков во всех направлениях. Обязательное условие, чтобы отверстия были сделаны по центру распила и совпадали.
Следует отметить, что шарнирные, или подвижные, протезы показаны лишь для замещения дефектов нижней челюсти с вертикальным смещением отломков. При смещении отломков в горизонтальной плоскости (сближение отломков друг с другом) и дефекте в подбородочной области можно рекомендовать нешарнирный протез. Изготовляется он в два этапа: 1) снимают оттиски с зубов каждого отломка. На полученных моделях изготовляют только боковые части базиса с кламмерами и наклонными плоскостями и припасовывают их во рту; 2) повторно снимают оттиск с боковыми частями базиса при сомкнутых зубах и присоединяют к боковым частям базиса среднюю часть протеза (рис. 665).
Боковые части базиса с наклонными плоскостями устанавливают при смыкании челюстей в правильной окклюзии с зубами верхней челюсти. Оттиск снимают гипсом при сомкнутых челюстях. Жидкий гипс вводят в преддверие полости рта без оттискной ложки, заполняя гипсом пространство, образовавшееся вследствие дефекта челюсти; покрывают гипсом передние участки шин и режущие края передних зубов верхней челюсти. Кроме того, снимают отдельно оттиске верхней челюсти. Полученные модели закрепляют в окклюдаторе и добавляют к боковым частям базиса переднюю часть протеза. С готового протеза спиливают наклонные плоскости, так как они уже больше не нужны. Изготовленный таким образом протез замещает дефект и, вместе с тем служит как бы распоркой между челюстными отломками, препятствующей их сближению при открывании рта.
Протезирование пациентов с неправильно сросшимися переломами. Если после повреждения в челюст- но-лицевой области немедленно оказывается специализированная помощь,тоестьправильная первичная
Глава 12. Челюстно-лицевая ортопедия
обработка раны и своевременная иммобилизация отломков челюсти, назначается лечебная гимнастика, то процесс заживления протекает благоприятно.
При несвоевременно оказанной первой помощи или пои допущении врачом погрешности в наложении фиксирующего аппарата, а именно при неправильной репозиции отломков, при рано снятой шине или ее неправильном наложении, челюстные кости заживают со смещением отломков. В результате получаются неправильно сросшиеся переломы. Характер таких деформаций может быть различным. В одних случаях отломки смещены в вертикальном направлении. Зубы одной половины челюсти смыкаются полностью, другие совсем не смыкаются. В других случаях вследствие неправильной репозиции, а именно при соединении двух отломков, между которыми был небольшой костный дефект, получается укороченная нижняя челюсть со смещением ее дистально, зубы, особенно в области переднего участка, не смыкаются с верхними и располагаются кзади от них.
Методы лечения могут быть хирургическими, ортодонто-ортопедическими и сочетанными. Следует отметить, что отломки челюсти могут быть подпижными, туголодвижными и неподвижными в зависимости от срока, прошедшего после ранения, размера дефекта костной ткани и течения процесса заживления раны. Оргопсдическоелечениесмещенных, но сравнительно подвижных отломков челюсти производится методом вытяжения преимущественно одночелюстиыми аппаратами. При наличии смещенных тугоподвижных отломков челюсти для их репозиции пользуются аппаратами с винтом, пружинящими рычагами, пружинящей скобой, аппаратами с эластичной тягой и др. При смещенном тугоподвижном отломке нижней челюсти и наличии зубов на неповрежденной верхней челюсти вполне удовлетворительных результатов можно достичь, применяя репопирующий аппарат Шура с пружинящей наклонной плоскостью (рис. 666—668).
Изготовление аппарата с пружинящей наклонной плоскостью начинается со снятия оттиска с опорных зубов. В качестве опорных точек чаще всего избираются 76544567 зубы. Затем оттиск передают в лабораторию для изготовления опорных коронок. Опорные коронки припасовывают во рту и вместе с ними снимают оттиск с нижней челюсти, отливают модель, где на соответствующих зубах расположены опорные коронки. Затем из круглой проволоки толщиной 2-2,5 мм отрезают стержень длиной 40-45 мм. Один конец этого стержня (на протяжении 2€~25 мм) расплющивают и соответственно ему готовят плоскую трубку длиной 20 мм. Готовую трубку припаивают к опорным коронкам со щечной стороны в саггитальном направлении. С язычной стороны опорные коронки спаивают проволокой толщиной I мм (рис. 666, б).
Врач припасовывает опорную часть аппарата во рту, после чего вводит в трубку расплющенную часть
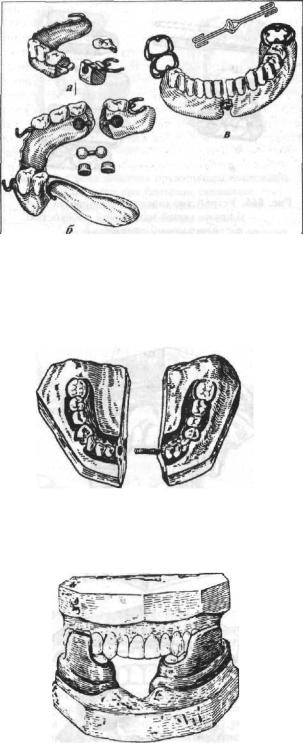
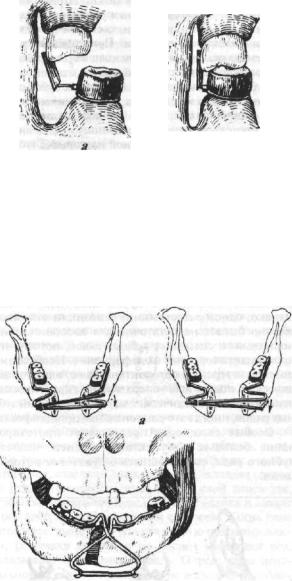
Рис. 666. Устройство (элементы) аппарата Шура с пружинящей наклонной плоскостью:
а—прополочныйстерженьс расплющеннымконцом,изкоторого выгибаетсядужка(пунктиромпоказано направление,вкоторомстержень долженбытьвыгнут);б-опорнаячасть аппарата;в—наклоннаяплоскость, припаянная к дужке; г — аппарат в собранномвиде.
Рнс. 667. Аппарат Шура на рабочей модели.
Глава 12. Челюстно-лицевая ортопедия |
5 5 9 |
Рис. 668. Схема действия пружинящей наклонной плоскости при большом смещении отломков нижней челюсти:
а — в первые дни лечения перелома наклоннаяплоскостьотстает от опорных зубов на большое расстояние; б-к кончу лечения, после репозиции отломка, наклонная плоскость прилегает вплотную к опорным зубам.
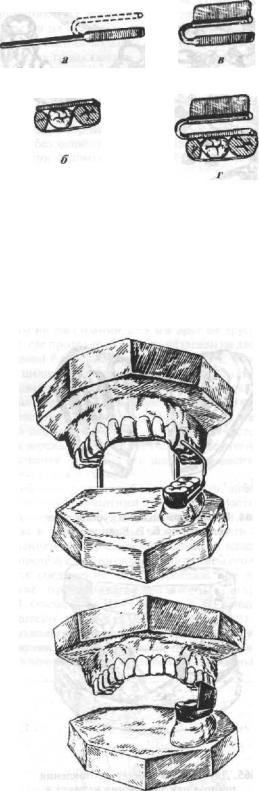
Рис. 669. Репонирующие аппараты:
а - аппарат Катца с пружинящими рычагами;б—аппаратБрунасрезиновой тягой.
стержня, а остальную круглую часть стержня загибает в виде дужки так, чтобы свободный конец ее (при закрытом рте и смещенном отломке) располагался
напротив щечных бугров зубов-антагонистов. Проволочную дужку передают в лабораторию, где к ее круглому концу припаивают наклонную плоскость высотой 10-I5 мм и длиной 20—25 мм. Наклонную плоскость припаивают параллельно расплющенному концу дужки. Опорную часть аппарата фиксируют на зубах рабочей модели, после чего наклонную плоскость вводят в трубку опорной части аппарата и
устанавливают по отношению к зубам-антагонистам под углом 10—15" (рис. 667). В процессе лечения наклонную плоскость приближают к опорных зубам путем сжатия дужки. Периодически (каждые 1—2 дня) приближением наклонной плоскости к ее опорной части корригируют положение отломка и приучают больного при смыкании челюстей ставить отломок нижней челюсти все в более правильное положение. Когда наклонная плоскость вплотную приближается к своей опоре, отломок нижней челюсти устанавливается в правильное положение (рис. 668, а, б). В результате пользования таким аппаратом через 2-6 мес (даже при наличии большого дефекта кости) больной свободно, без наклонной плоскости, устанавливает отломок нижней челюсти в правильное положение. Преимущество этого аппарата заключается в его хорошем репонирующем действии, негромоздкости и этапности лечения.
Лечение одинарных переломов нижней челюсти с ограниченной подвижностью отломков. Ограниченная подвижность отломков нижней челюсти наблюдается чаще всего, когда больные обращаются за специальной помощью спустя 2—3 нед. после получения травмы, при этом положение отломков почти всегда неправильное. Исправление его в некоторых случаях может быть достигнуто межчелюстным вытяжением при помощи проволочных алюминиевых или паяных шин. Однако, в большинстве случаев для лечения таких переломов требуются более активно действующие ортопедические аппараты. Так, при одинарных переломах с горизонтальным смещением отломков к средней линии могут быть использованы репонирующие аппараты Катца и Бруна (рис. 669, а,б).
Аппарат Бруна может быть использован для вытяжения смещенного отломка нижней челюсти только в одном направлении, поэтому при сложных смешениях отломков нижней челюсти и ограниченной их подвижности следует рекомендовать одночелюстной аппарате пружинящими рычагами, предложенный А. Я. Катцем. Этот аппарат состоит из: а) опорной части в виде двух назубных кольцевых (или коронковых) паяных шин, к щечной поверхности которых припаяна трубка квадратной или овальной формы длиной 20-30 мм; б)двух стержней из нержавеющей проволоки толщиной 2—2,5 мм.
Техника изготовления аппарата Катца с пружинящими рычагами. Снимают оттиск для изготовления колец или коронок, которые припасовывают к соответствующим опорным зубам. Затем снимают оттиски с каждого отломка челюсти. В лаборатории отливают модели и припаивают к щечной поверхности опорных
колец овальные или квадратные трубки, из нержавеющей провоки толщиной 2-2,5 мм готовят два стержня длиной 150 мм. Концы стержней расплющиваю! соответственно форме и размеру трубок, припаянных к кольцам. Опорные части аппарата укрепляют на зубах фосфат-цементом. После затвердения цемента стержни изгибают следующим образом. Плоский конец каждого стержня вставляют в соответствующую
5 6 0 |
Глава 12. Челюстно-лицевая ортопедия |
трубку, свободный конец стержня выводят из полости рта, образуя первую, огибающую угод рта (горизонтальную) петлю и вторую (вертикальную) петлю с направлением свободного конца стержня в противоположную сторону (рис. 669).
Аппарат Каша с пружинящими рычагами показан для лечения как одинарных переломов нижней челюсти при ограниченной подвижности отломков, гак и переломов, осложненных дефектом кости в подбородочной области. Преимущество этого аппарата заключается в том, что с его помощью возможно перемещение отломков нижней челюсти в любом направлении, властности: а) параллельное раздвигание или сближение отломков; б) перемещение отломков в сагиттальном и вертикальном направлении; в) раздвигание только передних концов отломков; г) раздвигание или сдвигание только в области восходяших ветвей и углов нижней челюсти; д) повороты отломков вокруг продольных (сагиттальных) осей. После полной репозиции отломков при помощи этого же аппарата достигается надежная фиксация отломков, требующаяся для дальнейшего ортопедического лечения.
При неправильно сросшихся переломах челюстей возникает опасность развития патологии ВНЧС за счет функциональной перегрузки его элементов. При неправильно сросшихся переломах с вертикальным смещением отломков наблюдаются признаки переднего или бокового открытого прикуса. Отломки, смещенные в горизонтальной плоскости в трансвсрзальном направлении, обусловливают картину небного (язычного) смешения группы зубов или смыкание зубных рядов по типу перекрестного прикуса.
Сравнительно небольшие окклюзионные нарушения могут быть исправлены путем протезирования.
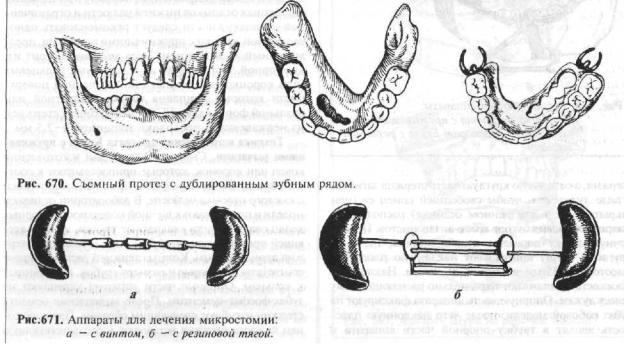
Вертикальные несоответствия можно выровнять как несъемными, гак и съемными протезами: металлическими коронками, каппами, съемным протезом с литой окклюзионной накладкой. При трансверзальных нарушениях окклюзии и малом количестве оставшихся зубов применяют съемный протез с дублированным зубным рядом (рис. 670). Смыкание зубов обеспечивают искусственные зубы, а естественные служат лишь опорой для протеза. Техника изготовления такого протеза соответствует обычному и особенность заключается лишь в измененной постановке зубов и в способе кламмерной фиксации.
Для устранения окклюзионных нарушений могут быть использованы и ортодонтические методы. Аппаратурный, аппаратурно-хирургический способы исправления деформаций прикуса могут дать высокий положительный эффект при лечении неправильно сросшихся переломов челюстей.
К хирургическим методам исправления деформаций нижней челюсти при неправильно сросшемся переломе относится остеотомия с последующей фиксацией отломков в правильном положении. Однако, одной остеотомии и репозиции отломков обычно бывает недостаточно для восстановления нормального смыкания зубных рядов, потому что происходит вторичная их деформация. Необходима поэтапная терапия: ортодонтическая и/или ортопедическая лодготовка=оперативная хирургическая репозиция=ортопедические методы коррекции зубных рядов, иногда это рациональная пришлифовка.
Особые сложности представляет протезирование больных с дефектами нижней челюсти зубного ряда, сочетающихся с сужением ротовой щели.
Глава 12. Челюстно-лицевая ортопедия |
5 6 1 |
Микросхема. Последняя представляет не только серьезную анатомическую деформацию рта, но и влечет за собой тяжелые функциональные расстройства, в частности нарушение речи и приема пищи.
Микростома чаще всего бывает приобретенная после травмы, язвенно-некротических процессов (нома), при системной склеродермии и туберкулезной волчанке, как результат рубцовых изменений вследствие ожогов и пластических операций. Если микростома возникает в раннем возрасте, то приводит к деформации зубочелюстной системы. Врожденная и наследственная микростомия встречается редко.
Необходимо выяснить в первую очередь возможности расширения ротовой шели оперативным путем, что не всегда возможно из-за плохого общего состояния больного. Для растяжения рубцовых тканей применяют специальные аппараты, состоящие из пелота (небольшие пластмассовые базисы), между которыми вставляются устройства для их раздвижения. Это могут быть специальные винты {рис. 671, а) или параллельные стержни, концы которых сближаются резиновыми кольцами (рис. 671, б). Можно пользоваться пружинами, положенными между пелотами, и изогнутыми аналогично ортодонтической расширяющей пластинки для верхней челюсти.
Протезирование при микростомии затрудняется в первую очередь тем, что не удается снять полный слепок, ибо трудно или невозможно ввести в полость рта стандартную ложку. Приходится пользоваться специальными разборными ложками. Но можно снять оттиск и обычной стандартной ложкой,разрезанной на две Головины. Методика снятия следующая: половину ложки с гипсом вводят в рот. Когда гипс хорошо затвердеет, отделяют ложку от гипса, оставляя слепок во рту. Затем накладывают новый слой гипса так, чтобы он перекрывал передний край слепка и вводят в рот другую половину ложки с гипсом. Когда гипс затвердеет, вынимают изо рта вторую половину ложки, разрезают слепок и по частям извлекают его, складывают и отливают модель. Определение центральной окклюзии производят не восковыми шаблонами, а гипсовыми валиками.
Существует еще следующая методика снятия слепка эластичными слепочными материалами. Сначала частичной ложкой снимают слепок с одной половины челюсти и затем с другой. По этим частичным слепкам готовят модели и части пластмассового базиса с кламмерами. Поочередно припасовывают их во рту и вместе с ними снимают слепок с переднего участка челюсти. После выведения слепка изо рта в него вкладываются части базиса и приклеиваются воском. На модели моделируют из воска недостающую часть базиса, заменяют воск на пластмассу и получают единый базис, На этот базис наслаивают прикусные валики из воска, опоеделяют центральную окклюзию, устанавливают искусственные зубы и производят проверку конструкции протеза. В ряде случаев наблюдается затрудненное введение и выведение
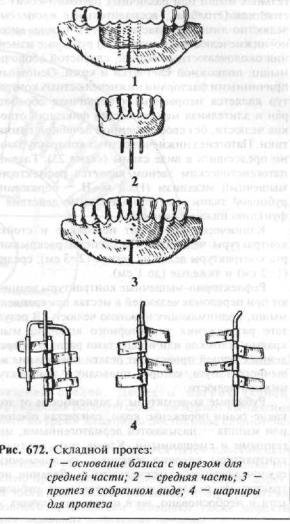
протеза, тогда приходится укорачивать базис или уменьшать высоту искусственных зубов. Конструкция протеза при микростомии может быть складной или разборной.
Складной протез состоит из 3 частей: двух боковых и средней, соединяющей. Боковые части соединяются между собой при помощи шарнира. Протез вводят в полость рта в сложенном виде; во рту он расправляется, принимает правильное положение и фиксируется 3 штифтами, укрепленными в средней части протеза (рис. 672).
Разборный протез также изготовляют из 3 частей, которые соединяются между собой с помощью пазов и штифтов без шарнира. Протез по частям вводят в полость рта и внутри рта составляют.
Контрактуры челюстей. Контрактура (сведение) челюстей — ограничение или полная невозможность открывания рта вследствие патологических изменений мягких тканей, функционально связанных с височно-нижнечелюстным суставом; причины: 1) рефлекторное тоническое сокращение жева-
5 6 2 |
Глава 12. Челюстно-лицевая ортопедия |
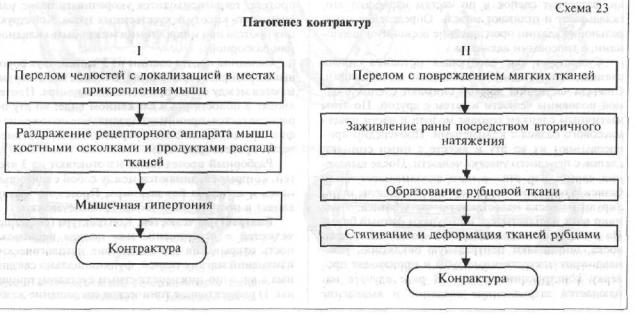
тельных мышц при различных патологических состояниях (столбняк, воспалительные процессы в челюстно-лицевой области и др); 2) анкилоз височ- но-нижнечелюстного сустава; 3) рубцовые изменения околочелюстных тканей, слизистой оболочки, мышц, подкожной клетчатки и кожи. Основными причинными факторами нижнечелюстных контрактур является неправильная первичная обработка ран и длительная межчелюстная фиксация отломков челюсти, без своевременной лечебной гимнастики. Патогенез нижнечелюстных контрактур можно представить в виде схемы (схема 23). Главным патогенетическим звеном является рефлекторномышечный механизм (I), а во II — образование рубцовой ткани и ее отрицательные действия на функцию нижней челюсти.
Клинически различают нестойкие и стойкие контрактуры челюстей. По степени раскрывания рта контрактуры делят на легкие (2—3 см), средние (I-2 см) и тяжелые (до 1 см).
Рефлекторно-мышечные контрактуры возникают при переломах челюстей в местах прикрепления мышц, поднимающих нижнюю челюсть. В результате раздражения рецепторного аппарата мышц краями отломков или продуктами распада поврежденных тканей происходит резкое повышение мышечного тонуса, которое приводит к контрактуре нижней челюсти.
Рубповые контрактуры в зависимости от того, какие ткани поражены: кожа, слизистая оболочка или мышца — называются дерматогенными, миогенными и смешанными. Кроме того, различают контрактуры височно-венечные, скуловенечные, скулочелюстные и межчелюстные. Деление контрактур на рефлекторно-мышечные и рубцовые хотя и необосновано, но в отдельных случаях эти
процессы друг друга не исключают. Иногда при повреждениях мягких тканей и мышц мышечная гипертония переходит в стойкую рубцовую контрактуру.
Предупреждение развития контрактур — вполне реальное и конкретное мероприятие. Оно включает: предупреждение развития грубых рубцов путем правильной и своевременной обработки раны (максимальное сближение краев, с наложением швов, при больших дефектах тканей показано сшивание края слизистой оболочки с краями кожных покровов); своевременная иммобилизация отломков по возможности при помощи одночелюстной шины; своевременная межчелюстная фиксация отломков при переломах в местах прикрепления мышц с целью предупреждения мышечной гипертонии; применение ранней лечебной гимнастики.
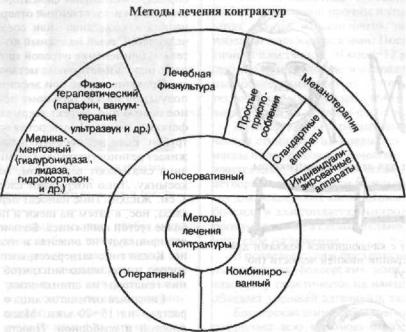
Лечение контрактур консервативное, оперативное и комбинированное. Консервативное лечение состоит из медикаментозных, физиотерапевтических методов, лечебной гимнастики и механотерапии (схема 24). Механотерапия контрактур заключается в насильственном раскрывании рта при помощи механических приспособлений и специальных аппаратов. Такой способ получил название пассивной, в отличие от активной механотерапии, когда обратное движение нижней челюсти совершается с преодолением сопротивления пружины механотерапевтического аппарата. Механотерапия может быть осуществлена при помощи простых приспособлений (пробки, деревянные и резиновые клинья, конусы), которые устанавливают между зубами на 2—3 ч. или до появления боли.
Более совершенным способом механотерапии являются аппаратурный, Аппараты, несмотря на большое их разнообразие, имеют единые конст-
Глава 12. Челюстно-лицевая ортопедия |
563 |
Схема 24
руктивные принципы (рис. 673, 674). Они состоят из жестко соединенных между собой внутриротовой части, опирающейся на зубные ряды, и внеротовой части, снабженной силовым элементом (резиновая тяга, пружина). Величина силы может быть дозированной. В стандартных аппаратах внутриротовая часть представляет собой пластинки — металлические ложки, а в индивидуальных - зубонадесневую шину. Перед наложением стандартного аппарата на зубные ряды ложки заполняют термопластической массой. В результате этого аппарат становится индивидуализированным. Длительность механотерапевтических процедур определяется индивидуально. Критерием служит появление утомляемости. Иногда механотерапию нужно проводить в сочетании с физиотерапией и лечебной гимнастикой.
Протезирование при дефектах лица (эктопротезы). Дефекты лица образуются в результате огнестрельных ранений, механических повреждений и после удаления опухолей. Специфические хронические заболевания (сифилис, туберкулезная волчанка) приводят к появлению дефектов носа и губ. Дефекты лица делают человека инвалидом, вызывая нарушения функции зубочелюстной системы, и способствуя появлению неврозов. Обезображивание лица делает больного замкнутым, углубленным в свои переживания, приводит к исключению его из общества. Потеря трудоспособности обусловлена утратой кожных покровов лица и обнажением тканей, не способных переносить контакт с
внешней средой. Дефекты мягких тканей, окружающих ротовую щель, вызывают выпадение пищи во время жевания и постоянное слюнотечение.
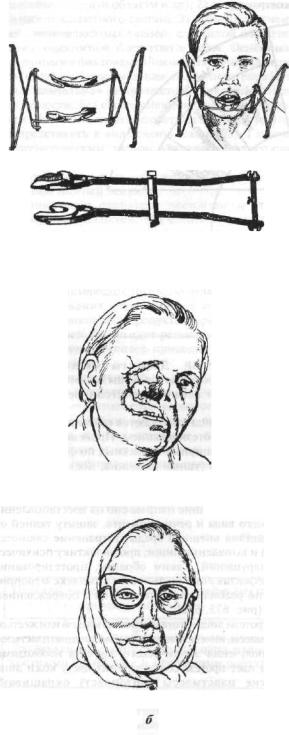
Дефекты лица замещаются путем пластических операций и протезированием. Протезирование показано при обширных и сложных по форме дефектах части лица (ушная раковина, нос). При отказе больного от операции замещают также дефекты лица, имеющие небольшие размеры.
Протезирование направлено на восстановление внешнего вида и речи пациента, защиту тканей от воздействия внешней среды, устранение слюнотечения и выпадения пищи, профилактику психических нарушений. Таким образом, протезирование при дефектах лица заканчивает комплекс мероприятий по реабилитации пациентов с повреждением лица (рис. 675, 676).
Протезылицаизготавливаютизмягкойилижесткой
пластмассы,иногдаприменяюткомбинациюпластмасс. Для получения эстетического эффекта необходимо, чтобы цвет протеза соответствовал цвету кожи лица. Мягкие пластмассы (ортопласт) окрашивают специальными красителями,которые подбираются по расцветке. Лицевой протез из жесткой пластмассы окрашиваютдвумя способами. Лучший результатдает окрашивание протеза масляными красками. Второй способзаключаетсявдобавлениивполимеркрасителей (ультрамарин,кронсвинцовый,кадмийкрасныйидр.). Красители смешивают с порошком в разных пропорциях и добавляют мономер. Опытным путем получают необходимый цвет протеза.
5 6 4 |
Глава 12. Челюстно-лицевая ортопедия |
Рис. 673. Аппарат для лечения контрактуры.
Рис. 674. Аппарат с качающимися ложками для механотерапии нижней челюсти (по Лимбергу).
Рис. 675. Протез лица:
а —допротезирования;б —после протезирования.
Эктопротезы укрепляют при помощи очковой оправы, специальных фиксаторов, вводимых в естественные и искусственные отверстия, путем приклеивания к коже лица или соединяют с протезами челюстей. Самый надежный способ фиксации протеза — применение очковой оправы, причем лучше всего использовать очки с металлическими дужками.
Протезирование при дефектах лица начинают с получения маски. Больному придают горизонтальное положение, дефект закрывают марлевыми салфетками, в носовые отверстия вставляют резиновые трубки. Если нет носового дыхания, пациент удерживает резиновую трубку губами. Волосистые части лица смазывают вазелином, волосы убирают под косынку. Лицо покрывают слоем гипса толщиной I см. Жидкий гипс наносят первоначально на лоб, глаза, нос, а затем на щеки и подбородок, а потом более густой слой гипса. Больного предупреждают, что процедура не опасная и нужно лежать спокойно. Когда гипс затвердеет, слепок с лица снимают вперед и несколько вниз, чтобы избежать появления гематомы на спинке носа.
Гипсовый отпечаток лица опускают в мыльный раствор на 15—20 мин. Маска лица может быть простой и разборной. Простая маска монолитно отливается по гипсовому отпечатку. Разборная гипсовая модель лица необходима при соединении эктопротеза с протезом челюсти. Ее готовят по гипсовому отпечатку, в котором по линии смыка- н ия губ делают восковую перегородку. Для соединения протеза челюсти с лицевым протезом из проволоки изгибают стержень. Один его конец соединяют с протезом, а противоположный погружают в гипс, налитый на лоб больного. После затвердевания гипса отпечаток со лба вместе со стержнем и протезом переносят на маску лица, получая при этом пространственное положение протеза челюсти по отношению к эктопротезу. На маске лица из воска моделируют протез, который проверяют на пациенте и при необходимости уточняют. При моделировании протеза ориентируются по противоположной стороне, а также по фотографиям, сделанным ранее, до поражения лица. Лучше всего поручить моделирование протеза скульптору.
Протез лица должен быть легким и тонкостенным. Очень важно, чтобы край протеза плотно прилегал к коже. Восковой протез гипсуют в кювету и заменяют воск пластмассой. Крепление протеза к очковой оправе осуществляется с помощью металлических зажимов. В переносье протеза бором высверливают две узкие щели. Две стальные пластинки шириной 2—3 мм, охватывая лужку очков с обеих сторон, проходят через эти щели и разгибаются внугри.
Протез носа. Замещение дефекта носа протстическим путем проводится при обширном его повреждении. На модели лица произвольно моделируют из воска нос. Последовательно с каждой половины носа делают гипсовый отпечаток. Обе части оттиска составляют, связывают проволокой и
