
учебник -5-575
.pdfГлава 10. Протезирование при полном отсутствии зубов |
4 8 5 |
зачастую значительным ороговением эпителия. Многие клиницисты рассматривают лейкоплакию как синдром, вызываемый разными хроническими раздражителями, в том числе и протезами. Возраст таких больных обычно старше 50 лет.
Конструирование протезов при лейкоплакии имеет свои особенности. Прежде всего следует предотвратить влияние травмирующих факторов. Посредством оптимального восстановления высоты нижней трети лица, объемного моделирования базисов протезов, правильной ориентации окклюзионной плоскости и создания бугрового перекрытия можно предупредить ущемление слизистой оболочки, а также прикусывание губ и щек (особенно там, где имеются очаги поражения). Тем больным, у которых прикусывание губ и щек обусловлено парафункциями, показаны каппы с защитными приспособлениями. При лейкоплакии на верхней челюсти следует также исключить применение изоляционных камер для устранения раздражающего действия пониженного давления под протезом.
Учитывая слабую теплопроводность пластмассы, необходимо предупредить больных, страдающих лейкоплакией, об отрицательном эффекте при приеме слишком горячей пиши. При изготовлении протезов для больных с лейкоплакией, с особой тщательностью следует полировать и шлифовывать протезы и заблаговременно устранять зоны повышенного давления под протезами и в пределах их краев. Важное значение придают постоянному диспансерному наблюдению за больными, страдающими лейкоплакией, с целью ранней диагностики возможной при этом заболевании малигнизации пораженных тканей.
Протезирование при «заеде». Заеда или ангулярный хейлит проявляется образованием в углах рта эрозии, а затем легко кровоточащих трешин. Этот патологический процесс может развиться как следствие трофических нарушений, системных заболеваний, поражений стрептококком или дрожжевым грибом, а также травмы. Потеря зубов, снижение высоты нижнего отдела лица, в результате чего образуются глубокие складки в области углов рта, способствуют мацерации слизистой оболочки кожи в углах рта. При наличии этих условий поражение слизистой оболочки приобретает характер хронического, стойкого процесса.
Одной из самых частых причин хронической заеды являются некачественные зубные протезы. Хроническая заеда может существовать в течение многих лет, при пользовании неправильно сконструированными протезами, например со сниженной межальвеолярной высотой. Определенное значение в профилактике этого заболевания имеет также расправление складок возле углов рта путем восстановления высоты нижней трети лица и объемного моделирования базисов протезов, соответственно круговой и щечной мышцам рта. Больные должны тщательно соблюдать правила гигиены полости рта,
а при сухой коже — смазывать углы рта гусиным жиром, смешанным с настоем эвкалипта. У пожилых людей заеды нередко сочетаются с микотической формой хейлитов и грибковым поражением слизистой оболочки полости рта.
Грибковые заболевания в полости рта могут возникать также в связи с лечением антибиотиками, которые угнетают микробную флору слизистых оболочек и вызывают дисбактериоз. При цитологическом исследовании мазков-отпечатков обнаруживают большое количество спор и мицелия дрожжевого гриба Candida albicans. Как показали исследования ряда авторов, различные виды дрожжевых грибов, прежде всего Candida albicans, играют немаловажную роль в развитии протезных стоматопатий.
Постановка зубов при прогеническом соотношении челюстей. При умеренных прогенических соотношениях фронтальные зубы ставят в прямом смыкании или по правилам ортогнэтического прикуса, расширяя верхнюю зубную дугу и сужая нижнюю, а жевательные таким образом, что нижние перекрывают верхние. Для этого нижние правые жевательные зубы ставят на верхней челюсти слева, а нижние левые — на верхней челюсти с правой стороны. Зубы верхней челюсти в таком же порядке размешаются на нижней челюсти. При резко выраженной прогении фронтальные зубы устанавливаются в прогеническом соотношении с сохранением контакта губной поверхности верхних и язычной поверхности нижних зубов; верхний зубной ряд укорачивают на один премоляр с обеих сторон. Сагиттальная окклюзионная кривая устанавливается по стеклу с меньшей кривизной, чем при ортогнатимеском прикусе: премоляр касается стекла только щечным бугром, небный отстает от плоскости стекла на 0,5 мм, первый моляр касается плоскости мезиальными щечными и небными буграми, дистальные бугры отстают от плоскости на 0,5 мм; вторые моляры касаются плоскости стекла только мезиальными щечными буграми, остальные бугры отстают от плоскости на 1 — 1,5 мм (рис. 576).
Постановка зубов при прогнатическом соотношении беззубых челюстей. Прогнатическое соотношение беззубых челюстей характеризуется чрезмерным выступай нем во фронтальной области альвеолярного отростка верхней челюсти над альвеолярной частью нижней. При этом постановка искусственных зубов имеет некоторые особенности — сокращается длина нижней зубной дуги на два премоляра (не ставят первые премоляры с каждой стороны). В остальном постановка зубов производится по обычным правилам.
Протезы с искусственной десной в переднем отделе как бы утолщают верхнюю губу, что невыгодно в эстетическом отношении. Для максимального восстановления эстетических и функциональных норм верхние передние зубы ставят на приточке и несколько сдвинутыми орально от середины альвеолярного отростка, а нижние — вестибулярно.
4 8 6 |
Глава 1О. Протезирование при полном отсутствии зубов |
Рис. 576. Постановка зубов в протезах при прогенических соотношениях челюстей.
При этом нарушается функциональная присасываемость протеза на беззубой верхней челюсти, так как нарушается замыкающий клапан в переднем отделе. Для устранения этого недостатка у основания альвеолярного отростка в переднем отделе моделируют альвеолярные кламмеры или пружинящие пелоты, которые помогают механической фиксации протеза (рис. 518).
Постановка зубов при прямом и перекрестном соотношении беззубых челюстей. При конструировании зубных рядов по ортогнатическому прикусу приходится несколько расширять верхнюю зубную дугу (при наличии благоприятных анатомических условий), сошлифовывать губную поверхность нижних фронтальных зубов для создания минимального перекрытия верхними фронтальными и расширять бороздки между щечными буграми нижних моляров.
В случае перекрестного соотношения альвеолярных отростков, когда на одной стороне наблюдается выступание кнаружи половины верхней челюсти, на другой - половины нижней челюсти или наоборот, приходится применить смешанную постановку искусственных зубов и поставить их в разной окклюзии. При этом следует руководствоваться правилами, описанными для каждого вида в отдельности, добиваясь создания множественных контактов при любых движениях нижней челюсти.
Протезы с двухслойным базисом. При неблагоприятных анатомо-топографических условиях протезирование беззубых челюстей затруднено. Предложены различные методы фиксации и стабилизации протезов.
При наличии костных выступов, остающихся после удаления зубов, возможны два решения. Первое заключается в выжидании, в надежде на то, что со временем атрофия приведет к формированию
нужной формы альвеолярного отростка. На это требуется 1,5—3 месяца после удаления зуба, что естественно вызывает возражения больных. Следует однако заметить, что многие экзостозы меньше подвергаются атрофии, чем другие костные образования. Второе — использование эластичных пластмасс в качестве подкладок в области костных выступов. Мягкая пластмасса как бы восполняет недостающий подслизистый слой оболочки и ослабляет, амортизирует жевательное давление на ткани протезного ложа.
Лучшим решением вопроса является создание и формирование альвеолярного отростка нужной формы оперативным путем, так как при этом сокращается время, в течение которого нарушаются функции органов полости рта. С медицинской точки зрения такой подход является наиболее целесообразным. Однако, пациенты далеко не всегда соглашаются на повторную операцию после проведенногоудаления зубов, поэтому в.этих случаях применяют мягкую подкладку из пластмассы.
Требования, предъявляемые к эластичным пластмассам, следующие; прочно соединяться с жестким базисом протеза, длительное время сохранять эластичность, обладать низкой водопоглощаемостью, не растворяться в среде полости рта, не менять цвет, хорошо обрабатываться. Нужно признать, что в настоящее время эластичной пластмассы, полностью отвечающей перечисленным требованиям, нет.
Мягкие подкладки показаны в следующих случаях (рис. 577-580):
1) при резкой неравномерной атрофии альвеолярных отростков с сухой, малоподатливой слизистой оболочкой, когда никакими общеизвестными методами невозможно добиться фиксации протезов;
2)при наличии острых костных выступов и экзостозов на протезном ложе, острой внутренней косой линии и противопоказаниях для хирургической подготовки, вследствие чего твердый базис протеза вызываетсильные болезненные ощущения;
3)при изготовлении сложных челюстно-лице- вых протезов;
4)при изготовлении иммедиат-протезов с удалением большого количества зубов:
5)при хронических заболеваниях слизистой оболочки рта;
6)при аллергических реакциях на протезы из акрилатов;
7)при повышенной болевой чувствительности слизистой оболочки.
Для этих целей медицинской промышленностью выпускаются эластичные материалы «Ортосил», «Ор- тосил-М», «Эладент—100».В зависимости от поставленной цели эластичный слой можнонаноситькакпо всему базису протеза, так и в определенных участках его или только по краю протеза.
Эластичную подкладку по краю протеза и по линии «А» наносят в тех случаях, когда создан
Глава 10. Протезирование при полном отсутствии зубов |
4 8 7 |
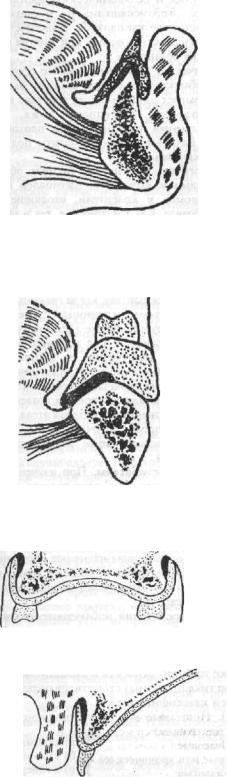
Рис. 577. Расположение подкладки из мягкой пластмассы в зоне передней части нижней челюсти при шиловидной форме альвеолярного отростка.
Рис. 578. Схема расположения мягкой пластмассы в области челюстноподъязычной линии нижней челюсти.
Рис. 579. Схема расположения мягкой пластмассы в зоне буфа альвеолярного отростка верхней челюсти.
Рис. 580. Схема расположения мягкой пластмассы в зоне выступа переднего участка альвеолярного отростка верхней челюсти,
хороший клапан при помощи функционально-при- сасывающегося слепка и имеется опасность, что жесткий базис протеза будет оказывать повышенное давление в этой области. Это явление довольно часто наблюдается при тонкой слизистой оболочке и отсутствии под слизистого слоя. Эластичная прокладка по краю протеза смягчает давление на подлежащие ткани.
Методика нанесения эластичной подкладки из ортосила. На протезе снимают слой пластмассы толщиной 1 — 1,5 мм. По всему наружному краю протеза, отступя от него на 2 мм, создают уступ. На протезное ложе наносят пластинку слепочного материала «Ортокор», края которого обрезают на 2~3 мм шире края протеза, и формуют наружную поверхность его. Затем протез с ортокором разогревают над пламенем горелки или в горячей воде и вводят в полость рта на 10—15 мин для функционального оформления краев протезного ложа под силой жевательного давления. Слепок можно получить и другими материалами, например сиэластом или дентолом.
После такого оформления протез выводят из полости рта и шпателем обрезают край ортокора по границе уступа (уступ делается для того, чтобы будущий край ортосила не был тонким и не отслаивался по краю протеза). После того как обрезаны края ортокора, манипуляцию оформления краев во рту можно повторить.
Протез с ортокором гипсуют в кювету прямым способом, до краев слепочного материала ортокора. После затвердевания гипса делают контрштамп. Затем, после погружения кюветы на 3—5 мин в горячую воду, ортокор удаляют, контрштамп обрабатывают разделительным лаком «Изокол», а протезное ложе — катализатором ортосила. Размешивают нужное количество ортосила с катализатором (по инструкции), пакуют и кювету ставят под пресс на 1 ч. Кювету открывают обычным путем, а края ортосила обрабатывают острыми фрезами и заполировывают фильцами.
Методика нанесения эластичной подкладки из ортосила-М. Ортосил-М — эластичный материал на основе наполненного силиконового каучука, который вулканизируется под действием жидких катализаторов непосредственно в полости рта. Ор- тосил-М позволяет быстро и легко получить эластичный слой подкладки к базису протеза, не прибегая к помощи зуботехнической лаборатории. Ортосил-М совершенно безвреден. Перед нанесением силиконового материала поверхность протеза обрабатывают фрезой для придания ей необходимой шероховатости и удаления пластмассы (около 1 мм). На обработанную поверхность протеза кисточкой наносят подслой (адгезив), который сушат на воздухе при комнатной температуре 5—10 мин. до полного удаления растворителя (хорошо высушенный подслой не должен иметь специфического запаха растворителя).

4 8 8 |
Глава 10. Протезирование при полном отсутствии зубов |
Пасту выдавливают из тубы и по бумажной линейке определяют количество капель катализатора № I и №2. Сначала пасту смешивают с катализатором №1 до гомогенной консистенции. Время смешивания не ограничено. Затем вводят катализатор №2. Время смешивания со вторым не более 3 мин. Полученную после смешивания композицию наносят шпателем и вводят в полость рта больного. Время выдержки во рту 2—3 мин. Механическую обработку краев подкладки из ортосила-М (удаление излишков эластичного материала) следует проводить не ранее чем через 24 ч. после ее изготовления. После механической обработки протез можно наложить пациенту. Каждый вечер протез с эластичной подкладкой из ортосила-М следует споласкивать в проточной воде, вытирать сухой тряпкой и хранить в сухом виде.
Методика нанесения эластичной подкладки из эла- дента—100 дана при описании пластмассы в гл. 4.
При пользовании протезами с эластичными подкладками отмечаются улучшение фиксации и повышение жевательной эффективности на 20— 25% по сравнению с обычными протезами. Повышение жевательной эффективности можно объяснить тем, что больные не отмечают боли при жевательных движениях. Больные, пользуясь протезами с эластичными подкладками, гораздо быстрее адаптируются к пластиночным протезам.
При наличии аллергических состояний слизистой оболочки протезного ложа следует рекомендовать мягкие подкладки на основе силиконовых каучуков ортосил и ортосил-М.
тезного ложа и ее хроническим воспалением. В патогенезе этого симптома не последнюю роль играет состояние капилляров, в частности их проницаемость, изменяющаяся при многих общих заболеваниях организма.
Токсическое действие съемного протеза вызывается избытком мономера, который будучи эфиром, оказывает раздражающее действие на слизистую оболочку протезного ложа, а также бактериальными токсинами при плохой гигиене протеза. Развивающиеся стоматиты получили название акриловых.
Аллергическое действие протеза обусловлено материалами, из которых он изготовлен. Имеются в виду мономер и красители, входящие в состав базиса протеза. Как токсическое, так и аллергическое действие протеза может быть полностью устранено путем подбора соответствующих базисных материалов и сплавов.
Повреждение тканей протезного ложа (механическая травма) вызывается базисом протеза. Это наблюдается каждый раз, когда границы протеза не соответствуют форме и границам протезного ложа. Травму в ее грубой форме (декубитальные язвы) легко предупредить, а уже возникшую устранить путем точного повторения на протезе границ и рельефа протезного ложа. Приведенная градация раздражителей не включает в себя всю гамму опосредованных и непосредственных воздействий протеза. Между названными раздражителями также не всегда удается провести точную грань. Дальнейшая разработка классификации раздражителей будет очень полезной.
Реакция тканей протезного ложа
Прежде всего важно выяснить, каков характер раздражителей, порождаемых протезом, и с какими его свойствами они связаны. Е. И. Гаврилов выделяет побочное, токсическое, аллергическое и травмирующее действие протеза.
Побочное влияние съемного протеза выражается в передаче жевательного давления на ткани протезного ложа, являющеюся неадекватным раздражителем для слизистой оболочки, в нарушении самоочищения, терморегуляции, речи, восприятия вкуса. К побочному действию съемного протеза следует отнести «парниковый эффект» и вакуум. «Парниковый эффект» возникает при пользовании протезами с пластмассовым базисом, обладающим малой теплопроводностью. Вследствие этого под протезом сохраняется температура, близкая к температуре тела человека. Это способствует размножению микроорганизмов и ухудшает гигиеническое состояние протезного ложа, затрудняет теплообмен в полости рта.
Вакуум возникает под протезом с хорошим замыкающим клапаном. В силу этого появляется эффект медицинский (кровососной) банки, сопровождающийся гиперемией слизистой оболочки про-
Протезные стоматиты. При изучении реакции тканей протезного ложа, прежде всего, обращает на себя внимание воспаление слизистой оболочки. Различного рода гиперпластические разрастания эпителия и даже полипы, по-видимому, возникают вторично. Воспаление, вызванное съемными протезами, многие авторы называют протезными стоматитами. Этот термин отражает основное содержание реакции протезноголожа -воспаление и причину его — протез.
Кроме воспаления, наблюдаются различной степени и глубины повреждения слизистой оболочки — от небных экскориаций до глубоких пролежней (декубитальные язвы). Декубитальные язвы также принято относить к стоматитам. При характеристике протезных стоматитов пользуются следующей классификацией:
I. Протезные стоматиты различной этиологии (кроме травмы)
Глава 10. Протезирование при полном отсутствии зубов |
4 8 9 |
Явления гиперплазии слизистой оболочки улиц, пользующихся протезами, по-видимому, следует рассматривать отдельно от стоматитов, так как природа их иная и до сих пор недостаточно ясна.
Очаговое воспаление может возникнуть на фоне как нормальной, так и атрофической слизистой оболочки. Оно появляется в виде точечной гиперемии, а иногда и в виде больших гиперемированных пятен на слизистой оболочке твердого неба или альвеолярной части верхней или нижней челюстей или одновременно на обеих. Одни из них имеют все признаки катарального воспаления, в других на фоне отечного эпителия наблюдаются эрозии, гиперпластические разрастания в виде мелких ворсинчатых и грибовидных полипов. Иногда разрастания эпителия напоминают мелкие грануляции. На воспаленной слизистой оболочке возможны точечные кровоизлияния. Очаги воспаления могут быть одиночными и множественными. Установить какую-либо закономерность в их размерах и топографии не представляется возможным.
Разлитое, диффузное воспаление слизистой оболочки протезного ложа характеризуется такими же признаками, но в отличие от очагового занимает все пространство протезного ложа, точно совпадая с его границами. Протезное ложе выглядит вишневокрасным, часто отечным, разрыхленным. У одного и того же больного могут наблюдаться участки катарального воспаления слизистой оболочки и участки с нарушением целостности эпителия в виде эрозий или полипозных разрастаний. Редко воспаление переходит на слизистую оболочку щек и губ. В последнем случае следует предположить аллергическую (токсическую) природу воспаления. Воспаление слизистой оболочки протезного ложа может сопровождаться гиперестезией, что затрудняет установление причины его.
Причинами очагового воспаления слизистой оболочки твердого неба, альвеолярных отростков являются нарушения артикуляции, балансирование базиса, что приводит к неравномерному распределению давления по протезному ложу, шероховатости и поры в базисе протеза; нарушение гигиены полости рта (плохой уход за протезами), избыток мономера при нарушении режима полимеризации.
Кроме этих причин, которые можно устранить, фактором, вызывающим изменения тканей протезного ложа, является побочное действие протеза, в частности необычное давление, которое протезы передают на слизистую оболочку через спой базис. Эти изменения захватывают все ткани протезного ложа (эпителий, соединительную ткань, надкостницу и кость).
В тканях протезного ложа, пораженных воспалением, изменяются содержание и распределение гликогена, мукополисахаридов, рибонуклеопротеидов и фосфатаз. В основе структурно-функцио- нальных сдвигов в тканях протезного ложа прежде всего лежит нарушение кровообращения, обуслов-
ленное непосредственным воздействием жевательного давления, передаваемого через базис протеза. Отмечена определенная закономерность между сроками пользования протезами и реактивными изменениями. Чем больше времени прошло с момента наложения протеза, тем выраженное изменения. Структурно-функциональные сдвиги в тканях протезного ложа приводят в конечном счете к изменению податливости слизистой.
Травматические протезные стоматиты. Чаше всего они обнаруживаются по границе протезного ложа и причиной их является травма краем базиса. Клиническая картина может быть самой разнообразной. При легкой травме развивается катаральное воспаление. В случае глубокого несоответствия протеза переходной складке возникают пролежневые язвы с отечными краями и кровоточащим дном (рис. 581).
Дскубитальная язва. Заболевание развивается при механической травме слизистой оболочки языка или шеки острым краем зуба или протезом. Больной жалуется на боли в пораженном участке. При осмотре обнаруживается различной формы, глубины и размеров язва, покрытая серовато-белым налетом. Края язвы отечны. Окружающая слизистая гиперемирована. При осмотре легко удается обнаружить причину заболевания (рис. 581, а). Устранение травмирующего агента и назначение обычных дезинфицирующих полосканий и аппликаций дает хороший лечебный эффект. Язвы болезненны и являются одной из причин отказа больных от пользования протезом. Острые декубитадьные язвы быстро исчезают после коррекции краев протеза, в противном случае язва становится хронической. Вокруг нее возникает гиперплазия эпителия, иногда и виде лепестков, покрывающих язву. Дно язвы может быть чистым, кровоточащим, иногда покрыто фибринозным налетом. При исследовании биопсийного материала обнаруживается хроническое воспаление с явлениями гиперкератоза и погру-
в г
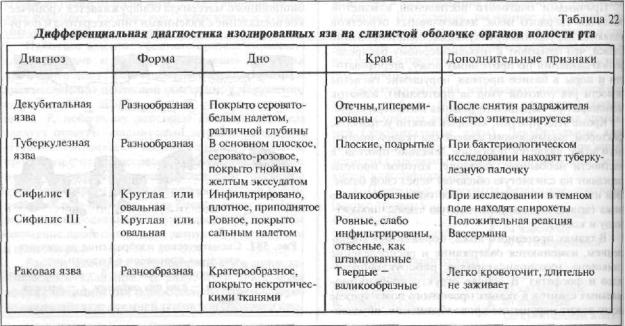
Рис. 581. Схематическое изображение различных язвенных процессов в полости рта:
а—декубитальнаяязва;б—туберкулезная язва; в — язва при сифилисе; г -раковая язва.
4 9 0 |
Глава 10. Протезирование при полном отсутствии зубов |
женного роста эпителия. После устранения травмы язва заживает, оставляя после себя рубец, деформирующий переходную складку и затрудняющий в последующем создание замыкающего клапана.
Травматические стоматиты наблюдаются почти
увсех больных после наложения протеза, но быстро исчезают в результате соответствующей коррекции границ базиса. Реже встречаются пролежневые язвы
убольных, пользующихся старыми, деформированными протезами. Если после ликвидации травмы язва в течение 2-х недель не заживает, больного следует показать онкологу.
Профилактика травматических стоматитов заключается в соблюдении принципа законченности лечения: врач после наложения протеза наблюдает больного до тех пор, пока не убедится, что тканям протезного ложа не угрожает травма. К профилактическим мерам относятся также четкий и полный инструктаж больного о правилах пользования протезом и диспансерное наблюдение за этими пациентами.
Дифференциальная диагностика изолированных изъязвлений слизистой оболочки отражена в табл. 22.
Токсические стоматиты. Токсические стоматиты бывают двух видов: химические и бактериальные. Первые, чаще всего, называются акриловыми, так как причиной их возникновения является избыток мономера в базисе из акрилата. По своей химической природе мономер является метиловым эфиром метакриловой кислоты. А все эфиры, как известно, обладают раздражающим действием на слизистую оболочку полости рта, а в больших концентрациях мономер является протоплазматическим ядом. Кроме местного, мономер может оказывать общее действие на организм человека. Это возможно при высокой концентрации паров моно-
мера в рабочих помещениях, когда нарушается техника безопасности. Наибольший клинический интерес представляют собой акриловые стоматиты, наблюдаемые у лиц, пользующихся пластмассовыми протезами. Их происхождение связано с избытком мономера в базисе, при нарушении технологии и, в частности, режима полимеризации. Появляющийся при этом излишек мономера вызывает стоматит. Следует иметь в виду, что свободный мономер может появиться и при старении пластмассы, когда имеет место ее деполимеризация.
Второй вид токсического стоматита вызывается токсинами бактериального происхождения. Последние появляются при низкой гигиене полости рта и плохом уходе за протезами. При этом в полости рта создаются условия к росту микрофлоры. Она не только увеличивается количественно, но и изменяется ее качественный состав — в полости рта увеличивается количество грибковых форм микроорганизмов. Плохое качество протезов, поры, плохая полировка, неоднократные починки всегда способствуют задержке пищи на поверхности протеза и тем самым размножению бактерий. Важно также объяснить больному сроки замены протезов.
«Парниковый эффект». Этот феномен является следствием побочного действия съемного пластмассового протеза, в виде нарушения терморегуляции слизистой оболочки протезного ложа. Механизм этого явления заключается в следующем, Базисные материалы акрилового ряда обладают малой теплопроводностью. По этой причине под протезом устанавливается более высокая температура, чем в полости рта, близкая к температуре тела человека. Возникает как бы термостат, в котором создаются условия для размножения бактериальной и грибковой микрофлоры. Токсины, высвобождав-
Глава 10. Протезирование при полном отсутствии зубов |
4 91 |
мые бактериями и являются причиной воспаления слизистой оболочки. Клинически эффект проявляется разлитой или очаговой гиперемией (токсический бактериальный стоматит). Если на «парниковый» эффект наслоится плохой уход за протезами и полостью рта, слизистая оболочка протезного ложа попадает в еще более худшие условия.
«Парниковый эффект» связан с физическими свойствами материала протеза. Поэтому борьба с ним должна заключаться в подборе базисных материалов, обладающих большой теплопроводностью. Полезны в этом случае протезы с металлическим базисом.
Эффект медицине-кии кровососной банки. Названный эффект возникает как следствие побочного действия верхнего полного съемного протеза. Механизм этого явления заключается в следующем. При наличии замыкающего клапана по краю протеза, смешение последнего во время функции, увеличивает пространство между базисом и слизистой оболочкой протезного ложа. Поскольку доступ воздуха иод базис закрыт клапаном, здесь возникает разреженное пространство(вакуум), подобное тому, что образуется под медицинской кровососной банкой. Вакуум вызывает расширение капилляров слизистой оболочки твердого неба и, естественно, гиперемиюее. Чем выраженное вакуум, тем сильнее проявляется описанный эффект. В патогенезе эффекта немалую роль играет состояние капилляров, в частности, их проницаемость, зависящая в свою очередь от состояния организма в данный момент и ранее перенесенных заболеваний. Клинический эффект проявляется разлитым воспалением слизистой оболочки твердого неба, ее отеком, а при длительном пользовании протезом — полипозом. Могут появляться жалобы на жжение слизистой оболочки. Дифференциальная диагностика затруднена, но она должна строиться на исключении акрилового, при избытке мономера в пластмассе, или бактериального токсического стоматитов, при плохой гигиене полости рта.
Аллергические реакции в виде стоматитов, развивающиеся при пользовании протезами, относятся к контактным из группы реакций замедленного действия. Вещества, вызывающие контактную аллергическую реакцию, по споим свойствам не антигены, так как не имеют белковой природы. Они приобретают эти свойства в результате химического соединения с белками организма. Подобные вещества принято называть гаптенами. Аллергические реакции в виде отека Квинке, крапивницы и стоматита наблюдались еще в те времена, когда пользовались протезами с каучуковыми базисами. Еще чаще они стали появляться при использовании базисов из акриловых пластмасс.
Какие химические ингредиенты, входящие в пластмассу, являются гаптенами, т. е. веществами, соединяющимися с белками тканей протезного ложа и приобретающими вследствие этого антигенные
свойства? Считают, что такими веществами могут быть мономер, гидрохинон, перекись бензоила, окись цинка и красители. Установить причинность отдельных ингредиентов базисного материала удается редко. Чаще всего она определяется лишь в отношении красящего вещества и замутнителя повторным изготовлением протезов из бесцветной пластмассы.
Клиническая картина при аллергии, обусловленной базисными материалами, настолько многообразна, что часто ее трудно отличить от клинической картины других реактивных изменений, имеющих иную причину и другой патогенез. В общем плане можно было бы говорить, во-первых, о контактной аллергии, которая проявляется воспалением слизистой оболочки протезного ложа, т. е. ткани, которая приходит в соприкосновение с материалом базиса и, во-вторых, об аллергических реакциях со стороны других систем организма.
Аллергическое воспаление, протекающее по типу контактного стоматита, проявляется на слизистой оболочке языка, губ, щек, альвеолярных частей и особенно на небе. Оно резко ограничено областью соприкосновения базиса протеза с тканями. Слизистая оболочка здесь ярко-красного цвета, блестящая. Однако аллергическая реакция может наблюдаться не только на участке контакта с антигеном. Встречаются больные с экземами, глосситами, контактными стоматитами, нарушениями или извращением вкуса, отеком губ, острыми дерматитами лица и рук, бронхиальной астмой, паротитами и другими аллергическими проявлениями, обусловленными акриловыми протезами.
Отличить аллергическое воспаление слизистой оболочки от воспаления, возникшего по другой причине, сложно.
В клинике также трудно проводить дифференциальную диагностику между токсическими, контактными стоматитами и воспалениями, вызванным механической травмой протеза. Кожные пробы пока несовершенны, а серологические реакции не всегда обнаруживают антитела даже у больных с резко выраженным явлением контактной аллергии в полости рта. Контактная аллергия исчезает только после прекращения пользования протезом, на материал которого больной отвечает гиперреакцией. Прием антигистаминных препаратов не дает нужного результата.
Сроки и особенности повторного лечения больных, пользующихся съемными протезами. Вопрос о повторном протезировании возникает каждый раз, как только становится ясным, что протез не в состоянии удерживать жевательную функцию на нужном для организма уровне, не обеспечивает сохранность эстетических норм, а возрастающее побочное и другие действия его угрожают целостности тканей протезного ложа. Иначе говоря, показаниями к повторному протезированию является снижение лечебных, профилактических свойств и
4 9 2 |
Глава 10. Протезирование при полном отсутствии зубов |
возрастающее нежелательное действие протеза. Исследования жевательной функции, проведенные через различные сроки после наложения протеза, выявили интересные закономерности, помогающие правильно решить вопрос о сроках повторного протезирования. Анализ жевательных проб по И. С. Рубинову, проведенных после привыкания больного к протезу, показал, что время жевания постепенно уменьшается, процент разжеванной пищи возрастает, в связи с чем увеличивается жевательный индекс. Жевательным индексом называется число, полученное от деления массы разжеванной пиши в миллиграммах на время в секундах. Если принять 12 с. за норму, то жевательный индекс в норме будет равен 800 мг/12 с = 66 мг/с.
Отмеченная закономерность является обязательной для всех больных. В дальнейшем время жевания продолжает сокращаться и увеличивается процент разжеванной пищи. В связи сэтим возрастает и жевательный индекс. Эта тенденция выявляется в течение года. Таким образом, к этому времени функциональная ценность полных протезов достигает своего максимума. Через 2,3,4 года пользования протезами процент разжеванной пищи держится высоким (93,2+6,0), но это достигается увеличением времени жевания вдвое по сравнению с данными, полученными в первый год. В связи с этим жевательный индекс понижается до 20 мг/с.
Вопрос о замене протезов следует решать по истечении трехлетнего срока пользования ими. Через 3 года жевательная эффективность остается высокой, но достигается удлинением времени разжевывания пиши, что свидетельствует о значительном падении размалывающей способности искусственных зубов. Решение о повторном протезировании может быть принято раньше, если появятся балансирование, частые поломки протеза, поры в базисе, ухудшающие гигиену полости рта, нарушение окклюзии, изменения тканей протезного ложа. Не следует пользоваться распространенным способом исправлять недостатки протеза, в частности балансирование, перебазировкой самотвердеющей пластмассой. Последняя образует пористую поверхность, ухудшая гигиену полости рта. Изменяясь в цвете, она, кроме того, делает протез малопригодным. Лучшим решением является лабораторная перебазировка, когда дефекты базиса корригируют оттискной массой, а затем ее заменяют пластмассой с последующей полимеризацией. Но и при этом способе протезом следует пользоваться временно, только в период до нового протезирования.
Перебазировка протезов. Целями перебазировки протеза являются получение приспособленного к жевательному давлению базиса протеза, его прилегания к протезному ложу, а также восстановление оптимальной межальвеолярной высоты. Перебазировку протезов с целью достижения лучшей устойчивости производят следующим образом. Определяют высоту нижней части лица, плотность
смыкания зубов и беспрепятственность их скольжения при движениях нижней челюсти. Затем выявляют зоны повышенного давления базиса на подлежащие ткани. С этой целью на поверхность базиса, обращенную к слизистой оболочке, наносят слой эвгенолоксицинковой пасты или какой-либо другой жидкотекучей массы, после чего протезы устанавливают на челюстях. Больному предлагают сжать зубы, сделать движения губами (вперед и назад) и глотательные движения. Те участки, где оттискная масса полностью вытесняется, должны быть сошлифованы, так как они являются зонами повышенного давления на ткани. Если края базиса укорочены, то их необходимо удлинить с помощью термопластической массы. На нижней челюсти удлинение базиса требуется чаще всего в позадимолярной области, а расширение — соответственно нижнечелюстному карману, а также подъязычной области. Производят сошлифовывание внутренней поверхности протеза, а также его краев, где снимают равномерный слой материала толщиной 1-2 мм. При этом исключают отдельные участки, которые оставляют для сохранения межальвеолярной высоты. Эти «стопоры» или ограничители должны быть расположены в трех равноудаленных точках базиса протеза, где слизистая оболочка наиболее плотная и безболезненная при пальпации. Затем на края базиса наносят термопластическую массу, вводят протезы в полость рта и просят пациента сомкнуть зубы, после чего оттиск оформляют под жевательным давлением, с помощью функциональных проб.
Заключительным этапом перебазировки является снятие окончательного оттиска какой-либо пастой под контролем жевательного давления. Полученный оттиск окантовывают воском для сохранения объемности краев. Далее отливают модель, после чего гипсуют ее вместе с протезом в кювету и проводят формовку, прессовку и полимеризацию добавленной пластмассы. При отделке протеза особое внимание следует уделять сохранению индивидуальной объемности его краев.
Примечание: Перебазировка в день фиксации протезов должна рассматриваться как результат безграмотности техника или профессиональной неподготовленности врача.
Следует отметить, что при повторном протезировании врач имеет дело с больным, который уже ранее пользовался съемными протезами и психоло- | гически к этому хорошо подготовлен. Лечение подобных пациентов облегчается, так как исчезает одна из трудностей в виде предубежденности против съемного протеза, свойственная многим паци- , ентам, особенно женщинам. Привычки, выработанные в процессе пользования съемными конструкциями, облегчают адаптацию к новому протезу. В последнем случае она менее тягостна и завершается в короткие сроки. Эти два обстоятель- j ства превращают пациента в союзника врача, облег- j чая протезирование. Одновременно эти же привыч- i
Глава 10. Протезирование при полном отсутствии зубов |
4 9 3 |
ки могут стать причиной отказа больного от пользования протезом, если в его конструкцию, например, в границы базиса, внесены изменения.
При повторном протезировании в связи с изменившимися условиями в полости рта приходится часто решать принципиально новые задачи, которые не возникали, когда больной впервые получал ортопедическую помощь. В первую очередь имеется в виду изменение межальвеолярной высоты у лиц, продолжительное время пользующихся протезами с уменьшенной межальвеолярной высотой, изменение границ протеза, вызывающих увеличение его базиса и, наконец, изменение ширины искусственной зубной дуги.
Об увеличении межальвеолярной высоты у лиц, продолжительное время пользующихся съемными протезами. Понижение межальвеолярной высоты у лиц, пользующихся съемными протезами, может быть обусловлено ошибками врача при первичном протезировании, несовершенством методики определения межальвеолярной высоты, стираемостью пластмассовых и естественных зубов, погружением пар зубов-антагонистов в лунки при функциональной перегрузке их пародонта. Таким образом, имеется несколько причин, которые вызывают понижение межальвеолярной высоты. Неудивительно, что у многих пациентов, продолжительное время пользующихся полными съемными протезами, отмечается понижение межальвеолярного расстояния. У одних больных это может протекать без каких-либо жалоб, у других развиваются явления артропатии, мацерация кожи в углах рта и другие симптомы. Общим для всех является изменение внешнего вида. Вполне естественно, что при составлении плана ортопедического лечения больных спонижением межальвеолярной высоты встает вопрос, сохранить на новых протезах прежнюю межальвеолярную высоту или нормализовать ее в соответствии с индивидуальными анатомо-физио- логическими особенностями.
Клиницисты придерживаются разныхточекзрения. Одни высказываются за сохранение прежней межальвеолярной высоты. Оправданием такой тактики, по их мнению, является длительно существующая адаптация жевательных мышц и сустава к межальвеолярной высоте, изменение которой якобы поставит жевательный аппарат в необычные условия, затрудняющие привыкание к новому протезу. Этот взгляд постепенно приобретает своих сторонников, хотя утвердившейся можно считать вторую точку зрения, рекомендующую при повторном протезировании нормализовать межальвеолярную высоту. Увеличение межальвеолярной высоты в соответствии с индивидуальными анатомо-физо- логическими особенностями жевательного аппарата рассматривается как лечебная (увеличение жевательной эффективности протеза, восстановление эстетических норм и речи, лечение артропатии и др.) и профилактическая мера, предупреждающая
возможные осложнения со стороны жевательных мышц и височно-нижнечелюстного сустава.
Сразу же следует ответить на другой вопрос: можно ли изменять межальвеолярную высоту одномоментно или при значительном понижении ее это следует делать в два или три приема? Специально поставленные в этом направлении клинические исследования (В. А. Кондратов) выявили целесообразность одномоментного повышения межальвеолярной высоты. Однако, это мнение не является общепринятым.
Особенности построения границ базиса протезов и формы его при повторном протезировании. За последние 2—3 десятилетия отмечается тенденция к расширению границ полного съемного протеза для нижней челюсти. Это расширение осуществляется за счет покрытия базисом протеза слизистого бугорка, перекрытия челюстно-подъязычной линии, а также расширения базиса в подъязычном пространстве. Вследствие этого поверхность протезного ложа увеличивается и расширяется рецепторное поле, раздражение элементов которого играет большую роль в адаптации больного к протезу.
Наряду с этим встречаются больные, пользующиеся протезами с небольшими границами. Наложение нового протеза с расширенным базисом, увеличение в связи с этим рецепторного поля превращают протез в совершенно новый и более сильный раздражитель. Эта группа больных трудно адаптируется к новым протезам, и чем старше возраст и больше срок пользования протезами, тем труднее и длительнее привыкание. Отдельные больные перестают пользоваться полным съемным протезом для нижней челюсти или самовольно сокращают чаще всего язычную границу базиса. В данном случае длительная привычка к старому протезу мешает рациональному протезированию. Не всегда удается путем настойчивого убеждения преодолеть этот психофизиологический барьер и приходится повторять протезирование, уменьшая границы базиса. Следует иметь в виду, что простое укорочение базиса протеза не всегда приносит успех. Поэтому лучше всего, используя старый протез с укороченными границами как индивидуальную ложку, повторить протезирование.
Следующая особенность повторного протезирования заключается в постановке зубов, особенно в протезах для верхней беззубой челюсти. Стремясь к исполнению классических правил постановки зубов, часто суживают искусственный зубной ряд, создавая помехи свободномудвижениюязыка. Больные по этой причине жалуются на шепелявость, утомление языка. Для устранения таких расстройств необходимо увеличить собственно полость рта за счет некоторого расширения зубной дуги нового протеза. Однако смещать зубы кнаружи от альвеолярного края можно лишь в известных пределах. Часто этих пределов недостаточно, чувство неловкости сохраняется и приходится дополнительно
4 9 4 |
Глава 10. Протезирование при полном отсутствии зубов |
сошлифовывать небную поверхность жевательных зубов. Вероятность нарушения фиксации полного съемного протеза при подобной тактике ничтожна, поскольку на помощь приходят многолетняя привычка больного пользоваться съемными протезами, хорошо созданный замыкающий клапан и анатомическая ретенция, если она конечно, имеется.
Следующей особенностью повторного протезирования является форма базиса старого протеза, его толщина и т. д. Изменение словообразования возможно и в результате нарушения артикуляционных пунктов, обусловленного постепенным уплощением небного свода, а также изменением положения зубов. При выяснении причин нарушения речи положительный результат может дать разговорная проба. Больному предлагают сказать слова, содержащие много звуков «с» или «ш» (сосняк, шалаш, шорох и т.д.). Эти звуки образуются при контакте языка с поверхностью базиса, расположенного немного выше шеек зубов. Во время произношения звуков «л», «д», «т» язык упирается в небные поверхности передних зубов (дот, тот, лодка).
Если при произношении звука «с» возникают трудности, необходимо произвести коррекцию переднего отдела небной поверхности протеза путем
снятия излишков пластмассы для уменьшения толщины базиса. Нарушение речи может быть врожденным. Такое нарушение устранить очень трудно. Произношение может измениться при снижении межальвеолярной высоты и сужении зубных дуг. В подобных случаях необходимо увеличить межальвеолярную высоту. Лучше всего поставить тонкие зубы, а с небной стороны убрать как можно больше воска. Иногда при значительных нарушениях необходимо увеличить место для языка путем выдвижения передних зубов.
При нарушении произношения звуков «д», «т» передние зубы надо сдвинуть лабиально, уменьшив толщину базиса, или поставить более тонкие зубы. Если эти мероприятия не увеличили пространства для языка и не дали положительного результата, то в этом случае может помочь замена пластмассового базиса на металлический.
Таким образом, при повторном протезировании пациентов необходимо тщательно изучить протезное ложе, форму старого протеза, его толщину, постановку зубов. Все это должно быть тщательно учтено, особенно у людей, профессиональная деятельность которых связана с необходимостью много говорить.
