
- •Министерство здравоохранения республики узбекистан ташкентский государственный стоматологический институт
- •Тема№ 10 “Обезболивание нижне альвеолярного нерва по Гоу-Гейтсу и п.М.Егорову.”
- •Тема: “Обезболивание нижне альвеолярного нерва по Гоу-Гейтсу и п.М.Егорову.”
- •6.1 Теоретическая часть
- •Используемые на данном занятии новые педагогические технологии: «Ручка на середине стола». Использование метода «ручка на середине стола»
- •Вопросы для проведение игры: «ручка на середине стола»
- •6.2. Аналитическая часть тесты 1-го уровня сложности
- •Тесты 2-го уровня сложности
- •Ситуационные задачи:
- •6.3. Практическая часть
- •Критерии оценки текущего контроля
- •Контрольные вопросы
- •11. Рекомендуемая литература Основная литература:
- •Дополнительная литература:
- •Интернет сайты
6.1 Теоретическая часть
При проводниковой анестезии раствор обезболивающего средства вводят не в ткани операционного поля, а на некотором расстоянии от него — в область нерва, проводящего болевые импульсы из зоны вмешательства.
Раствор анестетика можно ввести эндонев- рально или периневрально. При эндоневральном способе, который используют по особым показаниям, его вводят непосредственно в ствол нерва, при периневральном, применяемом чаще всего, — в непосредственной близости от него, при этом анестетик постепенно пропитывает волокна нерва.
Проводниковая анестезия позволяет выключить болевую чувствительность на значительном участке верхней или нижней челюсти и прилежащих мягких тканей. В связи с этим она имеет преимущество перед инфильтрационной анестезией в случае необходимости удаления нескольких зубов, новообразований, вскрытия поднадкостничных абсцессов и т. д. При проводниковой анестезии раствор анестетика вводят около нервного ствола, а не в его толщу, т. е. периневрально. Достаточно выраженного обезболивания достигают введением меньшего количества анестетика, чем при инфильтрационной анестезии. Место вкола иглы на коже лица или слизистой оболочке рта определяют по анатомическим ориентирам, которые будут рассмотрены при описании методики каждого вида анестезии. Нервные стволы при проводниковой анестезии блокируют или в месте выхода их из костной ткани, или перед входом в нее.
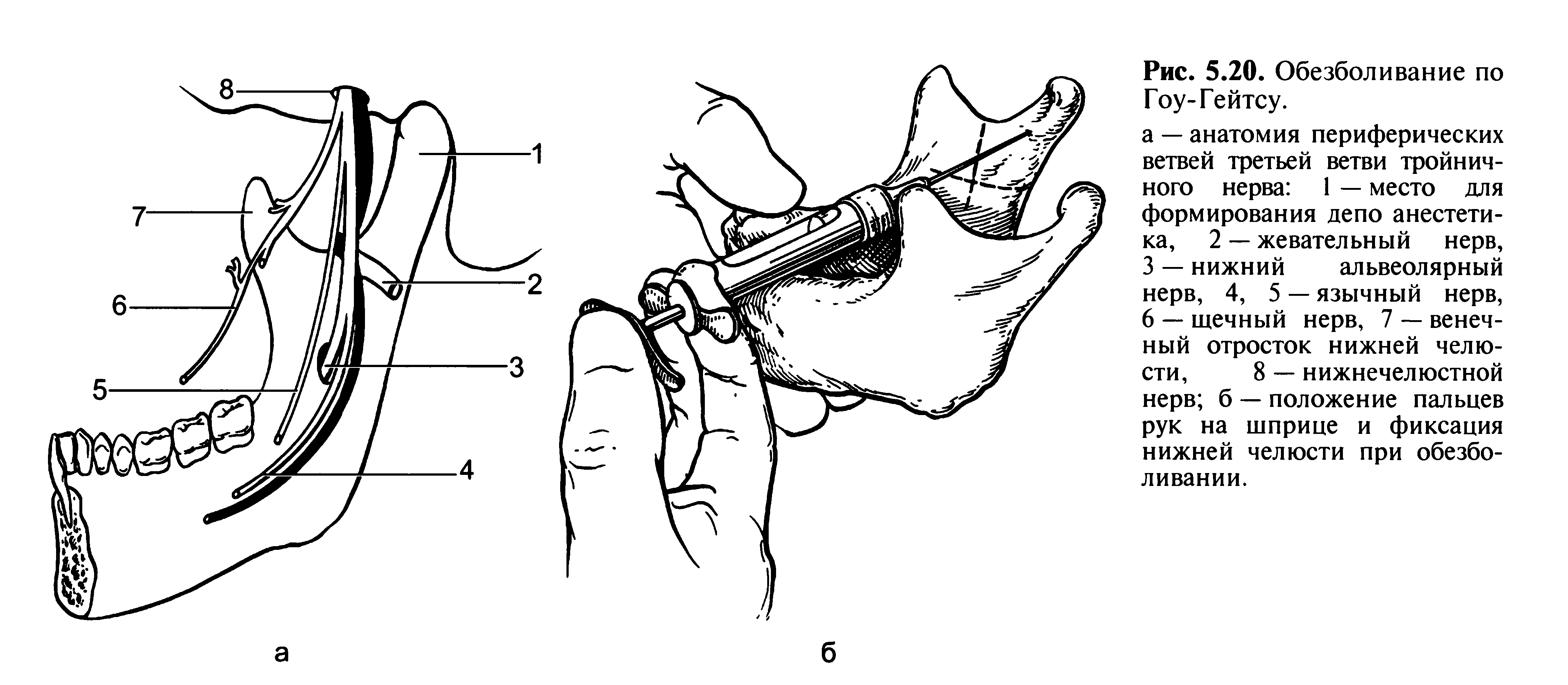
Блокада по методу Гоу-Гейтса. При этом методе определяют расположение периферических ветвей третьей ветви тройничного нерва по отношению к переднему краю ветви и мыщелковому отростку нижней челюсти (рис. 5.20, а). Больной находится в положении лежа на спине, лицо повернуто к врачу, межкозелковая вырезка ушной раковины обращена кверху. Врач стоит справа и кпереди от больного. Больного просят открыть рот как можно шире, чтобы мыщелковый отросток сместился несколько кпереди и приблизился к нижнему альвеолярному нерву. Для создания ориентира направления продвижения иглы больного просят ввести палец в наружный слуховой проход. Врач указательным пальцем левой руки пальпирует передний край ветви нижней челюсти на стороне, на которой проводят анестезию. Цилиндр шприца располагают в противополож-
ном углу рта. Вкол иглы делают в крыловиднонижнечелюстное (крыловидно-височное) углубление медиальнее сухожилия височной мышцы. Целесообразно предварительно пропальпировать медиальную границу сухожилия этой мышцы со стороны полости рта. На стороне вкола иглу совмещают с плоскостью, проходящей от нижнего края межкозелковой вырезки через угол рта параллельно ушной раковине (рис. 5.20, б). Сделать это не всегда просто. Преодолеть эту сложность можно, используя прием, предложенный С. А. Рабиновичем. Врач помещает указательный палец левой руки в наружный слуховой проход больного или впереди нижней границы козелка ушной раковины у межкозелковой вырезки. При максимальном открывании рта под пальцем определяется шейка мыщелкового отростка. Врач продвигает иглу в направлении точки перед концом указательного пальца. Это соответствует направлению на козелок ушной раковины. Иглу направляют на задний край козелка ушной раковины и погружают в ткани на глубину 25 мм до соприкосновения с латеральным отделом шейки нижней челюсти. Иглу извлекают на 1 мм и проводят аспирационную пробу. После этого медленно вводят 2 мл анестетика. Больного оставляют с открытым ртом на 20—30 с. Депо анестетика создают у латерального отдела шейки нижней челюсти. При этом удается блокировать нижний альвеолярный, язычный и щечный нервы. Осложнения возникают редко.
Зона обезболивания: те же ткани, что и при мандибулярной анестезии, слизистая оболочка и кожа щеки, слизистая оболочка, покрывающая альвеолярную часть нижней челюсти от середины второго моляра до середины второго премоляра. Иногда дополнительно требуется проведение инфильтрационной анестезии по своду преддверия рта для «выключения» периферических ветвей щечного нерва.
Блокада нижнего альвеолярного нерва по методу Егорова. Шприц располагают у противоположного угла рта. Вкол делают в верхнем отделе крыловидно-нижнечелюстной складки, на 1,5 см ниже и кнаружи от крючка крыловидного отростка клиновидной кости. Иглу продвигают по межмышечному пространству в направлении ветви нижней челюсти. Достигнув внутренней поверхности ветви и проведя аспирационную пробу, выпускают 2—5 мл анестетика, который будет концентрироваться в рыхлой соединительной ткани крыловидно-нижнечелюстного пространства и диффундировать к залегающему там нижнему альвеолярному нерву. При таком подходе нижний альвеолярный нерв еще не объединен с артерией и веной, что предохраняет от развития гематомы. Кроме того, снижается риск, который наблюдается при проведении анестезии у отверстия нижней челюсти другим методом.
Для определения более точных ориентиров П. М. Егоров (1985) рекомендует разделить ветвь нижней челюсти на 4 квадранта двумя пересекающимися линиями: вертикальной, проведенной через середину вырезки и углубление впереди угла нижней челюсти по ее нижнему краю, и горизонтальной, соединяющей наиболее вогнутую часть переднего края нижней челюсти и вогнутую часть ее заднего края, т. е. через центр ветви нижней челюсти. Игла, продвигаясь сквозь крыловидно-нижнечелюстное пространство, попадает в средний отдел заднего верхнего квадранта ветви нижней челюсти.
П. М. Егоров рекомендует проводить анестезию, определяя пальцами нужные ориентиры. Большой палец левой руки вводят в преддверие рта и фиксируют его в области переднего края ветви у венечной вырезки или в этой же точке снаружи — со стороны кожи. Ногтевую фалангу безымянного пальца левой руки фиксируют по заднему краю ветви нижней челюсти соответственно основанию мыщелкового отростка. Мизинец левой руки располагают в углублении кпереди от угла нижней челюсти, по его нижнему краю. Указательный палец фиксируют под нижним краем скуловой дуги. Средний палец помещают между большим и безымянным пальцами несколько кзади (до 1 см) от средней линии ветви нижней челюсти и на одной линии с мизинцем. Таким образом, средний палец в этом положении находится в передненижнем углу задневерхнего квадранта ветви, над отверстием нижней челюсти, т. е. в проекции крыловидно-нижнечелюстного пространства. Вкол иглы делают в межмышечный треугольник, расположенный ниже нижнего края латеральной крыловидной мышцы, кнаружи от медиальной крыловидной мышцы и медиальнее височной мышцы. Иглу продвигают к участку ветви нижней челюсти, фиксированному средним пальцем левой руки. При мандибулярной анестезии по методу Егорова «выключают» нижний альвеолярный и язычный нервы, реже — щечный нерв.
