
ЭКГ / Кардиология / Сердечная недостаточность
.pdfПолость перикарда: небольшой выпот (сепарация листков перикарда по задней стенке 5 мм).
5.Протокол эхокардиографического исследования
Аорта: диаметр 3,6 см.
Аортальный клапан трехстворчатый, амплитуда раскрытия створок 1,59 см,
скорость кровотока 0,95 м/сек, регургитации нет.
Левый желудочек: ТМЖП 1,75 см, ТЗС 1,8 см, ММЛЖ 287 г. Отмечается гиперэхогенность и «свечение» миокарда. КДР 4,0 см, ФВ 44%,
рестриктивная диастолическая дисфункция.
Митральный клапан без видимых изменений, скорость кровотока 0,8 м/с,
регургитация 2 степени.
Левое предсердие: размер 5,2 см, объем 103 мл.
Легочная артерия: диаметр 2,4 см, систолическое давление в легочной артерии 45 мм рт. ст. Скорость кровотока на клапане легочной артерии 0,8
м/сек, регургитация 1 степени.
Правый желудочек: размер 2,2 см, толщина свободной стенки правого желудочка 0,9 см, миокард гиперэхогенный, «светится», рестриктивная диастолическая дисфункция.
Трикуспидальный клапан не изменен, скорость кровотока 0,65 м/сек,
регургитация 2 степени.
Правое предсердие: размер 4,8 см, объем 110 мл.
Нижняя полая вена: диаметр на выдохе 2,5 см, не спадается на вдохе.
Полость перикарда и плевральные полости. Небольшой выпот в полости перикарда (сепарация листков перикарда по задней стенке левого желудочка
6 мм). В правой плевральной полости выпот по 5-е ребро, сепарация плевральных листков 12 см, объем выпота более 1000 мл, краевой ателектаз в нижней доле правого легкого.
11
Сформулируйте и обоснуйте диагноз в описанных ниже клинических
ситуациях
6. Мужчина, 55 лет обратился к участковому терапевту после выписки из стационара, куда был госпитализирован месяц назад в связи с острым инфарктом миокарда. Жалоб не предъявляет, одышки, болей в груди или других неприятных ощущений при бытовых физических нагрузках не отмечает. Объективно: состояние удовлетворительное, кожные покровы обычной окраски, периферических отеков нет. Дыхание везикулярное,
хрипов нет. Тоны сердца приглушены, ритмичны. Пульс 96 в 1 мин, АД
130/85 мм рт. ст. Живот мягкий, безболезненный при пальпации. Печень по краю реберной дуги. Результаты обследования представлены на рис. 5 и в задании 1.
7. Женщина, 65 лет жалуется на одышку при минимальных физических нагрузках. Из анамнеза известно, что у пациентки более 10 лет отмечается артериальная гипертензия, в связи с чем она регулярно принимает гипотензивные препараты. Год назад стала отмечать появление одышки и сердцебиения при бытовых физических нагрузках. Пользовалась в таких случаях нитроглицерином, отмечая при этом выраженное улучшение самочувствия. В течение 3 дней отмечает резкое усиление одышки.
Объективно. Цианоз губ и ногтевых лож. Периферических отеков нет.
Перкуторный звук над легкими ясный легочный, справа в нижних отделах несколько укорочен. Дыхание с удлиненным выдохом, выслушиваются единичные сухие хрипы, в нижних отделах с обеих сторон влажные мелкопузырчатые хрипы. ЧД 30 в 1 мин. Тоны приглушены, аритмичны, ЧСС
102 в 1 мин, пульс 96 в 1 мин, АД 200/120 мм рт. ст. Живот мягкий,
безболезненный. Печень по краю реберной дуги. Тропониновый тест — отрицательный. Результаты обследования представлены на рис. 6 и в задании
2.
12
8. Женщина 56 лет жалуется на одышку при незначительных физических нагрузках, перебои в работе сердца, сердцебиения и отеки нижних конечностей. Одышка и сердцебиения беспокоят в течение двух месяцев,
отеки появились неделю назад. Объективно: состояние удовлетворительное,
акроцианоз, гиперемия щек, отеки голеней и стоп. Перкуторный звук над легкими ясный легочный, дыхание везикулярное. Верхушечный толчок не пальпируется. Тоны сердца аритмичные, ЧСС 118 в мин. На верхушке 1-й
тон громкий, «хлопающий», там же выслушивается патологический 3-й тон,
во 2-ом межреберье слева акцент 2-го тона, на мечевидном отростке систолический шум, усиливающийся на вдохе. Пульс аритмичный 102 в 1
минуту, АД 110/70 мм рт. ст. Живот мягкий, безболезненный. Печень пальпируется на 1 см ниже края реберной дуги, размеры по Курлову
10×11×12 см. Результаты обследования представлены на рис. 7 и в задании 3.
9. Мужчина 62 лет жалуется на одышку при минимальных физических нагрузках, отечность голеней и стоп. Одышка при доступных ранее физических нагрузках стала появляться 2–3 года назад и постепенно нарастала. Неделю назад на фоне «простудного» заболевания одышка резко усилилась, через три дня появилась отечность стоп, а затем и голеней, что и послужило поводом к обращению за медицинской помощью. В анамнезе — простудные заболевания, из вредных привычек — многолетнее курение (до 2
пачек сигарет в день). Объективно: правильного телосложения, повышенного питания. Кожные покровы обычной окраски, умеренный диффузный цианоз,
резко выраженный цианоз губ и ногтевых лож. Отеки голеней и стоп.
Периферические лимфоузлы не увеличены. Грудная клетка —
«бочкообразная», над- и подключичные ямки сглажены. ЧД 20 в 1 мин.
Перкуторный звук над легкими с «коробочным» оттенком, дыхание жесткое,
рассеянные сухие, свистящие хрипы. Тоны сердца приглушены, ритмичны,
акцент II тона над лёгочной артерией, систолический шум на мечевидном
13
отростке. ЧСС 96 в 1 мин, АД 120/80 мм рт. ст. Живот мягкий, болезненный при пальпации в правом подреберье. Печень на 3 см ниже реберной дуги.
Результаты обследования представлены на ЭКГ на рис. 8, и в задании 4.
10. Женщина 60 лет жалуется на одышку при минимальной физической нагрузке (при разговоре) и приступы удушья по ночам, отеки ног и увеличение живота, плохой аппетит и тяжесть в животе после еды, эпизоды снижения АД до 80/60 мм рт.ст. и уменьшение количества выделяемой мочи.
Впервые стала замечать одышку при ранее переносимых физических нагрузках полтора года назад. После обращения к врачу и выявления гипертрофии левого желудочка по данным ЭхоКГ, пациентке была назначена антигипертензивная терапия. На фоне приема назначенных препаратов у больной развилась гипотония, что послужило поводом для самостоятельного прекращения лечения. Одышка постепенно нарастала, стала беспокоить в покое. Два месяца назад присоединились отеки ног. Госпитализирована в связи с резким ухудшением состояния. Объективно: состояние средней тяжести. Положение ортопноэ. При осмотре: акроцианоз, пульсация шейных вен, анасарка. Над легкими при сравнительной перкуссии отмечается притупление перкуторного звука в нижних отделах с двух сторон, справа – до угла лопатки. Аускультативно выслушивается ослабленное везикулярное дыхание, в нижних отделах справа дыхание не проводится, слева – непостоянная крепитация. Хрипов нет. ЧДД 22 в минуту. Тоны сердца глухие, ритмичные, шумов нет, ЧСС 92 в минуту. АД 90/60 мм рт.ст.. Живот увеличен, при пальпации небольшая болезненность в правом подреберье.
Размеры печени по Курлову 10×11×13,5 см. Асцит. Симптом поколачивания по поясничной области отрицательный с обеих сторон. Очаговой неврологической симптоматики нет. Результаты обследованя представлены на рис. 9 и в задании 5.
14

Рис. 5.
Рис. 6.
15
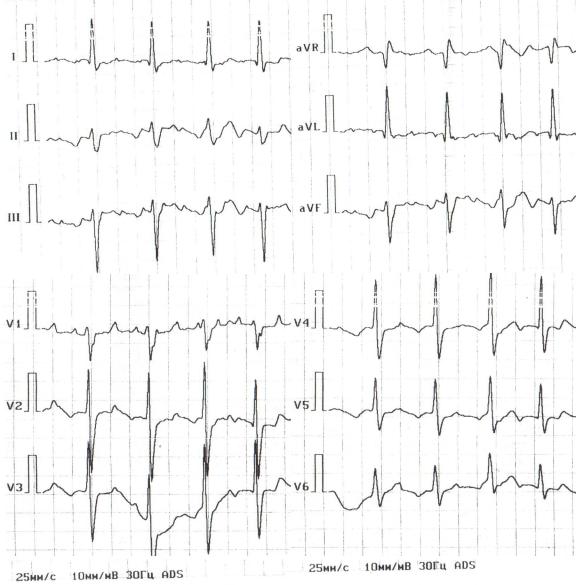
Рис. 7.
16
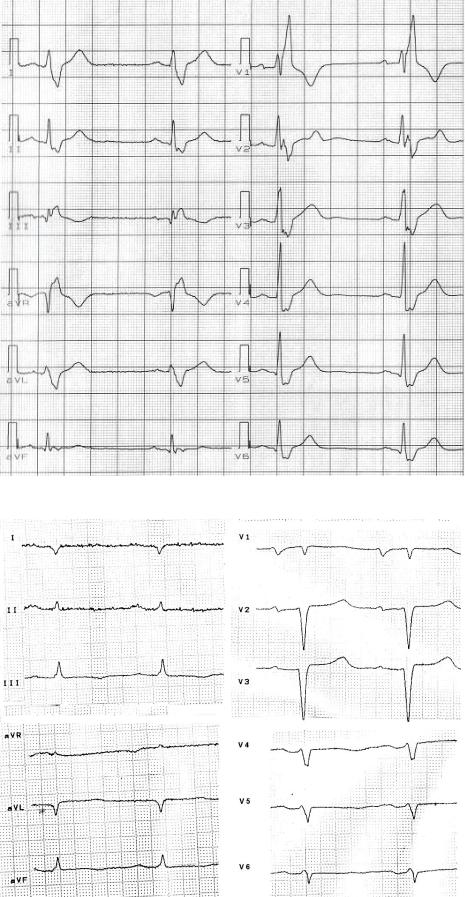
Рис. 8.
Рис. 9.
17
Занятие 2. ЛЕЧЕНИЕ ХСН
Используя рекомендованную литературу, подготовьтесь к
собеседованию по следующим вопросам
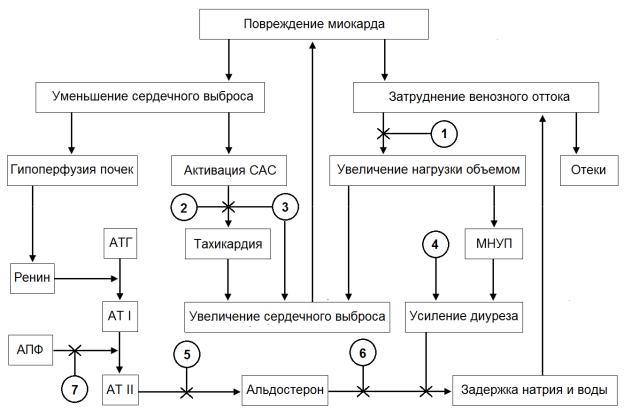
1.Патогенез ХСН и возможности его медикаментозной коррекции (рис. 10).
2.Цель лечения ХСН и пути ее достижения.
3.Ингибиторы АПФ и блокаторы рецепторов АТ II в лечении ХСН.
4.Бета-адреноблокаторы и сердечные гликозиды в лечении ХСН.
5.Диуретики в лечении ХСН.
6.Особенности лечения ХСН у больных ИБС.
7.Особенности лечения ХСН у больных с ФП.
Рис. 10.
Назначьте лечение в ситуациях, описанных в заданиях 6–10 к
предыдущему занятию
18
В описанных ниже клинических ситуациях оцените назначенное лечение
и при необходимости откорректируйте его
11. Мужчина 62 лет госпитализирован с диагнозом: ИБС. Постинфарктный кардиосклероз (2 года назад), ХСН IIБ стадии, III ФК. Назначено лечение:
дигоксин 0,5 мг утром, фуросемид 40 мг утром, нитросорбид 10 мг 3 раза в день, аспирин 250 мг 1 раз в день, розувастатин 10 мг 1 раз в день. Через два дня сохраняются жалобы на одышку и сердцебиение при минимальных физических нагрузках. Голени и стопы отечны. В нижних отделах легких сохраняются влажные мелкопузырчатые хрипы. ЧД 20 в 1 мин. Тоны сердца приглушены, ритмичны, ЧСС 88 в 1 мин, АД 120/80 мм рт. ст. Живот безболезненный, печень на 3 см ниже края реберной дуги. Диурез: 1-е сутки выпито 1200 мл, выделено 2500 мл, 2-е сутки выпито 1500 мл, выделено 2000
мл.
12. Женщина 72 лет госпитализирована с диагнозом: ИБС. Постинфарктный кардиосклероза (3 и 4 года назад). ХСН IIБ стадии, III ФК. Постоянная форма мерцательной аритмии. Назначено лечение: периндоприл 2 мг 1 раз в день
(через 3 дня доза увеличена до 4 мг 1 раз в день), фуросемид 80 мг 1 раз в день (через 4 дня доза уменьшена до 40 мг в день), верошпирон 100 мг 1 раз в день, дигоксин 0,25 мг 1 раз в день. На 7-ой день лечения больная жалоб не предъявляет, бытовые нагрузки переносит удовлетворительно.
Периферических отеков нет, дыхание везикулярное. Тоны приглушены,
аритмичны ЧСС 82 в 1 мин, пульс 76 в 1 мин, АД 120/70 мм рт. ст. Живот безболезненный, печень по краю реберной дуги. Диурез за последние сутки:
выпито 1200 мл, выделено 2200 мл.
19
13. Женщина 68 лет выписана из стационара с диагнозом: ИБС.
Постинфарктный кардиосклероз (2 года назад). ХСН IIА стадии, II ФК.
Назначено лечение: эналаприл 10 мг 2 раза в день, бисопролол 5 мг 1 раз в день, фуросемид 40 мг 2 раза в неделю, аспирин 250 мг 1 раз в день,
розувастатин 10 мг 1 раз в день. Через 2 недели после выписки обратилась к участковому терапевту с жалобами на усиление одышки, уменьшение эффекта от приема фуросемида. Объективно: периферических отеков нет,
дыхание везикулярное, в нижних отделах немногочисленные влажные хрипы. Тоны приглушены, ритмичны ЧСС 82 в 1 мин, АД 120/70 мм рт. ст.
Живот безболезненный, печень по краю реберной дуги.
20
