
Дополнительные учебные материалы / Сахарный_диабет
.pdf
Т.Ю. Зотова
ОСНОВЫ ПАТОГЕНЕЗА САХАРНОГО ДИАБЕТА.
Учебно-методическое пособие по патологической физиологии
Для студентов медицинского факультета специальностей
«Лечебное дело», «Стоматология», «Фармация»
Москва Издательство Российского университета дружбы народов
2002

2
Утверждено РИС Ученого совета Российского университета дружбы народов
Т.Ю. Зотова Основы павтогенеза сахарного диабета: Учебно-методическое
пособие по патологической физиологии. Для студентов медицинского факультета специальностей «Лечебное дело», «Стоматология», «Фармация». – М.: Изд-во РУДН, 2002. - с.
Подготовлено на кафедре патологической физиологии.
@ Издательство Российского университета дружбы народов, 2002г.
2

3
Введение.
Определение сахарного диабета: патологическое состояние, обусловленное абсолютной или относительной недостаточностью инсулина.
Причина – дисбаланс между уровнем глюкозы, уровнем инсулина, количеством и чувствительностью инсулиновых рецепторов тканей. Цель действия инсулина - осуществление катаболизма углеводов при сохранении анаболизма белков и жиров. Данные эффекты достигаются путем:
•направления глюкозы внутрь клетки (действие на инсулиновые рецепторы). При этом клетка получает АТФ
(максимальный выход АТФ при данном уровне кислорода и отсутствии токсических продуктовметаболизма).
• перевода глюкозы в гликоген в печени
•перевода глюкозы в жиры в адипоцитах
• блока катаболизма белков и жиров: торможение окисления ЖК и кетогенеза в печени, блока глюконеогенеза, блока липолиза в адипоцитах.
Отправная точка действия данного механизма: потребление с пищей углеводов. Следует отметить, что усвоение глюкозы клетками головного мозга идет по градиенту концентрации без посредничества инсулина,
который |
не |
проходит гематоэнцефалический |
барьер. В |
условиях |
||
голода, |
например в ночное время, |
понижение уровня глюкозы |
||||
активизирует |
действие |
контринсулярных |
гормонов |
(глюкагона, |
||
глюкакортикоидов, соматотропного |
гормона, |
адреналина), |
которые |
|||
обеспечивают питание тканей в условиях голода за счет получения
глюкозы при гликолизе и |
глюконеогенезе, |
распада и окисление |
||||
жирных |
кислот в печени, |
образующихся при активации липолиза в |
||||
жировой |
ткани. |
Платой |
за использование в качестве энергоносителя |
|||
жирных кислот является: |
|
|
|
|||
• |
образование кетоновых тел (β |
-оксимаслянная |
кислота, |
|||
|
ацетоуксусная кислота). Спонтанно |
из последней в крови |
||||
|
образуется ацетон, который выводится легкими при дыхании. |
|||||
|
Поэтому |
может |
появляться фруктовый запах от |
пациента. |
||
|
Кетоновые тела могут усваиваться периферическими тканями |
|||||
|
и |
окисляться с получением АТФ. Эти возможности ограничены |
||||
у клеток головного мозга.
•ацидоз, который компенсируется работой легких и почек.
•образование продуктов распада жирных кислот, которые в условиях дефицита кислорода могут повреждать клеточные
3

4
мембраны и разобщать окисление и фосфорилирование в митохондриях клеток. Эти все изменения происходят в организме при голодании.
Механизмы формирования сахарного диабета (абсолютная и относительная недостаточность инсулина).
Сахарный |
диабет |
|
развивается, когда |
при условии достаточного |
||||
поступления |
|
углеводов ПРОИСХОДИТ |
ПОВЫШЕНИЕ |
УРОВНЯ |
||||
ГЛЮКОЗЫ |
в |
крови |
БЕЗ |
АДЕКВАТНОГО ее |
потребления |
|||
периферическими |
т канянями за счет нарушения |
выброса инсулина |
||||||
при дефиците |
β |
– |
клеток |
поджелудочной |
железы |
(абсолютная |
||
недостаточность) или его неэффективного действия (относительная недостаточность), наблюдаемого при выбросе контринсулярных гормонов и снижении чувствительности тканей к инсулину. Последняя ситуация может приводить к развитию диабета при повышенном уровне инсулина (гиперинсулинемии), например, при ожирении.
Отсутствие адекватного уровню глюкозы выброса инсулина приводит к сдвигу равновесия между гормонами в сторону контринсулярных факторов, включающих катаболизм ЖК для получения энергии во всех тканях организма, кроме головного мозга. Для него контринсулярные факторы (адреналин, глюкокортикоиды, глюкагон) повышают уровень глюкозы в крови за счет гликолиза и глюконеогенеза, параллельно понижая чувствительность периферических тканей к действию имеющегося инсулина. Если уровень глюкозы не резко повышается, метаболический ацидоз компенсируется работой почек, организм получает достаточное количество кислорода и не перегружен, то диабет может клинически проявиться уже на стадии поздних осложнений в виде:
•ангиопатий: макро и микро.
Микроангиопатия - накопление в базальных мембранах полисахаридов, активация пролиферативного воспаления. Наиболее тяжелые изменения наблюдаются в сетчатке и сосудах почек. Макроангиопатия – развитие более быстрыми темпами атеросклероза с формированием ишемической болезни сердца и мозга за счет нарушения липидного обмена.
•нейропатий (периферическая, вегетативная)
•снижения иммунитета (часто проявляется фурункулезом)
• нарушения аккомодации хрусталика из-за изменения условий его обводнения при различном уровне глюкозы крови.
4

5
Механизм декомпенсации сахарного диабета.
При переедании жиров и легкоусвояемых углеводов, в условиях стресса, гипоксии, при инфекционных заболеваниях, травмах операциях, происходит нарастание недостаточности инсулина и проградиентное повышение уровня глюкозы в крови, нарастают признаки кетоацидоза, повышается уровень липидов, что приводит к появлению клинических симптомов заболевания, знаменующих наступление ДЕКОМПЕНСАЦИИ сахарного диабета. Эти симптомы можно сгруппировать:
Симптомы, обусловленный гипергликемией: повышение осмолярности крови приводит к повышенному диурезу. Возникает внутриклеточная дегидратация. Отсюда: полиурия, полидипсия, сухость во рту и жажда,
1.Дегидратация проявляется сухостью кожных покровов, мягкостью глазных яблок
2.Возможно нарушение зрения за счет изменения оптических свойств хрусталика.
3.Похудание как следствие дегидратации
Группа симптомов, обусловленная нарушением жирового и белкового обмена:
1.кетонемия и кетонурия, ацидоз, похудание больного за счет катаболизма белка.
Наблюдающееся поражение ЦНС (крайнее проявление - кома) обусловлено:дегидратацией,нарушение водно-электролитного обмена (ацидоз, недостаток калия внутри клетки),накоплением продуктов обмена ЖК, кетоновых тел, обладающих токсическим действием на клетки головного мозга. Больные загружаются, с трудом «соображают»,
плохо отвечают на вопросы |
|
|
|
|
Возможно появление аритмий и блокад из - за |
нарушения калиевого |
|||
обмена, |
гиповолемия приводит к появлению |
сердечно-сосудистой |
||
недостаточности. Необходимо обратить внимание, |
что |
между |
||
декомпенсацией сахарного диабнта и развитием |
комы |
проходят |
дни, |
|
поэтому у врача всегда есть время для корректировки своего |
|
|||
лечения, |
но сначала необходимо диагностировать СД. |
|
|
|
Диагностика сахарного диабета.
При |
этом используются |
клинико-лабораторные |
данные, |
которые |
||
позволяют: |
|
|
|
|
|
|
• |
диагностировать |
само |
заболевание (исследуется |
уровень |
||
|
глюкозы натощак, через 2 часа после еды, используется тест с |
|||||
|
нагрузкой глюкозой :75г |
глюкозы растворяют в 300 |
мл воды. |
|||
|
Исследование проводится после 8 часов голода. Далее, |
через 30 |
||||
|
минут |
в течение 2 –х часов определяют уровень глюкозы в |
||||
|
крови. |
Определяется |
уровень глюкозы |
мочи, |
характер |
|
5

|
6 |
изменение |
метаболизма жиров и белков. При диабете |
повышается |
уровень гликозилированного гемоглобина в крови |
с 5-6% до 12 -15%.
•стадию заболевания: компенсации или декомпенсации по наличию или отсутствию кетонемии и кетонурии, нарушения КОС (ацидоз), признаков дегидратации (повышение
|
гематокрита), |
нарушения |
электролитного |
обмена |
|
|
(гипокалиемия). |
|
|
|
|
По мере увеличения дефицита инсулина происходит |
дальнейший рост |
||||
уровня |
глюкозы. |
Нарастает внутриклеточная |
|
дегидратация, |
|
уменьшается объем циркулирующей крови, что компенсаторно приводит к олиго- и анурии, нарастанию ацидоза (почка перестает выводить ионы водорода). Реализуется токсическое действие продуктов метаболизма на ЦНС, развивается кома, появляется периодическое дыхание типа Куссмауля, может появиться тошнота, рвота, как проявления кетоацидоза, что при наличие лейкоцитоза может привести к ложному диагнозу острого живота.
Клинические формы и классификация сахарного диабета.
Сахарный диабет 1– го типа:
1.Развивается чаще в молодом возрасте (до 30 лет)
2.Имеет специфический фенотип НlA антигенов: в сыворотке
есть антитела |
к цитоплазме (АЗОК) и |
\или к поверхности |
||
островковых клеток (АПОК) в 80% случаев. |
|
|||
3. Следствием этого является инсулит - |
аутоиммунное |
|||
поражение β- клеток при сохранности |
α. |
|
||
4.Разрешающим |
компонентом |
аутоиммунной |
реакции |
|
являются вирусы (Коксаки, паротита, краснухи).
5.Является основной причиной развития кетоацидотической комы.
6. Пациенты нуждаются в заместительной терапии инсулином или в пересадке поджелудочной железы в сочетании с иммунокоррегирующей терапией.
Сахарный диабет 2– го типа:
1. В его основе лежит приобретаемая по мере набора веса или врожденная толерантность к инсулину рецепторов мышечных клеток, клеток печени, жировой ткани.
2. Следствием этого является гиперинсулинизм, стимулирующий набор веса, но так как жировая ткань инсулин не чувствует, в ней идет липолиз с выбросом в
кровь ТГ и ЛПНП. Поэтому |
снижение |
толерантности к |
инсулину в данном случае является стадией |
развития диабета |
|
3.Часто развивается после 30 лет |
|
|
6

|
|
|
7 |
4.Не требует терапии инсулином, исключая |
стадию |
||
декомпенсации и комы, так как количество β |
- клеток |
||
нормально. |
|
|
|
5.Есть ассоциация с антигенами гистосовместимости. |
|||
6. У конкордатных близнецов наследуется |
в 90% случаев. |
||
7. При декомпенсации |
чаще развивается |
гиперосмолярная |
|
кома (регистрируется высокий уровень сахара крови при отсутствии кетоацидоза, так как имеется нарушение функции печени).
Диабет беременных:
1.В первую половину беременности плод забирает глюкозу, что облегчает течение сахарного диабета у матери.
2.Во вторую половину плацента выделяет ряд гормонов, которые обладают контринсулярным действием, что приводит к повышению потребности в инсулине у матери и возможности декомпенсации СД.
Нарушение толерантности кглюкозе .
1.Состояние, когда сахарная кривая при проведения теста с нагрузкой глюкозой, нарушена в одной точке.
2.Часто развивается какначальная стадия сахарного диабета
Первичный и вторичный диабет.
1. При поражении β – клеток – первичный диабет, при их |
|
вовлечение |
в общий патологический процесс, например при |
панкреатите, |
диагностируется вторичный диабет. |
Понятие «метаболического синдрома».
Существует связь сахарного диабета с другими заболеваниями
(«смертельный квартет»). Это |
метаболический |
синдром, |
в основе |
|
которого лежит |
генетический дефект (мутация), приводящий к синтезу |
|||
или меньшего, чем нужно по уровню глю |
козы |
количества |
||
инсулиновых |
рецепторов, |
или к изменению |
чувствительности |
|
инсулиновых рецепторов к инсулину. В результате глюкоза не поступает в нужном количестве в клетку (инсулин, соединяясь с рецептором на мембране обеспечивает транслокацию из цитозоля транспортера (переносчика) глюкозы через мембрану внутрь клетки). Возникает инсулинорезистентность тканей (первой реагирует мышечная, далее печень и жировая ткань). Происходит ускоренный
липолиз в жировой ткани при |
наличии повышенного |
уровня |
||
инсулина. Происходит |
изменение |
липидного |
спектра |
крови |
(повышается уровень ТГ, ЛПНП). Отмечается более быстрое развитие атеросклероза. За счет повышения ТГ возможно развитие острого панкреатита. В связи с инсулинорезистентностью, по механизму
7

8
обратной связи происходит дополнительный выброс инсулина, возникает гиперинсулизм. Его эффекты:
•гиперфагия, ведущая к ожирению.
•усиление обратной реабсорбция натрия с формированием гиперволемии (фактор, способствующий развитию артериальной гипертонии)
•активация контринсулярных гормонов с активацией симпатоадреналовой системы (фактор развития гипертонии).
Кроме того, инсулин, являясь фактором роста для клеток гладкой мускулатуры сосудистой стенки, приводит к гипертрофии сосудистой стенки, что способствует реализации системных гипертензивных реакций. Поэтому по мере истощения резервов поджелудочной железы формируется СД 2 типа, причудливо переплетающийся с:
•Артериальной гипертонией (гипертония «белого халата»:часто повышение АД регистрируется только медицинскими работниками).,
•Ожирением (висцеральная форма, когда жир откладывается во внутренние органы и сальник. Диагностируется по
соотношению величины талии и бедер).
• |
Нарушением |
жирового обмена: повышение уровня |
|
триглицеридов ЛПНП. |
|
ЭТО и |
есть «смертельный квартет», именуемый так потому, что |
|
сочетание этих четырех заболеваний резко увеличивает смертность пациентов как от осложнений сахарного диабета, так от сердечнососудистой патологии и почечной недостаточности.
8

9
Приложение.
Рис1. Основные источники глюкозы.
Принятые с пищей углеводы стимулируют выброс инсулина. В период голода постоянство уровня глюкозы, необходимое для работы клеток головного мозга, обеспечивается действием контринсулярных факторов. Однако полученная таким путем глюкоза не используется периферическими тканями из-за наведенной контринсулярными факторами инсулинорезистентности. Их энергетические потребности обеспечиваются за счет метаболизма жирных кислот. При развитии диабета в условиях гипергликемии характер питания клеток головного мозга не изменяется. В то время как периферические ткани вынуждены свой метаболизм обеспечивать как бы по «голодному» варианту.На рисунке 1 представлены источники глюкозы (С6): пища, гликолиз и глюконеогенез.
9
10
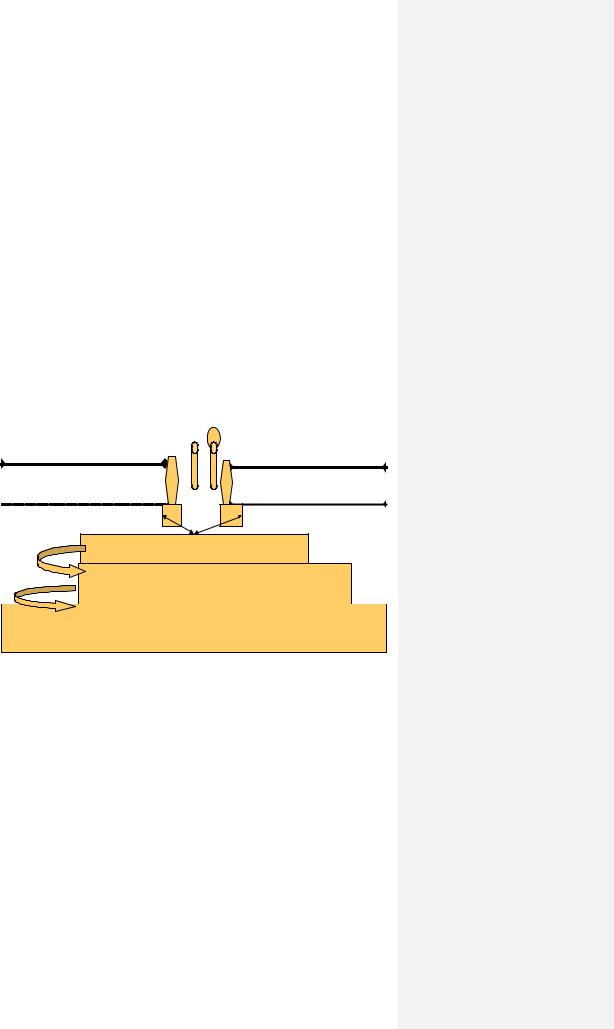
Рис2. Инсулиновый рецептор
Клеточная мембрана не проницаема для С6. Ее перенос осуществляется за счет активации белков переносчиков (Glut). В большинстве типов клеток этот процесс индуцируется инсулином. В клетках головного мозга и эритроцитах активация переносчиков происходит при повышении концентрации глюкозы. Дальнейшие эффекты инсулина реализуются через активизацию тирозинкиназ, инициирующих каскад фосфорилированияи дефосфорилирования серина, что приводит к реализации основных внутриклеточных эффектов инсулина.
Инсулиновый рецептор
|
|
инсулин |
|
|
клеточная мембрана |
S |
S |
|
|
β |
β |
мембрана |
||
|
активность тирозинкиназы |
Каскад фосфорилирования и |
дефосфорилирования серина |
транспорт С6, синтез белка, липидов, гликогена, экспрессия генов
10
