
Strukov_A_I_Serov_V_V_Patanatomia_Uchebnik_20
.pdfДля морфологической картины шока характерны нарушения гемокоагуляции в виде ДВСсиндрома, геморрагического диатеза, жидкой трупной крови, которые могут явиться основой для диагностики шока на вскрытии (Пермяков Н.К., 1979). Микроскопически нарушения гемодинамики и реологических свойств крови представлены распространенным спазмом сосудов, микротромбами в системе микроциркуляции, признаками повышенной проницаемости капилляров, геморрагиями. Во внутренних органах развивается ряд общих изменений в виде дистрофии и некроза, обусловленных нарушениями гемодинамики, гипоксией, повреждающим действием биогенных аминов, эндотоксинов патогенной микрофлоры. Выраженность этих изменений в значительной мере определяет возможность обратимости шока.
Морфологические изменения при шоке могут иметь ряд особенностей, обусловленных как структурно-функциональной специализацией органа, так и преобладанием в патогенезе шока одного из его звеньев - нейрорефлекторного, гипоксического, токсического.
Руководствуясь этим положением, при характеристике шока стали использовать термин «шоковый орган».
В шоковой почке тяжелым дистрофическим и некротическим изменениям подвергаются наиболее функционально отягощенные отделы нефрона - проксимальные канальцы; развивается некротический нефроз (иногда симметричные кортикальные некрозы почек), что обусловливает острую почечную недостаточность при шоке. В шоковой печени гепатоциты теряют гликоген, подвергаются гидропической дистрофии, развиваются центролобулярные некрозы печени, появляются признаки структурнофункциональной недостаточности звездчатых ретикулоэндотелиоцитов. Все эти изменения определяют возможность развития острой печеночной недостаточности при шоке. При этом нередко сочетание почечной и печеночной недостаточности, тогда говорят о гепаторенальном синдроме.
Шоковое легкое характеризуется очагами ателектаза, серозногеморрагическим отеком с выпадением фибрина в просвет альвеол, гемостазом и тромбами в микроциркуляторном русле, что обусловливает развитие острой дыхательной недостаточности.
Структурные изменения миокарда при шоке представлены дистрофическими и некробиотическими изменениями кардиомицитов: исчезновением гликогена, появлением липидов и контрактур миофибрилл. Возможно появление мелких очагов некроза.
Выраженные структурные повреждения при шоке выявляются не только в шоковых органах, но и в желудочно-кишечном тракте, нервной, эндокринной и иммунной системах.
Нарушения лимфообращения
Нарушения лимфообращения проявляются в виде его недостаточности, формы которой могут быть различными.
161
Лимфатическая система служит поддерживанию метаболического равновесия между кровью и тканью и выполняет дренажную функцию путем всасывания из тканей воды и высокомолекулярных веществ (белки, эмульгированные липиды и др.).
Различают механическую, динамическую и резорбционную недостаточность лимфатической системы.
Механическая недостаточность возникает в связи с воздействием факторов, которые препятствуют току лимфы и ведут к ее застою. К ним относятся сдавление или закупорка лимфатических сосудов, блокада лимфатических узлов, например раковыми клетками, экстирпация грудного протока или лимфатических узлов, недостаточность клапанов лимфатических сосудов.
Динамическая недостаточность появляется вследствие усиленной фильтрации в капиллярах. В этих случаях лимфатические сосуды не в состоянии удалить отечную жидкость из интерстиция.
Резорбционная недостаточность лимфатической системы развивается в результате изменений биохимических и дисперсных свойств тканевых белков или уменьшения проницаемости лимфатических капилляров, что ведет к застою жидкости в тканях. В подавляющем большинстве случаев встречаются комбинированные формы недостаточности лимфообращения.
Морфологические проявления недостаточности лимфатической системы независимо от ее формы характерны (Зербино Д.Д., 1974). К ним относятся: застой лимфы и расширение лимфатических сосудов; развитие коллатерального лимфообращения и перестройка лимфатических капилляров и сосудов; образование лимфангиэктазий; развитие лимфедемы, стаз лимфы и образование коагулянтов белков (тромбов); лимфорея (хилорея); образование хилезного асцита, хилоторакса. Эти морфологические изменения отражают последовательные стадии развития недостаточности лимфатической системы.
Застой лимфы и расширение лимфатических сосудов - первые проявления нарушенного лимфооттока, которые возникают в тех случаях, когда блокируется большинство отводящих лимфатических путей. Застой лимфы приводит к включению адаптивных реакций, развитию коллатерального лимфообращения. При этом происходит не только использование резервных коллатералей, но и новообразование лимфатических капилляров и сосудов, их структурная перестройка. Так как пластические возможности лимфатической системы огромны, недостаточность лимфообращения может быть длительное время относительно компенсированной. Однако приспособление лимфатической системы в условиях нарастающего застоя лимфы со временем оказывается недостаточным. Тогда многие капилляры и сосуды переполняются лимфой, превращаются в тонкостенные широкие
полости (лимфангиэктазий). В отводящих сосудах появляются многочисленные выпячивания стенки - варикозное расширение лимфатических сосудов. Наступает декомпенсация лимфообращения, выражением которой является лимфогенный отек, или лимфедема.
162
Лимфедема (лимфа греч. oidao - распухаю) в ряде случаев возникает остро (острая лимфедема), однако чаще имеет хроническое течение (хроническая лимфедема). Как острая, так и хроническая лимфедема может быть общей или местной (регионарной).
Острая общая лимфедема встречается редко, например при двустороннем тромбозе подключичных вен. В этих случаях при повышении венозного давления в полых венах в грудном протоке развивается ретроградный застой, который распространяется вплоть до лимфатических капилляров. Хроническая общая лимфедема - закономерное явление при хроническом венозном застое, т.е. при хронической недостаточности кровообращения, и поэтому имеет большое клиническое значение.
Острая местная (регионарная) лимфедема возникает при закупорке отводящих лимфатических сосудов (например, раковыми эмболами) или сдавлении (перевязка во время операции), при остром лимфадените, экстирпации лимфатических узлов и сосудов и т.д. Она исчезает, как только налаживается коллатеральное лимфообращение. Самостоятельное клиническое значение имеет хроническая местная (регионарная) лимфедема, которую делят на врожденную и приобретенную. Врожденная обычно связана с гипоплазией или аплазией лимфатических сосудов нижних конечностей, приобретенная - развивается в связи со сдавленней (опухоль) или запустеванием (хроническое воспаление, склероз) лимфатических сосудов, с хроническим воспалением, склерозом или удалением большой группы лимфатических узлов (например, при радикальной операции удаления молочной железы), тромбозом вен, тромбофлебитом, образованием артериовенозного свища и т.д. Хронический застой лимфы ведет к гипоксии ткани и поэтому обладает склерогенным действием. В условиях нарастающей гипоксии усиливаются коллагенсинтезирующая активность фибробластов и их пролиферация. Ткань,
чаще кожа и подкожная клетчатка конечностей, увеличивается в объеме, становится плотной, утрачивает прежнюю форму, вид, возникают изменения, называемые слоновостью (рис. 62).
На фоне лимфедемы появляется стаз лимфы (лимфостаз), который может вести, с одной стороны, к образованию в лимфатических сосудах белковых коагулянтов - тромбов, а с другой - к повышению проницаемости и даже разрыву лимфатических капилляров и сосудов, с чем связано развитие лимфореи(лимфоррагии). Различают наружную лимфорею, когда лимфа вытекает во внешнюю среду, и внутреннюю лимфорею - при истечении лимфы в ткани или полости тела. С внутренней лимфореей связано развитие хилезного асцита и хилоторакса.
Хилезный асцит - накопление
хилезной жидкости (лимфа с высоким содержанием жиров) в брюшной полости при резком застое лимфы в органах брюшной полости или при повреждении лимфатических сосудов кишечника и его брыжейки. Хилезная жидкость белая, напоминает молоко.
163
Хилоторакс - накопление хилезной жидкости в плевральной полости в связи с повреждением грудного протока, обтурацией его тромбом или сдавлением опухолью.
Последствия и значение недостаточности лимфатической системы определяются прежде всего нарушениями тканевого метаболизма, к которым ведет недостаточность не только лимфатической, но и венозной системы (венозный застой). В итоге этих нарушений возникает тканевая гипоксия, с которой преимущественно связаны как дистрофические и некробиотические изменения при острой лимфедеме, так и атрофические и склеротические изменения при хроническом застое лимфы. Гипоксия делает по существу стереотипными и однозначными изменения органов и тканей при застое как лимфы, так и крови. Учитывая же структурно-функциональное единство лимфатической и кровеносной систем, можно понять ряд общих и сопряженных патогенетических механизмов, объединяющих эти системы при развитии многих патологических процессов.
164

Нарушения
содержания тканевой жидкости
Содержание тканевой жидкости зависит прежде всего от состояния крово-и лимфообращения и уровня сосудисто-тканевой проницаемости. Оно определяется также состоянием крови и лимфы, клеток и межклеточного вещества, где накапливается тканевая жидкость. Регулируется содержание тканевой жидкости нейрогуморальными механизмами; при этом большое значение придается альдостерону и антидиуретическому гормону гипофиза.
165
Тканевая жидкость бедна белками (до 1%) и связана в клетках с белковыми коллоидами, а в соединительной ткани - с белками и гликозаминогликанами основного вещества. Основная ее масса находится в межклеточном веществе. Нарушения содержания тканевой жидкости выражаются в его увеличении или уменьшении.
Увеличение содержания тканевой жидкости. Это нарушение приводит к развитию отека или водянки. При этом в тканях или в полостях тела накапливается отечная
жидкость, или транссудат (от лат. trans - через,sudo, sudatum - потеть, сочиться). Эта жидкость прозрачна, содержит не более 2% белка и плохо связывается белковыми коллоидами. Накопление отечной жидкости в подкожной клетчатке носит
название анасарки (от греч. ana - над и sarcos - мясо), в полости сердечной сорочки - гидроперикарда, в плевральной полости -гидроторакса, в брюшной полости - асцита (от греч. ascos - мешок), в полости влагалищной оболочки яичка -гидроцеле.
Внешний вид. При отеке внешний вид тканей и органов характерен. Отеки на коже появляются в рыхлой подкожной соединительной ткани, прежде всего на коже век, под глазами, на тыльной поверхности кистей рук, на лодыжках, а затем постепенно распространяются на все туловище. Кожа становится бледной, как бы натянутой, морщины и складки сглаживаются, при надавливании остаются долго не исчезающие углубления. При разрезе такой кожи выделяется прозрачная жидкость. Жировая клетчатка становится бледножелтой, блестящей, слизеподобной. Легкие при отеке тяжелые, увеличены в размерах, приобретают тестообразную консистенцию, с поверхности разреза стекает большое количество прозрачной пенистой жидкости. Головной мозг увеличен, субарахноидальные пространства и желудочки растянуты прозрачной жидкостью. Вещество мозга на разрезе блестит, кровь, вытекающая из капилляров в связи с перикапиллярным отеком, быстро растекается по поверхности разреза. Отек мозга нередко сочетается с его набуханием, которое в ряде случаев доминирует. При набухании мозга происходит резкая гидратация его вещества (особенно белого), извилины сглаживаются, полости желудочков уменьшаются. При разрезе мозга плоскость ножа прилипает к поверхности разреза. Происходит повышение внутримозгового и внутричерепного давления, следствием чего бывает вклинивание мозжечка в большое затылочное отверстие черепа. Почки при отеке увеличены, капсула снима-
ется легко, они бледные на поверхности и на разрезе. Слизистые оболочки набухшие, полупрозрачные, желатиноподобные.
Микроскопическое исследование. Отечной жидкости много в межуточном веществе, она раздвигает клетки, коллагеновые, эластические и ретикулярные волокна, расщепляет их на более тонкие фибриллы. Клетки сдавливаются отечной жидкостью или набухают, в их цитоплазме и ядре появляются вакуоли, возникают некробиотические изменения клеток и они погибают. В серозных полостях отмечаются набухание, а затем десквамация мезотелия; иногда он слущивается пластами. Нередко стенки расширенных лимфатических капилляров разрываются, что ведет к лимфоррагии и примешиванию лимфы к отечной жидкости.
В легкихотечная жидкость скапливается в межуточной ткани, а затем в альвеолах,
166
в головном мозге - вокруг сосудов и клеток (периваскулярный и перицеллюлярный отеки); при набухании мозга отмечаются деструкция глиальных волокон, распад миелина, набухание астроцитов. В печени отеку подвергаются портальные тракты и перисинусоидальные пространства, в почках - интерстиций прежде всего мозгового вещества.
Механизм развития. Среди факторов, определяющих развитие отека, основную роль играют гидростатическое давление крови и коллоидноосмотическое давление ее плазмы, проницаемость капиллярнной стенки и задержка электролитов и воды (или лимфы). Нередко один фактор сменяется или дополняется другим.
При повышении гидростатического давления в микрососудах увеличивается фильтрация жидкости, что ведет к задержке ее в тканях. Возникают механические, или застойные, отеки. Уменьшение величины коллоидно-осмотического давления плазмы приводит к развитию онкотических отеков. При повышении проницаемости капиллярной стенки отеки связаны прежде всего с повреждением мембран капилляров, что и определяет потерю белков плазмы и накопление их в тканях. Такие отеки называют мембраногенными. При многих заболеваниях ведущую роль в развитии отеков играет активная задержка в тканях электролитов, преимущественно натрия и воды. Нередко отеки возникают при застое лимфы -
лимфогенные отеки.
Факторы, ведущие к развитию отеков, появляются при многих заболеваниях: болезнях сердечно-сосудистой системы, аллергических заболеваниях, некоторых инфекциях и интоксикациях, болезнях почек, печени, кишечника, патологии беременности; отеки возникают при тромбозе вен, застое лимфы, нарушениях нервной трофики, травмах, воспалении.
Классификация. В зависимости от заболевания или патологического процесса, вызвавшего отек, и в меньшей степени от его причины различают следующие виды отеков: застойные, сердечные, почечные, дистрофические, марантические (кахектические), воспалительные, аллергические, токсические, невротические, травматические.
Застойные отеки возникают при флеботромбозе, тромбофлебите, сдавлении вен, при лимфостазе и обычно имеют ограниченный, местный
характер. Они обусловлены длительным венозным застоем, вызывающим повышение давления в венах, гипоксию тканей, что ведет к повреждению эндотелия и базальных мембран капилляров, повышению капиллярной проницаемости и транссудации жидкой части крови в ткань. Ослабление функции лимфатической системы способствует усилению отека.
Сердечные отеки, наблюдающиеся при декомпенсации болезней сердца, не чисто застойные. Возникающее при этом перераспределение крови приводит к усиленной секреции альдостерона и недостаточному разрушению его в печени при застое. Альдостеронемия определяет задержку натрия, которая способствует нарастанию отеков.
В развитии почечных отеков имеет значение как онкотическии фактор, так и задержка натрия, однако роль того и другого при разных заболеваниях почек различна. При
167
нефротическом синдроме любого генеза, характеризующемся потерей больших количеств белков с мочой (протеинурия) и обеднением ими плазмы крови (гипопротеинемия), главная роль в развитии отеков принадлежит понижению онкотического давления крови. При гломерулонефритах основное значение имеют задержка натрия и в меньшей степени онкотическое давление. Почечные отеки появляются прежде всего на лице - на веках, под глазами, затем они распространяются на кисти рук, стопы.
Дистрофические отеки развиваются в связи с недостаточным содержанием белков в пище. Развивающаяся вследствие этого гипопротеинемия приводит к понижению онкотического давления крови. Сюда же относятсямарантические (кахектические) отеки.
Воспалительные отеки, наблюдающиеся вокруг очага воспаления (так называемый перифокальный отек), обусловлены повышением проницаемости мембран капилляров. Таков же механизм аллергических, токсических, невротических и травматических отеков.
Таким образом, отеки, возникающие от разных причин при различных болезнях и патологических процессах, нередко имеют общие механизмы.
Исход. Во многих случаях исходы: могут быть благоприятными - отечная жидкость рассасывается. При длительном отеке в тканях развивается гипоксия, приводящая к дистрофии и атрофии паренхиматозных клеток и развитию склероза.
Значение отеков определяется их причиной, локализацией, распространенностью. Аллергические отеки, например, скоропреходящи. Сердечные, почечные отеки существуют длительное время и от них зависит нередко исход заболевания. Отек головного мозга или легких часто является причиной смерти, водянка полостей приводит к нарушению деятельности органов.
В отечных тканях часто возникают воспаление, некроз, изъязвление, что связано с трофическими нарушениями, аутоинфекцией. Транссудат в полостях тела по той же причине может стать основой для образования жидкости воспалительной природы, т.е. перейти в экссудат (например, развитие перитонита на фоне асцита - асцит-перитонит).
Уменьшение содержания тканевой жидкости. Это нарушение носит название обезвоживания (дегидратация), или эксикоза (от лат. siccus - сухой),
сопровождающегося и потерей воды кровью, т.е. ангидремией.
Внешний вид людей при эксикозе весьма характерен: заостренный нос, запавшие глаза, щеки, сморщенная, дряблая кожа, сильное исхудание. При этом кровь становится густой и темной, поверхности серозных оболочек - сухими или покрытыми слизеподобной тягучей массой. Органы уменьшены, капсула их становится морщинистой. Эксикоз встречается при быстрой потере большого количества жидкости, что характерно для холеры, длительных поносов, диспепсий. Иногда обезвоживание наблюдается при коматозных состояниях, например при энцефалите.
ВОСПАЛЕНИЕ
168
Общие сведения
Воспаление - комплексная местная сосудисто-мезенхимальная реакция на повреждение ткани, вызванное действием различного рода агентов. Эта реакция направлена на уничтожение агента, вызвавшего повреждение, и на восстановление поврежденной ткани. Воспаление - реакция, выработанная в ходе филогенеза, имеет защитно-приспособительный характер и несет в себе элементы не только патологии, но и физиологии. Такое двойственное значение для организма воспаления - своеобразная его особенность.
Еще в конце XIX столетия И.И. Мечников считал, что воспаление - это приспособительная и выработанная в ходе эволюции реакция организма и одним из важнейших ее проявлений служит фагоцитоз микрофагами и макрофагами патогенных агентов и обеспечение таким образом выздоровления организма. Но репаративная функция воспаления была для И.И. Мечникова сокрыта. Подчеркивая защитный характер воспаления, он в то же время полагал, что целительная сила природы, которую и представляет собой воспалительная реакция, не есть еще приспособление, достигшее совершенства. По мнению И.И. Мечникова, доказательством этого являются частые болезни, сопровождающиеся воспалением, и случаи смерти от них.
Этиология воспаления
Вызывающие воспаление факторы могут быть биологическими, физическими (в том числе травматическими), химическими; по происхождению они эндогенные или экзогенные.
Среди биологических факторов наибольшее значение имеют вирусы, бактерии, грибы и животные паразиты. К биологическим причинам воспаления могут быть отнесены циркулирующие в крови антитела и иммунные комплексы, которые состоят из антигена, антител и компонентов комплемента, причем антиген может быть немикробной природы.
К физическим факторам, вызывающим воспаление, относят лучевую и электрическую энергию, высокие и низкие температуры, различного рода травмы.
Химическими факторами воспаления могут быть различные химические вещества, токсины и яды.
Развитие воспаления определяется не только воздействием того или иного этиологического фактора, но и особенностью реактивности организма.
Морфология и патогенез воспаления
Воспаление может выражаться образованием микроскопического очага или обширного участка, иметь не только очаговый, но и диффузный характер. Иногда воспаление возникает в системе тканей, тогда говорят осистемных воспалительных поражениях (ревматические болезни при системном воспалительном поражении соединительной ткани, системные васкулиты и др.). Иногда провести грань между локализованным и системным воспалительным процессом бывает трудно.
169
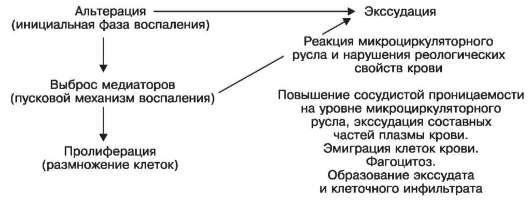
Воспаление развивается на территории гистиона и складывается из следующих последовательно развивающихся фаз: 1) альтерация; 2) экссудация; 3) пролиферация гематогенных и гистиогенных клеток и, реже, паренхиматозных клеток (эпителия). Взаимосвязь этих фаз показана на схеме IX.
Альтерация - повреждение ткани, является инициальной фазой воспаления и проявляется различного вида дистрофией и некрозом. В эту фазу воспаления происходит выброс биологически активных веществ - медиаторов воспаления. Это - пусковой механизм воспаления, определяющий кинетику воспалительной реакции.
Медиаторы воспаления могут быть плазменного (гуморального) и клеточного (тканевого) происхождения.Медиаторы плазменного происхождения - это представители калликреинкининовой (кинины, калликреины), свертывающей и противосвертывающеи (XII фактор свертывания крови, или фактор Хагемана, плазмин) и комплементарной (компоненты С3-С5) систем. Медиаторы этих систем повышают проницаемость микрососудов, активируют хемотаксис полиморфно-ядерных лейкоцитов, фагоцитоз и внутрисосудистую коагуляцию (схема X).
Медиаторы клеточного происхождения связаны с эффекторными клетками - лаброцитами (тканевыми базофилами) и базофильными лейкоцитами, которые выбрасывают гистамин, серотонин, медленно реагирующую субстанцию анафилаксии и др.; тромбоцитами, продуцирующими, помимо гистамина, серотонина и простагландинов, также лизосомные ферменты; полиморфно-ядерными лейкоцитами, богатыми лейкокина-
Схема IX. Фазы воспаления
Схема
X. Действие медиаторов воспаления плазменного (гуморального) происхождения
170
