
- •Лекция "Функциии и свойства эритроцитов"
- •Характеристики и оценка показателей красной крови
- •Функции эозинофилов :
- •Лекция "гемодинамическая функция сердца. Физиологические особенности сердечной мышцы"
- •1. Интракардиальные:
- •2. Экстракардиальные:
- •Капиллярное кровообращение
- •Кровообращение в венах
- •"Электрокардиография"
Кровообращение в венах
Морфо- функциональные особенности венозной системы
Вены - сосуды, которые несут кровь из органов, тканей к сердцу в правое предсердие. Исключение составляют легочные вены, которые несут артериальную кровь от легких в левое предсердие. Совокупность всех вен составляет венозную систему.
Различают поверхностные и глубокие вены. Поверхностные вены называют еще кожными, поскольку размещенные в подкожно жировой клетчатке. Глубокие вены сопровождают артерии, почему и получили название вен-спутниц. Для вен характерная высокая способность к растяжению и относительно низкая эластичность. Внутренняя поверхность большинства вен, за исключением мелких венул, вен системы ворот и полых вен, имеет складки внутренней оболочки - клапаны.
В венозной системе широко развитая система коммуникаций (соединений) и венозных сплетений. При затрудненном оттоке венозной крови они обеспечивают коллатеральный путь крови, скажем, из поверхностных в глубокие. Особенно важное функциональное значение имеет коммуникация внутричерепных вен с внечерепными венами. Венозные сплетения являются своеобразным депо крови.
Механизмы регуляции
1. Движение крови обусловлено разницей давления в венозной системе. Кровь течет из области высокого давления, которое создается работой сердца, энергией сердечных выбросов, в область низшего давления.
2. Большая роль в обеспечении движения крови в венах принадлежит отрицательному давлению в грудной клетке. При вдохе увеличивается объем грудной клетки и расширяются полые вены. Этим самым облегчается приток венозной крови к сердцу. Влияние дыхательных движений на венозное кровообращение называется дыхательным насосом.
3. Определенное влияние на кровоток в венах имеют сокращение скелетных мышц, которые сжимают вены. При этом давление в них повышается и благодаря наличию клапанов, которые предупреждают отток крови к капиллярам, кровоток имеет направление к сердцу. Это явление получило название мышечного насоса.
4. Диафрагмальный насос. Во время вдоха диафрагма сокращается и давит на внутренние органы. Из них выжимается кровь в воротную вену, которая дальше течет в полую.
5. В движении крови в венах играют определенную роль и перистальтические сокращения стенок некоторых вен. В венах печени такие сокращения возникают с частотой 2-3 за минуту.
Венозное давление
Венозное давление - это давление крови, циркулирующей в венах. Величина венозного давления колеблется от 150 мм вод. ст. в венулах, к практически нулевому или отрицательному при вдохе, в полых венах возле предсердия. У взрослого человека в горизонтальном положении в венах размещенных вне грудной клетки венозное давление равняется 45-120 мм вод. ст.
На величину венозного давления влияют три фактора:
Во-первых - объем крови, который поступает в венозную систему. Когда увеличивается приток крови, например, при физической нагрузке, то растет венозное давление.
Во-вторых - от давления, которое создается в правом сердце.
В-третьих - от емкости венозного русла.
У человека венозное давление в горизонтальном положении практически одинаковое в верхних и нижних конечностях; в вертикальном положении венозное давление в нижних конечностях повышается на величину гидростатического давления (давление, создаваемое весом жидкости).
Повышение венозного давления в физиологических условиях наблюдается при выполнении физической работы. Венозное давление, как правило, высокое у детей раннего возраста. Это обусловлено относительно большим количеством циркулирующей крови, а также более узким просветом венозных сосудов, который определяет меньшую емкость венозного русла у детей. Во время отдыха и сна венозное давление понижается.
Скорость кровотока
Относительно скорости движения крови в венах, то следует сказать, что здесь существует зависимость между просветом сосудистого русла и скоростью кровотока. Наибольший просвет сосудистого русла создают венулы, где скорость кровотока наименьшая. В венах среднего калибра скорость кровотока составляет 7-14 см /с, а в полых венах она несколько выше - до 20 см/с. В мелких венах кровоток, как правило, имеет постоянный характер. В крупных венах наблюдаются колебания скорости кровотока в зависимости от дыхания и сердечных сокращений.
Венозный пульс.
Кроме артериального различают еще и венозный пульс - это колебания стенок крупных вен, связанные с сердечной деятельностью. Эти колебания у здоровых людей можно увидеть в крупных сосудах, размещенных близко к сердцу.
Причиной венозного пульса, в отличие от артериального, является прекращение оттока крови от вен к сердцу во время систолы предсердий и желудочков. В этот момент кровоток в больших венах задерживается и давление в них растет.

Лимфа и лимфообращение.
Морфо- функциональная характеристика лимфатической системы
Рядом с кровеносными сосудами в организме существует лимфатическая система, которая состоит из лимфатических сосудов, лимфатических узлов и лимфатических протоков. Все ткани, кроме костной, нервной и поверхностных слоев кожи пронизанные сеткой лимфатических капилляров. При слиянии нескольких капилляров образуется лимфатический сосуд. Здесь же находится и первый клапан. Далее по ходу сосудов находятся другие клапаны. Они препятствуют обратному току лимфы. Из каждого органа или части тела выходят лимфатические сосуды, которые направляются к региональным лимфатическим узлам.
Лимфатические узлы выполняют, во-первых, барьерно-фильтрационную функцию, благодаря присутствию макрофагов и сети из ретикулярных волокон в просвете синусов; во-вторых, лимфатические узлы являются органами лимфопоэза (В- и Т-лимфоциты); в-третьих, лимфатические узлы - это депо лимфы.
Основными коллекторами лимфатической системы, которыми лимфа будет оттекать в венозное русло, является грудной лимфатический проток и шейный лимфатический проток, который собирает лимфу от головы и прилегающих участков.
В целом, лимфатическая система выполняет такие функции:
1. Поддержка постоянного объема и состава тканевой жидкости путем постоянного дренирования межклеточного пространства.
2. Перенесение питательных веществ из пищеварительного канала в венозную систему.
3. Барьерно-фильтрационная функция - обеспечивается лимфатическими узлами.
4. Участие в иммунологических реакциях. В лимфатических узлах из В-лимфоцитов образуются плазматические клетки, которые производят антитела, находятся и Т-лимфоциты, которые отвечают за клеточный иммунитет.
Состав и свойства лимфы
Это прозрачное бесцветное вещество. Содержит белки, правда меньше чем в плазме крови. Больше всего белков в лимфе, которая будет оттекать от печени. Наличие жира в лимфе обусловливает ее молочно-белый цвет. Больше всего жира содержит лимфа, которая оттекает от кишечника. Лимфа содержит анионы, катионы, ферменты, компоненты, которые обеспечивают свертывание лимфы (фибриноген, протромбин). Время свертывания лимфы больше, чем крови и составляет 10-15 мин.
Различают такие виды лимфы:
І. Периферическую - лимфа, которая оттекает от органов.
2. Промежуточную (транспортную) - лимфа, которая прошла через лимфатические узлы
3. Центральную - лимфа, которая находится в лимфатических протоках. Наиболее четкая разница между видами лимфы в клеточном составе. В периферической лимфе клеток мало - на 90 % это лимфоциты. В промежуточной лимфе количество лейкоцитов увеличивается за счет образования в лимфатических узлах плазмоцитов. В центральной лимфе преобладают лимфоциты, но появляются нейтрофилы и эозинофилы.
Образование лимфы
Механизм образования лимфы базируется на процессах фильтрации, диффузии, разницы гидростатического, онко-осмотического давления. Процесс фильтрации жидкости из крови происходит в артериальном конце капилляра, возвращается же жидкость в кровяное русло в венозном конце. В организме человека средняя скорость фильтрации во всех капиллярах составляет приблизительно 20 л. в сутки, а скорость обратного всасывания 18 л в сутки. Следовательно, в лимфатические капилляры попадает 2 л жидкости за сутки.
Снижение онко-осмотического давления плазмы крови ведет к усиленному переходу жидкости из крови в ткани, повышение онко-осмотического давления межклеточной жидкости сопровождается усиленным образованием лимфы. Это особенно четко наблюдается при нагромождении в межклеточной жидкости низкомолекулярных продуктов метаболизма, при мышечной работе.
Среди этих факторов наибольшее значение имеет проницательность лимфатических капилляров, которая может изменяться под воздействием нервных и гуморальных факторов.
Существует два пути перехода жидкости через стенку лимфатических капилляров в их просвет: 1 - через межклеточные соединения; 2 - через эндотелий с помощью микропиноцитоза.

Механизмы лимфооттока.
1. В оттоке лимфы ведущее значение принадлежит силе напорного и проталкивающего действия жидкости, проникающего из межклеточного пространства в лимфатические капилляры. То есть это происходит под воздействием гидростатического давления, на основе физико-химических закономерностей. Образованная лимфа механически выталкивает ту, которая была в лимфатических капиллярах.
2. Оттоку лимфы способствует разница давления в лимфатических сосудах. В мелких лимфатических сосудах давление лимфы составляет 8-10 мм вод. ст., а в месте впадения грудного протока в венозную систему оно, как и в крупных венах, ниже атмосферного.
Координационные акты, которые приспосабливают сердечнососудистую систему к оптимальному обеспечению кровоснабжением органов и тканей в соответствии с их функциональным состоянием, осуществляются за счет деятельности нервной системы и гуморальных факторов. Эта регуляция обеспечивается сложным механизмом, включающим - чувствительное, центральное и эфферентное звенья.
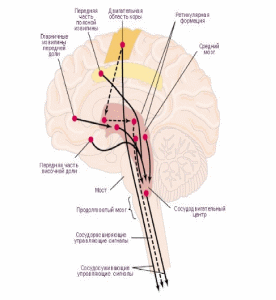
Чувствительное звено - это комплекс интероцептивных аппаратов с различными влияниями на сердечнососудистую систему. Эфферентное звено представлено нервным и эндокринным компонентами, реализующими рефлекторные реакции. Что касается центрального звена, то оно представлено широким спектром нервных структур, располагающихся на разных уровнях центральной нервной системы.
Центральные механизмы, регулирующие поддержание артериального давления на необходимом организму уровне, то есть взаимодействие между величиной сердечного выброса и тонусом сосудов, осуществляются за счет совокупности нервных структур, которые принято называть сосудодвигательным (вазомоторным) центром в широком смысле этого понятия.
Выделяют четыре уровня в иерархии структур сосудодвигательного центра. Первый уровень - это структуры спинного мозга (симпатические нейроны боковых рогов). Второйуровень - структуры сосудодвигательного центра, расположенные в стволе мозга (сосудодвигательный центр в области ретикулярной формации и бульбарных отделов моста). Стволовые центры управляют как работой сердца, так и сосудов. Третий уровень - структуры среднего и промежуточного мозга (ретикулярная формация, гипоталамус). Четвертыйуровень - структуры коры больших полушарий.
Управляющие сигналы от этих нервных регуляторов поступают через вегетативную нервную систему к местным регуляторам частных процессов, составляющих сущность кровообращения. Местные регуляторы могут быть нейрогенной, миогенной или эндокринной природы. Управляющие сигналы регуляторов любого уровня иерархии могут быть непосредственными нервными или опосредованными - гуморальными(химическими, эндокринными).
Главными управляемыми переменными для сердечнососудистого центра являются уровень и дисперсия: объема систолического выброса крови желудочками сердца, частоты сердечных сокращений, просвета (внутренний диаметр) сосудов, давления крови, скорости кровотока, фильтрации и реабсорбции в кровеносных капиллярах. Управление кровообращением в целом осуществляется без непосредственного участия сознания.
Спинальный уровень регуляции. Нервные клетки, аксоны которых образуют сосудосуживающие волокна, располагаются в боковых рогах грудных и первых поясничных сегментов спинного мозга. Эти клетки И.П.Павлов назвал спинальным сосудосуживающим центром. Отделение спинного мозга от продолговатого сопровождается падением величины кровяного давления, которое вскоре восстанавливается до исходных показателей. Спинальные сосудосуживающие нейроны поддерживают свой уровень возбудимости в основном импульсами от вышерасположенных структур нервной системы.
|
Бульбарный уровень регуляции. Сосудодвигательный центр продолговатого мозга является основным центром поддержания тонуса сосудов и рефлекторной регуляции кровяного давления. Его локализация была установлена в 1871 году профессором С.-Петербургского университета Филиппом Васильевичем Овсянниковым. У млекопитающих сосудодвигательный или вазомоторный центр расположен в ретикулярной формации продолговатого мозга и занимает обширную область продолговатого мозга, простирающуюся в дорсолатеральном направлении от дна IV желудочка до пирамид по обе стороны от средней линии.
Локальная стимуляция ростральных частей сосудодвигательного центра вызывает увеличение сосудистого тонуса, повышение кровяного давления и тахикардию. Стимуляция каудального отдела сосудистого центра, напротив, вызывает расширение сосудов, падение кровяного давления и брадикардию.
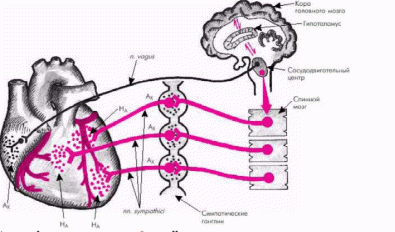
Кардиомоторный центр. В рамках сосудодвигательного центра следует говорить о сердечном, или, точнее, о кардиомоторном центре. Реакция на периферические рефлекторные воздействия осуществляется непосредственным парасимпатическим влиянием нейронов центра блуждающего нерва на систолический выброс сердца. Одновременно на величину систолического выброса сердца оказывает главное влияние кардиомоторный центр, осуществлящий симпатическое влияние, противоположное влиянию блуждающего нерва.
Таким образом, под вазомоторным (сосудодвигательным) центром следует понимать бульбарные популяции нейронов, которые относительно независимо влияют на работу сердца и на тонус сосудов.

Гипоталамический уровень регуляции. Промежуточный мозг и особенно различные ядра гипоталамической области рассматривают как сосредоточение высших подкорковых центров, регулирующих функции разных отделов вегетативной нервной системы. С их состоянием тесно связаны вазомоторные реакции гипоталамического происхождения, играющие роль, главным образом, в осуществлении адаптивных реакций кровообращения. В гипоталамусе, так же как и в бульбарном сосудодвигательном центре, различаютдепрессорные и прессорные зоны.
Корковый уровень регуляции. Определенные зоны коры головного мозга, как и гипоталамус, оказывают нисходящее влияние на основной центр продолговатого мозга. Эти влияния формируются в результате сопоставления информации, которая поступила в высшие отделы нервной системы от различных рецептивных зон, с предшествующим опытом организма. Они обеспечивают реализацию сердечнососудистого компонента эмоций, мотиваций и поведенческих реакций.
В нервной и эндокринной регуляции различают гемодинамические механизмы кратковременного действия, промежуточные и длительного действия.
К механизмам кратковременного действия относят циркуляторные реакции нервного происхождения - барорецепторные, хеморецепторные, рефлекс на ишемию центральной нервной системы. Их развитие происходит, в течение нескольких секунд.
Промежуточные (по времени) механизмы охватывают изменения транскапиллярного обмена, расслабление напряженной стенки сосуда, реакцию ренин-ангиотензиновой системы. Для включения этих механизмов требуются минуты, а для максимального развития - часы.
Регуляторные механизмы длительного действия влияют на соотношение между внутрисосудистым объемом крови и емкостью сосудов. Это осуществляется посредством транскапиллярного обмена жидкости.
Главную роль в управлении гемодинамикой принимают участие сосудистые ангиорецепторы (баро- и хеморецепторы). Их наибольшие скопления находятся в главных рефлексогенных зонах: аортальной, синокаротидной,в сердце и крупных венах, в сосудах легочного круга кровообращения.
В ответ на каждое систолическое повышение артериального давления барорецепторы зон генерируют залп импульсов, которые затухают при диастолическом снижении давления. Минимальный порог возбуждения барорецепторов - 40 мм рт.ст., максимальный - 200 мм рт.ст. Повышение давления выше этого уровня не ведет к дополнительному учащению импульсации.
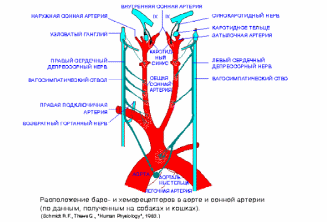
Рис.Расположение барорецепторов и хеморецепторов в аорте и сонной артерии.
Афферентные импульсы от барорецепторов поступают к кардиоингибиторному и сосудодвигательному центрам продолговатого мозга, а также в другие отделы центральной нервной системы. Эти импульсы оказывают тормозное влияние на симпатические центры и возбуждающее на парасимпатические. В результате снижается тонус симпатических сосудосуживающих волокон (или так называемый вазомоторный тонус), а также частота и сила сокращений сердца.
Хеморецепторы, расположенные в дуге аорты и синокаротидных тельцах возбуждаются при снижении РаО2 и насыщения крови О2, повышении РаСО2 и/или уменьшении рН. Усиление афферентной импульсации по ветвям блуждающего и языкоглоточного нервов стимулирует вазоконстрикторный центр продолговатого мозга и вызывает повышение артериального давления вследствие сужения периферических сосудов, а также увеличение легочной вентиляции за счет частоты и глубины дыхания.
Эндокринный отдел включает в себя мозговой и корковый слои надпочечников, заднюю долю гипофиза, юкстагломерулярный аппарат почек.
Адреналин обладает резким сосудистым действием. На артерии и артериолы кожи, органов пищеварения, почек и легких он оказывает сосудосуживающее влияние, на сосуды скелетных мышц, гладкой мускулатуры бронхов - сосудорасширяющее действие, содействуя тем самым перераспределению крови в организме. При физическом напряжении, эмоциональном возбуждении он способствует увеличению кровотока через скелетные мышцы, мозг и сердце.
Адреналин, как и норадреналин, выделяющийся в постганглионарных симпатических окончаниях, иннервирующих кровеносные сосуды, активирует аденилатциклазу, которая находится на внешней мембране мышечных клеток. Посредством образовавшегося цАМФ он вызывает сужение сосудов. Влияние адреналина и норадреналина на сосудистую стенку определяется существованием разных типов адренорецепторов - α и β, представляющих собой участки гладкомышечных клеток с особой химической чувствительностью. В сосудах обычно имеются оба типа рецепторов. Взаимодействие медиатора с α-адренорецептором ведет к сокращению стенки сосуда, с β-адре-норецептором - к расслаблению. Норадреналин взаимодействует в основном с α-адренорецепторами, адреналин - и с α-, и с β-адренорецепторами.
Альдостерон - это другое необходимое звено регуляции кровообращения железами надпочечников. Он вырабатывается в их корковом слое. Альдостерон обладает необычайно высокой способностью усиливать обратное всасывание иона Na+ натрия в почках, слюнных железах, пищеварительной системе, изменяя, таким образом, чувствительность стенок сосудов к влиянию адреналина и норадреналина.
Вазопрессин - гормон задней доли гипофиза. Он вызывает сужение артерий и артериол органов брюшной полости и легких. Однако, как и под влиянием адреналина, сосуды мозга и сердца реагируют на этот гормон расширением, что способствует улучшению питания и мозговой ткани, и сердечной мышцы.
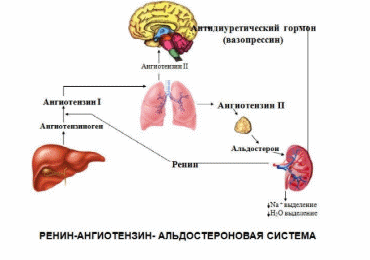
Клетки юкстагломерулярного аппарата почек продуцируют фермент ренин. У млекопитающих в цепи ферментативных реакций с участием глобулинов крови он превращается вангиотензин II. Ангиотензин II обладает мощным вазоконстрикторным действием, значительно превосходящим по силе норадреналин, но в отличие от него не вызывает выброса крови из депо. Это объясняется наличием чувствительных к ангиотензину рецепторов только в прекапиллярных артериолах, которые расположены в организме неравномерно. Поэтому его действие на сосуды различных областей не одинаково. Системный сосудосуживающий эффект сопровождается уменьшением кровотока в почках, кишке, коже и увеличением его в мозгу, сердце и надпочечниках. Изменения кровотока в мышце при этом незначительны. Большие дозы ангиотензина могут вызвать сужение сосудов сердца и мозга.
Ренин и ангиотензин представляют собой специальную ренин-ангиотензиновую систему, оказывающую значительное влияние тонус сосудов.
Помимо прямого действия на сосудистую систему ангиотензин оказывает влияние и опосредованно, через автономную нервную систему и эндокринные железы. Он увеличивает секрецию альдостерона, адреналина и норадреналина и усиливает сосудосуживающие симпатические эффекты.
Способностью расширять сосуды обладают биологически активные вещества и местные гормоны, такие как гистамин, серотонин, брадикинин, простагландины.
Гистамин содержится, главным образом, в тучных клетках и базофильных гранулоцитах. Он расширяет сосуды сердца, печени, кишки, увеличивает наполнение капилляров, повышает проницаемость их эндотелия, а также уменьшает объем циркулирующей крови. Действием гистамина объясняется реакция покраснения кожи. При введении его в организм возникает резкое снижение артериального давления, сходное с состоянием организма при обильном кровотечении или при возникновении шока.
Серотонин найден у некоторых беспозвоночных и почти у всех позвоночных животных. Главным местом его образования являются энтерохромаффинные клетки кишки. В зависимости от вида животного и условий эксперимента изменения артериального давления могут иметь фазный характер: гипотензия сменяется гипертензией, после которой вновь развивается гипотензия. Это объясняется тем, что на тонус сосудов серотонин оказывает и прямое, и рефлекторное действие. Прямое действие на гладкую мускулатуру приводит к спазму сосудов и повышению артериального давления, воздействие на рефлексогенные зоны вызывает обратный эффект - гипотензию.
Брадикинин образуется в плазме крови, но особенно много его в поднижнечелюстной слюнной и поджелудочной железах. Являясь регуляторным пептидом, он расширяет сосуды кожи, скелетных мышц, мозговые и коронарные сосуды.
Простагландины представляют большую группу биологически активных веществ. Они являются производными ненасыщенных жирных кислот. Простагландины образуются практически во всех органах и тканях, однако термин для их обозначения связан с предстательной железой, из которой они были впервые выделены. Биологическое действие простагландинов чрезвычайно многообразно. Один из их эффектов проявляется в выраженном действии на тонус гладкой мускулатуры сосудов, причем влияние разных типов простагландинов часто диаметрально противоположно. Одни простагландины сокращают стенки кровеносных сосудов и повышают артериальное давление, другие - оказывают сосудорасширяющее действие, сопровождающееся гипотензивным эффектом.
