
- •4. Периодическое дыхание:
- •5. Терминальное дыхание:
- •6. Диссоциированное дыхание:
- •1795 Г. - Джеймс Латт предложил термин “шок”.
- •2. Теория крово- и плазмопотери (Блейлок) )отек, кровоподтеки).
- •1 Стадия (эректильная) шока:
- •2) Общие симптомы:
- •100% Нейрогенных дистрофий в опыте симметричные повреждения.
- •1. Нарушенная афферентация
- •2. Антидромное влияние на ткани
- •Нарушение транспорта и выделения медиатора и веществ медиаторной природы (аксональный ток), вещества трофики
- •II. Обморок - кратковременная внезапная потеря сознания, обусловленная острым малокровием мозга.
- •2. Повреждение мембрагн и ферментов играет существенную роль в нарушении жизнедеятельности клетки.
- •3. Дисбаланс ионов и жидкости в клетке.
- •2. Дисплазии
- •3. Компенсация дисбаланса ионов и жидкости.
- •4. Устранение нарушений в генетической программе клеток.
- •5. Компенсация расстройств механизмов регуляции внутриклеточных процессов.
- •6. Снижение функциональной активности клеток.
- •7. Регенерация
II. Обморок - кратковременная внезапная потеря сознания, обусловленная острым малокровием мозга.
Причины:
эмоциональная травма
кратковременное торможение коры
быстрое распространение торможения на подкорку
резкое падение АД
ишемия мозга
усугубление торможения
потеря сознания
Тяжесть состояния определяется факторами:
степень падения АД
продолжительность гипоксии
Кеннон - 60 мм рт. ст. - критический уровень падения АД.
Нижний предел 100 мм рт. ст.
Субъективных жалоб нет.
Объективных изменений в органах нет (гипоксии нет).
Патологическая хроническая гипоксия:
Субъективные изменения (ощущения):
головная боль
головокружение
быстрая утомляемость
снижение памяти
Объективные изменения:
изменение ЭЭГ, ЭКГ
а) Первичная патологическая (нейроциркуляторная) гипотония. Самостоятельная нозологическая форма патологии.
Причины:
1. Низкая лабильность (подвижность) нервных процессов (возбуждения и торможения).
2. Недостаточность системы гипофиз-надпочечника (бол. Адиссона).
3. Постоянные травмы, отрицательные эмоции.
Предрасполагающие факторы:
1. Астеническая конституция
2. Перенесенные болезни
3. Интоксикации
б)Вторичная (симптоматическая) патологическая гипотония.
При туберкулезе;
язвенной болезни
опухолях
тифе, пневмонии, гриппе
Низкая лабильность центрального отдела регуляции тонуса в связи :
1. с интоксикацией
2.с чрезмерной афферентной импульсацией из очага основного заболевания.
ГИПЕРТОНИЯ
1. Симптоматическая:
опухоли мозга, гипофиза, надпочечников
базедова болезнь
коарктация аорты
патология почек
2. Гипертоническая болезнь (ГБ) (самостоятельное заболевание, первичное повышение
АД, вторичные изменения во внутренних органах).
Предрасполагают:
1. Неправильное питание
2. Чрезмерное употребление поваренной соли в пищу- повышение тонуса сосудов, повышение чувствительности сосудистой стенки к нервным и эндокринным влияниям.
3. Возраст ( ГБ- болезнь осени человеческой жизни, которая не дает ему до зимы) ; ГБ молодеет в настоящее время.
Классификация ГБ:
1 Стадия:
фаза А- лабильная гипертония ( на повышенных цифрах происходят колебания
фаза А- прегипертоническая (высокая лабильность механизмов регуляции тонуса).
фаза Б- транзиторная гипертония
2 Стадия
фаза А- лабильная гипертония (на повышенных цифрах происходят колебания АД).
фаза Б- стабильная гипертония ( на высоких цифрах АД постоянно)
3 Стадия
фаза А- компенсированная гипертония
фаза Б- декомпенсированная гипертония
Признаки:
головная боль
головокружение
шум в ушах
преходящая потеря зрения
боли в конечностях
Объективно :
повышение АД
гипертрофия левого желудочка
акцент 2 тона на легочной артерии (реже)
акцент 2 тона на аорте
Кислородное голодание :
а) сердца приведет к дистрофии и кардиосклерозу
б) почек приведет к нарушению концентрационной и фильтрационной функции почек
в) нервной системы:
1 стадия - высокая возбудимость ( доминирует В- активность на ЭЭГ)
затем чередование медленной и быстрой активности
затем доминирует медленная активность
торможение условных рефлексов
снижение памяти
Гипертонический криз - внезапное резкое дополнительное повышение АД.
Оглушенность, заторможенность
Рвота
Боли в области сердца
Исход:
Инсульт, инфаркт миокарда
Формы ГБ:
1. Сердечная
2. Почечная
3. Мозговая
1. Сердечная форма: в исходе:
недостаточность кровообращения
инфаркт миокарда
2. Мозговая форма:
инсульт (кровоизлияние в мозг).
3. Почечная форма - почечная недостаточность и уремия.
Теории ГБ:
1. Рефлексогенная
2. Центрогенная
3. Почечно-гуморальная
4. Вегетативно-гуморальная
5. Кортико-висцеральная.
2. Рефлексогенная. Гейманс и Горев перерезал нервы, идущие от рецепторов сино-каротидной зоны - повышение АД.
Это гипертония растормаживания.
Наблюдается переход залповой импульсации в сплошную, а затем исчезает импульсация из рецепторов рефлексогенной зоны.
У гипертоников рефлексогенная зона функционирует и ограничивает степень гипертонии.
2. Центрогенная теория:
Ишемия или травма мозга - основная причина ГБ.
3. Вегетативно-эндокринная теория.
Гипоталамус - основное звено, а он связан с вегетативной н/с и эндокринными железами.
4. Почечно-гуморальная теория (Гольблатт).
Ишемия почек - ренин и т.д.
Гипертония включает в своей патогенез изменения в почках.
5. Кортико-висцеральная теория (Ланг, Мясников) - объединяет все теории.
Пусковой фактор - эмоциональная теория - возбуждение коры - возбуждение подкорки - повышение тонуса симпатической н/с, выделение гормонов (адреналина, вазопрессина, альдостерона, ренина и т.д.)
Схема патогенеза артериальных гипертоний:
Возбуждение ЦНС
КОРА
ПОДКОРКА
пусковой механизм (эмоциональная травма
и др.)







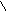
 (+)
(+)
(+)
(+)
нервное
звено эндокринное
звено



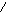



(
АД
 -)
-)


 (+)
(+)
рефлексогенная
зона
подавляются влияние РФ
растормаживание подкорки
торможение активности коры
Высокое АД - самоподдерживающий фактор (при стабильной гипертонии)
ПАТОФИЗИОЛОГИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
1. Мозг - единое целое, состоящее из различных частей, по-разному построенных и функционирующих.
2. Клетки мозга требуют постоянного и непрерывного притока кислорода (резерв кислорода в мозге расходуется за 1-12 с)
3. Мозг активен во время бодрствования и сна.
4. Мозг заключен в череп.
5. Высокая пластичность, огромные компенсаторные возможности мозга. (Растер сделал одно из важнейших своих открытий при функционировании у него лишь одного полушария).
Особенности мозгового кровообращения:
2% от массы тела - масса мозга
15% МОК (минутного объема кровотока) получает мозг.
20% кислорода, поступающего в организм - получает мозг
20 мм рт. ст. - напряжение кислорода в крови для работы мозга
3,5 мл/мин на 100 г массы мозга - потребление крови мозгом.
Если 2,7 мл/мин*кг - гипоксия мозга.
Регионарный мозговой кровоток:
55 мл крови на 100 г веса в минуту
Если ниже 40 мл/мин/100 г - недостаточность мозгового кровотока.
19 мл/мин/100 г мозгового вещества - критическая величина регионарного мозгового кровотока.
Велизиев круг (на основании мозга):
2 a. carotis
2 a. vertebralis
Факторы компенсации:
1. Велизиев круг - основной потенциальный анастомоз.
2. Анастомозы между правой и левой a. carotis int. (работают при стенозе одной a. carotis int.)
3. Анастомозы между a. carotis int. et a. vertebralis.
4. Анастомозы между корковыми ветвями передней, средней и задней мозговыми артериями.
5. Анастомозы между системами a. carotis int. et ext.
В норме эти анастомозы не функционируют. Они функционируют в условиях патологии.
Черепно-мозговой круг кровообращения:
aorta
a. carotis int., a. vertebralis
сосудистая система мозга
магистральные вены головы
v. cava sup.
Компенсация срабатывает не всегда.
Факторы, определяющие возможности компенсации мозгового кровотока.
1. Индивидуальные анатомические особенности мозговых сосудов:
величина
угол обхождения
аномалии Велизиева круга и т.д.
2. Анатомические особенности сосудов мягкой мозговой оболочки. Их диаметр, угол отхождения.
3. Физиологические возможности организма (состояние сердца, АД, возраст, состояние сосудистой стенки).
4. Длительность процесса выключения сосудов.
Нейрогенные механизмы компенсаторных реакций:
Если снять сосудосуживающее влияние (новокаиновая блокада симпатических узлов, симпатэктомия), то коллатерали лучше развиваются.
Компенсация лучше работает до определенного предела. Может развиться:
синдром обкрадывания мозга (синдром Робин Гуда):
при действии сосудорасширяющих стимулов (например, при блокаде симпатических влияний на сосуды мозга) происходит улучшение кровоснабжения здоровых участков мозга и обеднение (обкрадывание) ишемизированных (пораженных) участков мозга.
При включении коллатералей меняется конфигурация сосуда - увеличивается площадь контакта с мозговой тканью, но и нарушается кровоток, увеличивается образование тромбов.
Сифоны (изгибы) сонной и позвоночной артерии - гасятся пульсовые колебания.
Эластическая оболочка мозговых сосудов сильно развита - нет резких сужений и расширений сосудов.
Сосуды головного мозга не являются пассивными сосудами - они обладают автономной регуляцией (автономностью).
Мчедлишвили открыл внутреннюю автономную регуляцию мозгового кровообращения:
4 основных механизма:
1. Замыкательный механизм внутренних сонных и позвоночных артерий:
если повышается системное АД, то рефлекторно суживаются позвоночная и внутренняя сонная артерии - мозг предохраняется от переполнения крови.
если системное АД снижается, то магистральные сосуды рефлекторно расширяются и поддерживается кровоснабжение мозга.
Компенсация:
возмущение общей гемодинамики
расстройств кровообращения
гасятся:
1. Дыхательные волны
2. Волны Трауба-Деринга
2. Система пиальных артерий (сосудов мягкой мозговой оболочки).
При повышении системного АД пиельные сосуды суживаются, а при снижении АД они расширяются.
Этот механизм компенсирует:
изменение системного АД
изменение метаболических потребностей самого мозга.
3. Механизм регуляции оттока из синусов мозга.
При повышении давления в синусах мозга (венозный застой) рефлекторно суживаются магистральные сосуды.
4. Система внутримозговых артерий. Это рефлексогенная зона - дублирует синокаротидную рефлексогенную зону.
Сосуды головного мозга:
дифференцированный характер кровоснабжения тех отделов мозга, которые усиленно функционируют
Экстрацеребральные механизмы регуляции мозгового кровообращения:
1. рецепторы твердой мозговой оболочки
2. рецепторы вестибулярного аппарата
3. рефексогенная зона сердца и коронарных сосудов.
4. Проприорецепторы.
5. Аортальная и синокаротидная рефлексогенная зона.
Возбуждение барорецепторов синокаротидной рефлексогенной зоны ведет к:
расширению мозговых сосудов
Возбуждение хеморецепторов синокаротидной рефлексогенной зоны ведет к уменьшению мозговых сосудов.
Концентрация О2 и СО2 влияет на мозговой кровоток:
1. Небольшая гиперкапния расширяет мозговые сосуды и улучшает мозговое кровообращение.
2. Гипокапния суживает мозговые сосуды (при гипервентиляции мозговая неврологическая симптоматика).
Напряжение О2 в мозге снижается медленнее, чем в других органах за счет местных механизмов регуляции (автономии).
Если систолическое АД ниже 80 мм рт. ст. или выше 180 мм рт. ст., то происходит срыв автономных механизмов регуляции и тогда мозговой кровоток следует за изменением системной гемодинамики (пассивно).
3 стадии компенсации нарушений мозгового кровообращения:
1. Местная вазодилатация без изменения общего АД.
2. При расширенных мозговых сосудах повышается системное АД.
3. Системное АД продолжает повышаться и сопровождается спазмом мозговых сосудов (фаза декомпенсации).
Дисциркуляторные расстройства в мозге:
Причины:
церебральные
экстрацеребральные
Факторы риска те же, что и для всех сердечно-сосудистых заболеваний.
Особенно эмоциональный стресс.
а) анатомические изменения сосудов:
атеросклероз
сифилис
ревматизм
аномалии развития
тромбоз, эмболия
ДВС-синдром
гипертоническая болезнь
заболеваний сердца
б) патологические реакции мозговых артерий - функциональное поведение мозговых сосудов, которое не обеспечивает регулирование мозгового кровотока, а ведет к его нарушению.
В их основе - нарушение физиологической регуляции процессов сокращения и расслабления гладких мышц сосудов.
1. Патологическая вазоконстрикция (ангиоспазм).
2. Патологическая вазодилатация.
3. Извращенные реакции мозговых артерий (парадоксальные реакции)
4. Ареактивность мозговых артерий.
Локализация патологических реакций связана с функциональными особенностями каждого вида артерий:
пат. вазоконстрикция - чаще в магистральных сосудах (a. carotis int. et a. vertebralis).
пат. вазодилатация - чаще и легче в пиальных сосудах (они легче реагируют на вазодилататорные раздражения).
Извращенные реакции и ареактивность - в зоне клинического поражения мозга (локальные нарушения) - синдром обкрадывания (синдром Робин Гуда).
Извращенная возбудимость синокаротидной рефлексогенной зоны - выключение ее регуляторных влияний на мозговое кровообращение:
при повышении возбудимости - спазм мозговых сосудов.
Дефектная синокаротидная зона не может обеспечить полноценный мозговой кровоток на определенном уровне.
Тромб, эмбол, бляшка - вазо-вазальный рефлекс - генерализованный спазм мозговых сосудов.
Недостаточность церебрального кровообращения (ишемическая болезнь мозга):
острая
хроническая
1. Острая
1. пароксизмы (мигрень, обморок) - быстро проходящее расстройство мозгового кровообращения не сопровождается развитием неврологической симптоматики.
2. Кризы - динамические расстройства мозгового кровообращения (более продолжительные), не сопровождающиеся выраженной неврологической симптоматикой и преходящие.
а) регионарные (каротидные криз)
б) общие 1. Гипотонические
2. Гипертонические
в) сочетанные: церебро-коронарные сосудистые кризы (связаны с нарушением синокаротидной рефлексогенной зоны)
3. Инсульты (толчок, ушиб) - очаговые расстройства мозгового кровообращения, сопровождающиеся выраженной неврологической симптоматикой (параличи):
1. Геморрагический (кровоизлияние в мозг).
2. Ишемический (закупорка сосудов).
2. Хроническая недостаточность церебрального кровотока:
1 стадия (компенсированная)
2 стадия (ремиттирующая)
3 стадия (субкомпенсированная)
4 стадия (декомпенсирования)
Разрывы сосудов - капиллярно-токсическая недостаточность - отек мозга.
При тотальной ишемии мозга более 5 мин последующая перфузия не восстанавливает нарушений.
Феномен невосстановления кровотока (отсутствие капиллярной перфузии).
При уменьшении кровоснабжения на 40-50% - размягчение мозгового вещества: нарушается речь, мышление, потеря сознания.
Основные принципы лечения:
1. Покой
2. В первые 5-6 часов от начала заболевания лечение наиболее эффективно:
1. Ликвидация (приостановка) гипоксии.
2. Предотвращение (ограничение) отека мозга (одновременно нормализация физико-химических свойств крови и предотвращение тромбообразования).
3. Улучшение мозгового кровообращения. Но - парадоксальная реакция сосудов ишемизированного участка - феномен обкрадывания (синдром Робин Гуда): спазм сосудов ишемизированного участка вместо расширения (извращенная, парадоксальная реакция).
Поэтому вводят сосудосуживающее средство:
сосуды ишемизированного участка расширяются, а сосуды остальных областей суживаются.
При хронических расстройствах мозгового кровообращения:
патологическая терапия - методы физиологической хирургии
новокаинизация или удаление звездчатого узла (верхнего шейного симпатического узла)
десимпатизация сонных и позвоночных артерий
синокаротидная новокаиновая блокада
Операции:
удаление: очага размягчения
тромба
пораженного сосуда
создание обходного анастомоза
удаление гематомы
Восстановительная терапия:
зона альтернативного парабиоза вокруг мертвой мозговой ткани (зона функциональной асинаптии) - устранение недеятельных, морфологически сохранившихся, но не функционирующих нейронов.
адаптогены
прозерин (АХЭ).
ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ
- стойкое повышение давления в сосудах портальной системы.
У человека 70-150 мм вод. ст.; 4*4,5 - 10*14 мм рт.ст.)
Портальное давление зависит от вдоха и выдоха, приема пищи и т.д.
Портальное кровообращение начинается у места отхождения от аорты truncus celiacus, которая делится на a. gastrica sin., a. lienalis, a. hepatica communis. Эти артерии идут к органам, образуя капиллярную сеть. Затем кровь собирается по венозным стволам в воротную вену (длина 4-5 - 10-12 см, диаметр 4-6 - 12 мм).
Воротная вена образуется от слияния 3-х основных сосудов (v. lienalis, vv. mesenteriacae sup. et inf.). Воротная вена делится на правую и левую ветви в воротах печени, которые затем делятся на ветви нескольких порядков. Ветви шестого (6) порядка - междольковые вены, которые отдают веточки - септальные вены от которых отходят синусоиды (капилляры печени), впадающие в центральную вену, которые впадают в печеночные вены.
A. hepatica propria делится на ветви нескольких порядков, которые идут рядом с ветвями воротной системы. Между ними много анастомозов.
Кровь воротной вены содержит питательные и токсические вещества из кишечника.
Продукты жизнедеятельности селезенки ,поджелудочной железы.
ОПЫТЫ:
1. При одномоментной перевязке воротной вены через 15-20 мин (2ч 20 мин) наступает смерть.
Шифф доказал, что причина смерти состоит в нарушении функции печени.
Соловьев, Стольников, Экк, Бурденко, Трусевич - доказали, что при поэтапной перевязке сосудов, животное живет; если манжеткой постепенно перенимать, а затем перевязать, то животное тоже живет. Т.е. смерть наступает не от выключения печени из функции, а - от гиповолемии, депонирование 60-76% крови в сосудах портальной системы - резкая гипоксия мозга и сердца.
2. перевязка печеночной артерии. Через 1-2 сут приводит к гибели животное. Обширные некрозы в печени (у собак). В желчных ходах собак есть анаэробный микроб, который вызывает инфицирование и некрозы печени (палочка Фэлиа).
Существует:
Относительная взаимозамещаемость крови печеночной артерии и воротной вены (за счет анастомозов между ними).
При прохождении крови по портальной системе кровь проходит 2 сети капилляров:
в непарных органах брюшной полости
в синусоидах печени.
Чем дальше от сердца, тем ниже кровяное давление. В капиллярах кишечника, селезенки давление 10-15 мм рт.ст., а в синусоидах печени - 3-12 мм рт. ст. Поэтому, кровоток в синусоидах печени очень медленный. Гепатоциты успевают захватить вещества из крови и выделить свои продукты в кровь.
Но при энтеритах, колитах, раке, паразитарных заболеваниях, часто поражается печень в связи с тем, что при медленном кровотоке в синусоидах печени больше токсинов всасывается в гепатоциты.
Высокая проницаемость синусоидов печени. Образуется большое количество лимфы. При нарушении оттока крови из печени, лимфа стекает в брюшную полость и образует асцит.
Анастомозы между системой воротной вены и печеночной артерии - в синусоидах печени течет смешанная кровь:
80% из портальной крови
20% из артериальной крови.
Повышение Ад на 400 мм рт. ст. вызывает изменение портального давления всего на 1 мм рт. ст.
Т.е. в норме существует механизм блокады передачи избыточного давления с артерии на воротную вену.
Но при циррозе печени этот механизм нарушается и возникает гидравлический затвор - портальная гипертензия - давление в воротной вене (портальное давление) может повыситься до 6 мм рт.ст.
В норме портальная кровь может попасть в системный кровоток только через печень. Это важно, т.к. в портальной крови много токсичных веществ.
В сосудах портальной системы много сфинктеров (в астероидах, в предсинусоидных венулах, в венах печени - жомы Пиксмауэра).
Наибольшее значение:
1. Артериальные сфинктеры
2. Жомы в предсинусоидных венулах
3. Жомы в месте перехода синусоидов печени в центральные вены.
Депонирование в печени:
- расширение артериолярных сфинктеров
- спазм всех сфинктеры печени (диффузного сфинктера печени).
В печени 20% крови депонируется
В кишечнике 20%
В селезенке 20%
При гистаминовом, пептоновом шоке происходит расширение артериол органов брюшной полости и спазм сосудов диффузного сфинктера печени депонирование крови в органах брюшной полости, падение системного АД.
Причины портальной гипертензии:
1. Цирроз печени
2. Тромбофлебит печеночных вен (синдром Бадда)
3. Тромбоз печеночной вены (синдром Бадда-Киари)
4. Сердечная декомпенсация (правожелудочковая или смешанная).
5. Слипчивый перикардит
6. Врожденный и приобретенный стеноз воротной вены.
7. Тромбоз, эмболия, воротной вены.
8. Каверноматозная трансформация воротной вены.
9. Сдавление рубцом, воспалительной (перигепатит, перихолецистит) опухолью, лимфатическими узлами.
Формы портальной гипертензии:
1. Внутрипеченочная (цирроз печени).
2. Внепеченочная:
1. Надпочечная (запеченочная)
2. Подпеченочная
3 кардинальных признака портальной гипертензии:
1. Варикозное расширение вен передней брюшной стенки (развитие коллатерального порто-кавального кровообращения).
2. Спленомегалия.
3. Асцит.
Сочетание всех трех признаков необязательно встречается в 10-12% случаев.
70-96% всех форм портальной гипертензии - внутрипеченочные.
30-40% - внепеченочные формы.
При циррозе образуются ложные дольки печени. Считали, что сдавление сосудов печени соединительной тканью - основная причина портальной гипертензии (внутрипеченочной формы).
Запустевание, облитерация, гибель значительной части мелких сосудов печени (венул, центральных вен, синусоидов) является причиной портальной гипертензии наряду со сдавлением сосудов разрастающейся соединительной тканью.
Третья причина - гидравлический запор - нарушение механизма блокады передачи давления с печеночной артерии на воротную вену (облегченная передача).
1) Окольное порто-кавальное кровообращение:
а) варикозное расширение вен передней брюшной стенки.
б) область нижней трети пищевода
в) область геморроидальных вен (2/3 прямой кишки - в систему воротной вены отток крови)
г) область забрюшинного пространства
Прижизненная портовенография на непархотизированном животном. Через 2 нед уже формируются коллатерали. Через 2-3 мес количество коллатералей превышает диаметр воротной вены.
Причины формирования коллатералей:
1. Разница давления над печенью и в воротной вене.
2. Ишемия в органах брюшной полости, раздражение рецепторов, раскрытие нефункционирующих коллатералей.
Патогенетическая оценка портального коллатерального кровообращения:
Положительно:
1. По коллатералям кровь переходит в общий кровоток - снижается степень портальной гипертензии и частей в органах брюшной полости.
Отрицательно:
1. Кровь, не обезвреженная печенью, поступает в общий кровоток и вызывает интоксикацию (энцефалопатия).
2. Анастомозы легко повреждаются: особенно в пищеводе - профузное пищеводное кровотечение; геморроидальные кровотечения.
3. В крови воротной вены в норме гепатоциты находят стимулы для своей функции.
Гепатоциты атрофируются и стимулируется рост соединительной ткани.
2) Спленомегалия.
3) Асцит.
Механизм формирования:
1. Повышение портального давления (в норме существует обмен между портальной кровью и жидкостью в брюшной полости, при повышении давления в печени -увеличение фильтрации жидкости и уменьшение резорбции жидкости из брюшной полости)
2. Гипоальбуминемия в связи с функциональной недостаточностью печени, уменьшается онкотическое давление крови.
3. Активация ренин-ангиотензин-альдостероновой системы, т.к. несколько снижается АД, возникает ишемия почки, образуется ренин - ангиотензин II, который увеличивает выработку альдостерона, происходит задержка натрия и воды в организме.
4. Активация выработки АДГ гипофизом в результате снижения АД и повышения осмотического давления (действие альдостерона).
5. Увеличивается лимфообразование в печени.
Принципы лечения портальной гипертензии:
1) Хирургические методы
нет радикальных операций
около 200 методов
Группы методов:
1. Декомпрессионные операции:
разгрузка портальной системы
наложение портокавальных анастомозов :
вены почки - мезентериальные вены
вены почки - вены селезенки
2. Улучшение притока крови к печени и ограничение притока крови в портальную систему:
удаление селезенки (спленэктомия)
перевязка селезеночной артерии
перевязка мезэнтеральных артерий
перевязка печеночной артерии
3. Органные анастомозы
подшивание сальника к печени
4. Пункция брюшной полости и извлечение асцитической жидкости.
1) терапевтические методы не действительны.
ПАТОФИЗИОЛОГИЯ НЕРВНОЙ СИСТЕМЫ
Нервная система:
соматическая и вегетативная
периферическая:
передние и задние корешки
межпозвоночные узлы
нервные сплетения
периферические нервы
центральная:
спинной и головной мозг
сегментарный тип строения
в задних корешках аппарат, воспринимающий раздражение с периферии и переводит в передние рога.
Головной мозг:
1. Мозжечок - управление координацией движений
2. Ствол мозга (продолговаты мозг, мост, ножки мозга, зрительные бугры и подбугорная область): Гипоталамус: - основные вегетативные центры (дыхания, кровообращения, обмена веществ)
б) ядра черепно-мозговых нервов 1 + 2 - старый мозг.
3. Плащ (большие полушария и кора больших полушарий КБП) -
новый мозг
сознание
мышление
установление новых временных связей организма с окружающей средой.
осуществляет свою деятельность через старый мозг
морфофункциональная единица - нейрон, его особенности:
1. Имеет отростки:
аксон - от клетки
дендриты - с помощью нейрофибрилл проводят возбуждение к телу клетки
закон динамическое кохелизации клетки.
2. Наличие зерен, окрашенных основными красителями в синий цвет (тигроидное вещество - выступают в качестве эквивалента функциональной активности клеток, это РНК; в состоянии покоя идет накопление клетке тигроидного вещества, при повреждении нейрона -идет разрушение тигроидного вещества - тигролиз).
3. Способность нейронов соединяться друг с другом с помощью синапсов, которые не нарушают анатомической обособленности каждого нейрона, синапсы на дендритах, его синапсах и теле нейрона.
Медиаторы:
ацетилхолин
норадреналин
адреналин
дофамин
серотонин
Аминокислоты:
глицин
ГАМК
глутаминовая кислота.
При патологии - нарушение синаптической передачи, затруднение выработки медиатора.
4. Нейроны образуют чувствительные и двигательные пути.
При повреждении проводящих путей - состояние парабиоза:
3 стадии:
а) уравнительная (сильное и слабое раздражение вызывает одинаковый эффект).
б) парадоксальная (на слабый раздражитель более сильный ответ, чем на более сильный).
в) тормозная (раздражение любой силы не вызывает эффекта) при очень сильном повреждении.
Особенности ЦНС:
1. Наличие гематоэнцефалического барьера (ГЭБ), обладающего избирательной проницаемостью.
Проницаемость ГЭБ повышается при:
эмоциональном возбуждении
травме, охлаждении, перегревании
облучении
2. Головной мозг и особенно КБП очень чувствительны к гипоксии и гипогликемии (через 5-7 с потеря сознания; через 3-5 мин - обратимые нарушения в коре мозга; больше 5-6 мин - необратимые изменения).
3. Нормальная деятельность ЦНС основана на принципе иерархии вершиной которой является кора (КБП) нижний уровень - спинной мозг.
Факторы, нарушающие деятельность ЦНС:
экзогенные
эндогенные
1. Нарушение мозгового кровообращения (тромбоз, эмболия)
2. Механическая травма (сотрясение, ушиб)
3. Внедрение инфекции (миелит, менингит, энцефалия, арахноидит)
4. Недостаток витаминов (особенно группы В)
5. Опухоли
6. Нарушение функции эндокринных желез
7. Врожденные патологии.
8. Слова и неблагоприятные жизненные ситуации.
Клинические проявления поражения ЦНС.
1. Нарушение чувствительности
2. Расстройство движений
3. Нарушение вегетативной, трофической функции.
4. Нарушение ВНД (неврозы)
5. Нарушение адаптивно-приспособительной деятельности.
Виды чувствительности:
1. Поверхностные:
болевая
температурная
тактильная
2. Глубокая
вибрационная
мышечно-суставная
чувство веса, силы тяжести.
нарушение чувствительности:
полная потеря - анестезия
понижение - гипестензия
повышение - гипертензия
Передача по трем нейронам:
2 основных афферентных систем, каждая состоит из 3-х нейронов:
1) спинобугорный путь
1 нейрон - в межпозвоночном ганглии аксон через задние корешки в спинной мозг к клеткам задних рогов, там 2-1 нейрон, аксоны которого переходят на противоположную сторону и в составе передних столбов поднимаются в зрительным буграм, где находится 3-й нейрон, аксон которого идет к задней центральной извилине.
болевая чувствительность
температурная чувствительность с противоположной стороны тела
2) Лемнисковая афферентная система:
1-й нейрон - межпозвонковый ганглий, аксон через задние корешки в составе задних столбов до продолговатого мозга к ядрам Голля-Бурдаха (2-й нейрон), аксоны которого переходят на противоположную сторону к зрительному бугру (3-й нейрон), аксон которого идет к задней центральной и парацентральной извилине.
тактильная чувствительность
глубокая чувствительность
При поражении: потеря способности определять скорость и направление движения конечностей, оценивать поднимаемый вес, тактильной чувствительности.
При отражении периферического нерва; задних корешков - выпадение всех видов чувствительности.
При поражении половины спинного мозга - синдром Броун-Секара:
на стороне поражения дистального места повреждения выпадает глубокая чувствительность.
Расстройство двигательной функции:
Врожденные рефлексы - мотонейроны спинного мозга, базальные ганглии.
Кора головного мозга (КБП) - установление временных связей, произвольные движения - их пластичность и тонкость.
Пирамидная система, более поздняя эволюция, контроль за мотонейронами со стороны коры.
Нисходящие пути:
1. Кортикобульбарный
2. Кортикоспинальный
1. Начало - клетки 5 слоя коры (КБП) клетки Беца, аксоны которых идут в ствол мозга и переходят на противоположную сторону к ядрам герпомозговых нервов, здесь 2-й нейрон, аксон которого составе черепно-мозгового нерва идет не периферию.
2. 1-й нейрон - клетки Беца передней центральной извилины, аксоны которых в продолговатом мозге образуют пирамиды. НА границе перехода в спинной мозг большая часть аксонов переходит на противоположную сторону и в составе передних и боковых столбов оканчиваются сегментарно на мотонейронах.
Пучок Тюрка не перекрещивается, идет в столбах и посегментарно перекрещиваясь, оканчивается на мотонейронах.
2-й нейрон - мотонейрон спинного мозга - его аксон через передние корешки идет к рабочему органу.
Экстрапирамидная система:
Подкорковые центры и проводящие пути от них.
Базальные ганглии:
полосатое тело
бледный шар
красное ядро
черная субстанция
мозжечок
ретикулярная формация
зубчатое ядро мозжечка.
От них аксоны идут на мотонейроны спинного мозга.
Поражение проявляется в двух формах:
1. Акинезия (отсутствие или ослабление движений):
паралич - полное отсутствие движений
парез - частичная утрата.
Могут быть:
функционального происхождения (при истерии)
органического происхождения (при повреждении двигательных центров или проводящих путей).
ПАРАЛИЧИ
|
периферические |
центральные |
|
вялые |
спастические |
|
поражение периферического нейрона (мотонейронов передних рогов спинного мозга, передних корешков, нервных сплетений, ствола нерва) |
поражение центрального нейрона |
|
атония (снижение тонуса мышц) |
повышение тонуса мышц (т.к. в норме центральные нейроны тормозят спонтанную активность мотонейронов по повышению тонуса мышц, и тонус мышц в равновесии при повреждении центрального нейрона мотонейрон растормаживается и тонус мышц возрастает) |
|
атрофия мышц из-за потери трофических влияний на ЦНС |
атрофии мышц нет, т.к. сохраняется связь с трофическими центрами |
|
арефлексия - отсутствие рефлексов (т.к. разрывается рефлекторная дуга) |
повышение сухожильных и надкостничных рефлексов, увеличение зоны с которой могут быть вызваны рефлексы, появляются патологические рефлексы: Бабинского, Россолимо, хватательный, сосательный |
|
реакция перерождения мышцы |
нет реакции перерождения |
|
|
контрактура - неизменное положение конечностей (в результате повышения тонуса мышц) |
Акинезия - дефицит движения при поражениях экстрапирамидной системы (базальных ганглиев): преимущественно повышение тонуса и сгибательных и разгибательных мышц -движения неловкие, неточные, может быть необратимым.
При поражении черной субстанции: неподвижные позы, маскообразное лицо, поза манекена, скованность движений при ходьбе, отсутствуют сопутствующие движения рук и ног.
При поражении бледного шара - он в корке тормозит красное ядро, при его поражении повышенный тонус мышц и гипокинезия. Могут появиться непроизвольные движения - гиперкинезы - расстройство двигательных функций, проявляющееся в появлении насильственных движений или сокращением отдельных мышц независимо от воли больного.
Они свидетельствуют о повышении возбудимости двигательных центров в отсутствие поражения (нарушение иерархии).
2 группы гиперкинезов:
1. Дрожание - слабовыраженные непроизвольные движения в виде ритмичных колебаний конечностей, голов без больших локомоторных эффектов.
В основе - попеременное сокращение мышц сгибателей и разгибателей.
Причины дрожания:
а) функциональные (при эмоциях)
б) органические:
- интенционное дрожание - только при произвольных движениях, увеличивается при продвижении к цели (при поражении мозжечка и ствола мозга).
- паркинсоновское дрожание - наблюдается в покое, при произвольных движениях пропадает; если сочетаться с ригидностью и акинезией, то это болезнь Паркинсона (нарушение взаимоотношений между черной субстанцией, бледным шаром и полосатым телом; дефицит дофамина в черной субстанции).
Судороги - непроизвольные мышечные сокращения со значительными перемещениями частей тела в пространстве:
1. Тонические (атетоз, 1-я фаза эпилепсии, столбняк, резкое и длительное сокращение расслабленных мышц)
2. Клонические (тики, 2-я фаза эпилепсии, быстрая смена сокращения и расслабления мышц)
Тонические судороги могут переходить в клонические и наоборот.
По распространенности:
локализованные судороги
генерализованные судороги
Причины судорог:
функциональные
органические
Виды судорог:
1. Тики - быстрые клонические судороги небольшой группы мышц (локализованные -мигание, подергивание щеки, губы, плечами, головой)
стереотипность движений
постоянная локализация
напоминают произвольные движения
могут иметь психологический характер
2. Хорея (пляска) - не имеет определенной локализации, напоминает произвольные движения, нет стереотопии (они все время меняются по силе, характеру и локализации. Степень сокращения меняется).
Функционального происхождения - при истерии.
Органического происхождения 0 поражение коры и базальных ядре полосатого тела, при ревматизме.
Судороги клонические:
3. Атетоз - судороги тонического характера, медленные, ползучие движения главным образом в конечностях (пальцах); движения напряженные, т.к. вовлекаются и разгибатели и сгибатели (движения балерины)
длительный импульс - длительное сокращение.
движения червеобразные, боль, переломы костей.
При поражении подкорковых ядер.
4. Эпилептические судороги - сочетание генерализованных тонических и клонических судорог в виде припадков, начинающихся с тонической фазы (несколько секунд), затем - клоническая фаза (несколько минут). Припадок длится 3-5 мин. После припадка - амнезия.
Вегетативная нервная система:
Симпатическая:
головной
шейный
грудной
брюшной
тазовый отделы
Основные нейроны - в боковых рогах спинного мозга.
От них - преганглионарные волокна.
Ганглии (пара- и превертебральные)
Постганглионарные волокна
Парасимпатическая: краниальный отдел:
бульбарные ядра III, IV, IX, X, V пар ЧМН.
без перерыва оканчивается на рабочем органе (в интрамуральных ганглиях).
Особенности:
1. Вегетативные волокна не достигают органа, а оканчиваются на ганглиозных клетках.
2. В соматической нервной системе рефлекторная дуга идет через спинной мозг, а в вегетативной через интрамуральные ганглии.
3. Активность вегетативной н/с изменяется под влиянием афферентных нервов или гормонов.
4. При возбуждении вегетативной н/с образуется биоактивные вещества, которые поступая в кровь в кровь, проявляют такой же эффект, как и при раздражении нерва.
5. Принцип мультиполярности - одно преганглионарное волокно может возбуждать много постганглионарных.
6. Антагонизм между симпатическими и парасимпатическими отделами.
Ваготония - преобладание парасимпатического отдела.
редкий пульс
узкие зрачки
потливость
гиперсаливация
спокойный характер
длительная ваготония:
снижение обмена веществ
гипотония и брадикардия
гиперкинезия
желудка и кишечника
спастические запоры
язвенная болезнь
астматическое дыхание
Симпатикотония - повышение активности симпатического отдела:
раздражительность
выпуклые глазные яблоки
широкий зрачок
тахикардия
повышение АД
атония желудка
гиперсекреция желудка
атонические запоры
повышение обмена веществ
Гипоталамус - вегетативные центры симпатич. и парасимпатич. отделов.
32 пары ядер - 3 группы:
1. передние (парасимпатические эффекты)
2. Средние
3. Задние (симпатические эффекты)
Функциональная активность гипоталамуса зависит от:
лимбической системы
ретикулярной формации
коры большого мозга
Их поражение - поражение вегетативной н/с.
Неврозы - психогенно обусловленные заболевания, в основе которых лежат нарушения ВНД.
Модель - экспериментальные неврозы - нарушения ВНД у лабораторных животных при создании для них трудных условий.
Основные методические приемы:
1. Перенапряжение возбудительного процесса (действие сверхсильных или сложных раздражителей).
2. Перенапряжение тормозного процесса (выработка тонкой дифференциации).
3. Перенапряжение подвижности нервных процессов:
а) ”сшибка” - столкновение процессов возбуждения и торможения
б) быстрая смена стереотипа
в) столкновение конкурентной деятельности различного биологического значения (пищевой и оборонительный рефлекс).
Патофизиологическая характеристика:
1. Снижение работоспособности нервных клеток.
2. Нарушение уравновешенности между возбудительным и тормозным процессами:
а) преобладание возбудительного процесса
б) преобладание тормозного процесса.
3ю Нарушение подвижности нервных процессов:
а) патологическая инертность: “застойные очаги”
“больные пункты” - следовая реакция
б)патологическая лабильность
4. Развитие фазовых состояний, нарушение нормальных соотношений между действием раздражителя и ответной реакцией организма.
ПОВРЕЖДЕНИЕ - такие изменения структуры, обмена веществ и физико-химических свойств клеток, которые ведут к нарушению жизнедеятельности.
Все многообразные причины, которые вызывают повреждение клетки можно разделить на следующие основные группы: физические, химические и биологические.
1. Физические.
- Механические воздействия обуславливают нарушение структуры плазмолеммы и мембран субклеточных образований;
- колебания температуры. Повышение температуры может привести в денатурации белка, нуклеиновых кислот, декомпозиции липопротеидных комплексов, повышению проницаемости клеточных мембран. Снижение температуры может вызвать существенные замедление или необратимое прекращение внутриклеточной жидкости и разрыв мембран.
- изменения осмотического давления. Его повышение сопровождается набуханием клетки, растяжением ее мембраны вплоть до разрыва. Снижение осмотического давления ведет к потере жидкости, сморщиванию и нередко к гибели клетки.
- воздействие ионизирующей радиации обуславливает образование свободных радикалов и активацию перекисных свободнорадикальных процессов, продукты которых повреждают мембраны и денатурируют ферменты клеток.
2. Химические.
Органические и неорганические кислоты, щелочи, соли тяжелых металлов, продукты нарушенного метаболизма, лекарственные препараты. Так, цианиды подавляют активность цитохромоксидазы. Соли мышьяка угнетают пируватоксидазу. Передозировка строфантина приводит к подавлению активности K+-Na+-АТФ-азы сарколеммы миокардиоцитов и т.д.
3. Биологические.
Вирусы, риккетсии, микробы, паразиты, грибки. Продукты их жизнедеятельности вызывают расстройства функций клеток, нарушают течение в них метаболических реакций, проницаемость и целостность мембраны, подавляют активность клеточных ферментов.
МЕХАНИЗМЫ ПОВРЕЖДЕНИЯ КЛЕТОК
1. Расстройство процессов энергетического обеспечения клеток.
1. Снижение интенсивности процессов ресинтеза АТФ.
2. Нарушение транспорта АТФ.
3. Нарушение использования энергии АТФ,
2. Повреждение мембран и ферментов клеток.
1. Интенсификация свободнорадикальных реакций и ПСОЛ
2. Активация гидролаз (лизосомальных, мембраносвязанных, свободных).
3. Внедрение амфифильных соединений в липидную фазу мембран.
4. Перерастяжение и разрыв мембран набухших клеток и их органелл.
3. Дисбаланс ионов и жидкости.
1. Изменение соотношения отдельных ионов и гиалоплазмы
2. Изменения трансмембранного соотношения ионов.
3. Гипер- и гипогидратация.
4. Нарушение генетической программы клеток или механизмов ее реализации.
А. Нарушения генетической программы:
1. Изменение структуры генов
2. Дерепрессия патогенных генов
3. репрессия “жизненноважных” генов
4. Внедрение в геном чужеродной ДНК с патогенными свойствами.
Б. Нарушение генетической программы.
1. Расстройства митоза:
1) повреждение хромосом;
2) повреждение структур, обеспечивающих течение митоза;
3) нарушение цитотомии.
2. Нарушение мейоза.
5. Расстройство механизмов регуляции функций клеток.
1. Нарушение рецепции регуляторных воздействий.
2. Нарушение образования вторичных посредников (цАМФ, цГМФ)
3. Нарушение на уровне метаболических реакций.
1. Нарушение энергетического обеспечения процессов, протекающих в клетках может происходить на этапах синтеза АТФ, транспорта и утилизации его энергии.
Синтез АТФ может быть нарушен в результате дефицита кислорода, субстратов метаболизма, снижения активности ферментов тканевого дыхания и окислительного фосфорилирования, гликолиза, повреждения и разрушения митохондрий.
известно, что доставка энергии АТФ к эфферентным структурам осуществляется с помощью ферментных систем: АДФ-АТФ-транслоказы (адениннуклеотидтрансферазы) и креатинфосфокиназы (КФК). Адениннуклеотидтрансфераза обеспечивает транспорт энергии макроэргических фосфатной связи АТФ из матрикса митохондрий через их внутреннюю мембрану, а КФК переносится далее на креатин с образованием креатинфосфата, который поступает в цитозоль. КФК эффекторных клеточных структур транспортирует фосфатную группу креатинфосфата на АДФ с образованием АТФ, который и используется в процессах жизнедеятельности. Указанные ферментные системы транспорта энергии также могут быть повреждены различными патогенными агентами, в связи с чем на фоне высокого содержания АТФ в клетке может развиться его дефицит в энергорасходующих структурах.
Нарушение энергообеспечения клеток и расстройство их жизнедеятельности может развиться в условиях достаточной продукции и нормального транспорта энергии АТФ. Это может быть результатом повреждения ферментных механизмов утилизации энергии, главным образом за счет снижения активности АТФ-аз (АТФ-азы актомиозина, K+-Na+-зависимой АТФ-азы плазмолеммы, Mg2+-зависимой АТФ-азы “кальциевой помпы” саркоплазматического ретикулума и др.)
