
- •Как распознать инсульт?
- •Даже если все эти признаки возникают в легкой форме не надейтесь, что они пройдут сами собой.
- •Принципы лечения
- •Реабилитация пациентов перенесших мозговой инсульт
- •Реабилитация в остром и раннем восстановительном периодах инсульта
- •Медикаментозные средства
- •Кинезотерапия
- •Амбулаторные реабилитационные мероприятия в восстановительном и резидуальном периодах инсульта
- •Физиотерапия
- •Кинезотерапия
Амбулаторные реабилитационные мероприятия в восстановительном и резидуальном периодах инсульта
На амбулаторное реабилитационное лечение пациентов направляют не ранее чем через 1,5 месяца после ишемического инсульта и 2,5 месяца после геморрагического инсульта. Амбулаторной реабилитации подлежат пациенты с двигательными, речевыми, чувствительными, координаторными нарушениями. Амбулаторная реабилитация, проводимая пациенту, перенесшему инсульт год и более назад, даст положительный эффект при условии наличия признаков продолжающегося восстановления функций.
Основные амбулаторные реабилитационные мероприятия:
медикаментозная терапия (назначается строго врачом);
физиотерапия;
кинезотерапия;
психотерапия (проводится врачами соответствующих специальностей);
восстановление высших корковых функций;
трудотерапия.
Физиотерапия
Проводится под контролем врача-физиотерапевта. Физиотерапевтические процедуры назначаются не ранее чем через 1-1,5 месяца после ишемического инсульта и не ранее чем через 3-6 месяцев после геморрагического.
Пациентам, перенесшим инсульт, противопоказаны:
общая дарсонвализация;
общая индуктометрия;
УВЧ и МВТ на шейно-воротниковую зону. Разрешается:
электрофорез растворов вазоактивных препаратов;
местные сульфидные ванны для верхних конечностей;
постоянное магнитное поле на шейно-воротниковую область при нарушениях венозного оттока;
общие морские, хвойные, жемчужные, углекислые ванны;
массаж шейно-воротниковой зоны ежедневно, курс 12-15 процедур;
парафиновые или озокеритовые аппликации на паретичную конечность;
точечный массаж;
иглорефлексотерапия;
диадинамические или синусоидально-модулированные токи;
местное применение токов д’Арсонваля;
электростимуляция паретичных мышц.
Кинезотерапия
Противопоказание для кинезотерапии – АД выше 165/90 мм.рт.ст., тяжелые нарушения сердечного ритма, острые воспалительные заболевания.
В раннем восстановительном периоде применяются следующие виды кинезотерапии:
лечение положением;
активные движения в здоровых конечностях;
пассивные, активно-пассивные и активные с помощью, либо в облегченных условиях движения в паретичных конечностях;
упражнения на расслабление в сочетании с точечным массажем.
Направление проведения упражнений: плече-лопаточный пояс → плечо → предплечье → кисть; тазовый пояс → бедро → голень → стопа. Все движения нужно выполнять плавно, медленно в каждом суставе, во всех плоскостях, повторяя их 10-15 раз; все упражнения обязательно сочетаются с правильным дыханием (оно должно быть медленным, плавным, ритмичным, с удлиненным вдохом). Следите, чтобы не было болезненных ощущений во время выполнения упражнений. Восстановлению правильных навыков ходьбы придается особое значение: важно уделять больше внимания тренировке равномерного распределения веса тела на больную и здоровую конечности, опоры на всю стопу, обучению «тройному укорочению» (сгибанию в тазобедренном, коленном и разгибанию в голеностопном суставах) паретичной ноги без отведения ее в сторону.






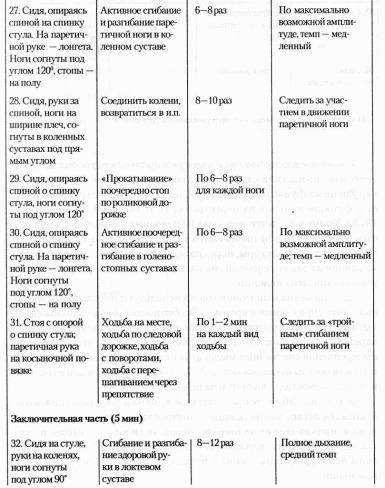

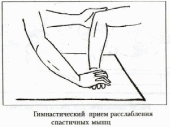
В позднем восстановительном периоде часто имеет место выраженное повышение мышечного тонуса. Для его снижения нужно выполнять специальные упражнения. Особенность этих упражнений: при лечении положением паретичные руку и ногу фиксируют на более длительное время. Съемные гипсовые лонгеты накладывают на 2-3 часа 2-4 раза в день, а при значительной спастичности оставляют на ночь.












Челябинская Ассоциация Реабилитологов
