
Методички УГМУ / ДЕ_17 Тактика ведения в амбулаторных условиях больных с функциональными заболеваниями ЖКТ
.pdf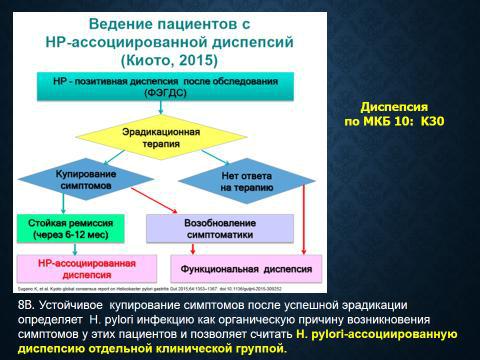
•Значение H. pylori в развитии ФД оценивается в новых Римских критериях несколько противоречиво.
Диагнозы “ Хронический гастрит” |
(ХГ) |
и |
“Функциональная |
диспепсия” не являются противоречащими друг другу, |
как правило, они |
||
сочетаются у одного пациента, поскольку |
описывают |
разные стороны |
|
состояния желудка. Хронический гастрит – диагноз морфологический, патологический (гастритический) процесс в СОЖ протекает чаще бессимптомно. Функциональная диспепсия – диагноз, описывающий клинические симптомы, возникшие вследствие нарушений гастродуоденальной моторики, желудочной секреции, висцеральной гиперчувствительности. До недавнего времени полагали, что хронический гастрит не является причиной возникновения диспепсических симптомов, однако в послед ние годы эта точка зрения претерпела существенные изменения.
В соответствии с положениями так называемого «Киотского консенсуса» (2014 г.) у части больных с синдромом диспепсии имеющиеся клинические симптомы могут быть обусловлены хроническим гастритом, ассоциированным с Helicobacter pylori (Н. pylori), если после эрадикации отмечается их стойкое исчезновение (в течение не менее 6–12 мес). Однако в таких случаях рекомендовано ставить диагноз не ФД, а «диспепсия, ассоциированная с инфекцией Н. pylori». Такая же рекомендация дана и в последнем согласительном совещании «Маастрихт-
11
V», которое к истинной ФД относит только те диспепсические симптомы, которые сохраняются, несмотря на успешно проведенную эрадикацию.
Эпидемиология
Симптомы диспепсии относят к наиболее часто встречающимся проявлениям гастроэнтерологиче-ских заболеваний. Согласно результатам популяционных исследований, проведенных в Северной Америке, Европе и Австралии, общая распространенность симптомов диспепсии среди населения колеблется от 7 до 41% и составляет в среднем около 25% [1, 5, 6]. Эти цифры относятся к больным с так называемой необследованной диспепсией (uninvestigated dyspeрsia), включающей как органическую диспепсию, так и ФД.
По разным данным, к врачам обращается лишь каждый второй — четвертый пациент с синдромом диспепсии. Больные с диспепсией составляют около 2–5% пациентов, приходящих на прием к врачам общей практики [7]. Из всех гастроэнтерологических жалоб, с которыми больные обра-щаются к этим специалистам, на долю симптомов диспепсии приходится 20–40% [8].
|
Сравнительные |
показатели |
распространенности ФД у |
мужчин и |
|||
женщин, приводимые в литературе, неоднозначны. Наличие |
ФД |
||||||
предполагают |
в тех случаях, когда |
у больного отсутствуют |
заболевания |
||||
(ЯБ, |
опухоли, |
хронический панкреатит и др.), |
кото-рые можно включить |
||||
в группу «органическая диспепсия». В РК IV |
вместо термина |
«органиче- |
|||||
ская |
диспепсия» |
рекомендовано |
использовать |
|
термин |
||
«вторичная диспепсия».
Этот абзац удалить :Классификация
Код заболевания по МКБ-10: К30 — диспепсия.
В зависимости от преобладания в клинической
картине тех или иных симптомов выделяют два
основных клинических варианта ФД: синдром
болей в эпигастрии — СБЭ (прежнее название — язвенноподобный вариант) и постпрандиальный дистресс-синдром — ППДС (прежнее
название — дискинетический вариант).
12

Примеры диагноза: Хронический поверхностный антральный гастрит, ассоциированный с инфекцией НР в сочетании с ФД (СЭБ). Катаральный дуоденит..
Хронический мультифокальный атрофический гастрит, ассоциированный с инфекцией НР в сочетании с ФД (ПДС).
|
Корреляция |
различных |
патофизиологических механизмов |
|
||
|
функциональной |
диспепсии с клиническими симптомами (по А.А. |
|
|||
|
Шептулину и соавт., 2002). |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Механизмы |
|
Частота |
|
Коррелирующие |
|
|
|
|
|
|
|
симптомы |
|
H.pylori |
|
15-20% |
|
? |
|
|
Гастропарез |
|
25-40% |
|
Чувство переполнения |
|
|
|
|
|
|
|
после еды, тошнота, |
|
Нарушения аккомодации |
40% |
|
рвота |
|
||
|
|
|
|
|
Раннее насыщение |
|
Повышенная |
|
60% |
|
|
|
|
чувствительность стенки |
|
|
Чувство переполнения, |
|
||
желудка к растяжению |
|
|
|
боли натощак |
|
|
Отличительные признаки разных вариантов функциональной диспепсии
Признаки |
Варианты функциональной диспепсии |
|
|
Синдром |
Постпрандиальный |
|
эпигастральной боли |
дистресс-синдром |
Пол |
Мужчины (69%) |
Женщины (60%) |
Средний возраст |
41 год |
39 лет |
Масса тела |
больше идеальной |
меньше идеальной |
Сочетание с ГЭРБ |
24% |
23% |
Сочетание с СРК |
12% |
30% |
Опорожнение желудка |
нормальное |
замедлено |
Частота замедления |
11% |
42% |
эвакуации из желудка |
|
|
|
|
|
13
Диагностические критерии ФД:
Римские критерии III 2006):
1.У больного отмечаются постоянные или рецидивирующие симптомы диспепсии (боли или ощущение дискомфорта, локализованные в подложечной области), продолжающиеся в течение 3 месяцев при общей продолжительности симптомов не менее 6 месяцев.
2.При обследовании больного, включающем эндоскопическое исследование верхних отделов желудочно-кишечного тракта, не выявляется органических заболеваний, способных объяснить имеющиеся у него симптомы.
3.Нет указаний на то, что симптомы диспепсии исчезают после дефекации или же связаны с изменениями частоты и характера стула, т.е. нет признаков синдрома раздраженного кишечника.
Диагностика функциональной диспепсии предусматривает исключение органических заболеваний, протекающих с аналогичными симптомами:
-гастроэзофагальная рефлюксная болезнь;
-язвенная болезнь желудка и двенадцатиперстной кишки;
-рак желудка;
-желчнокаменная болезнь;
-хронический панкреатит;
-синдром мальабсорбции;
-заболевания печени;
-эндокринные заболевания (диабетический гастроптоз, гипер- и гипотиреоз, гиперпаратиреоз);
-системная склеродермия;
-беременность;
ВРимских Критериях IV вместо термина «органическая диспепсия»
рекомендовано использовать термин «вторичная диспепсия».
-
Также следует исключать другие функциональные заболевания ЖКТ – синдром раздраженного кишечника, аэрофагия, хроническая идиопатическая тошнота, синдром руминации, функциональная рвота.
План обследования больного:
ОАК
ЭФГДС
УЗИ
Биохимический анализ крови
Рентгенологическое исследование желудка
Общий анализ кала
Анализ кала на скрытую кровь
14

По показаниям: электрогастрография, суточное мониторирование внутрипищеводного рН, диагностика инфекции H.рylori.
При проведении дифференциальной диагностики в случаях функциональной диспепсии необходимым является выявление
«симптомов тревоги» или «красных флагов». Обнаружение у больного хотя бы одного из них исключает наличие функциональной диспепсии и требует тщательного обследования больного с целью поиска органического патологии.
«Синдромы тревоги» при синдроме диспепсии
Дисфагия
Рвота с кровью, мелена, гематохезия (алая кровь в стуле)
Лихорадка
Немотивированное похудание
Симптомы диспепсии впервые возникли в возрасте старше 45 лет
Анемия
Лейкоцитоз Диагностические критерии ФД неспецифичны и могут встречаться
при многих заболеваниях, поэтому диагноз ФД — это диагноз исключения, который может быть поставлен только после
тщательного обследования больного. В первую очередь необходимо исключить такие заболевания, как ЯБ и лекарственные эрозивноязвенные поражения желудка и ДПК, злокачественные опухоли желудка, поджелудочной железы и хронический панкреатит.
Говоря о необходимости проведения дифференциального диагноза между ФД и гастро-эзофагеальной рефлюксной болезнью (ГЭРБ), следует помнить о частом сочетании этих заболеваний.
В РК III и РК IV подчеркнуто, что наличие ГЭРБ не исключает диагноз ФД, особенно если симптомы, характерные для СБЭ и ППДС, сохраняются после курса антисекреторной терапии.
Лечение
Лечение больных функциональной диспепсией должно быть комплексным, включать в себя не только медикаментозное лечение, но и мероприятия по нормализации образа жизни, режима и характера питания, при необходимости – психотерапевтические методы.
Рекомендации при лечении больных с функциональной диспепсией
(Всемирный конгресс гастроэнтерологов, 2005
Определите причину, заставившую больного обратиться за медицинской помощью.
15
Тщательно выясните медицинский, семейный и социальный анамнез больного, что позволит выявить стрессы, которые вызвали ухудшение самочувствия.
Проведите анализ роли алиментарных факторов желательно на основании ведения пациентом «пищевого дневника».
Выясните, не могли ли изменения рациона питания или прием каких-либо лекарственных препаратов вызвать появление у больного диспепсических жалоб.
Убедите пациента в необходимости отказа от курения, употребления кофе, приема алкоголя.
В беседе с больным характеризуйте «фукциональную диспепсию» как реально существующее заболевание. Избегайте говорить пациенту, что причина имеющихся у него жалоб «в его голове».
Обсудите с пациентом патофизиологические механизмы имеющихся у него диспепсических расстройств, включая изменения гастроинтестинальной моторики. Повышенную висцеральную чувствительность, нарушенную нервную регуляцию двигательной функции желудочно-кишечного тракта.
При обдумывании плана лечения ставьте перед собой реальные цели. Имейте в виду, что большинство симптомов являются хроническими и характеризуются волнообразным рецидивирующим течением.
В случаях рефрактерности диспепсических симптомов не забывайте о возможности их психогенной природы и обращайтесь за помощью к психологу или психотерапевту.
Существенную роль в ряду общих лечебных мероприятий играет подробная и обстоятельная беседа с больным. Слишком короткие рекомендации, сведение беседы к одной фразе («У вас ничего серьезного нет»), не сопровождается формированием доверительных взаимоотношений с пациентом, что значительно эффективность лечения.:
Отказ от вредных привычек (курение, прием алкоголя, злоупотребление кофе), частое дробное питание ( 4-6 раз в день) с уменьшением содержания насыщенных жиров в рационе, способствует нормализации двигательной функции желудка и двенадцатиперстной кишки и уменьшению симптомов диспепсии.
.Медикаментозная терапия строится с учетом имеющегося у больного клинического варианта функциональной диспепсии.
При синдроме эпигастральной боли используются антисекреторные препараты (Н2-блокаторы и блокаторы протонного насоса), назначаемые в стандартных дозах (подробно об
16
антисекретоных препаратах смотреть в методических рекомендациях по язвенной болезни и хроническому гастриту).
1.Целесообразность проведения эрадикационной терапии НР у больных функциональной диспепсией определяется следующим положением: даже если эрадикационная терапия и не приведет к исчезновению диспепсических расстройств, что,как правило, имеет место, тем не менее риск возможного возникновения язвенной болезни и рака желудка снизится.
2.В соответсвии с рекомендациями международного согласительного совещания «Маастрихт-ІV» (2010) наиболее предпочтительной является назначение тройной терапии в течение 10-14 дней (схемы представлены в методических рекомендациях “Тактика ведения больных язвенной болезнью”, “Тактика ведения пациентов с хроническим гастритом”. Протокол эрадикакционной терапии предполагает обязательный контроль ее эффективности через 4-6 недель после окончания.
3.При наличии постпрандиального дистресс-синдрома функциональной диспепсии основное место в терапии отводится прокинетикам – препаратам, нормализующим двигательную функцию желудочнокишечного тракта. К прокинетикам относятся: блокаторы допаминовых рецепторов - домперидон (мотилиум мотониум,
мотилак ). Доза мотилиума 5-10 мг 3-4 раза в день в течение 3-4 недель. Побочные эффекты при применении мотилиума встречаются в 0,5-1,8% - головная боль, общая утомляемость. Препарат противопоказан при гиперпролактинемии.
4.Домперидон (мотилиум) лишен побочных эффектов метоклопрамида. Фармакодинамические свойства мотилиума связаны с его блокирующим действием на периферические дофаминовые рецепторы
встенке желудка и двенадцатиперстной кишки, усилением тонуса и перистальтики преимущественно верхних отделов пищеварительного тракта, усилении сократительной способности желудка и его опорожнения, улучшении гастро-дуоденальной координации.
Внастоящее время препаратом выбора в лечении больных с синдромом функциональной диспепсии является новый прокинетический препарат – итоприда гидрохлорид (ганатон, итомед ). Препарат является одновременно антагонистом допаминовых рецепторов и блокаторов ацетилхолинестеразы, что приводит к усилению пропульсивной моторики желудка и ускоряет его опорожнение, оказывает противорвотный эффект. Итоприда гидрохлорид назначается в дозе 50 мг 3 раза в сутки в течение 4 недель, препарат принимается за 30 мин. до еды. В последующем в зависимости от самочувствия пациента проводится поддерживающая терапия в режиме «по требованию» в половинных дозах.
17
5.Другие группы прокинетических препаратов: агонисты 5-НТ1- рецепторов (бушпирон, суматриптан), агонисты мотилиновых рецепторов (алемцинал, митемцинал, атилмотин), мотилиноподобный пептид (грелин), аналог гонадотропин-рилизинг гормона (леупролид), агонисты каппа-рецепторов (федотоцин, азимадолин), снижающие висцеральную чувствительность – находятся на стадии клинического изучения.
6.При наличии психосоциальных факторов в патогенезе функциональной диспепсии рекомендуется применение в лечении таких больных методов психотерапии и назначение психофармакологического лечения с использованием антидепрессантов или селективных ингибиторов обратного захвата серотонина. Назначение препаратов указанных групп следует согласовывать с психотерапевтом. Пациентам показана консультация и курсовое лечение у психотерапевта.
7.Новым следует считать появление в числе лекарственных средств, рекомендуемых в РК IV для лечения ФД, препарата STW-5 (Иберогаст®). STW-5— комбинированный растительный препарат, полученный путем спиртовой экстракции из 9 лекарственных трав. В его состав входят иберийка горькая, дягиль лекарственный, ромашка аптечная, тмин обыкновенный, расторопша пятнистая, мелисса лекарственная, мята перечная, чистотел большой, солодка голая.
STW-5 нормализует аккомодацию фундального отдела желудка, улучшает эвакуацию содержимого желудка, уменьшает висцеральную гиперчувствительность, снижает секрецию соляной кислоты, дает гастропротективный эффект, улучшая слизеобразование в желудке.
Проведенные клинические исследования и выполненные на основе их результатов метаанализы свидетельствовали о высокой эффективности препарата при лечении больных с ФД и его хорошей переносимости.
Целесообразность применения Иберогаста® определяется также частым сочетанием ФД с СРК, при котором препарат нормализует моторику кишечника и уменьшает выраженность болевых ощущений. Курс лечения 4-5 недель в дозе 20 капель в 1/3 стак. Воды во время еды 3 раза в день. При необходимости курс может повторен через 2-3 месяца.
Алгоритм обследования и лечения больных с синдромом диспепсии
18
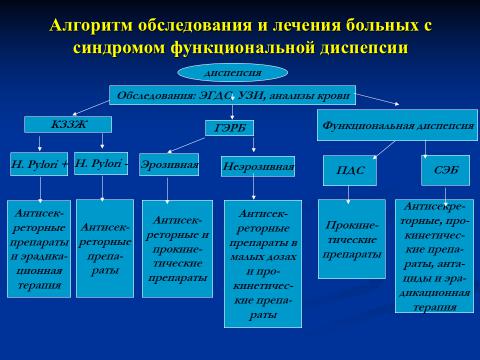
Алгоритм ведения больных с синдромом диспепсии предполагает прежде всего детальную оценку жалоб пациента и анамнеза заболевания.
При выявлении симптомов тревоги больного сразу включают в группу вторичной (органической) диспепсиии подвергают тщательному обследованию для установления характера заболевания. После проведения комплексного лабораторного и инструментального обследования с обязательным выполнением эзофагогастродуоденоскопии (ЭГДС) и теста на инфекцию Н. pylori пациента, в случае отсутствия изменений и отрицательного результата тестирования, расценивают как больного с ФД. При положительном результате тестирования больному проводят эрадикационную терапию.
Вслучае исчезновения симптомов диспепсии после эрадикации
иих отсутствия в течение 6–12 мес его рассматривают как пациента с
диспепсией, ассоциированной с инфекцией H. pylori.
При сохранении (или возобновлении) симптомов диспепсии после эрадикации больного также включают в группу пациентов с ФД.
Течение ФД и отдаленный прогноз.
У большинства пациентов заболевание протекает длительно, с чередованием периодов обострения и ремиссии. Примерно у одной
трети больных симптомы диспепсии исчезают самостоятельно в течение года. Риск развития ЯБ и рака желудка у больных с ФД не отличается от такового у лиц, у которых отсутствуют симптомы диспепсии.
ФУНКЦИОНАЛЬНЫЕ НАРУШЕНИЯ КИШЕЧНИКА
19
Синдром раздраженного кишечника
Функциональные расстройства кишечника составляют часть большой группы заболеваний, относящейся к функциональной патологии ЖКТ, и включают такие клинические состояния, как синдром раздраженного кишечника (СРК), функциональное вздутие, функциональный запор и функциональную диарею.
Синдром раздраженного кишечника (СРК) – это устойчивая совокупность хронических и/или рецидивирующих функциональных расстройств дистальных отделов кишечника продолжительностью 3 месяца при общей продолжительности симптомов на протяжении не менее 6 месяцев, которая проявляется болью и/или дискомфортом в животе, проходящими после дефекации, сопровождающимися изменениями частоты и консистенции стула и характерным нарушением дефекации.
Диагноз СРК выставляется по клиническим признакам. Для постановки предварительного диагноза СРК в практике врача используются «критерии Мэннинга» (1978).
Критерии Мэннинга
Боль внизу живота, проходящая после дефекации
Учащение стула, возникающее с началом синдрома боли
Появление жидкого стула с началом болевого синдрома
Видимое вздутие живота
Выделение слизи с калом
Чувство неполного опорожнения кишечника после дефекации
____________________________________________________________
В настоящее время основным диагностическими критерии СРК являются «Римские критерии ІІІ» (2006):
«Римские критерии ІІІ» синдрома раздраженного кишечника
Рецидивирующая боль в животе или |
Дополнительными симптомами |
|
дискомфорт, связанные с двумя или |
являются: |
|
более из нижеследующих признаков: |
|
патологическая частота стула |
улучшение после акта |
|
([а]<3 раз в неделю или [b]>3 |
дефекации; |
|
раз в день); |
начало связано с изменением |
|
патологическая форма стула |
частоты стула (запорами, |
|
([с] комковатый/твердый стул |
поносами или их |
|
или [d] жидкий/водянистый |
чередованием); |
|
стул); |
начало связано с изменением |
|
[е] натуживание при |
формы стула |
|
дефекации; |
Регулярность характерной |
[f] императивный позыв или |
|
симптоматики должна быть не |
|
чувство неполного |
20
