
- •Для студентов медицинских вузов, аспирантов, врачей.
- •Venae мышца
- •2 Сапин, том 1
- •3 Сапин, том 1
- •4 Сапин, том 1
- •5 Сипки. Том 1
- •Что проходит в канале
- •6. Барабанный каналец
- •3 Рис. 57. Сошник; вид сбоку.
- •5. Наружное сонное
- •6. Шилососце-видное
- •Канал подъязычного нерва
- •Мыщелковое
- •14. Затылочное большое
- •3. Внутреннее сонное
- •4. Круглое
- •5. Овальное
- •6. Остистое
- •6. Большое затылочное
- •Назовите кости, которые развиваются из хрящей первой и второй висцеральных дуг.
- •В каком возрасте начинают формироваться придаточные пазухи в воздухоносных костях черепа?
- •Назовите аномалии и пороки развития костей черепа.
- •14 Опшн, -гон ]
- •Назовите составные части мышцы.
- •Назовите вспомогательные аппараты мышц, расскажите об их строении и назначении.
- •Мышца гордецов
- •Глазничная часть
- •35 Сипни. Том 1
- •Назовите варианты и аномалии органов полости рта, глотки и пищевода.
- •Расскажите об известных вам вариантах и аномалиях желудка, тонкой и толстой кишки, печени и поджелудочной железы.
- •Сегментарный бронх Бронхол егочн ый сегмент
- •1 Верхушка легкого; 2 — горизонтальная щель (правого легкого); 3 — косая щель; 4 — нижний край легкого; 5 — нижняя граница париетальной плевры.
- •605, 271 Иннервация 601
- •247 Живот 315
- •245, 256, 259 Поперечная 538, 208, 234, 240, 245,
- •247, 256, 259 Сигмовидная 539, 208, 234, 240,
- •265, 267 Надколенник 192, 83, 188, 195
- •251, 252, 253 Процесс голосообразования 597 Пузырь желчный 557, 234, 247, 251, 252
- •190, 199, 204 Короткий 420, 445, 192, 193,
- •189, 190, 195 Сфинктер(ы) 484
1 Верхушка легкого; 2 — горизонтальная щель (правого легкого); 3 — косая щель; 4 — нижний край легкого; 5 — нижняя граница париетальной плевры.
Рис. 277. Проекция границ легких и париетальной плевры на заднюю грудную стенку; вид сзади. Часть плевральной полости между нижним краем легких и нижней границей париетальной плевры голубого цвета. Римскими цифрами обозначены ребра.
1 — верхушка легкого; 2 — косая щель; 3 — нижний край легкого; 4 — нижняя граница париетальной плевры.
кого спереди находится в 2 см над ключицей, на 3—4 см — над I ребром. Сзади верхушка правого легкого проецируется на уровне остистого отростка VII шейного позвонка. Передняя граница правого легкого от верхушки идет к правому грудино-ключичному суставу, затем проходит через середину соединения рукоятки и тела грудины. Передний край правого легкого идет вниз позади грудины (чуть левее срединной линии) до уровня хряща IV ребра, переходя в нижнюю границу легкого. Нижняя граница правого легкого по средней ключичной линии находится на уровне VI ребра, по передней подмышечной линии — на уровне VII ребра, по средней подмышечной — VIII, по задней подмышечной — IX ребра, по лопаточной линии — X ребра, по околопозвоночной линии — на уровне шейки XI ребра. На уровне XI ребра нижняя граница правого легкого поворачивает вверх и переходит в заднюю границу, которая поднимается до головки II ребра.
Верхушка левого легкого выступает над ключицей также на 2 см. От верхушки передняя граница (край) левого легкого идет к левому грудиноключичному суставу, затем позади тела грудины до уровня хряща IV ребра. Далее передняя граница левого легкого отклоняется влево, направляется вдоль нижнего края хряща IV ребра до окологрудинной линии, резко поворачивает вниз до хряща VI ребра, где резко переходит влево в нижнюю границу легкого. Нижняя граница левого легкого проходит примерно на полребра ниже, чем у правого легкого. По околопозвоночной линии нижняя граница левого легкого переходит в заднюю его границу, проходящую вверх вдоль позвоночника. Задние границы левого и правого легких совпадают.
Рентгеноанатомия трахеи, бронхов, легких и плевры. На
рентгенограмме трахея и главные бронхи видны благодаря наличию в них воздуха — трахея в виде светлого цилиндрического образования на фоне тени позвоночника. Главные бронхи образуют светлые полоски над тенью сердца. Исследование остальных отделов бронхиального дерева (бронхография) возможно после введения в трахею и бронхи контрастного вещества. Легкие у живого человека при рентгеноскопии или рентгенографии видны на фоне грудной клетки в виде воздушных легочных полей (правое и левое), отделенных друг от друга интенсивной срединной тенью, образованной позвоночником, грудиной, выступающим влево сердцем и крупными сосудами (рис. 278). На легочные поля наслаиваются тени ключиц (вверху) и ребер. В промежутках между ребрами виден сетеобраз-ный легочный рисунок, на который наслаиваются пятна и тяжи — тени от бронхов и кровеносных сосудов легкого. В области корней легких (на уровне передних концов И—V ребер) тени от более крупных бронхов и сосудов, имеющих более толстые стенки, выражены сильнее. При рентгенологическом исследовании во время вдоха легочные поля видны лучше, а легочный рисунок просматривается четче. При помощи томографии (послойная рентгенография) можно получить картины отдельных глубоко лежащих слоев легкого с его бронхами и сосудами.
Иннервация: ветви блуждающего нерва и симпатического ствола, образующих в области корня каждого легкого легочное сплетение. Ветви легочного сплетения вокруг бронхов и сосудов проникают в толщу легкого, где образуют перибронхи-альные сплетения.
Кровоснабжение:
артериальная кровь для питания легочной
ткани, включая бронхи, поступает по
бронхиальным артериям (из грудной части
аорты). Бронхиальные вены являются
притоками легочных вен, непарной и
полунепарной вен. По легочным артериям
в легкие поступает венозная кровь.
Обогащаясь кислородом при газообмене,
теряя углекислый газ,
кровь превращается в артериальную. Артериальная кровь по легочным венам оттекает в левое предсердие.
Отток лимфы: бронхолегочные, нижние и верхние трахеобронхиальные лимфатические узлы.
ВОЗРАСТНЫЕ ОСОБЕННОСТИ ЛЕГКИХ
У новорожденного легкие имеют неправильную конусовидную форму. Верхние доли относительно небольших размеров; размеры средней доли правого легкого равны размерам верхней доли, а нижняя доля сравнительно большая. На 2-м году жизни ребенка величина долей легкого относительно друг друга становится такой же, как у взрослого человека.
Масса обоих легких у новорожденного составляет 57 г (от 39 до 70 г), объем — 67 см3. Плотность недышавшего легкого составляет 1,068 (легкие мертворожденного ребенка тонут в воде), а плотность легкого дышавшего ребенка равна 0,490. Бронхиальное дерево к моменту рождения в основном сформировано; на 1-м году жизни наблюдается его интенсивный рост (размеры долевых бронхов увеличиваются в 2 раза, а главных — в 1,5 раза). В период полового созревания рост бронхиального дерева снова усиливается. Размеры всех его частей к 20 годам увеличиваются в 3,5—4 раза (по сравнению с бронхиальным деревом новорожденного). У людей 40—45 лет бронхиальное дерево имеет небольшие размеры.
Возрастная инволюция бронхов начинается после 50 лет. В пожилом и старческом возрасте длина и диаметр просвета многих сегментарных бронхов немного уменьшаются, иногда появляются четкообразные выпячивания их стенок, извилистость хода.
Легочные ацинусы у новорожденного имеют небольшое количество мелких легочных альвеол. В течение 1-го года жизни ребенка и позже ацинус растет за счет появления новых альвеолярных ходов и образования новых легочных альвеол в стенках уже имеющихся альвеолярных ходов.
Образование новых разветвлений альвеолярных ходов заканчивается к 7—9 годам, легочных альвеол — к 12—15 годам. К этому времени размеры альвеол увеличиваются вдвое. Формирование легочной паренхимы завершается к 15—25 годам. В период от 25 до 40 лет строение легочного ацинуса практически не меняется. После 40 лет постепенно начинается старение легочной ткани. Сглаживаются межальвеолярные перегородки, легочные альвеолы становятся мельче, альвеолярные ходы сливаются друг с другом, размеры ацинусов увеличиваются.
В процессе роста и развития легких после рождения увеличивается их объем: в течение 1-го года — в 4 раза, к 8 годам — в 8 раз, к 12 годам — в 10 раз, к 20 годам — в 20 раз (по сравнению с объемом легких новорожденного).
Границы легких с возрастом также изменяются. Верхушка легкого у новорожденного находится на уровне I ребра. В дальнейшем она выступает над I ребром и к 20—25 годам располагается на 3—4 см выше I ребра (на 1—2 см выше ключицы). Нижняя граница правого и левого легких у новорожденного на одно ребро выше, чем у взрослого человека. По мере увеличения возраста ребенка эта граница постепенно опускается. В пожилом возрасте (после 60 лет) нижняя граница легких располагается на 1—2 см ниже, чем у людей в возрасте 30—40 лет.
Вопросы для повторения и самоконтроля
Назовите поверхности, края и доли правого и левого легких.
Расскажите о расположении щелей между долями правого и левого легких.
В каком порядке (сверху вниз и спереди назад) располагаются в воротах правого и левого легких главный бронх, артерия и вены?
Назовите сегменты каждой доли правого и левого легких.
Какие структуры входят в состав легочного ацинуса?
Расскажите о строении стенок бронхов, бронхиол и альвеол (ге-матоальвеолярного барьера).
Назовите проекцию передней и нижней границ правого и левого легких на поверхности грудной стенки, на ребра, грудину.
Расскажите о возрастных изменениях легких.
ПЛЕВРА И ПЛЕВРАЛЬНАЯ ПОЛОСТЬ
Плевра (pleura) представляет собой тонкую серозную оболочку, окутывающую каждое легкое (висцеральная плевра) и выстилающую стенки его плевральной полости (париетальная плевра) (рис. 279). Плевра образована тонкой соединительнотканной основой, покрытой плоским эпителием (мезотелием), расположенным на базальной мембране. Клетки мезотелия плоские по форме, имеют множество микроворсинок на апикальной поверхности, незначительно развитые органеллы. Соединительнотканная основа образована чередующимися наподобие решеток слоями коллагеновых и эластических волокон; содержит отдельные пучки гладких миоцитов и незначительное количество клеток соединительной ткани.
Висцеральная (легочная) плевра (pleura viscerális, s.pul-monális) со всех сторон покрывает легкое, прочно срастается с его поверхностью, заходит в щели между долями. По передней и задней поверхностям корня легкого висцеральная плевра переходит в париетальную (медиастинальную) плевру. Книзу от корня легкого передний и задний листки висцеральной плевры образуют вертикально ориентированную складку — легочную связку (lig.pulmonále), спускающуюся вплоть до диафрагмы. Эта связка расположена во фронтальной плоскости между медиальной поверхностью легкого и листком париетальной плевры, прилежащим к средостению.
Париетальная плевра (pleura parietális) представляет собой непрерывный листок, который в каждой половине грудной полости образует вместилище для легкого, срастаясь с внутренней поверхностью грудной полости и поверхностью средостения. У париетальной плевры различают реберную, медиастинальную и диафрагмальную части. Реберная плевра (pleura costális) покрывает изнутри внутреннюю поверхность ребер и межреберные промежутки. Спереди у грудины и сзади — у позвоночника реберная плевра переходит в медиастинальную плевру. Медиа-стинальная (средостенная) плевра (pleura mediastinális) ограничивает с латеральной стороны органы средостения, отделяя их от плевральной полости соответствующего легкого (правого или левого). Медиастинальная плевра идет от внутренней поверхности грудины спереди до боковой поверхности позвоночного столба сзади. Медиастинальная плевра сращена с перикардом, в области корня легкого она переходит в висцеральную плевру.
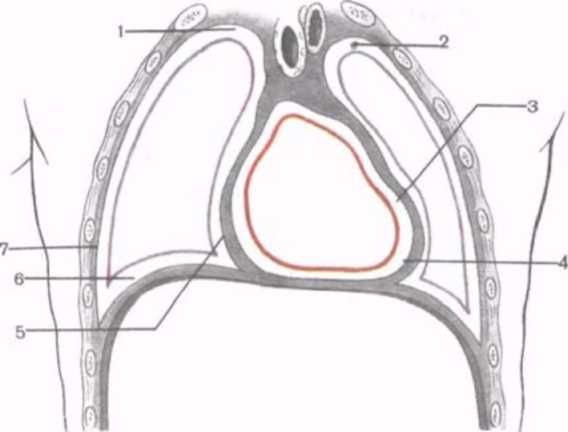
Рис. 279. Схема взаимоотношений плевральных полостей с полостью перикарда и грудными стенками. {Разрез во фронтальной плоскости.)
1 — правая плевральная полость; 2 — левая плевральная полость; 3 — перикардиальная полость; 4 — серозный перикард (париетальная пластинка); 5 — ме-диастинальная плевра; 6 — диафрагмальная плевра; 7 — реберная плевра.
Вверху на уровне головки 1 ребра реберная и медиастинальная плевры переходят друг в друга, образуя купол плевры (cúpula pleurae). Спереди и медиально к куполу плевры прилежат подключичные артерия и вена. Внизу реберная и медиастинальная плевра переходят в диафрагмальную плевру. Диафрагмальная плевра (pleura diaphragmática) покрывает диафрагму сверху, кроме ее центральных участков, к которым прилежит перикард.
Плевральная полость (civil as pleural is) расположен;! между париетальной и висцеральной плеврами в виде узкой щели, она содержит незначительное количество серозной жидкости, увлажняющей листки плевры, способствующей уменьшению трения листков висцеральной и париетальной плевры друг о друга при дыхательных движениях легких. В участках перехода реберной плевры в медиастинальную и в диафрагмальную плевру у плевральной полости имеются углубления — плевральные карманы (синусы). Они являются резервными пространствами плевральной полости, которые заполняются легкими при дыхании. Плевральные синусы (recéssus pleurales) могут быть местами скопления серозной или другой жидкости при заболеваниях или повреждениях легкого, плевры. Реберно-диа-фрагмальный синус (recéssus costodiaphragmáticus) находится в месте перехода реберной плевры в диафрагмальную. Его наибольшая глубина (9 см) соответствует уровню средней подмышечной линии. Диафрагмально-медиастинальный синус (recéssus phrenicomediastinális) представляет собой неглубокую сагиттально ориентированную щель плевральной полости в месте перехода нижней части диафрагмальной плевры в медиастинальную. Реберно-медиастинальный синус (recéssus costomediastinális) является небольшой щелью, расположенной при переходе переднего отдела реберной плевры в медиастинальную.
Топография плевры (см. рис. 275—277). Купол плевры расположен справа и слева на 1,5—2 см выше ключицы. Передняя и задняя границы париетальной плевры соответствуют границам правого и левого легких. Нижняя граница париетальной плевры расположена на одно ребро (на 2—3 см) ниже соответствующей границы легкого. Проходя вниз и латерально, нижняя граница реберной плевры пересекает VII ребро по средней ключичной линии, VIII ребро — по передней подмышечной, IX ребро — по средней подмышечной, X — по задней подмышечной, XI — по лопаточной линии, а на уровне XII ребра резко переходит в заднюю границу. Передние границы правой и левой реберной плевры проходят на протяжении от II до IV ребра почти параллельно друг другу, а вверху и внизу расходятся, образуя межплевральные поля. Верхнее межплевральное поле обращено вершиной книзу, располагается позади рукоятки грудины. В этом поле располагается тимус. Нижнее межплевральное поле имеет треугольную форму, находится позади нижней половины тела грудины и прилежащих к нему хрящей IV и V ребер. В нижнем межплевральном поле к передней грудной стенке прилежит покрытая перикардом передняя поверхность сердца.
Плевра у новорожденного тонкая, рыхло соединена с внутри-грудной фасцией, подвижна при дыхательных движениях легких. Верхний межплевральный промежуток широкий (занят крупным тимусом). В плевральной полости при старении появляются сращения (спайки) между париетальным и висцеральным листками плевры. Нижняя граница плевры у пожилых людей несколько ниже, чем в возрасте 30—40 лет.
СРЕДОСТЕНИЕ
Средостение (mediastinum) представляет собой часть грудной полости, ограниченной грудиной спереди, позвоночником сзади, правой и левой медиастинальной плеврой с боков (рис. 280). Верхней границей средостения служит плоскость верхней апертуры грудной клетки, нижней — диафрагма. Средостение подразделяют на верхний и нижний отделы. Границей между ними является плоскость, соединяющая спереди угол грудины, а сзади — межпозвоночный диск между IV и V грудными позвонками. В верхнем отделе (верхнем средостении) (mediastinum superius) располагаются тимус, правая и левая пле-чеголовные вены, начальный отдел верхней полой вены, дуга аорты и начало плечеголовного ствола, левой общей сонной артерии и левой подключичной артерии. В верхнем средостении находятся также трахея, соответствующие отделы пищевода, грудного лимфатического протока, симпатических стволов, блуждающих и диафрагмальных нервов. Нижний отдел средо
в
Рис. 280. Схема взаимоотношений легких и плевры с органами средостения. (Поперечный распил груди на уровне IX грудного позвонка.)
1 — тело IX грудного позвонка; 2 — грудная часть аорты; 3 - левый желудочек сердца; 4 — левое легкое; 5 — грудина; б — правый желудочек сердца; 7 — правое легкое; 8 — правое предсердие; 9 — нижняя полая вена.
стения (нижнее средостение — mediastinum inférius) включает 3 части: переднее, среднее и нижнее средостения.
Переднее средостение (mediastinum antérius) расположено между телом грудины спереди и передней поверхностью перикарда сзади. В этом отделе находятся внутренние грудные артерии и вены, окологрудные и предперикардиальные лимфатические узлы.
В среднем средостении (mediastinum médius) располагаются сердце с покрывающим его перикардом, начальные отделы аорты, легочного ствола, конечная часть верхней и нижней полых вен, а также главные бронхи, легочные артерии и вены, диафрагмальные нервы, диафрагмально-перикардиальные сосуды, нижние трахеобронхиальные и латеральные перикардиаль-ные лимфатические узлы.
Заднее средостение (mediastinum posterius) включает органы, расположенные позади перикарда. В заднем средостении находятся грудная часть аорты, непарная и полунепарная вены, соответствующие отделы правого и левого симпатических ство
лов, большого и малого внутренностных нервов, блуждающих нервов, пищевода, грудного лимфатического протока, позвоночные лимфатические узлы.
В клинической практике обычно выделяют переднее и заднее средостения, разделенные фронтальной плоскостью, проведенной через корни легких. В переднем средостении находятся сердце, перикард, дуга аорты, тимус, диафрагмальные нервы. В переднем средостении также расположены диафрагмально-перикардиальные и внутренние грудные артерии и вены, около-грудинные, средостенные и верхние диафрагмальные лимфатические узлы. В заднем средостении находятся пищевод, грудная часть аорты, грудной лимфатический проток, непарная и полунепарная вены. В заднем средостении залегают блуждающие и внутренностные нервы, симпатические стволы, задние средостенные и предпозвоночные лимфатические узлы.
РАЗВИТИЕ ОРГАНОВ ДЫХАТЕЛЬНОЙ СИСТЕМЫ ЧЕЛОВЕКА
Развитие наружного носа и полости носа связано с формированием висцерального скелета головы, полости рта и органов обоняния. Развитие гортани, трахеи и бронхов происходит в связи с преобразованием первичной кишки зародыша. На вентральной стенке первичной кишки, в области границы глоточной и туловищной кишок, образуется мешковидное выпячивание. Оно растет в вентрально-каудальном направлении в виде трубочки (гортанно-трахеальный выступ). Верхний, головной конец трубочки сообщается с будущей глоткой. Нижний конец гортанно-трахеального выступа на 4-й неделе эмбриогенеза делится на правое и левое выпячивания — будущие бронхи правого и левого легкого (рис. 281). Проксимальная часть гортанно-трахеального выступа дает начало развитию эпителиального покрова и желез слизистой оболочки гортани. Дистальная часть этого непарного выступа преобразуется в эпителий и железы трахеи. Правое и левое выпячивания дают начало эпителиальному покрову и железам бронхов и легких. При развитии гортани устанавливаются тесные связи между производными энтодермы (первичной кишки) и мезенхимы. Окружающая энтодерму мезенхима постепенно преобразуется в соединительнотканные образования, хрящи, мускулатуру, кровеносные и лимфатические сосуды. Закладки будущих хрящей и мышц гортани появляются на 4-й неделе эмбриогенеза. Источником развития хрящей гортани являются вторая и третья жаберные дуги. Из общего мышечного сфинктера, расположенного кнаружи от глоточной кишки, образуются мышцы гортани. Зачатки долевых бронхов появляются на 5-й неделе эмбриогенеза. Они подразделяются на вторичные почкообразные выпячивания — будущие сегментарные бронхи, которые также делятся, фор-
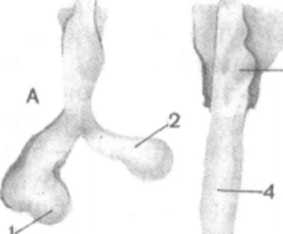
1 — правое легкое; 2 — левое легкое; 3 — гортань; 4 — трахея; 5 — верхняя доля левого легкого; 6 — нижняя доля левого легкого; 7 — нижняя доля правого легкого; 8 — средняя доля правого легкого; 9 — верхняя доля правого легкого.
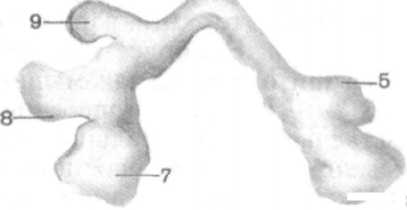
мируя бронхиальное дерево. С 4-го по 6-й месяц эмбриогенеза закладываются бронхиолы, с 6-го по 9-й месяц — альвеолярные ходы и альвеоляр-
ные мешочки. К рождению ре- 6 6
бенка и бронхиальное, и альвеолярное дерево имеет около
18 порядков ветвления. После рождения бронхиальное дерево и альвеолярное дерево продолжают расти (до 23 порядков), их структура усложняется, дифференцируется.
Источником развития висцеральной плевры является спланхноплевра, париетальная плевра развивается из сомато-плевры. Между висцеральной и париетальной плеврой формируется плевральная полость.
ВАРИАНТЫ И АНОМАЛИИ ОРГАНОВ ДЫХАНИЯ, ПЛЕВРЫ И СРЕДОСТЕНИЯ
Наружный нос. Число хрящей носа варьирует, часто их количество меньше обычного, В 20 % случаев в задней части перегородки носа имеются правый и левый сошниково-носовые хрящи. Размеры и форма коса, конфигурация ноздрей очень вариабельны.
Носовая полость. Часто возле передней носовой ости в слизистой оболочке имеется слепой каналец — сошниково-носовой (якобсонов) орган. Этот орган направляется вверх и кзади, рудиментарен, является гомологом якобсонова органа позвоночных. Позади и ниже отверстия якобсонова органа иногда имеется отверстие, ведущее в слепо замкнутый резцовый (стенонов) проток. Он находится в резцовом канале и является рудиментарным образованием. Перегородка носа в 70 % случаев отклонена вправо или влево. Выраженность носовых раковин, глубина носовых ходов варьируют. Часто позади полулунной расщелины имеется дополнительное отверстие, сообщающее верхнечелюстную пазуху со средним носовым ходом.
Гортань. Хрящи гортани у различных людей (пожилых и старых) варьируют по степени их кальцификации. Конфигурация, размеры хрящей имеют значительные индивидуальные различия. Часто верхние рога у щитовидного хряща отсутствуют, встречается в его пластинке одностороннее или двустороннее отверстие диаметром 1—6 мм. Перстневидный хрящ иногда имеет дополнительный бугорок, расположенный на нижнем крае его дуги (краевой зубчик), зерновидные хрящи могут отсутствовать, удваиваться или увеличиваться в размерах. Иногда отсутствуют перстнещитовидные суставы гортани. Подвижность в суставах гортани вариабельна, в разной степени выражены их связки. Наиболее изменчивы мышцы гортани. В 10 % имеется щитотрахеальная мышца, в 10 % — перстнетрахеальная и в 3 % — непарная поперечная щитовидная мышца. Очень редко встречаются латеральная надгортанно-щитовидная мышца и мышца, поднимающая щитовидную железу. В 20 % случаев имеется перстненадгортанная мышца, в 9 % — мышца, опускающая черпаловидные хрящи. Нередко (около 16 %) встречаются добавочные пучки щиточерпаловидной мышцы. В 22 % латеральная щиточерпаловидная мышца отсутствует. В передней половине гортанного желудочка с одной или с обеих сторон может присутствовать небольшая выемка — гортанный придаток (аппендикс), имеющий изменчивые форму и размеры.
Трахея. Изменчивы длина, ширина трахеи, количество хрящей в ее стенках (от 12 до 22). Форма хрящей часто имеет индивидуальные особенности. Возможно разделение трахеи на 3 главных бронха (трифуркация трахеи), иногда наблюдаются врожденные свищи трахеи, сообщения с пищеводом. Редко между перешейком щитовидной железы и трахеей имеется щитотрахеальная сумка. Редко подобная сумка располагается между аортой и трахеей (аортотрахеальная сумка).
Легкие. Легкие варьируют по форме и величине. Нередко встречаются дополнительные доли правого и левого легких (до 6 долей у легкого). Иногда верхушки легких получают самостоятельные бронхи, отходящие от главных бронхов. Крайне редко при наличии дефектов диафрагмы возможно смещение добавочных долей в брюшную полость. Индивидуально варьируют степень развития внутрилегочной соединительной ткани, количество ацинусов и их составных компонентов.
Плевра. Глубина и выраженность плевральных синусов индивидуально варьируют. В плевральной полости между париетальным и висцеральным листками плевры часто возникают спайки. В 7 % случаев правый и левый средостенные листки плевры в области переднего средостения сомкнуты на некотором протяжении позади грудины, образуют брыжейку сердца (мезокардиум).
Средостение. Иногда средостение бывает узким или необычно широким, что связано с конфигурацией грудной клетки. То-
пография органов грудной и брюшной полостей бывает резко изменена вплоть до противоположного нормальному их положению (полного или частичного).
Вопросы для повторения и самоконтроля
Расскажите о строении плевры и расположении ее в грудной полости.
Какую часть плевры называют легочной связкой?
Назовите плевральные синусы. Где располагается каждый синус?
Какую роль выполняют синусы?
Сравните проекцию плевры и легких на поверхность тела. В чем состоят различия нижних границ легких и плевры?
Какие анатомические образования расположены в средостении? На какие отделы подразделяют средостение? Какие органы находятся в каждом из этих отделов?
Назовите известные вам варианты и аномалии органов дыхания, плевры и средостения.
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ*
Адипоциты см. Клетки жировые Анатомия возрастная 8
задача 9
макроскопическая 6
микроскопическая 6
нормальная 8
патологическая 8
пластическая 7
развитие 10, 15
систематическая 7
сравнительная 8
топографическая 7
функциональная 7 Аномалии 7
Адвентиция см. Оболочка трубчатых
органов наружная Акт глотания 510
Ампула печеночно-поджелудочная 555
прямой кишки 539, 242 Апоневроз ладонный 407, 176
подошвенный 464, 192, 204 Аппарат(ы) дыхательный см. Система
дыхательная
опорно-двигательный 97
органов 84
Аппендикс см. Отросток червеобразный, о также 537, 567 Артрология 208 Ассимиляция атланта 117 Астроциты 81, 22 Атлант 108, 36 Ацинус 609, 610, 271, 273
Базофилы тканевые 54
Барьер воздушно-кровяной (аэрогема-
тический) 611, 274 Блок мышц 276 Бляшки лимфоидные 533, 239
— пейеровы см. Бляшки лимфоидные Борозда подвздошно-гребенчатая 453 Бронхи главные 601, 604, 270, 271
деление на долевые бронхи 604,
