
- •Для студентов медицинских вузов, аспирантов, врачей.
- •2.М. Р. Сапин.Т. 2
- •3. М. Р. Сапин, т. 2
- •Перечислите (последовательно) канальцы, по которым сперматозоиды продвигаются от мест образования до придатка яичка.
- •Сколько долек выделяют в яичке и в придатке яичка? Какие анатомические образования располагаются в этих дольках?
- •4. М. Р. Сапин.Т. 2
- •5. М. Р. Сапин, т. 2
- •6.М. Р. Сагтин, т. 2
- •- Мышечная пластинка слизистой оболочки; 5 — лимфоидный узелок; 6 — подслизистая основа.
- •8. М. Р. Сяпив. Т. 2
- •10. М. Р. Сапин.Т. 2
- •Направление артерии Область распределения ветвей
- •2. Внутренняя сонная артерия
- •Направление артерии Область распределения ветвей
- •Месторасположение анастомоза
- •Месторасположение анастомоза
- •Направление артерии Область распределения ветвей
- •Направление артерии Область распределения ветвей
- •2. Наружная подвздошная артерия
- •Направление артерии Область распределения ветвей
- •19. М. Р. Сапик, г. 2
- •Месторасположение анастомоза
- •Из каких вен формируется, место формирования
- •- Поверхностная ладонная венозная дуга; вена руки; 3 - медиальная про-
- •Приносящие магистральные вены
- •Месторасположения анастомозов
- •27. М. Р.Сапик.Т. 2
- •Назовите границы промежуточного мозга.
- •Что относят к таламической области? Опишите топографию таламуса, метаталамуса, эпиталамуса.
- •Какие анатомические образования относят к гипоталамусу?
- •Проводящие пути и их функции
- •Корковый конец (окончание проводящего пути) Другие структуры мозга
- •Проводящие пути и их функции
- •Место перекреста путей
- •Ядра, расположенные в стволе мозга Иннервируемые органы
- •Сегменты спинного мозга Иннервируемые органы
- •Сегменты спинного мозга
^^натомия человека
В ДВУХ ТОМАХ
Под редакцией академика РАМН, профессора М.Р.Сапина
Издание пятое, переработанное и дополненное
том
![]()
МОСКВА "МЕДИЦИНА" 2001
п
УДК 616 (075.8) ББК 28.86 А 64
Авторы тома:
М.Р.Сапин, В.Я.Бочарову Д.Б.Никитюк, Г.С.Сатюкова, Ю.М.Селин, Ъ.А.Спирин
Анатомия человека. В двух томах. Т.2/Авт.: М.Р.Сапин, А 64 В.Я. Бочаров, Д.Б. Никитюк и др./Под ред. М.Р. Сапина.— Изд. 5-е, перераб. и доп.— М.: Медицина.— 2001.— 640 с: ил. ISBN 5-225-04586-3
Во втором томе пятого издания (первое вышло в 1986 г.) приводятся строение, топография и функции мочеполового аппарата, органов иммуногенеза, эндокринных желез, сердечно-сосудистой и нервной систем, органов чувств. Главы учебника дополнены данными о микроскопическом строении и топографии органов, кровеносных сосудов и нервов. Приведены новые сведения о возрастных, рентгеноанатоми-ческих, функциональных особенностях ряда органов. Изменен порядок расположения некоторых разделов учебника в связи с методической целесообразностью и новыми научными взглядами, сложившимися в медицине в последнее время. Часть материалов представлена в таблицах, в которых в краткой форме приведены основные данные о некоторых внутренних органах, кровеносных сосудах, нервах.
Для студентов медицинских вузов, аспирантов, врачей.
ББК 28.86
ISBN 5-225-04586-3
СПИСОК СОКРАЩЕНИЙ
а. |
— arteria |
— артерия |
аа. |
— arteriae |
— артерии |
fase. |
— fasciculus |
— пучок |
fascc. |
— fasciculi |
— пучки |
for. |
— foramen |
— отверстие |
forr. |
— foramina |
— отверстия |
gangl. |
— ganglion |
— узел |
gangll. |
— ganglia |
— узлы |
gl- |
— glandula |
— железа |
ell- |
— glandulae |
— железы |
lam. |
— lamina |
— пластинка |
lamm. |
— laminae |
— пластинки |
lig- |
— ligamentum |
— связка |
ligg- |
— ligamenta |
— связки |
m. |
— musculus |
— мышца |
mm. |
— musculi |
— мышцы |
n. |
— nervus |
— нерв |
nn. |
— nervi |
— нервы |
nucl. |
— nucleus |
— ядро |
nucll. |
— nuclei |
— ядра |
r. |
— ramus |
— ветвь |
гг. |
— rami |
— ветви |
sul. |
— sulcus |
— борозда |
sull. |
— sulci |
— борозды |
Silt. |
— sutura |
— шов |
sutt. |
— suturae |
— швы |
tr. |
— tractus |
— путь, тракт |
trr. |
— tracti |
— пути, тракты |
tun. |
— tunica |
— оболочка |
УЧЕНИЕ О ВНУТРЕННОСТЯХ -СПЛАНХНОЛОГИЯ (SPLANCHNOLOGY)
В группу внутренних органов входит также мочеполовой аппарат, органы которого располагаются в основном в брюшной полости и в полости таза.
МОЧЕПОЛОВОЙ АППАРАТ
Мочеполовой аппарат (apparatus urogenitals) у человека включает мочевые органы, а также мужские или женские половые органы (рис. 1,2). Мочевые и половые органы объединены общностью развития, имеют тесные анатомические и функциональные взаимоотношения. Так, выводные протоки половых путей у мужчин впадают в мужской мочеиспускательный канал, у женщин открываются в преддверие влагалища.
МОЧЕВЫЕ ОРГАНЫ
Мочевые органы (Organa urinaria) продуцируют мочу (почки), отводят мочу из почек (почечные чашки, лоханка, мочеточник), а также служат для скопления мочи (мочевой пузырь) и выведения ее из организма (мочеиспускательный канал).
ПОЧКА
Почка (геп, греч. nephros) — парный экскреторный орган, образующий и выводящий мочу. Почка бобовидная, темно-красного цвета, плотной консистенции. Размеры почки у взрослого человека следующие: длина 10—12 см, ширина 5—6 см, толщина 4 см. Масса почки колеблется от 120 до 200 г. Поверхность почки у взрослого человека гладкая. Различают более выпуклую переднюю поверхность (facies anterior) и менее выпуклую
* Продолжение. «Пищеварительная система» и «Дыхательная система» — см. т. I.
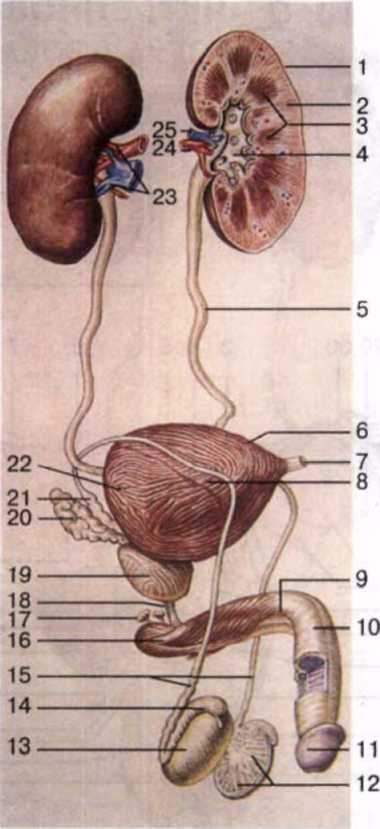
I — почка; 2 — корковое вещество почки; 3 — почечные пирамиды; 4 — почечная лоханка; 5 — мочеточник; 6 — верхушка мочевого пузыря; 7 — срединная пупочная связка; 8 — тело мочевого пузыря; 9 — тело полового члена; 10 — спинка полового члена;
II — головка полового члена; 12 — дольки яич- ка; 13 — яичко; 14 — придаток яичка; 15 - семя выносящие прото- ки; 16 — корень поло- вого члена; 17 — буль- боуретральная железа; 18 — перепончатая часть мочеиспускательного ка- нала; 19 — предстатель- ная железа; 20 — семен- ной пузырек; 21 — ам- пула семявы носящего протока; 22 — дно моче- вого пузыря; 23 — по- чечные ворота; 24 — по- чечная артерия; 25 — почечная вена.
заднюю поверхность (fácies posterior), верхний конец (extrémitas superior), а также выпуклый латеральный край (margo lateralis) и вогнутый медиальный край (margo mediális). В среднем отделе медиального края имеется углубление — почечные ворота (hilum renalis). В почечные ворота входят почечные артерия и нервы, выходят из них мочеточник, почечная вена, лимфатические сосуды. Кровеносные сосуды и нервы образуют так называемую почечную ножку. Почечные ворота переходят в обширное углубление, вдающееся в вещество почки и называемое почечной пазухой (smus renalis). В почечной пазухе находятся малые и большие почечные чашки, почечная лоханка, кровеносные и лимфатические сосуды, нервы и жировая ткань.
Топография почек. Почки расположены в поясничной области (regio Inmbális) по обе стороны от позвоночного столба, на внутренней поверхности задней брюшной стенки и лежат забрю-шинно (ретроперитонеально). Верхние концы почек приближены друг к другу до 8 см, а нижние концы отстоят друг от друга на 11 см. Продольная ось правой и левой почек вверху

1 — почка; 2 — мочеточник; 3 — дно матки; 4 — полость матки; 5 — тело матки; 6 — брыжейка маточной трубы; 7 — ампула маточной трубы; 8 — бахромки трубы; 9 — брыжейка матки (широкая связка матки); 10 — мочевой пузырь; 11 — слизистая оболочка мочевого пузыря; 12 — устье мочеточника; 13 — ножка клитора; 14 — тело клитора; 15 — головка клитора; 16 — наружное отверстие мочеиспускательного канала; 17 — отверстие влагалища; 13 — большие железы преддверия (бартолиновы железы); 19 — луковица преддверия; 20 — женский мочеиспускательный канал; 21 — влагалище; 22 — влагалищные складки; 23 — отверстие матки; 24 — канал шейки матки; 25 — круглая связка матки; 26 — яичник;
— фолликул яичника;
— везикулярный привесок; 29 — придаток яичника; 30 — трубные складки.
пересекаются под углом, открытым книзу. Левая почка располагается несколько выше, чем правая, которая лежит непосредственно под печенью. Верхний конец левой почки находится на уровне середины XI грудного позвонка, а верхний конец правой почки соответствует нижнему краю этого позвонка. Нижний конец левой почки лежит на уровне верхнего края III поясничного позвонка, а нижний конец правой почки находится на уровне его середины. По отношению к ребрам почки располагаются следующим образом: XII ребро пересекает заднюю поверхность левой почки почти на середине ее длины, а правую — примерно на границе ее верхней и средней третей. Имеются индивидуальные особенности топографии почек. Различается высокое и низкое их расположение. У 11 % женщин нижний конец обеих почек касается гребня подвздошных костей.
Почки находятся в сложных взаимоотношениях с соседними органами (рис. 3). Задняя поверхность почки вместе с ее оболочками прилежит к поясничной части диафраг-
Рис. 3. Положение почек и поля их соприкосновения с другими органами.
1 — почка; 2 — надпочечник; 3 — нижняя полая вена; 4 — диафрагма (поясничная часть); 5 — поперечная мышца живота; 6 — квадратная мышца поясницы; 7 — большая поясничная мышца; 8 — брюшная часть аорты.
Поля соприкосновения правой почки: I — с печенью; II — с правым изгибом ободочной кишки; III — с двенадцатиперстной кишкой; IV — с петлями тонкой кишки.
Поля соприкосновения левой почки: V - с желудком; VI — с селезенкой; VII — с поджелудочной железой; VIII - с петлями тонкой кишки; IX — с нисходящей ободочной кишкой.
мы, квадратной мышце поясницы, поперечной мышце живота и большой поясничной мышце, которые образуют для почки углубление — почечное ложе. Верхний конец почки соприкасается с надпочечником. Передняя поверхность почек на большем своем протяжении покрыта листком париетальной брюшины и соприкасается с некоторыми внутренними органами. К верхним двумя третям передней поверхности правой почки прилежит печень, а к нижней трети — правый изгиб ободочной кишки. К медиальному краю правой почки прилежит нисходящая часть двенадцатиперстной кишки. Передняя поверхность левой почки в верхней трети соприкасается с желудком, в средней — с поджелудочной железой, а в нижней — с петлями тощей кишки. Латеральный край левой почки прилежит к селезенке и левому изгибу ободочной кишки. Нормальное топографическое расположение почек обеспечивается ее фиксирующим аппаратом, к которому относятся почечное ложе, «почечная ножка», оболочки почки (особенно почечная фасция).
Большое значение имеет внутрибрюшное давление, поддерживаемое сокращением мышц брюшного пресса.
Оболочки почки. У почки выделяют несколько оболочек. Снаружи почка покрыта тонкой соединительнотканной пластинкой фиброзной капсулой (cápsula fibrosa), которая может быть легко отделена от вещества почки. Кнаружи от фиброзной капсулы располагается значительной толщины жировая капсула (cápsula adiposa), проникающая через почечные ворота в почечную пазуху. Жировая капсула наиболее выражена на задней поверхности почки, где образуется своеобразная жировая подушка—околопочечное жировое тело (corpus adipó-sum pararenale). При быстром уменьшении толщины жировой капсулы (при быстром похудании) почка может стать подвижной (блуждающая почка).
Кнаружи от жировой капсулы почка охватывается (в виде открытого книзу мешка) почечной фасцией (fáscia renalis), состоящей из двух листков — предпочечного и позадипочечного. Предпочечный листок покрывает спереди левую почку, почечные сосуды, брюшную часть аорты, нижнюю полую вену и продолжается впереди позвоночника на правую почку. Позадипочечный листок почечной фасции слева и справа прикрепляется к боковым отделам позвоночного столба. Нижний край пред- и позадипочечного листка почечной фасции не соединяются между собой. Почечная фасция посредством тяжей волокнистой соединительной ткани, которые пронизывают жировую капсулу, соединяется с фиброзной капсулой почки. Впереди от предпочечного листка почечной фасции находится париентальный листок брюшины.
Строение почки. Вещество почки на разрезе неоднородно (рис. 4). Оно состоит из поверхностного слоя толщиной от 0,4 до 0,7 см и глубокого слоя толщиной от 2 до 2,5 см, представленного участками, имеющими форму пирамид. Поверхностный слой образует корковое вещество почки темно-красного цвета, состоящее из почечных телец, проксимальных и дисталь-ных канальцев нефронов. Глубокий слой почки более светлый, красноватого цвета, представляет собой мозговое вещество, в котором располагаются нисходящие и восходящие части канальцев (нефронов), а также собирательные трубочки и сосо-чковые канальцы.
Корковое вещество почки (cortex renalis), формирующее ее поверхностный слой, не гомогенно, а состоит из чередующихся более светлых и темных участков. Светлые участки конусовидные, они в виде лучей отходят от мозгового вещества в корковое. Лучи мозгового вещества (rádii medulláris) составляют лучистую часть (párs radiáta), в которой располагаются прямые почечные канальцы, продолжающиеся в мозговое вещество почки, и начальные отделы собирательных трубочек. Темные участки коркового вещества почки получили название
10
Рис. 4. Строение почки на фронтальном разрезе (А) и проекция почечных сегментов на поверхности почки (Б).
А: 1 — корковое вещество почки; 2 — мозговое вещество почки; 3 — почечные сосочки; 4 - почечный столб; 5 — основание почечной пирамиды; 6 — решетчатое поле; 7 — малые почечные чашки; 8 — лучистая часть; 9 — свернутая часть; 10 — фиброзная капсула; 11 — мочеточник; 12 — большая почечная чашка; 13 — почечная лоханка; 14 — почечная вена; 15 — почечная артерия. Б; 1 — передняя поверхность почки; II — латеральный край почки; III — задняя поверхность почки; 1 — верхний сегмент, 2 — верхний передний сегмент; 3 — нижний передний сегмент; 4 — нижний сегмент; 5 — задний сегмент.
свернутой части (pars convolilta). В них находятся почечные тельца, проксимальные и дистальные отделы извитых почечных канальцев.
Мозговое вещество почки (medviila renalis) в отличие от коркового не образует сплошного слоя, а имеет на фронтальном разрезе органа вид отдельных треугольной формы участков, отграниченных друг от друга почечными столбами. Почечные столбы (colümnae renalis) представляют собой узкие участки, в которых в окружении соединительной ткани проходят кровеносные сосуды — междолевые артерия и вена. Треугольные участки мозгового вещества получили название почечных пира
мид (pyramides rénales), их в почке от 10 до 15. Каждая почечная пирамида имеет основание (bâsis pyramidis), обращенное к корковому веществу, и верхушку в виде почечного сосочка (papilla renâlis), направленного в сторону почечной пазухи. Почечная пирамида состоит из прямых канальцев, образующих петли нефронов, и из проходящих через мозговое вещество собирательных трубочек. Эти трубочки постепенно сливаются друг с другом и образуют в области почечного сосочка 15—20 коротких сосочковых протоков (dûctus papillâres). Последние открываются в малые почечные чашки на поверхности сосочка сосочков ы ми отверстиями (forâmina papillâria). Благодаря наличию этих отверстий вершина почечного сосочка имеет как бы решетчатое строение и называется решетчатым полем (ârea cribrosa).
Особенности строения почки и ее кровеносных сосудов позволяют разделить вещество почки на 5 сегментов: верхний (segméntum supérius), верхний передний (segméntum antérius supérius), нижний передний (segméntum antérius inférius), нижний (segméntum inférius) и задний (segméntum postérius). Каждый сегмент объединяет 2—3 почечные доли. Одна почечная доля (lobus renâlis) включает почечную пирамиду с прилежащим к ней корковым веществом почки и ограничена междольковыми артериями и венами, залегающими в почечных столбах. В почечной доле примерно 600 корковых долек. Корковая долька (lobulus corticâlis) состоит из одной лучистой части, окруженной свернутой частью, и ограничена соседними междольковыми артериями и венами.
Структурно-функциональной единицей почки является неф-рон (nephron). Он состоит из капсулы клубочка (capsula glomerulâris; капсула Шумлянского—Боумена), имеющей форму двустенного бокала, и канальцев. Капсула охватывает клубочковую капиллярную сеть, в результате чего формируется почечное (мальпигиево) тельце (corpûsculum renâle) (рис. 5). Капсула клубочка продолжается в проксимальный извитой каналец (tiibulus contortus proximâlis) и переходит в петлю нефрона (ânsa nephroni; петля Генле), в которой выделяют нисходящую и восходящую части. Петля нефрона переходит в дис-тальный извитой каналец (tubulus contortus distâlis), впадающий в собирательную почечную трубочку (tubulus renâlis colligens). Собирательные почечные трубочки продолжаются в сосочковые протоки. На всем протяжении канальцы нефрона окружены прилегающими к ним кровеносными капиллярами (рис. 6).
Около 80 % нефронов имеют расположенные в корковом веществе почечные тельца и относительно короткую петлю, спускающуюся лишь в наружную часть мозгового вещества. Примерно 1 % нефронов полностью располагается в корковом веществе почки. Все это корковые нефроны. У остальных 20 % нефронов почечные тельца, проксимальные и дистальные извитые
Рис. 5. Строение почечного тельца (схема).
1 — приносящая клубочковая артериола (приносящий сосуд); 2 - выносящая клубочковая артериола (выносящий сосуд); 3 — сеть клубочковых капилляров; 4 — полость капсулы клубочка; 5 — проксимальный извитой каналец; 6 — наружная стенка капсулы клубочка; 7 — внутренняя стенка капсулы клубочка.
Рис. 6. Строение нефрона и его взаимоотношение с кровеносными сосудами (схема).
1 — почечное тельце; 2 — проксимальный извитой каналец; 3 — собирательная трубочка; 4 — дистальный извитой каналец; 5 — околоканальцевая капиллярная сеть; 6 — петля нефрона; 7 — дугообразная вена; 8 — дугообразная артерия; 9 — междольковая артерия; 10 — приносящая клубочковая артериола (приносящий сосуд); 11 — выносящая клубочковая артериола (выносящий сосуд).
канальцы находятся на границе с мозговым веществом, а их длинные петли спускаются в мозговое вещество — это околомозговые (юкстамедуллярные) нефроны.
В почке около миллиона нефронов. Длина канальцев одного нефрона колеблется от 20 до 50 мм, общая длина всех канальцев в двух почках составляет около 100 км.
Строение нефрона сложное. Началом нефрона служит его капсула, между наружной и внутренней стенками которой имеется полость капсулы нефрона. Внутри капсулы находится клубочковая капиллярная сеть (сосудистый клубочек), образованный более
Рис. 7. Фильтрационный аппарат почки,
1 — просвет кровеносного капилляра; 2 — эндстелиоциты; 3 — базальная мембрана; 4 — цитоподии (отростки подоцита); 5 — просвет капсулы клубочка.
чем 50 гемокапиллирами. Капсула нефрона вместе с сосудистым клубочком составляют почечное тельце диаметром около 20 мкм. Эндотелий кровеносных капилляров сосудистого клубочка имеет фенестры размером до 0,1 мкм. Кнаружи от эндотелия располагается базальная мембрана. На наружной ее стороне лежит эпителий внутреннего листка капсулы нефрона. Эпителиальные клетки этого листка крупные (до 30 мкм), неправильной формы и называются подоцитами. От подоцитов отходят отростки — цитоподии, прикрепляющиеся к базальной мембране. Между цитопо-диями находятся узкие щели (поры), открывающие доступ к базальной мембране. Наружный листок капсулы нефрона представлен однослойным кубическим эпителием, также расположенным на базальной мембране. Эпителий капилляров, подоциты внутреннего слоя капсулы и общая для них базальная мембрана образуют фильтрационный аппарат почки (рис. 7). Через него осуществляется фильтрация крови в полость капсулы и образование первичной мочи (более 100 л в сутки).
Проксимальный извитой каналец нефрона представлен короткой трубочкой с узким, неправильной формы просветом диаметром около 60 мкм. Стенки канальца образованы однослойным кубическим каемчатым эпителием. Эпителиоциты на апикальной поверхности имеют щеточную каемку, для базальной поверхности клеток характерна исчерченность. Среди органелл эпителиоцитов преобладают лизосомы и митохондрии. На уров
не этого канальца происходит обратное всасывание из первичной мочи, белков, глюкозы, электролитов, воды в кровеносные капилляры, оплетающие каналец (реабсорбция).
Нисходящая часть петли нефрона тонкая (около 15 мкм в диаметре), выстлана плоскими эпителиоцитами со светлой цитоплазмой, бедной органеллами. Восходящая часть петли толстая, имеет диаметр около 30 мкм. Она также выстлана плоскими эпителиоцитами, расположенными на базальной мембране. На уровне петли нефрона происходит реабсорбция воды, натрия и других веществ.
Дистальные извитые канальцы короткие, диаметр их составляет 20—50 мкм. Стенки канальцев образованы одним слоем кубических клеток, лишенных щеточной каемки. Плазматическая мембрана большей части эпителиоцитов складчатая за счет расположенных под цитолеммой митохондрий. Через стенки дисталь-ных извитых канальцев происходит дальнейшее всасывание в кровь большого количества воды. Процесс всасывания продолжается и в собирательных трубочках. В результате количество окончательной (вторичной мочи) резко уменьшается. Концентрация во вторичной моче мочевины, мочевой кислоты, креатина (веществ, не подвергающихся обратному всасыванию) возрастает.
Собирательные почечные трубочки в лучистой части коркового вещества выстланы однослойным кубическим эпителием, в своей нижней части (в мозговом веществе почки) — однослойным низким цилиндрическим эпителием. В составе эпителия собирательных почечных трубочек различают светлые и темные клетки. Светлые клетки бедны органеллами, их цитоплазма образует внутренние складки. Темные клетки по ультраструктуре близки париетальным клеткам желез желудка.
Каждый почечный сосочек на верхушке пирамиды охватывает воронкообразная малая почечная чашка (cálix renalis minor). Иногда в одну малую почечную чашку обращено несколько (2— 3) почечных сосочков. Из соединения двух-трех малых почечных чашек образуется большая почечная чашка (cálix renalis major). При слиянии друг с другом двух-трех больших почечных чашек образуется расширенная общая полость — почечная лоханка (pelvis renalis), напоминающая по форме уплощенную воронку. Постепенно суживаясь книзу, почечная лоханка в области ворот почки переходит в мочеточник. Малые и большие почечные чашки, почечная лоханка и мочеточник составляют мо-чевыводящие пути.
Различают
три стадии образования почечной лоханки:
эмбриональную, фетальную и зрелую.
На I стадии большие почечные чашки
не выражены, поэтому малые почечные
чашки непосредственно впадают в
почечную лоханку. На II стадии имеющиеся
большие почечные чашки переходят в
мочеточник, а лоханка не сформирована.
На III
стадии
наблюдается обычное число малых почечных
чашек, которые впадают в две большие
почечные чашки; последние переходят в почечную лоханку, откуда начинается мочеточник. По форме почечная лоханка бывает ампулярной, древовидной и смешанной (рис. 8).
Стенки лоханки, больших и малых почечных чашек имеют одинаковое строение. В стенках различают слизистую, мышечную и наружную (адвентициальную) оболочки. Стенки малых почечных чашек п области свода (начальная часть) состоят из гладкомышечных клеток, которые образуют кольцеобразный слой — сжиматель свода (почечной чашки). К этому участку стенки подходят нервные волокна, кровеносные и лимфатические сосуды. Все это составляет форникальный аппарат почки, роль которого заключается в регулировании количества мочи, выводимой из почечных канальцев в малые почечные чашки, создании препятствия обратному току мочи и поддержании внутрилоханочного давления.
Почки являются не только органами выделения, они выполняют также эндокринную функцию. В стенках восходящего канальца петли нефрона при переходе его в дистальный извитой каналец между приносящей и выносящей клубочковыми арте-риолами на очень тонкой базальной мембране расположены высокие эпителиальные клетки, лишенные базальной складчатости. Этот участок дистального отдела канальцев называют плотным пятном. Предположительно оно улавливает изменения содержания натрия в моче и воздействует на юкстагломерулярные клетки, секретирующие ренин и почечный эритропоэтический фактор. Юкстагломерулярные клетки находятся под эндотелием в стенках приносящих и выносящих клубочковых артериол рядом с плотным пятном. В строме пирамид мозгового вещества имеются так называемые интерстициальные клетки, которые вырабатывают простагландины (биологически активные вещества антигипертензионного и другого действия). Эндокринный комплекс почки участвует в регуляции общего и почечного кровообращения, а через него влияет на мочеобразование.
Сосуды и нервы почки. Кровеносное русло почки представлено артериальными и венозными сосудами и капиллярами (рис. 9), по которым в течение суток протекает от 1500 до 1800 л крови. Кровь в почку поступает по почечной артерии (ветвь брюшной части аорты), которая в воротах почки делится на переднюю и заднюю ветви. Встречаются добавочные артерии почки, которые вступают в ворота почки или проникают в почку через ее поверхность. В почечной пазухе передняя и задняя ветви почечной артерии проходят впереди и позади почечной лоханки и делятся на сегментарные артерии. Передняя ветвь отдает четыре сегментарные артерии: к верхнему, верхнему переднему, нижнему переднему и нижнему сегментам. Задняя ветвь почечной артерии продолжается в задний сегмент органа под названием задней сегментарной артерии. Сегментарные артерии почки ветвятся на междолевые артерии, которые идут между соседними почечными пирамидами в почечных столбах. На границе мозгового и коркового вещества междолевые артерии ветвятся и образуют дуговые артерии, располагающиеся над основаниями почечных пирамид, между корковым и мозговым веществом почки. От дуговых артерий в корковое вещество отходят многочисленные междольковые артерии, дающие начало приносящим клубочковым артериолам. Каждая приносящая клубочковая артериола (приносящий сосуд); (arte-riola glomerularis afferens, s.vas afferens) распадается на капилляры, петли которых образуют клубочковую капиллярную сеть (rete capillare glomerulare), или клубочек (glomerulus). Из клубочка выходит выносящая клубочковая артериола, или выносящий сосуд (arteriola glomerularis efferens, s.vas efferens), диаметр ее меньше, чем диаметр приносящей клубочковой артериолы. Выйдя из клубочка, выносящая клубочковая артериола распадается на капилляры, которые оплетают почечные канальцы (неф-ронов), образуя капиллярную сеть коркового и мозгового вещества почки. Такое разветвление приносящего артериального сосуда на капилляры клубочка и образование из капилляров выносящего артериального сосуда получило название чудесной сети (rete mirabili). В мозговое вещество почки от дуговых и междолевых артерий и от некоторых выносящих клубочковых артериол отходят прямые артериолы, которые распадаются на капилляры, кровоснабжающие почечные пирамиды.
Из капиллярной сети коркового вещества почки формируются венулы; сливаясь, они образуют междольковые вены, впадающие в дуговые вены, расположенные на границе коркового и
мозгового вещества. Сюда же впадают и венозные сосуды мозгового вещества почки. В самых поверхностных слоях коркового вещества почки и в фиброзной капсуле формируются так называемые звездчатые венулы, которые впадают в дуговые вены. Они, в свою очередь, переходят в междолевые вены, которые вступают в почечную пазуху, сливаются друг с другом в более крупные вены, формирующие почечную вену. Почечная вена выходит из ворот почки и впадает в нижнюю полую вену.
Лимфатические сосуды почки сопровождают кровеносные сосуды, вместе с ними выходят из почки через ее ворота и впадают в поясничные лимфатические узлы.
Нервы почки отходят от чревного сплетения, узлов симпатического ствола (симпатические волокна) и от блуждающих нервов (парасимпатические волокна). Вокруг почечных артерий образуется почечное сплетение, отдающее волокна в вещество почки. Афферентная иннервация осуществляется из нижнегрудных и верхнепоясничных спинномозговых узлов.
Рентгеноанатомия почки. На рентгенограмме контуры почки гладкие, имеют вид дугообразных линий; тень почек однородна. Верхняя граница тени левой почки достигает XI ребра и середины тела XI грудного позвонка, а правой — нижнего края того же позвонка. Форма и величина почки выявляются путем введения кислорода или газа в забрюшинное пространство — пневморетроперитонеум. При пиелографии (после введения контрастного вещества в кровь или ретроградно через мочеточник) тень почечной лоханки находится на уровне тел I и II поясничных позвонков, видны тени почечных чашек. Состояние артериального русла почки выявляют с помощью артериографии.
ВОЗРАСТНЫЕ ОСОБЕННОСТИ ПОЧКИ
У новорожденных и детей грудного возраста почка округлая, поверхность ее бугристая за счет дольчатого строения, что связано с недостаточным развитием коркового вещества в этом возрасте. Дольчатое строение почки сохраняется до 2—3 лет. Длина почки у новорожденного составляет 4,2 см, а масса —
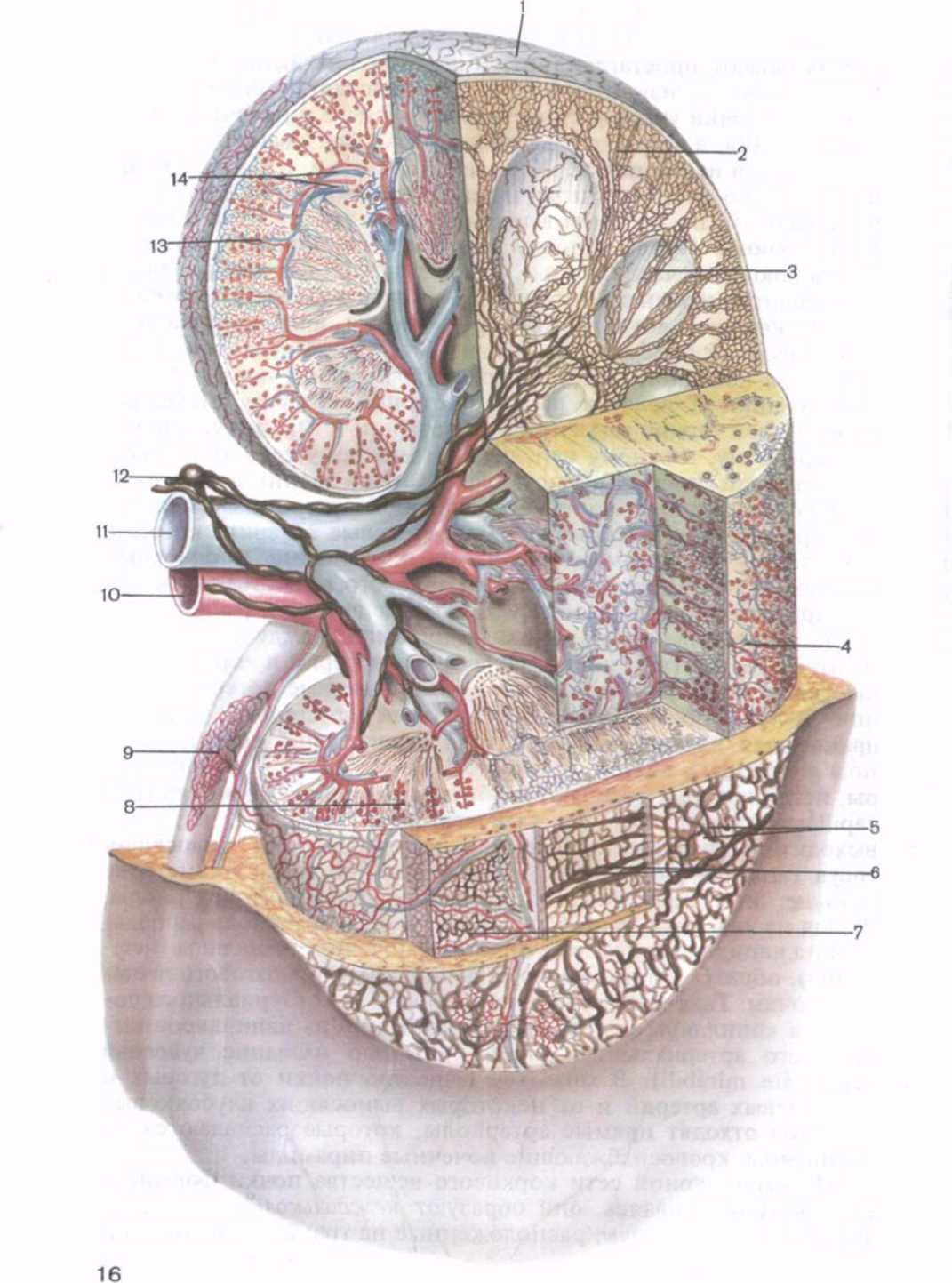
Рис. 9. Кровеносные и лимфатические сосуды почки (схема).
1 — лимфатические сосуды в фиброзной капсуле; 2 — лимфатические капилляры в свернутой (извитой) части коркового вещества; 3 — лимфатические капилляры в мозговом веществе; 4 — звездчатая венула; 5 — лимфатические сосуды серозной оболочки; 6 — почечная фасция и ее лимфатические сосуды; 7 — кровеносные и лимфатические сосуды жировой капсулы; 8 — почечные тельца в корковом веществе почки; 9 — кровеносные и лимфатические сосуды мочеточника; 10 — почечная артерия; 11 — почечная вена; 12 — регионарный лимфатический узел и впадающие в него лимфатические сосуды; 13 — междольковая вена; 14 — дуговые артерия и вена.
